Absceso cerebral como causa de trombosis
venosa. Reporte de un caso
[Brain abscess as a cause of venous thrombosis. Report of a case]
Isabel Torres
Resta,* Alberto Belenguer Muncharaz, Leonardo G.
Romao, Andrés Salazar Molina, Jorge Ochagavia Barbarín, Irene Sotos Díaz
Servicio de Medicina Intensiva, Hospital
Universitario Dr. Peset, Valencia, España
* Correspondencia: itores1982@gmail.com
Los
autores no declaran conflictos de intereses.
Resumen
El absceso cerebral es una causa poco común de
trombosis venosa cerebral. La causa más frecuente de trombosis venosa cerebral
en adultos es el estado protrombótico adquirido. Las infecciones locales
(oídos, senos paranasales, boca, cara y cuello) suelen ser las responsables,
aunque la infección sistémica puede llegar a ser la única causa. Para el
diagnóstico se requieren estudios por imágenes del cerebro, y el más sensible,
es la resonancia magnética con contraste. El tratamiento de la trombosis
consiste en la anticoagulación con heparina sódica o de bajo peso molecular.
Presentamos a un paciente de 45 años que ingresa en nuestra Unidad por
deterioro del nivel de conciencia secundario a un absceso en el sistema
nervioso central y bacteriemia por Staphylococcus epidermidis; el cuadro
se complica con el desarrollo de una trombosis venosa en el seno longitudinal.
Pese al tratamiento administrado, el paciente fallece. La baja prevalencia de
esta entidad junto con la ausencia de claros factores desencadenantes puede
retrasar el diagnóstico y complicar el pronóstico.
Palabras clave: Trombosis venosa; trombosis cerebral; absceso
cerebral; trastornos de la coagulación; signos y síntomas neurológicos.
Abstract
Brain abscess is a rare cause of cerebral venous
thrombosis. The most common cause of cerebra venous thrombosis in adults is the acquired prothrombotic state.
Local infections (ears, paranasal sinuses, mouth, face and neck) are usually
responsible for this entity, although systemic infection may be the only cause.
Diagnosis requires brain imaging tests, the most sensitive being magnetic
resonance imaging with contrast. The treatment of thrombosis includes
anticoagulation with sodium or low-molecular-weight heparin. We present a
45-year-old patient admitted to our unit due to impaired level of consciousness
secondary to the presence of an abscess in the central nervous system and Staphylococcus
epidermidis bacteremia; the development of a venous thrombosis in the
longitudinal sinus complicates the situation. Despite the established
treatment, finally the patient died. The low prevalence of this entity together
with the absence of clear triggering factors, can delay the diagnosis,
complicating the prognosis.
Key words: Venous thrombosis; cerebral thrombosis; brain
abscess; coagulation disorders; neurological signs and symptoms.
Caso clínico
Hombre de 45 años, sin antecedentes de
interés, que ingresó, en el servicio de urgencias hospitalarias, con fiebre y
deterioro del nivel de conciencia de 12 h de evolución, sin un cuadro
infeccioso respiratorio, gastrointestinal ni genitourinario. La evaluación
neurológica reveló somnolencia, apertura ocular espontánea y a la llamada,
afasia y movilización espontánea del hemicuerpo izquierdo. Se destacaba una
paresia con espasticidad del hemicuerpo derecho. El paciente estaba hemodinámicamente
estable, la presión arterial era de 135/70 mmHg; la frecuencia cardíaca, de120
lat./min; la frecuencia respiratoria, de 22 resp./min y la temperatura, de 38,6
ºC.
Los resultados de los análisis
bioquímicos indicaban elevación de reactantes de fase aguda con leucocitosis
(17.500/mm3), neutrofilia (16.300/mm3) y elevación de la proteína C reactiva (72 mg/l).
La tomografía computarizada de cráneo mostró una lesión isquémica subaguda en el territorio de la arteria cerebral anterior izquierda con áreas de infarto establecido, así como sinusopatía frontal izquierda crónica con absceso subperióstico intra y extracerebral asociado (Figura 1).
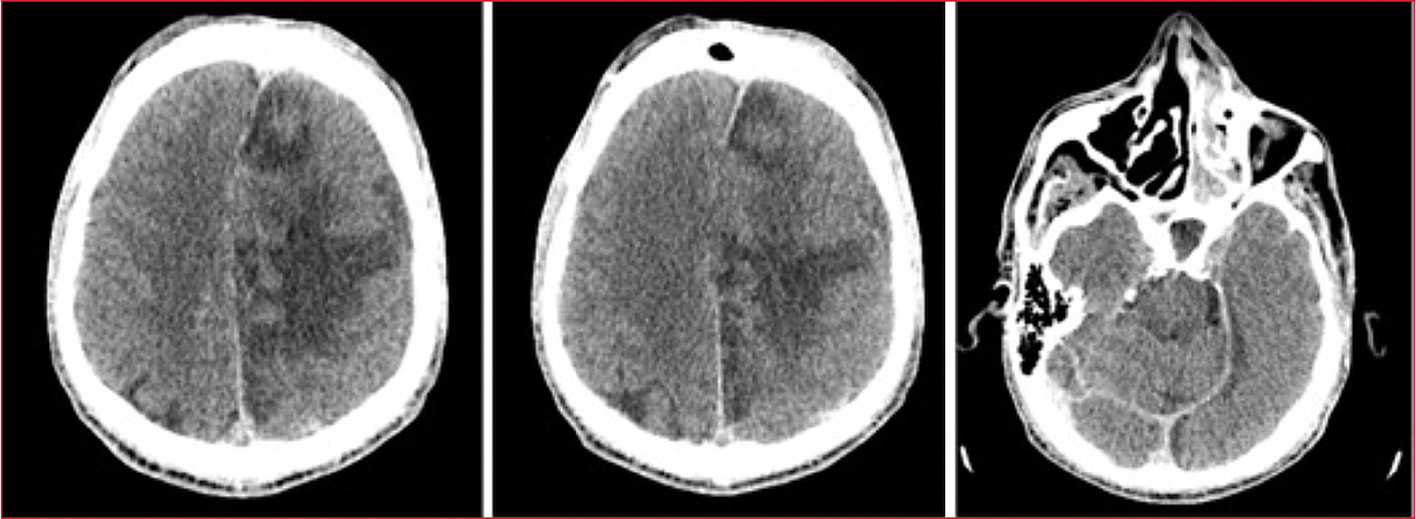
Figura 1. Lesión isquémica subaguda en el
territorio de la arteria cerebral anterior izquierda. Áreas de infarto
establecido y sinusopatía frontal izquierda crónica con absceso subperióstico
intra y extracerebral asociado.
Se desestimaron la fibrinólisis y la
trombectomía mecánica dada la duración del cuadro y la ausencia de compromiso de
gran vaso. Ante la presencia de un absceso, junto con los médicos del Servicio
de Neurocirugía, se descartó la actitud quirúrgica.
Al ingresar, el paciente recibió
antibioterapia y se tomaron muestras para hemocultivos, en los que se aisló Staphylococcus
epidermidis. A pesar de la correcta cobertura antibiótica, el paciente se
deterioró rápidamente, no tenía apertura ocular espontánea ni a estímulos,
permanecía con afasia global y presentaba movimientos motores de extensión en
el hemicuerpo izquierdo en respuesta al dolor. Dado el bajo nivel de conciencia
(Glasgow 4) fue intubado y conectado a ventilación mecánica invasiva.
La segunda tomografía computarizada mostró una trombosis venosa extensa del seno longitudinal superior, colección subdural extensa laminar en el hemisferio izquierdo, lesión isquémica extensa frontoparietal izquierda con edema, efecto de masa y signos de herniación subfacial con desviación de la línea media. Se destacaba una sinusopatía crónica con comunicación directa entre el seno frontal izquierdo y la cavidad intracraneal como probable origen de los hallazgos radiológicos (Figura 2).
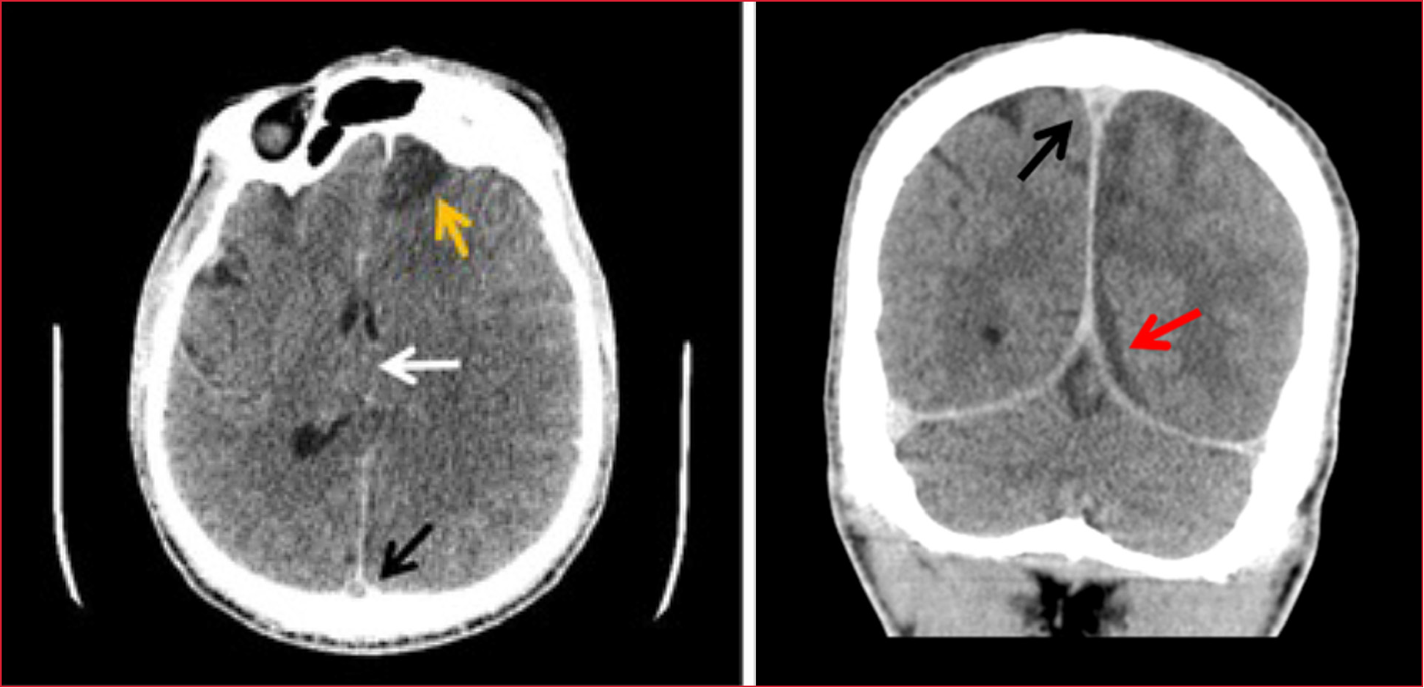
Figura 2. Trombosis venosa extensa del seno
longitudinal superior, signo del delta vacío, colección subdural laminar
extensa en el hemisferio izquierdo con edema, efecto de masa y signos de
herniación subfacial. Desviación de la línea media.
Nuevamente ante la interconsulta con el
Servicio de Neurocirugía, se desestima la cirugía. A pesar del tratamiento de
soporte, la antibioterapia y la anticoagulación con heparina de bajo peso
molecular, el paciente evoluciona a la muerte cerebral.
Discusión
La trombosis venosa cerebral es un
trastorno poco frecuente, pero grave. La incidencia es inferior a 1,5 casos por
100.000 habitantes y es más común en las mujeres. Afecta a adultos jóvenes con
una mediana de la edad de 34 años en las mujeres y de 42 años en los hombres.1
La causa más frecuente es la condición
protrombótica adquirida.2 En
la situación pandémica actual, se han descrito casos secundarios a la infección
por SARS-CoV-23 y la vacunación con vector recombinante.4 Otra de las causas son los procesos infecciosos, con una tasa
estimada del 6-12% en adultos; la infección local es la causa más frecuente;
aunque la infección sistémica puede ser la única causa de la trombosis venosa
cerebral.1
Las etiologías más infrecuentes son los
procesos autoinmunes e inflamatorios.
La presentación clínica es muy variada,
la cefalea es el síntoma más frecuente, puede ser el primero y el único
síntoma. En una proporción no despreciable, podemos encontrar pacientes con
síndrome de hipertensión intracraneal (cefalea, alteraciones visuales,
papiledema). Otros de los síntomas que pueden aparecer son los motores en forma
de monoparesia, hemiparesia o paraparesia; afasia, crisis comiciales y, en
casos graves, alteraciones del nivel de conciencia que puede llegar incluso al
estupor o al coma.2 Un
cuadro febril asociado a elevación de reactantes de fase aguda apoya el
diagnóstico de una infección subyacente, ya sea local o sistémica.
Es fundamental realizar un estudio por
imágenes para confirmar el diagnóstico. El estudio más sensible es la
resonancia magnética.1 En
caso de urgencia y si no se dispone de resonancia magnética, se puede recurrir
a la tomografía computarizada. Este último estudio es normal hasta en un 30% de
los casos, pero, en un tercio de ellos, podremos ver datos directos de
trombosis venosa cerebral. Si la tomografía computarizada es sin contraste, uno
de los signos característicos es el signo del triángulo denso; si se realiza
con contraste, el signo del delta vacío o el signo del cordón serían
indicativos de trombosis venosa. No existe ningún análisis de laboratorio de
confirmación, un dímero D elevado respaldaría el diagnóstico, pero un valor
normal no lo excluye.
La recomendación terapéutica es la
anticoagulación con heparina de bajo peso molecular subcutánea o heparina
sódica por vía intravenosa.2 La presencia de infarto venoso
hemorrágico, hemorragia intracerebral o hemorragia subaracnoidea aislada no
contraindican el tratamiento anticoagulante.5 El tratamiento endovascular es prometedor, pero aún se encuentra
en investigación.6 En
caso de elevación de la presión intracraneal, se seguirán las recomendaciones
generales para su control. Los corticoides se recomiendan en casos de trastorno
inflamatorio subyacente y los anticomiciales, como prevención secundaria si
existe crisis comicial en el momento de la presentación junto a una lesión
supratentorial, como edema, infarto o hemorragia. En caso de hernia inminente
secundaria a una lesión hemisférica unilateral, la hemicraniectomía puede estar
indicada. No se dispone de pruebas sólidas que respalden el uso de la
derivación ventricular en caso de hidrocefalia aguda o hernia cerebral
inminente.2
La tasa de mortalidad en fase aguda es
inferior al 5%, su principal causa es la hernia transtentorial secundaria a
grandes lesiones hemorrágicas. Los factores predictivos de mal pronóstico son
el sexo masculino, edad >37 años, una etiología infecciosa o un proceso
maligno subyacente, la trombosis del sistema venoso profundo, la hemorragia en
los estudios por imágenes, la alteración del nivel de conciencia y un puntaje
Glasgow <9 al ingresar.6
Es importante el diagnóstico precoz,
porque permite iniciar un tratamiento inmediato. Su baja prevalencia puede
retrasar el diagnóstico y, por lo tanto, empeorar el pronóstico del paciente.
Se debe sospechar ante un paciente con sintomatología neurológica y factores de
riesgo protrombótico. Los estudios por imágenes orientarán en caso de
presentaciones atípicas (infarto cerebral que cruza los límites arteriales
típicos, infarto hemorrágico de origen poco claro).1
El caso
presentado es atípico. Hombre joven, sin factores de riesgo protrombóticos
predisponentes, salvo una infección activa con un absceso cerebral y
bacteriemia por Staphylococcus epidermidis como causa de trombosis
venosa cerebral. Un hallazgo destacable en los estudios por imágenes es una
sinusitis crónica que consigue interrumpir la solución de continuidad ósea,
comunicando el seno frontal izquierdo con la cavidad intracraneal. Nuestro
paciente tenía todos los factores de mal pronóstico (sexo masculino, edad
>37 años, etiología infecciosa y trombosis del sistema profundo). A pesar
del tratamiento médico adecuado, la
evolución fue progresiva y rápida hacia una muerte encefálica.
Conclusiones
Describimos un caso clínico atípico y
poco frecuente, una trombosis venosa cerebral desencadenada por un absceso
cerebral. La trombosis venosa cerebral es una entidad poco frecuente, pero de
gran envergadura. A pesar de su prevalencia debemos tenerla en cuenta en
pacientes con sintomatología neurológica atípica y pruebas diagnósticas
incongruentes.
Bibliografía
1.
Ferro
JM, Canhao P. Cerebral venous thrombosis. UptoDate June 2021.
2.
Ferro JM,
Bousser MG, Canhao P, et al. European Stroke Organization guideline for the
diagnosis and treatment of cerebral venous thrombosis-endorsed by the European
Academy of Neurology. Eur J Neurol 2017; 24(10): 1203-1213. https://doi.org/10.1111/ene.13381
3.
Sweid A,
Hammoud B, Bekelis K, et al. Cerebral ischemic and hemorrhagic complications of
coronavirus disease 2019. Int J Stroke 2020; 15(7): 733-742. https://doi.org/10.1177/1747493020937189
4.
Greinacher
A, Thiele T, Warkentin TE, et al. Thrombotic thrombocytopenia after ChAdOx1
nCov-19 vaccination. N Engl J Med 2021; 384(22): 2092-2101. https://doi.org/10.1056/NEJMoa2104840
5.
Ropper
AH, Klein JP. Cerebral venous thrombosis. N Engl J Med 2021; 385(1): 59-64. https://doi.org/10.1056/NEJMra2106545
6.
Field TS,
Hill MD. Cerebral venous thrombosis. Stroke 2019; 50(6): 1598-1604. https://doi.org/10.1161/STROKEAHA.119.025334