El Trabajo Social en la Unidad de Terapia Intensiva:
reflexiones y aportes desde una experiencia en la Ciudad Autónoma de Buenos
Aires, Argentina
[Social Work in the
Intensive Care Unit: Reflections and Contributions from our experience in the Autonomous
City of Buenos Aires, Argentina]
Débora S. Lema
Trabajadora Social - Maestranza en
Cuidados Paliativos - Diplomada en Bioética.
Especialista en Políticas del Cuidado
con Perspectiva de Género.
Secretaria del Comité de Bioética de
SATI.
Directora del Comité de Bioética,
miembro de la Terapia Intensiva y del equipo de Cuidados Paliativos del
Hospital General de Agudos Dr. Cosme Argerich (Bs. As.).
* Correspondencia: debilinalema@gmail.com
La
autora no declara conflictos de intereses.
Resumen
La incorporación de profesionales de
Trabajo Social a la dinámica de las terapias intensivas es poco frecuente. La
mirada social, enfocada en la narrativa, las vivencias y el entorno de los
pacientes, parece no coincidir con los tiempos y las necesidades de la
intervención biologicista predominante y necesaria de la Unidad de Terapia
Intensiva para “salvar vidas”. Sin embargo, la participación de Trabajo Social
puede contribuir e impactar positivamente en el área cerrada. Esta disciplina
puede aportar ante procesos de toma de decisiones compartidas, el
acompañamiento y la contención de la familia y el entorno, la gestión precoz de
recursos sociales para la planificación de egresos, la adaptación a las
secuelas pos Unidad de Terapia Intensiva; y mejorar la calidad de atención en
el área crítica.
Palabras
clave: Trabajo
social; atención centrada en el paciente y la familia; recursos; planificación
compartida de la atención; interdisciplina.
Abstract
The incorporation
of Social Work professionals to the dynamics of the Intensive Care Units is
infrequent. The scope of the social perspective, focused on the narrative,
experiences and the environment of patients, do not coincide with the times and
needs of the accelerated biological intervention focused on “saving lives”.
However, Social Work intervention can contribute and have a positive impact on
this closed area. In a shared decision-making process, this discipline can
contribute with family and environmental support and containment, early
management of social resources for planning discharges, adaptation to post-ICU
sequelae, and improving quality of care.
Key words: Social work; patient-family centered care; advanced
care planning; interdiscipline.
Introducción
Este artículo
tiene por objetivo compartir la experiencia de intervención del Trabajo Social
en la Unidad de Terapia Intensiva (UTI) de un hospital general de agudos de
alta complejidad de la Ciudad Autónoma de Buenos Aires, sostenida desde hace
casi una década. La experiencia ha ido redefiniendo su alcance desde el inicio
de su inserción hasta su afianzamiento a través de los años.
La
internación en la UTI y la enfermedad crítica impactan en el paciente y su
entorno, generando consecuencias socioemocionales que pueden exceder las
competencias de los intensivistas para su acompañamiento. Situaciones
familiares conflictivas, toma de decisiones dilemáticas y procesos del final de
la vida son algunas de las situaciones cotidianas que pueden requerir de apoyo
interdisciplinario.
La
incorporación del Trabajo Social en la UTI resulta poco frecuente en las
dinámicas institucionales. A lo largo de este ensayo se profundizarán sus
aportes en términos de contención emocional a las familias, gestión de recursos
ante necesidades sociales y la planificación compartida de la atención.
La
interdisciplina requiere de aptitud para el trabajo en equipo y apertura al
aprendizaje. Tanto la profesional del Trabajo Social como los intensivistas
necesitan darse lugar en términos de lenguaje y competencias a fin de permitir
la inclusión de otra mirada que valora aspectos subjetivos que
atraviesan al paciente-familia, y que pueden quedar invisibilizados por el
predominio de la urgencia que caracteriza al área crítica.
Desarrollo
Las UTI son
áreas cerradas que reciben pacientes graves que requieren no solo tratamientos
adecuados al evento crítico, sino también monitoreo (“vigilancia”) continuo y
soporte constante por medio de equipamiento y medicamentos que mantengan las
funciones del organismo.1 El sostén de una o de varias
capacidades vitales a través de maquinaria y otros dispositivos (tubos,
mangueras, aparatología) condiciona la comunicación y la relación del paciente
con su entorno o familia y con el equipo de salud. Las características mencionadas,
sumadas a los horarios de visita reducidos, son factores que predisponen al
aislamiento del paciente de su realidad previa, y provocan necesidades en el
grupo familiar/entorno que, de no ser atendidas, pueden condicionar su
capacidad de adaptación al momento crítico y aumentar el sufrimiento.2
A partir del
impacto que genera una situación límite o crítica que amenaza la vida, surge la
necesidad de promover la planificación de toma de decisiones conjuntas
relativas al cuidado y la atención actual o futura. Este plan necesitará
revisarse desde la singularidad de cada paciente/familia e implica su ajuste a
cada momento del curso de la enfermedad y la trayectoria hospitalaria, incluida
el área crítica, intentando que coincidan preferencias, creencias,
costos-beneficios y recursos en salud.3
El Trabajo
Social es una profesión y una disciplina académica que reconoce que los
factores históricos, socioeconómicos, culturales, geográficos, políticos y
personales interconectados sirven como oportunidades o barreras para el
bienestar y el desarrollo humano.4 Todos ellos constituyen aspectos que,
sin duda, se ponen en juego para la persona que atraviesa una internación en la
UTI. En el ámbito hospitalario, es usual la asociación de la trabajadora social
a la planificación del egreso hospitalario, proceso que parece un objetivo
lejano en el contexto de las UTI. Sin embargo, teniendo en cuenta la escasez de
políticas públicas de cuidado y de dispositivos para la alta hospitalaria y la
rehabilitación, es necesario abordar este y otros temas, de manera temprana y
continuada, y esto incluye al área crítica.5,6
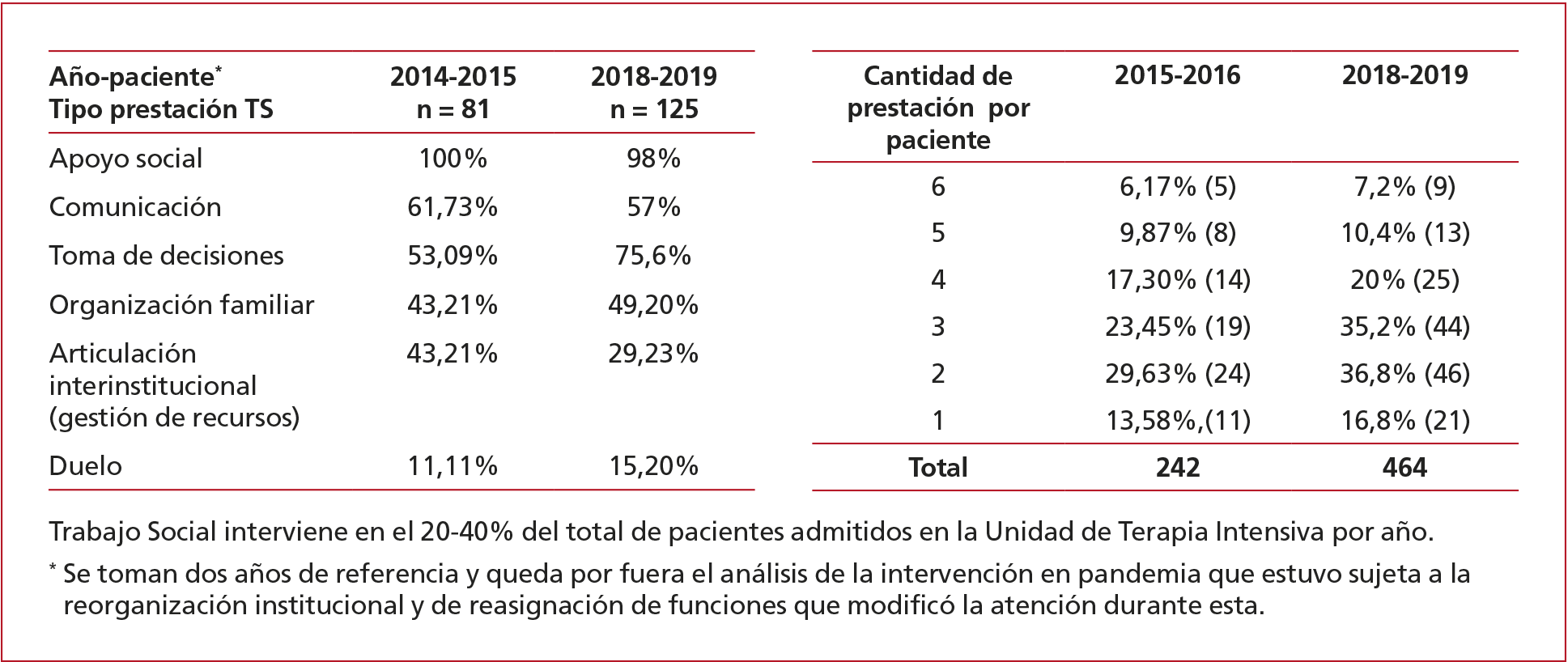
Aportes específicos de la disciplina
Gestión de recursos
La inserción
inicial del rol profesional estuvo caracterizada por la demanda hacia
incumbencias “tradicionalmente” asociadas al Trabajo Social Hospitalario. Se
registraron, en su mayoría, interconsultas relativas a la gestión de recursos,
como asesoramiento a familiares sobre certificado único de discapacidad (CUD),
tramitación de poderes para el cobro de pensiones/beneficios sociales (ANSES,
PAMI, etc.), derivaciones para acceso a beneficios sociales/instituciones,
gestión de pensiones asistenciales, acceso a insumos hospitalarios,
identificación de pacientes, entre otras (Anexo). Todas estas intervenciones
resultan imprescindibles para agilizar la planificación y gestión tempranas del
egreso hospitalario, y requieren de una atención continuada si la persona
prosigue su internación en una sala de menor complejidad.7 Muchas de esas gestiones iniciadas en la UTI
caducan en caso de fallecimiento; sin embargo, para algunos familiares y
cuidadores ocupar tiempo participando de la tramitación de estos beneficios
constituye una oportunidad para sostener la esperanza en la
recuperación. Asimismo, les brinda un rol activo al “sentirse útiles” durante el tiempo de internación en
la UTI que, como se mencionó inicialmente, suele relegarlos de la participación
activa en el cuidado y acompañamiento de su familiar.8
Acompañamiento y contención familiar
Dar cuenta de
los otros alcances que tiene la profesión de Trabajo Social y que son
parte de la identidad y la competencia disciplinar, constituye, al día de hoy,
el mayor desafío de la inserción en la UTI. Visibilizar la posibilidad de que
el Trabajo Social tiene de asumir el acompañamiento emocional que
demandan los altos niveles de sufrimiento de los pacientes y las familias, fue
un proceso facilitado por la apertura del equipo de salud.9 En la actualidad, se registra un aumento de
interconsultas relativas al abordaje sociofamiliar, que requieren de una
evaluación y su pertinente diagnóstico social, para poder delinear estrategias
de acompañamiento adecuadas a cada situación y momento (Anexo).10
Constituye
entonces el acompañamiento familiar una de las intervenciones más importantes
que realiza el profesional del Trabajo Social en la actualidad, las entrevistas
familiares son encuentros planificados con referentes familiares, miembros
referentes del equipo asistencial y la Trabajadora Social.11 Un abordaje centrado en las necesidades de la
familia podrá atenuar las vivencias negativas de la incertidumbre que
caracteriza al área crítica y que generan emociones, como ansiedad, enojo,
temor, miedos, preocupaciones y tensión, que, con frecuencia, interfieren en la
relación familia-equipo de salud.12 Las reuniones familiares
constituyen espacios de abordaje de las diferentes dinámicas sociofamiliares,
las que pueden acarrear problemas previos o bien desencadenar desacuerdos y
conflictos a partir de la estancia en la UTI.13 Si bien no se profundiza en este ensayo, es
necesario mencionar que la experiencia vivenciada por familiares y referentes
afectivos puede tener consecuencias negativas en el futuro, tal como lo
demuestra el síndrome familiar pos-UTI.14 De allí la importancia de bregar
por el abordaje de las necesidades familiares mientras dura la internación, a
fin de reducir las consecuencias negativas a largo plazo.
Siguiendo con
el abordaje familiar, es necesario tener presente que, a partir de la
internación, el rol ocupado previamente por el paciente se verá interrumpido,
alterando la dinámica y el funcionamiento familiar previos.15 La temporalidad del padecimiento también
condicionará este último; puede tratarse de un cuadro agudo aislado de
rápida y breve evolución o de una enfermedad crónica de curso progresivo y
persistente o de un evento irruptivo (accidentes de tránsito, naturales, etc.).16 Es necesario conocer el motivo o la causa de
la internación, ya que ofrecerá distintos escenarios de abordaje familiar. Por
ejemplo, no será la misma experiencia para una familia que acompaña a uno de
sus miembros cuya enfermedad tiene años de progresión y probablemente no
constituye su primera experiencia en la UTI, que la de quien sufre un accidente
cerebrovascular o un accidente en la vía pública a partir del cual se producen
secuelas discapacitantes. Tener en cuenta la dimensión del pronóstico resulta
fundamental, ya que condiciona la planificación de los cuidados futuros (en
caso de haberla) y la adaptación a un nuevo escenario de salud para un abordaje
crítico y temprano en casos de discapacidad.17 Se hará necesario ante su irrupción acompañar
este momento particular para la biografía del paciente y su familia, el que
requerirá abordarse de acuerdo con los tiempos que la recuperación física, emocional
e institucional posibilite.
Planificación compartida de la atención (PCA)
Otra de las
intervenciones que resultan troncales está especialmente asociada a los
escenarios de enfermedad crónica avanzada y el final de la vida en la UTI. La
PCA se definió como “la capacidad de permitir a las personas atendidas definir
objetivos y preferencias sobre tratamientos y atención futuros, discutir esos
objetivos y preferencias con los familiares y los profesionales responsables de
la atención, y registrar y revisar esas preferencias cuando proceda”.18 Si bien el promedio de muerte en el área crítica se
mantiene en el 30% en el
mundo; el envejecimiento poblacional y el aumento de las enfermedades crónico-críticas requieren de la
utilización sistemática de recursos sanitarios y, en un alto porcentaje, estos
serán provistos en la UTI.19,20 Por este motivo, es necesaria la discusión
temprana sobre las preferencias y los deseos de los pacientes en relación
directa con el uso racional de los recursos en salud. Las conversaciones entre
equipo, pacientes y familiares sobre preferencias relativas a la adecuación del
esfuerzo terapéutico, deseos expresos del paciente sobre los cuidados que se
desea o no recibir en el futuro o al final de la vida, la designación de un
subrogante que asuma la toma de decisiones en caso que este no cuente con
autonomía (que suele ser el escenario más habitual en el área crítica),
entre otras decisiones dilemáticas, deben manifestarse expresamente.21 En el caso de paciente con enfermedades
crónicas avanzadas, conocer cuáles hubieran sido sus deseos y si el proceso de
PCA ya se había iniciado, puede evitar intervenciones, como diálisis,
intubación, etc., que tienden a prolongar la agonía en últimos días de vida.22
La
planificación de la atención se compone de encuentros que necesitan darse en
momentos oportunos, ajustados a la necesidad profesional y familiar, y las
conversaciones y los acuerdos deben registrarse debidamente.23 Es necesario aclarar que, según la legislación
argentina, los acuerdos y las decisiones pueden cambiar a lo largo del proceso
de enfermedad y la internación.24 El desafío será llegar a conocer
los deseos, las creencias y las preocupaciones que tiene ese paciente respecto
al cuidado de su salud (en caso de que pueda expresarlos y sino a través de su
representante/referente afectivo), y hacerlos coincidir, en el mejor de los
casos, con las alternativas terapéuticas que pueda ofrecer el equipo de salud.
Este proceso
requiere de la alianza de la Trabajadora Social con el equipo médico
interviniente, cuya participación guía las decisiones clínicas sobre la base de
la mejor evidencia científica y la propia experiencia profesional, ayudando a
pacientes y familias a reducir la incertidumbre y promover la toma de
decisiones informadas.25 Si bien los tiempos asistenciales
escasos y la falta de formación en habilidades comunicacionales pueden
constituir limitaciones a la hora de poner en práctica estas conversaciones, la
adaptación del equipo de salud a nuevas modalidades de atención constituye una
responsabilidad profesional para mejorar la atención de la cronicidad crítica y
el final de la vida en la UTI.26
Reflexión final
El Trabajo
Social encuentra en la UTI un campo ávido para poder conjugar sus incumbencias,
metodología y valores ético-profesionales tendientes a destacar la defensa de
los derechos de pacientes y familias. Valorizar el rol de la comunicación y la
narrativa, muchas veces, condicionada en el paciente crítico, resulta un aporte
para mediar el vínculo entre la familia y el equipo de salud.27 Las habilidades comunicacionales
permiten liderar reuniones familiares que se constituyan en instancias de
contención emocional y espacios de encuentro interdisciplinarios para delimitar
objetivos de tratamiento, promover la PCA (paciente-familia-equipo) y resolver
eventuales conflictos.28 El ajuste de expectativas a la
realidad asistencial y el reconocimiento de recursos de afrontamiento ante
pronósticos adversos constituye un objetivo del acompañamiento familiar del
Trabajo Social en la UTI.
Abordar, de
manera temprana, situaciones donde irrumpen transitoria o definitivamente, la
discapacidad, la dependencia y la fragilidad, hace necesario tener en cuenta
las múltiples necesidades físicas, económicas, materiales, psicosociales,
espirituales y de cuidado, que estas traen aparejadas. Resulta fundamental
asociarlas a recursos sociales y a la política pública vigente para dar
respuesta a las demandas que del proceso de atención-cuidado y de la
internación en la UTI puedan desprenderse. En un contexto sanitario marcado por
el incremento de la cronicidad, garantizar la continuidad de los cuidados desde
el área crítica hacia otros espacios institucionales constituye un indicador de
calidad asistencial.29
La salud de
la población y, en especial, la de nuestra región se encuentra atravesada por
desigualdades y complejidades sociodemográficas que exigen abordajes cada vez
más integrales y complejos. La incorporación de otras disciplinas resulta
desafiante y una oportunidad de enriquecimiento entre saberes y lenguajes que,
al complementarse, produce nuevos conocimientos y mejora nuestras prácticas en
salud.
Quedan por
fuera de esta experiencia del Trabajo Social en el área crítica cuestiones contextuales, como el
atravesamiento de la pandemia y sus consecuencias para la población. También
temáticas que la atraviesan a diario, como la bioética, el género, la
corporalidad, el abordaje del final de la vida y los cuidados paliativos, el
cuidado de los profesionales
y cuidadores, entre otros. El compromiso institucional y la continuidad del
desarrollo profesional permitirán seguir profundizando ese análisis en el
futuro y seguir aportando a la mirada interdisciplinaria en la Terapia
Intensiva.
Bibliografía
1.
Sociedad
Argentina de Terapia Intensiva. Disponible en: https://sati.org.ar/index.php/familiares-y-amigos-de-pacientes-internados-en-terapia-intensiva.
[Consulta: 14 de septiembre, 2022]
2.
Rojas V. Humanización de los cuidados intensivos. Rev Médica Clin Condes 2019; 30(2): 120-125. https://doi.org/10.1016/j.rmclc.2019.03.005
3.
Sedini C, Biotto M, Crespi
Bel’skij LM,
Moroni Grandini RE, Cesari M.
Advance care planning and advance directives: an overview of the main critical
issues. Aging Clin Exp Res 2021; 34(2): 325-330. https://doi.org/10.1007/s40520-021-02001-y
4.
International
Federation of Social Workers – Global
Online Conference. Jornada
Internacional de Trabajo Social Contemporáneo:
Investigación e Intervención Social. Disponible en: https://www.ifsw.org.
[Consulta: 4 de agosto, 2022]
5.
Stolkiner A, Ceminari Y. El cuidado social y la
organización social del cuidado como
categorías claves para el análisis de políticas públicas. Disponible en: https://www.aacademica.org/000-122/142.pdf.
[Consulta: 30 de marzo, 2023]
6.
Mata
Garcia Notario L, Martin
de las Casas M.
Estrategias de prevención y control frente a la
aparición del síndrome post-UCI en el paciente crítico y la familia. Una revisión narrativa. Bachelors Thesis. 2021.
Disponible en: https://repositorio.uam.es/bitstream/handle/10486/698181/mata_garcia%20notario_lucia%20de%20latfg.pdf?sequence=1
7.
Masfret D. El trabajo social sanitario y
la planificación del alta sanitaria. Políticas
Sociales en Europa 2009; 25:93-109. Disponible en: https://www.cairn-mundo.info/revue-las-politicas-sociales-en-europa-2009-1-page-93.htm
8.
Gooding T, Pierce B,
Flaherty K. Partnering with family members to improve the
intensive care unit experience. Crit Care Nurs Q 2012; 35(3): 216-222. https://doi.org/10.1097/cnq.0b013e318260696a
9.
Pérez-Ramírez B, Osornio Mora LL. De la intervención al acompañamiento.
Una propuesta para construir conocimiento desde nuestra experiencia encarnada
en Trabajo Social. Itiner Trab Soc 2021; (1): 7-14. https://doi.org/10.1344/its.v0i1.32484
10. Avila
Cedillo G. Diagnóstico social en trabajo social: conceptos
clave y metodología para su elaboración. Margen 2021; 100: 1-27. Disponible en: https://www.margen.org/suscri/margen100/Avila-100.pdf
11. Forrester D,
Killian M, Westlake D,
Sheehan L. Patterns of practice: an exploratory factor
analysis of child and family social worker skills. Child Amp Fam Soc Work 2020;
14. https://doi.org/10.1111/cfs.12664
12. Ludmir J, Netzer G. Family-centered care in the Intensive Care Unit—What does best practice tell us? Semin Respir Crit
Care Med 2019; 40(5): 648-654. https://doi.org/10.1055/s-0039-1697957
13. Widera E,
Anderson W, Santhosh L, et al.
Family meetings on behalf of patients with serious illness. New Engl J Med
2020; (383): 11. https://doi.org/10.1056/NEJMvcm1913056
14. Gerritsen R, Hartog C, Curtis J. New
developments in the provision of family-centered care in the intensive care
unit. Intensive Care Med 2017; 43(4): 550-553. https://doi.org/https/doi.org/10.1007/s00134-017-4684-5
15. Venuti MS, Pedace ML, Díaz A, et al.
Encuesta a familiares de pacientes internados en unidades de cuidados críticos sobre sus creencias religiosas, su
opinión sobre cuidados de fin de
vida y sus preferencias de horarios de visita. Acta Colombiana de Cuidados
Intensivos 2021; 21(4). https://doi.org/10.1016/j.acci.2021.02.003
16. Gherardi C. Vida y muerte en Terapia
Intensiva. Buenos Aires: Biblos; 2007.
17. Rojas
Campos SM, Yarza
A, Perez B. Estudios críticos en discapacidad: una
polifonía desde América Latina (reseña del libro). Nomadas 2020; (52): 261-270. https://doi.org/10.30578/nomadas.n52a16
18. Lasmarias C, Velasco Sanz T, Carrero Planes VE, Granero-Moya N. Planificación compartida de la atención: la COVID-19, ¿una oportunidad? Med Paliat 2020; 27(3):
267-268. https://doi.org/10.20986/medpal.2020.1164/2020
19. Esteban A, Frutos Vivar F, Muriel A, et al. Evolution of mortality over time in patients receiving
mechanical ventilation. Am J Respir Crit Care Med 2013; 188(2): 220-230. https://doi.org/10.1164/rccm.201212-2169OC
20. Iwashyna TJ,
Hodgson CL, Pilcher D, et al.
Timing of onset and burden of persistent critical illness in Australia and New
Zealand: a retrospective, population-based, observational study. Lancet
Respir Med 2016; 4(7): 566-573. https://doi.org/10.1016/s2213-2600(16)30098-4
21. Lasmarias C, Delgado Giron S, Rietjens JA, Korfage IJ, Gómez-Batiste X.
Definición y recomendaciones para la
Planificación de Decisiones
Anticipadas: un consenso internacional apoyado por la European Association for
Palliative Care (EAPC). Med
Paliat 2019; 26(3): 236-249. https://doi.org/10.20986/medpal.2019.1019/2018
22. Ma J, Chi S, Buettner B, et al.
Early palliative care consultation in the medical ICU. Crit Care Med 2019;
47(12): 1707-1715. https://doi.org/10.1097/ccm.0000000000004016
23. Kennedy AC, Jones DA, Eastwood GM,
Wellington D, See E, Lewis JE. Improving the quality of family meeting
documentation in the ICU at the end of life. Palliat Care Soc Pract
2022;16: 263235242211288. https://doi.org/10.1177/26323524221128838
24. Ley N.° 26.742.
Derechos del paciente en su relación con los
profesionales y las instituciones de salud. Disponible en: https://www.argentina.gob.ar/normativa/nacional/ley-26742-197859/texto.
[Consulta: 4 de agosto, 2022]
25. As Esp de
Planificación Compartida de la Atención AEPCA. La planificación compartida: tomar decisiones en tiempos de
pandemia. Rev Bioet Amp Debate 2020; 87. Disponible en: https://raco.cat/index.php/BioeticaDebat_es/article/view/369725
26. Occhiuzzi A. Programa de Actualización en Terapia Intensiva. Bioética en la UCI. Retiro del soporte vital.
Buenos Aires: Sudamericana; 2021: 153-172.
27. Garces
Carranza C.
Intervención del trabajador social con
los familiares de pacientes con demencia en la unidad de cuidados intensivos. Portuaria 2011; 11(1): 111-117.
28. Gay E,
Pronovost P, Bassett R, Nelson J. The intensive care unit family meeting: making it
happen. J Crit Care 2009; 24(4): 629.e1-12. https://doi.org/10.1016/j.jcrc.2008.10.003
29. Martínez López P. Looking outside the ICU. Medicina
Intensiva 2011; 35(9): 590. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S0210-56912011000900013&lng=es&tlng=en.
[Consulta: 4 de agosto, 2022]
Anexo