Suplemento 1 - Año
2023
RESÚMENES
33º Congreso Argentino e Internacional de Terapia Intensiva
20 al 22 de septiembre de 2023
“Cuidando el presente para proteger el futuro”
26º Congreso Argentino de Enfermería en Terapia Intensiva
25º Congreso
Argentino de Kinesiología en Terapia Intensiva
24º Congreso
Argentino en Terapia Intensiva Pediátrica
19º Jornada
Nacional de Bioquímicos en Terapia Intensiva
10º Jornada de
Farmacéuticos en Terapia Intensiva
10º Jornada de
Nutrición en Terapia Intensiva
7º Jornada de Enfermería
Neonatal
SOCIEDAD
ARGENTINA DE TERAPIA INTENSIVA
COMISIÓN DIRECTIVA (2021-2023)
Presidente
Guillermo Ricardo Chiappero
Vicepresidenta
María Cristina Orlandi
Secretario
Fernando Gabriel Ríos
Prosecretaria
Mónica Viviana Romero
Tesorera
Susana Beatriz Bauque
Protesorero
Marcelo Fabio Morales
Directora de Publicaciones
Analía Fernández
Directora de Departamento Docencia
Adelina Badolatti
Vocales Titulares
Cecilia Mariana Torre
Gustavo Adolfo Benavent
Daniela Olmos Kutscherauer
Natalia Llanos
Jorge Marcelo Prochasko
Alejandro Javier Siaba Serrate
Alejandro Miguel Risso Vázquez
Judith Isabel Sagardía
Vocales Suplentes
Carlos Stoltzing
Leandro Ismael Tumino
Carina Fernanda Tolosa
Héctor José María Alvarez
Mariela Alejandra Velásquez
Norberto Cristian Pozo
Graciela Elizabeth Aguilera
Mariela Allassia
Revisores de Cuentas Titulares
Cecilia Inés Loudet
Mónica Isabel Quinteros
Héctor Antonio Ferraro
Revisores de Cuentas Suplentes
Marco Bezzi
Ernesto Fabián Rodríguez
Silvina Carina Balasini
ÓRGANO DE FISCALIZACIÓN
Directora de Publicaciones
Analía Fernández
Directora de Departamento Docencia
Adelina Badolatti
Vocales Titulares
Mariana Torre
Gustavo Benavent
Daniela Olmos
Kutscherauer
EX-PRESIDENTES
1972-1973:
Aquiles Roncoroni
1973-1975:
Miguel Herrera
1975-1976:
Juan Carlos Figueroa Casas
1976-1977:
Ernesto Maña
1977-1979:
Héctor De Leone
1979-1980:
José Petrolito
1980-1982:
Roberto Apra
1982-1983:
Roberto Padrón
1983-1985:
Gustavo Marino Aguirre
1985-1987:
Antonio Gallesio
1987-1989:
Carlos Lovesio
1989-1991:
Juan Pacin
1991-1993:
Mario Santamarina
1993-1995:
Fernando Pálizas
1995-1997:
Roberto Bastianelli
1997-1999:
Jorge Neira
1999-2001:
José L. do Pico
2001-2003:
Daniel Ceraso
2003-2005:
Francisco José Criado
2005-2007:
Eduardo San Román
2008-2009:
Elisa Estenssoro
2009-2011:
Ignacio Previgliano
2011-2013:
Cayetano Guillermo Galletti
2013-2015:
Néstor Omar Raimondi
2015-2017:
Rolando Alfredo Gimbernat
2017-2019:
José Luis Golubicki
2019-2021:
Rosa Reina
COMITÉS CIENTÍFICOS
Asuntos Laborales
Gustavo Benavent
Bioética
Analía Occhiuzzi
Certificación y Revalidación
Alejandro Siaba Serrate
CODEACOM
Richard Montano Buitrón
Ecografía en el Paciente Crítico
Fernando Ariel Sosa
Emergentología y Respuesta Rápida Intrahospitalaria
Anatilde Díaz
Enfermería en Cuidados Críticos
Lic. Monica Dailoff
Ética en Investigación
Monica Capalbo
FCCS
Pablo Pardo
Género y Diversidad
Analía Occhiuzzi
Gestión, Control de Calidad y Datos
Nancy Boada
Infectología Crítica
Miriam Blanco
Nefrología Crítica
Nahuel Rubatto Birri
Neonatología Crítica
Liliana Roldán
Neumonología Crítica
Emiliano Gogniat
Neurointensivismo
Héctor Álvarez
Obstetricia Crítica
Mariana Kirschbaum
Oncología Crítica
Viviana Reyes
Reanimación Pediátrica
Marcela Cuartas
Patología Crítica Cardiovascular
Karina Lozano
Patología Digestiva en Pacientes Críticos
Elvis Salcedo Noriega
Pediátrico de Neumonología Crítica
Santiago Esquivel
PFCCS
Silvio Torres
Reanimación y Recuperación Cardio Cerebral
Cristina Orlandi
Recuperación Cardiovascular Pediátrica y Neonatal
Rafael Fraire
Residentes
Soledad Larramendi
Sedación, Analgesia y Delirium
Sabrina Di Marco
Seguimiento y Rehabilitación
Lic. Carolina Foster
Shock Pediátrico
Javier Ponce
Shock y Sepsis
Bernardo Lattanzio
Soporte Nutricional y Metabolismo
Victoria González
Soporte Vital Extracorpóreo
Sonia Villarroel Mendoza
Trasplante y Procuración de Órganos y Tejidos
José Juri
Trauma
María Gabriela Vidal
Vía Aérea e Interfaces Respiratorias
Gustavo Benavent
CAPÍTULOS, CONSEJOS Y DEPARTAMENTOS
Capítulo Bioquímico
Fabián Rodríguez
Capítulo Enfermería
Marcelo Fabio Morales
Capítulo Enfermería en Neonatología
Gustavo Sergio Villalba
Capítulo Farmacéutico en Medicina Crítica
Agustina Luconi
Capítulo Kinesiología Intensivista
Emiliano Gogniat
Capítulo Nutrición
Silvia Jereb
Capítulo Pediatría
Gustavo González
Capítulo Veterinario
M.V. María del Carmen La Valle
Consejo de Investigación
Elisa Estenssoro
Consejo Consultivo Asesor
Antonio Gallesio
Departamento Docencia
Adelina Badolati
33º Congreso
Argentino e Internacional de Terapia Intensiva
PRESIDENTE
Guillermo Chiappero
COMITÉ EJECUTIVO
Coordinadora Nacional
Cristina Orlandi
Presidenta
Silvia Vilca
Vicepresidenta
Roxana Solano
Secretario
Sergio Castillo
Prosecretaria
Marina Singh
Tesorera
Susana Bauqe
Protesorero
Marcelo Morales
Vocales
Octavio Guanca
Gonzalo Rufino
Guadalupe Bohuid
Oscar Muñoz
COMITÉ CIENTÍFICO
Coordinador Nacional
Marcelo Fabio Morales
Presidente
Carlos Pérez Valdez
Vicepresidenta
Mariela Velázquez
Secretario
Patricio Celario
Prosecretario
Rodrigo Rivero
Coordinadora de Talleres
Marina Singh
Vocales
Carina Tolosa
Adriana Perroni
Miguel Salva
Alicia Manzano
Ignacio Arbeloa
JURADO DE PREMIOS
Presidenta
Elisa Estenssoro
Vocal 1
Fernando Palizas
Vocal 2
Cayetano Galleti
REVISIÓN DE TRABAJOS
Fernando Ríos
Cecilia Loudet
Cecilia Pereyra
26º Congreso Argentino de Enfermería en Terapia Intensiva
Presidente
Rodrigo Rivero
Vicepresidente
Sergio López
Coordinadora Nacional
Mariana Torres
Vocales
José Lozano
Verónica Jiménez
Alejandro Bascary
25º Congreso Argentino de Kinesiología en Terapia Intensiva
Presidente
Marina Busico
Vicepresidente
Matías Accoce
Coordinador Nacional
Gustavo Plotnikov
Vocal
Agustina Quijano
24º Congreso Argentino en Terapia Intensiva Pediátrica
Presidente
Gustavo Ariel González
Vicepresidenta
Sandra Chuchuy
Coordinadora Nacional
Doris Flores
Vocales
Luis Llano
Eugenia Vázquez
19º Jornada Nacional de Bioquímicos en Terapia Intensiva
Presidenta
Ma. del Carmen Iñíguez
Vicepresidenta
Sofía Fernández Collavino
Coordinador Nacional
Fabián Rodríguez
Vocal
Pablo Bianchini
10º Jornada de Farmacéuticos en Terapia Intensiva
Presidente
Matías Cattoni
Vicepresidenta
Agustina Natalia Luconi
Coordinadora Nacional
María José Dibo
10º Jornada de Nutrición en Terapia Intensiva
Presidenta
Milagro Ramón
Vicepresidenta
Alejandra Cenzano
Coordinadora Nacional
Silvia Jereb
Vocal
Patricia Bazán Dibo
7º Jornada de Enfermería Neonatal
Presidente
Gustavo Villalba
Vicepresidenta
Mariela Villoldo
Coordinadora Nacional
Vanesa Arzamendia
INVITADOS
EXTRANJEROS
Sergio Brasil (Brasil)
Eduardo Leite Vieira (Brasil)
Pablo Cruces (Chile)
Alejandro Bruhn Cruz (Chile)
Fabio Grill Díaz (Uruguay)
Alvaro Fernández (Uruguay)
Yolanda López Fernández (España)
Daniel Garros (Canadá)
Eduarådo Kattan (Chile)
María Luisa Marocco (Chile)
Geert Meyfroidt (Bélgica)
Alejandro Rodríguez (España)
José María Domínguez Roldán (España)
Javier Figueredo Sanabria (Colombia)
Sonny Dhanani (Estados Unidos)
Daniela Souza (Brasil)
Emilio Daniel Valenzuela (Chile)
Maya Escobar Vidarte (España)
Eduardo Lobatón (Estados Unidos)
TRABAJOS ORALES
21/09/2023 - 10:00 a
11:00
TRABAJOS ORALES 01
Analgosedación - 1
Aula1
0059 OPTIMIZACIÓN DE LA ANALGESIA EN CUIDADOS CRÍTICOS
MJ
Ochoa, MA Flores, E Cunto, V Chediack, A Rodriguez, G Arán, S Krugliansky, M
Quinteros
0060 OPTIMIZACIÓN DE LA HIPNOSEDACIÓN EN CUIDADOS CRÍTICOS
MJ
Ochoa, MA Flores, E Cunto, V Chediack, A Rodriguez, G Arán, S Krugliansky, M
Quinteros
0124 EVALUACIÓN DE LA SATISFACCIÓN FAMILIAR EN UTI DURANTE LA PANDEMIA COVID-19
AL
Muhlberger, JR Bartoli, MB Heredia, M Guereschi, F Alvarez, J Murtula, S
Bernthal, G Martini, L Castillo
ME
Nanni, MA Quiroga Encinas, MC Cervantes Contreras, Y Saad, B Dorfman, N
Pistillo
MR
Gardeazabal Rospilloso, M Córdoba, F Morales, A Cucci, I Parodi, F Martin, MA
Betancur, M Nucciarone, J Vilca, AL Piñas, C Logiodice, C Loudet, C Marchena, M
Garcia, F Iglesias, J Conde
20/09/2023 - 13:00 a
14:00
TRABAJOS ORALES 02
Covid-19 - 1
Los Nogales A
M
Bezzi, S Borello, M Bertozzi, R Mattei, A Pilipec, A Sabra
0404 COVID-19 EN CUIDADOS INTENSIVOS: DESAFIOS Y SOLUCIONES
E
Cunto, C Dominguez, A Rodriguez, EN Lista, Y Lamberto, N Chacon, E De Virgilio,
A Resguardo, M Flores Montes, R Gregori Sabelli, P Saul, V Chediack, L De
Vedia, GDTC Grupo De Trabajo Covid-19
LG
Duran, M Petasny, NI Zelaya De Leon, P Zorzano Osinalde, MG Montenegro
Fernandez, AV Millan, NA Grassi, M Cruz, M Otamendi, FE Espinoza, AM Quispe
Laima
M
Olmos, M Esperatti, A Miranda Tirado, ME González, H Kakisu, J Suarez Díaz, L
Stein, I Santomil, N Fuentes
20/09/2023 - 13:00 a
14:00
TRABAJOS ORALES 03
Covid-19 - 2
Los Nogales B
0015 LAS HUELLAS DEL DISTRÉS POR COVID, EL POST TERAPIA INTENSIVA UN
AÑO DESPUÉS DEL RESPIRADOR.
U
Zaya, A Aliscioni, Y Saldivar, E Minoldo, P Calcagno, N Kessler, F Irades, R
Alvarez, C Galletti
G
Echenique, P Astrada, M Medina, J Rivera, L Huaiquinao, B Paez, L Gallardo, F
Fernandez, R Ligarda, L Uranga, S Zidarich
S Diodati, DH Bagilet,
NS Rocchetti, CJ Settecase, M Re, SP Gattino
20/09/2023 - 13:00 a
14:00
TRABAJOS ORALES 04
Ecografía - 1
Jacarandá
A
Feldman, D Varela, G Sibila, N Tiribelli, M Lompinzano, J Aguirre, C Lopez, M
Aliaga, B Daglio, M Renk, A Garcia, D Quaranta, R Ochoa, J Capella
A
Feldman, G Sibila, D Varela, B Dagllio, N Tiribelli, M Lompinzano, C Benay, S
Fredes, M Aliaga, J Aguirre, C Lopez, A Garcia, M Renk, R Alvarado, D Quaranta,
R Ochoa, J Capella
A
Feldman, G Sibila, B Dagllio, D Varela, C Benay, J Aguirre, C Lopez, N
Tiribelli, S Fredes, M Lompinzano, M Aliaga, R Albarado, A Garcia, M Renk, D
Quaranta
0459 ULTRASONOGRAFÍA TRANSESOFÁGICA: ENFOQUE MULTISISTÉMICO DEL
PACIENTE CRÍTICO.
M
Isa
20/09/2023 - 13:00 a
14:00
TRABAJOS ORALES 05
Enfermería - 1
Los Álamos SUM
S
Garro
PP
Villazón Alcón, RZ Fernandez, JM Modesto Alegre, L Bertorello, J Roberti, FA
Sosa
0201 EL SCORE NAS FALLA EN DIMENSIONAR EL RECURSO HUMANO EN UNA
POBLACIÓN DE PACIENTES CRÍTICOS
FJ
Gutierrez, MA Arias, Y Segovia, J Lazarte, G Garay, GE Murias
SL
Fernández, S Bottaia, V Romero, D Murillo, L Ortiz, L Vargas, S Rios, R Ronchi,
V Arceau, J Borgeth, M Ruiz, M Villacorta, A Camio, I Herrera, F Valderrama, J
Vilca, C Loudet
20/09/2023 - 13:00 a
14:00
TRABAJOS ORALES 06
Gastro y Nutrición - 1
Los Ceibos
ML
Deforel, C Balasini, Y Sansiñena, CDV Barrios, C Peretti
M
Ayala, A Encina Sanchez, F Soto Campos, A Nazha, M Diaz Heredia, N Elena, R
Isla
0079 ADECUACIÓN CALÓRICO - PROTEICA EN PACIENTES CON COVID 19
VENTILADOS CON SOPORTE NUTRICIONAL
A
Aliscioni, V Gonzalez, U Zaya, C Galletti, P Calcagno, Y Saldivar, F Irades, N
Kessler, R Alvarez Vizzoni
0261 NUTRICM SCORE EN PACIENTES CRITICOS. COMPARACION DE GRUPOS: HIV
REACTIVO Y NO REACTIVO
V
Fernández Abello, R Gregori, C Dominguez, P Saúl, MB Della Paolera, M Galindo,
S Cáceres, Y Lamberto, N Chacón, J Fernández, N Campagnucci, G Sandez, V
Chediack, E Cunto
LG
Duran, ME Beilman, AN Quiroga, M Cruz, MJ Ojeda, F Ciccioli, M Petasny, VT
Malisia, WE Monrroy Miro, MG Montenegro Fernandez, AV Millan, NI Zelaya De
Leon, NA Grassi, P Zorzano Osinalde
0430 COMPLICACIONES DE GASTROSTOMÍAS PARA ALIMENTACIÓN EN EL HOSPITAL
MUNICIPAL DE URGENCIAS
C
Pettorosso, MC Vignetta, DJR Rodriguez, PB Pahnke, S Pavan, MA Montenegro, AD
Bujedo, ME Blessio, L Morales, GL Capdevila, A Juncos, V Bigi, LM Trinchero
20/09/2023 - 13:00 a
14:00
TRABAJOS ORALES 07
Gestión - 1
El Tipal
C
Discepola Duet, I Huespe, A Martinez
MB
Vazquez, CN Pozo, RO Dominguez, CF Chavez, OF Ferreira Aban, L Soliz, MD
Roggensack, N Grubissich, D Pina, J Cardozo
0409 EVOLUCIÓN DE CONSUMOS Y COSTOS DE ANTIBIOTICOS ACCESS, WATCH Y
RESERVE EN UNA UCI DE ADULTOS
M
Garcia Sarubbio, CI Loudet, MJ Meschini, MA Mazzoleni, C Colavita, V Aramendi,
A Barbieri, C Paez, V Pazos, MC Marchena, MG Sáenz, S Tal Benzecry, J Vilca, D
NOR, E FERRARI
J
Sagardia, MADLM Saenz Valiente, MF Gomez, EL Maldonado, SB Solis
C
Loudet, A Dubín, E Estenssoro, R Reina, F Caminos, MG Sáenz, AL González, S Tal
Benzecry, L Tumino, F Iglesias, L Milanesio, J Montefiore, A Machado, GDD
Cátedra
20/09/2023 - 13:00 a
14:00
TRABAJOS ORALES 08
Infectología - 1
Los Mistoles
N
Pistillo, L Espinola, M Paz, L Duarte, A Villar, M Comas, J Smaile
MA
Mellino, E Warley, N Varrenti, P Gil, G Miglioretti, AK Márquez, S Külling, M
Romero, C Alderete, I Gorosito, G Monjes
0378 UTILIDAD DEL FILMARRAY EN BACTERIEMIAS EN PACIENTES CRÍTICOS
C
Balasini, AV Lugo, A Sirino, G Iribarren, P Rodrìguez, MA Turina, C Garbasz, F
Luna, F Costa, C Barrios, F Nitto, M Capriles, W Argana Montan, R Carballo
Orozco, P Sánchez, A Aller
C
Lorca, C Alfaro, R Romero, L Avila, H Tarchini Berarducci
20/09/2023 - 13:00 a
14:00
TRABAJOS ORALES 09
Nefrología y Medio Interno - 1
Aula 1
0420 USO DE BICARBONATO EN PACIENTES CON SHOCK Y FALLA RENAL
K
Lopez Palacios, A Traverso, E Quinteros, C Gonzalez, D Masevicius, L Carlos
0428 RIÑÓN HIPERFILTRANTE: UNA PATOLOGÍA FRECUENTE E IMPREDECIBLE
A
Ontiveros, C Dimarco
0442 CARBONATO DE LITIO. ¿ES POSIBLE PREVENIR LA HIPERNATREMIA DEBIDA A ESTE FARMACO?
N
Pumari, E Vela, I Arandia, J Sagardia, F Loiacono, O Balderrama, C Arias, M
Lloria
0447 INCIDENCIA DE RIÑON HIPERFILTRANTE EN PACIENTES POST
PROCEDIMIENTO NEUROQUIRÚRGICOS
JM
Bernasconi, E Cornú, EA Manrique, JB Rechene, RA ávila
20/09/2023 - 13:00 a
14:00
TRABAJOS ORALES 10
Neumonología-Kinesiología - 1
Los Sauces
0400 CONCORDANCIA DE LA P0.1 CUASI DINÁMICA ENTRE UN RESPIRADOR Y UN
SIMULADOR. ESTUDIO PRELIMINAR
D
Violi, C Pozo, JA Vaca, SL Vago Romero, C Paschetta
GE
Blanco, C Miranda, E Brizuela, G Bruenti, J Villagrasa, D Salas, D Rodriguez, M
Petre
J
Dorado, J Perez, D Gilgado, G Cardoso, A Garcia, C Moran, R Bragagnolo, A
Vitale, M Bertozzi, M Accoce
F
Chelli, A García, P Bellón, S Benítez, S Barreiro, I Giacobbe, MN Sosaya, C
Moran, S Gallo, MC Perrone, M Retamar, J Pittoni, B Sagaria, S Cagide, S Rico,
L Laurens, GL Landa, G Mazal, ME Bodner, M Ezcurra, N Barreira Aguiar, MF
Blanco, P Falcón
M
Gutierrez Clas, J Martinez Guarnieri, B Maria Florencia, C Mariana Alejandra
20/09/2023 - 13:00 a
14:00
TRABAJOS ORALES 11
Shock y Sepsis - 1
Sala Vidriada
L
Bujan Molins, J Sinner, E Prado, IA Huespe, C Musso, N Contrera, J Cantos
DP
Acosta, D Vazquez, N Fermin Paredes, A Solarte, D Montano, G Valverde, JL
Scapellato, C Bernal
MC
Gonzalez, A Traverso, A Giordana, D Latasa, J Rodriguez Louzan, L Carlos
MB
Garcia Gonzalez, JC Monterroza, H Huerta, A Matarrese, I Daniel
0407 IMPACTO DEL SOSTEN EXTRACORPOREO EN SEPSIS
R
Gregori Sabelli, V Fernandez Abello, C Dominguez, P Saul, M Galindo, N
Campagnucci, F Gil Zbinden, S Caceres, L Gonzalez, N Chacon, Y Lamberto, Y
Huarachi, V Chediack, E Cunto
21/09/2023 - 11:00 a
12:00
TRABAJOS ORALES 12
Trasplante-Donación - 1
Aula 1
T Bergoglio, S
Villarroel, S Giannasi, S Bauque, I Huespe, E Prado
ER
Brizuela, GM Brunetti, JM Villagrasa, G Blanco, C Miranda, D Rodriguez, D
Salas, M Petre, P Centeno
I
Cruz Muñoz, AE Carrera, SD Ribak, NP Barreto, C Correia Da Silva, R Ostrowski,
JP Romero
0432 VALIDACIÓN DEL “RFI SCORE” PARA PREDECIR EL RETRASO EN LA FUNCIÓN
DEL INJERTO EN PACIENTES RECEPTORES DE TRASPLANTES RENALES CON DONANTE
CADAVÉRICOb106
MA
Vargas, FE Kulik, FN Falcon, RV Giudicce, IA Rossi
21/09/2023 - 13:00 a
14:00
TRABAJOS ORALES 13
Obst-Neurot-Trauma - 1
Los Cardones A
LP
Marzoratti, E Pavlik, CB Lopez, ML Braccini, FN Falcon, AE Piacenza, EF Kulik,
MA Vargas
MC
Palacio, JC Medina, N Aguilar, V Murillo, M Beck, FJ Villalba, M Chamadoira
F Garavelli, M Re, N
Rocchetti, F Di Paolo, B Sanchez, M Latimori, B Meres, F Pirchio, S Gattino, C
Settecase, D Bagilet
EM
Rodas Montero, E Solarte, G Izzo, C Arellano, J Angulo, A Rodriguez, L
Gonzales, A Vera, E Rodriguez, K Roberto
0383 LA DEUDA DE SANGRE SE PAGA CON SANGRE
GL
Capdevila Vicente, PB Pahnke, C Vignetta, A Ramirez Juncos, V Bigi, L Morales,
M Montenegro, C Pettorosso, L Trinchero
R
Giannoni, E Martinez, IS Gonzalez Pompilio, AM Antón, AG Maria Gabriela, S
Herrera, FF Giannoni, IJ Previgliano
21/09/2023 - 13:00 a
14:00
TRABAJOS ORALES 14
Va-Cardio-Oncol - 1
Los Cardones B
L
Bezzi, M Fredes, F Lezcano, G Ferro
0405 CAUSA POCO USUAL DE HIPONATREMIA SEVER. A PROPOSITO DE UN CASO
D
Riveros, L Zelada, M Martin, G Chiarolla, M Vera, S Alvarez, G Soria
R
Fraire, S Torres, A Siaba, A Gutierrez, M Lopez Daneri, C Kreutzer, B Chiostri,
D Klinger, A Mayans, P Reyes, A Lugrin, H Fernandez, T Iolster
0421 TRAQUEOSTOMÍA PERCUTÁNEA VS QUIRÚRGICA, EXPERIENCIA HOSPITALARIA
EN CORRIENTES
JJ
Navotka, AN Gutierrez, AM Ojeda, J Ruiz Diaz, A Coceres, L Maidana, AF Navarro,
A Aquino, MF Mendieta, S Guerrero, G Vallejos Pereira
L
Peralta, W Paredes Ortega, V Rodriguez, F Loiacono, L Magnifico, R Corella
Cardenas, K Cuesta Rios, S Llerena Concari, J Fleitas, R Pedevilla, L Diaz
Balve, J Sagardia
21/09/2023 - 13:00 a
14:00
TRABAJOS ORALES 15
Gestión - 2
Los Nogales A
JM
Storani, SB Soli, GM Garelli, FA Aranda, KI Diaz Saez, B Demarchi, DS Diaz, DA
Rovira
ML
Morales, L Ruarte, M Garcia, P Taborda, J Ortega, A Quinteros, S Rojas, C
Ferreyra, D Carranza, N Bonetto, S Carrizo, J Celia, M Ruiz, M Buemo
G
Vecchio
0314 FACTORES ASOCIADOS A LIMITACIÓN TERAPÉUTICA EN PACIENTES DE UNA
TERAPIA INTENSIVA ARGENTINA
A
Ferrero, J Gonzalez Anaya, A Masso, L Valencia, I Huespe, NG Gonzalez, S
Venuti, F Carini
0316 SATI-Q: 20 AÑOS DE
HISTORIA, EVOLUCIÓN Y PERSPECTIVAS HACIA EL FUTURO
MDP
Arias Lopez, AL Fernandez, ME Ratto, A Gallesio
21/09/2023 - 13:00 a
14:00
TRABAJOS ORALES 16
Pediatría - 1
Los Nogales B
0315 EXPERIENCIA EN EL USO DE LA VASOPRESINA EN SHOCK SÉPTICO
A
Coca Salazar, K Cinquegrani, L Menta, A Dalzotto, F Miloro, J Pardon, F Podesta
M
Cyunel, MA Francavilla, S Magee
0418 CUIDADOS INTENSIVOS EN EL TRASPLANTE HEPÁTICO PEDIÁTRICO: 13 AÑOS
DE EXPERIENCIA
J
Castro Mendez, A Lugrin Bellomo, L Ficosecco, P Reyes, E Selzer, M Fauda, S
Torres, A Siaba Serrate, T Iolster
JI
Simonassi, MT Canzobre, VE Lopez Fiorito
G
Mendez, C Sanchez
21/09/2023 - 13:00 a
14:00
TRABAJOS ORALES 17
Neumonología-Kinesiología - 2
Los Álamos SUM
0029 EFICACIA DE DESTETE PROTOCOLIZADO VERSUS NO PROTOCOLIZADO EN
TERAPIA INTENSIVA
HA
Armándola, NI Carrizo, S Izza, EN Diaz Rousseaux
M
Botto, M Marenda, O Occhiuzzi
R
Bragagnolo, J Pérez, G Cardoso, A Vitale, D Gilgado, S Torres, W Davalos, N
Vergottini, A García, C Morán, M Bertozzi, A Rivera, R Quiroga, A Masso, J
Dorado, M Accoce
P
Donati, L Tarragona, G Plotnikow, A Zaccagnini, N Nigro, A Díaz, P Otero
0362 ECOGRAFIA DIAFRAGMATICA COMO PREDICTOR DE FALLA DEL DESTETE EN
VENTILACION MECANICA
EE
Coldani, RM Gonzalez, L Gladys, D Lourdes, R Rocio, B Rodrigo Anibal, Z Angeles
Celeste, R Ornella
21/09/2023 - 13:00 a
14:00
TRABAJOS ORALES 18
Shock y Sepsis - 2
El Tipal
AMP
Gonzabay Campos, A Moran Puerta
J
Villegas, P Ginger, A Pablo, J Maximiliano, I Lorena, P Vanina, K Fernando, M
Marcos, l puerto
AB
Paez, LO Gallardo, GG Echenique Fernandez, PD Astrada, MDC Medina, J Rivera, L
Huaiquinao, F Fernandez, R Ligarda, LJ Uranga, SN Zidarich
P
Donati, P Otero, L Tarragona, M Martín Flores, A Dubin
21/09/2023 - 12:00 a
13:00
TRABAJOS ORALES 19
Gestión - 3
Aula 1
0013 ESTRATEGIA PARA EVITAR EL
COLAPSO SANITARIO DE LA 2DA OLA
DE LA PANDEMIA POR SARS COV2 AÑO 2021
JA
Ramos Oliver, R Chole, V Cozzi, G Fernandez, R Martinez, M Rodriguez
0171 MORTALIDAD E IMPACTO ECONÓMICO DEL PACIENTE NEURO-CRITICO EN UCI
E
Pereyra Zamora, MC D´amico A., LC Castro, A Chanampa, J Parodi, V Monroy, RA
Gomez
MA
Navarro, CV Benítez
IJE
Figueroa, CE Espindola, MC Olivera
21/09/2023 - 13:00 a
14:00
TRABAJOS ORALES 20
Pediatría - 2
Sala Vidriada
L
Menta, P Castellani, K Cinquegrani, A Coca Salazar, E Paz, F Miloro, J Pardon,
A Dalzotto
P
Acosta, A Teves Echazu, E Rodriguez, L Selvatici, L Landry
MD
Sanchez, MM Massara, A Canepari, ML Wamba, R Verburg, MX Iglesias, M
Ricciardelli
0192 USO DEL OXIDO NÍTRICO EN INSUFICIENCIA RESPIRATORIA AGUDA
PEDIÁTRICA
G
Gonzalez, MDP Arias López, GV Morales, A Cairnie
0290 TRAQUEOTOMÍA EN PACIENTES PEDIÁTRICOS: UN ESTUDIO RETROSPECTIVO
J
Pardon, F Miloro, K Cinquegrani, F Podesta, A Dalzotto, L Menta, A Coca
Salazar, E Paz, J Fassola, M Lasso
DISCUSIÓN DE POSTERS
ELECTRÓNICOS
20/09/2023 - 08:00 a
09:00
Discusión de Posters Electrónicos 01
Analgosedación - 1
Aula 2
MF
Leveratto, S Cosenza, D Monardo, V Pousa, MG Cardonatti, MI Cazenave
0239 SEDACIÓN INHALATORIA EN TERAPIA INTENSIVA: EXPERIENCIA EN UNA
SERIE DE CASOS
C
Discepola, I Carboni Bisso, G Vecchio, L Navarro, J Gonzalez Anaya, I Fernández
Ceballos, M Las Heras
0285 SEDACIÓN INHALATORIA EN TERAPIA INTENSIVA: COMPARACIÓN DE COSTOS CON SEDACIÓN
TRADICIONAL
G
Vecchio, C Discepola, L Navarro, J Gonzalez Anaya, I Fernandez Ceballos, I
Carboni Bisso, M Las Heras
0458 SINDROME NEUROLEPTICO MALIGNO SECUNDARIO A INTOXICACION POR
CARBAMAZEPINA
P
Matinez Mendez, CL Huayta Vasquez, P Zuleta Chambi, A Bonilla Romero, L Kumar
20/09/2023 - 09:00 a
10:00
Discusión de Posters Electrónicos 02
Covid-19 - 1
Aula 2
0042 ANALISIS DE LA MORTALIDAD LUEGO DEL ÚLTIMO BROTE PANDEMICO POR
COVID-19
N
Funes Nelson, C Cervantes, C Yucra
N
Santagati, V Durand, F Palizas, CG Christian
GE
Nuñez Llovera, L Olle, A Antik, LV Lan, MB Gonzalez, AM Banegas, D Nogales
0384 SÍNDROME HEMOFAGOCÍTICO SECUNDARIO A COVID-19. REPORTE DE CASOS
A
Banegas, AM Banegas, MB Gonzalez, GE Nuñez Llovera, D Nogales, L Olle, A Antik,
P Coronado Luján, V Canteros, M Cifuentes, MM Richelme
M
Spoliansky, C Reyes, N Sánchez
0402 ASPERGILOSIS PULMONAR EN PACIENTE CON SINDROME DE DISTRES
RESPIRATORIO POR SARSCOV-2
AN
Gutierrez, JJ Navotka, AM Ojeda, A Coceres, MF Mendieta, M Ochoa, L Maidana, S
Guerrero, A Larroza, A Da Cruz, G Garau, M Audizzio, G Coria, L Andrades
0460 DISFAGIA SEVERA ASOCIADA SINDROME DE DISTRES RESPIRATORIO POR
COVID 19
M
Singh, E Cugat Juarez, N Martinez
20/09/2023 - 10:00 a
11:00
Discusión de Posters Electrónicos 03
Endócrino-Tóxico-Hemato - 1
Aula 2
0146 TROMBOSIS VENOSAS MÚLTIPLES DE ETIOLOGÍA DESCONOCIDA
F Pirchio, B Sanchez,
B Meres, M Latimori, F Garavelli, F Dipaolo, M Re, N Roncchetti, S Gattino, C
Settecase, D Bagilet
0170 PACIENTE CON RASH CUTÁNEO Y FALLA ORGÁNICA POR SÍNDROME DE DRESS
F
Salun, C Garlisi, A Bianchi, N Göldy, E Gonzalez, N Ortiz, G Izaguirre, L
Talamonti, S Sanchez, G Elias
0206 COMPLICACIÓN TROMBÓTICA EN EXÉRESIS DE FEOCROMOCITOMA
LJ
Antoniow, D Sanchez, M Vazquez, C Armoa
0212 NECROLISIS EPIDÉRMICA TÓXICA, DESAFÍO INFRECUENTE EN UTI
A
Bianchi, C Garlisi, F Salun, MN Goldy, E Gonzalez, N Ortiz, P Pafundi, P Rosso,
G Izaguirre, L Talamonti, S Sanchez Isla, G Elias
V
Pais, E Guaicha Pulla, F Medina, V Garaña, P Balmaceda, L Santoro, A Nishioka,
C Diano, V Picolla
0229 PARADA CARDIACA SECUNDARIA A HIPOTERMIA, UNA RARA COMPLICACION
DEL HIPOTIRIOIDSIMO SEVERO
MG
Olave Avila, E Asinari, A Garcia, N Buzzi, I Bollati, A Furlotti
0232 FLEGMASIA CERÚLEA DOLENS EN PACIENTE CON AGENESIA DE VENA CAVA
INFERIOR. REPORTE DE CASO.
K
Vence, L Macagno, A Lescano, N Carrizo
0441 REPORTE DE CASO: SÍNDROME ANTIFOSFOLIPIDICO QUE PENSAR?
G
López, R Salatino, S Alvarez
20/09/2023 - 11:00 a
12:00
Discusión de Posters Electrónicos 04
Endócrino-Tóxico-Hemato - 2
Aula 2
WA
Mosquera Vanegas, DM Otero, JL Echeverri, LI Acosta G, IA Herrera, OL Tovar
Capera
0038 TROMBOCITOPENIA INDUCIDA POR HEPARINA
E
Gonzales, I Espinoza, D Bautista, M Mendoza, J Gomez, R Patiño, M Piaggio, L
Coro, S Padilla, R Cueto, L Veizaga, P Corral, J Castrezana, L Vindigni
0048 COMA MIXEDEMATODO, LA MAXIMA EXPRESION DEL HIPOTIROIDISMO,A
PROPOSITO DE UN CASO
A
Tamayo, A Correa, D Lacaze, W Llanos, R Nuñez, ME Gonzalez
N
Funes Nelson, S Jeres, S Quintana, C Yucra, Y Melgar
V
Reyes, M Castro, V Leon, C Hernandez, J Quintela, J Rossini, C Diosa, N Boedo,
P Bevione, E Antola, F Soto, S Calvo, G Ponnefz, J Ordoñez
0082 PRESENTACIÓN CASO DE SÍNDROME DE KARTAGENER
D
Bautista, I Espinoza, E Gonzales, J Gomez, R Patiño, M Piaggio, L Coro, S
Padilla, R Cueto, L Veizaga, P Corral, J Castrezana, M Mendoza, L Vindigni
0092 PIODERMA GANGRENOSO COMO MANIFESTACIÓN INICIAL DE ENFERMEDAD
SISTÉMICA: REPORTE DE CASO
M
Cruz, N Zelaya De León, M Petasny, LG Duran, AV Millán, MG Montenegro
Fernández, NA Grassi, P Zorzano Osinalde, M Otamendi, FE Espinoza
0397 ENCEFALITIS DE HASHIMOTO: A PROPÓSITO DE UN CASO
JB
De Tapia, DA Dezurko, M Otamendi, FE Espinoza, AV Millan, MG Montenegro
Fernandez, M Cruz, NA Grassi, NI Zelaya De Leon, P Zorzano Osinalde, M Petasny,
LG Duran
20/09/2023 - 12:00 a
13:00
Discusión de Posters Electrónicos 05
Endócrino-Tóxico-Hemato - 3
Aula 2
0176 INTOXICACIÓN POR HIDROCARBUROS. A PROPÓSITO DE UN CASO
E
Massa, G Reinoso
0297 SÍNDROME ANTIFOSFOLIPÍDICO CATASTRÓFICO EN PACIENTE MASCULINO JOVEN. REPORTE DE CASO
M
Corona, C Sotelo, A Vides, N Llanes, G Bouhid, R Retambay, N Saragusti, J
Maidana, C Carrizo, MADV Ruiz, R Reynoso
M
Cozzi, S Martinez, MA Barrientos, IH Petel, DE Vera
0342 PRESENTACIÓN DE CASO CLÍNICO BRONQUITIS PLÁSTICA
MB
Bejarano, L Irazoqui, E Baeza, M Enriquez, L Martinez Rigo, P Medici, C Mena, J
Gonzalez Rapana
0343 ENFERMEDAD CARDIOPULMONAR SECUNDARIO A HIPERACTIVIDAD
SIMPATICOMIMÉTICA. A PROPÓSITO DE UN CASO
FD
Vasile, JJ Cáceres, MA Vega, DA Sittoni, RJ Bagnasco, VN Luna
0346 ESTADO PROTROMBÓTICO POR INTOXICACIÓN POR COCAÍNA: REPORTE DE
CASO
L
Zelada, J Garcia
0355 MIELITIS TRANSVERSA POR SÍNDROME DE SJÖGREN
MA
Betancur, AL Piñas, J Vilca Becerra, F Martin, MG Nucciarone, MR Gardeazabal,
IM Parodi, F Morales, M Cordoba, A Cucci, JJM Conde, F Iglesias, C Loudet, S
Tal
0356 SINDROME COLINÉRGICO AGUDO SECUNDARIO A INTOXICACIÓN POR
ORGANOFOSFORADOS. REPORTE DE CASO
EGA
Milella, EY Benitez, LC Figuerero Salinas, M Mosqueda, LSN Gamarra, JM
Martinez, J Bernachea, V Gimenez Duarte, LB Costa, C Pisarello, HJM Alvarez, JE
Alfonso, P Del Piano, CS Mizdraji, MD Gonzalez
20/09/2023 - 14:00 a
15:00
Discusión de Posters Electrónicos 06
Endócrino-Tóxico-Hemato - 4
Aula 2
0065 NEUMONÍA INTERSTICIAL - SÍNDROME ANTISINTETASA: A PROPÓSITO DE UN
CASO
LA
Zamora Navas, CS Vera, J Jehu, E Molinas
P
Astrada, MDC Medina, B Paez, G Echenique, L Huaiquinao, J Rivera, L Gallardo, F
Fernández, R Ligarda, L Uranga, S Zidarich
0070 NEUMONITIS LUPICA EN LA UCI
L
De La Rosa, N Graziani, L Galvan
0086 HIPERACTIVIDAD SIMPATICA PAROXISTICA. REPORTE DE CASO
F
Kulik, A Vargas, L Marzoratti, F Falcon, L Braccini, C Lopez, A Piacenza, J
Cialzeta
S
Luques, V Rossi Rios, E Agudo Franco
FA
Castro Mangui, HD Vega Cuadrado, G Moujan, A Fernández, D Biénzobas, X Castro
0424 REPORTE DE CASO: REACTIVACION ENCEFALITIS POR ESPECTRO NMO EN
TRATAMIENTO CON RITUXIMAB
A
Castillo
20/09/2023 - 15:00 a
16:00
Discusión de Posters Electrónicos 07
Enfermería - 1
Aula 2
0003 PERSPECTIVA COMUNITARIA EN LA UNIDAD DE TERAPIA INTENSIVA
T
Cattaneo
0043 CONOCIMIENTO DEL PERSONAL DE ENFERMERÍA DE LA UNIDAD CORONARIA
ANTE UNA SITUACIÓN DE DELIRIUM
E
Olazar, G Servin
RDM
Talma, T Robetto, C Peral
J
Gonzalez
G
Ynsfran, N Lemos, AL Fernández
0372 USO DEL ECÓGRAFO EN LA COLOCACIÓN Y SEGUIMIENTO DE LA SONDA
NASOGÁSTRICA
G
Sandoval, K Rigonatto
W
Monrroy Miro, M Ojeda, E Beilman, V Malisia, F Ciccioli
20/09/2023 - 16:00 a
17:00
Discusión de Posters Electrónicos 08
Gastro y Nutrición - 1
Aula 2
0032 REPORTE DE CASO: NUTRICIÓN PARENTERAL PARA SOBREVIVIR: FALLA
INTESTINAL CRÓNICA
A
Encina Sanchez, M Ayala, E Bettancourth, F Soto Campos, A Nazha, M Diaz
Heredia, N Elena, R Isla
0033 SÍNDROME DE REALIMENTACIÓN, REPORTE DE CASO CLÍNICO
R
Isla, A Encina Sanchez, M Ayala, E Bettancourth, F Soto Campos, A Nazha, M Diaz
Heredia, N Elena
0107 EMBOLIA AEREA SISTEMICA SECUNDARIA A NEUMATOSIS INSTESTINAL
A
Furlotti, N Buzzi, M Olave, A Garcia, L Pesce, E Asinari, I Bolatti
MM
Abbate, J Epele, S Reynoso, V Thomas, C Goddio, G Saraví, M Alarcón, C Brandan,
J Carminatti
AR
Campos, MS Forsyth, SM Fernandez, EP Lopez
0310 REPORTE DE CASO TUMOR DE FRANTZ
M
Villalobos, S Pérez, Á Vélez, L Valencia, P Silisque, E Quispe, J Condori, A
Pedrazas, J Campos, J Quispe, P Villalobos, W Sosa
0359 HIPOGLUCEMIA RECURRENTE POR HIPERINSULINISMO ENDÓGENO, UN
DIAGNOSTICO INFRECUENTE
DP
Acosta, E Soraide
E
Bettancourth, A Fuentes
20/09/2023 - 17:00 a
18:00
Discusión de Posters Electrónicos 09
Infectología - 1
Aula 2
0010 ENCEFALITIS POR DENGUE: REPORTE DE 3 CASOS
M
Berdiñas Anfuso, MV Gonzalez, S Schverdfinger, CG Videla, NM Ciarrochi
0062 TROMBOCITOPENIA PROFUNDA EN PACIENTE CON INFECCION POR DENGUE
AN
Gutierrez, JJ Navotka, AM Ojeda, A Coceres, MF Mendieta, L Maidana, J Gomez, M
Ochoa, M Boronat Sosa, C Pisarello, G Sanchez Negrete, G Coria, W Gomez Solis,
S Guerrero
ME
Artigas, A Rodriguez, V Chediack, L De Vedia, N Lista, M Flores, D Dominguez, I
Prieto, P Saul, Y Lamberto, Y Huarachi, C Vargas, P Velasquez Lopez, E Cunto
0104 CETOACIDOSIS DIABETICA Y DENGUE GRAVE, A PROPOSITO DE UN CASO
MC
Guarnaccia, M Garachana, DA Rovira
0115 DENGUE CON SIGNOS DE ALARMA EN PACIENTE OBSTÉTRICA. PRESENTACIÓN
DE UN CASO CLÍNICO
MV
Garaña, O Guaicha, F Medina, V Pais, M Balauz, L Santoro, G Hornus, J
Rodriguez, G Ramos, C Cozzani
0156 DENGUE EN TERAPIA INTENSIVA. REPORTE DE CASOS
V
Chediack, P Saul, Y Lamberto, S Caceres, L Gonzalez, M Galindo, MDLM Nano, R
Gregori Sabelli, L Doldan, V Emede, L Milar, A Pacovich, E Cortes, ER Cunto
0249 HEPATITIS AUTOINMUNE EN PACIENTE CON DENGUE GRAVE
MS
Capriles, P Sanchez, A Aller, R Carballo Orozco, A Bobrovsky, A Lugo, C
Balasini, M Moreyra, W Argana, B Vazquez
0321 FALLA HEPATICA AGUDA FULMINANTE POR DENGUE
MG
Nucciarone, F Martín, MA Betancur, F Morales, MR Gardeazabal, I Parodi, A
Cucci, M Córdoba, C Logiódice, JJM Conde, J Vilca, F Iglesias, G Saenz
20/09/2023 - 18:00 a
19:00
Discusión de Posters Electrónicos 10
Infectología - 2
Aula 2
0036 REPORTE DE CASO: ENFERMEDAD NEUMOCOCICA INVASIVA
M
Bargagna, AS Piga, CS Senger
AK
Gonzalez Sosa, F Perez, G Monti, C Llerena, G Gaudenzi, M Rolando, K Banzer, J
Quiroz, O Ferrufino, M Mansur, K Gamarra, D Parraga, A Fernandez, N Medinaceli,
J Pimentel
LM
Lupaty, C Merida, D Soruco, C Sanchez, D Nuñez, D Becerra, R Altamirano, R
Figueroa
0087 A PROPÓSITO DE UN CASO: EMPIEMA SUBDURAL
C
Sanchez, LM Lupaty, C Merida, D Soruco, D Nuñez, R Altamirano, D Becerra, K
Sivila, J Rivera
N
Grassi, MG Montenegro Fernández, P Zorzano Osinalde, N Zelaya De León, VA
Millan, M Cruz, M Petasny, FE Espinoza, M Otamendi, LG Duran
0121 PERICARDITIS PURULENTA A STREPTOCOCCUS ANGINOSUS
B
Meres, FA Pirchio, BA Sanchez, M Latimori, F Garavelli, FR Dipaolo, M Re, NS
Rochetti, SP Gattino, CJ Settecase, DH Bagilet
0193 NEUROCISTICERCOSIS PARENQUIMATOSA. REPORTE DE UN CASO
M
Capriles, AV Lugo, A Sirino, R Carballo Orozco, W Argana Montan, P Sánchez, B
Vázquez, P Falvo, D Denis, A Veitia Valencia, A Agustín, F Luna, M Di Fabio
Riviere, C Lawdansky, G Smurra, C Balasini
0245 A PROPOSITO DE UN CASO PERICARDITIS TUBERCULOSA
D
Nuñez, LM Lupaty, D Soruco, C Sanchez, C Merida, R Altamirano, D Becerra, K
Sivila, W Olguin, E Arancibia, I Navajas
LM
Lupaty, C Merida, D Soruco, C Sanchez, D Nuñez, R Altamirano, D Becerra
21/09/2023 - 08:00 a
09:00
Discusión de Posters Electrónicos 11
Infectología - 3
Aula 2
0058 NEUMONÍA POR CHLAMYDIA PSITACCI CON REQUERIMIENTO DE ASISTENCIA
MECÁNICA RESPIRATORIA
BV
Cocomello, M Diaz, J Batet, R Echegaray, L Abusamra, B Zamudio, J Cardenas, L
Franconieri, A Culquicondor
MC
Guarnaccia, M Garachana, DA Rovira, PG Urbinati
0172 MEDIASTINITIS NECROTIZANTE DESCENDENTE DE ORIGEN ODONTOGENO POR
STREPTOCOCCUS CONSTELLATUS
F Pirchio, B Sanchez,
B Meres, M Latimori, F Garavelli, F Dipaolo, M Re, N Rocchetti, S Gattino, C
Settecase, D Bagilet
C
Torancio, V Ariztimuño, A Manti, C Arnaudin, A Perez, Y Adala, G Lorenzetti, P
Lufiego, C Orellano, N Dargains, J Mereles, J Godoy, D Garcia Esquivel
0180 TETANOS EN TERAPIA INTENSIVA: UNA ENFERMEDAD INMUNOPREVENIBLE.
REPORTE DE CASOS
Y
Lamberto, N Chacon, P Saul, C Dominguez, R Gregori Sabelli, JJ Videla, S
Caceres, A Bueno, CV Amaya, MDLM Nano, A Rodriguez, G Cabrera, V Chediack, E
Cunto
R
Gregori Sabelli, V Fernandez Abello, S Pablo, S Caceres, Y Lamberto, C
Dominguez, L Doldan, M Galindo, L Gonzalez, N Chacon, C Vargas, E Cortez, P
Velazquez, V Chediack, E Cunto
ME
Boazzo, A Jora, C Colque Espada, Y Juchany, J Garcia, MC Farias
0357 A PROPÓSITO DE UN CASO: NEUMONÍA ATÍPICA GRAVE POR CHLAMYDIA
PSITTACI
MB
Gonzalez, G Gabriela, M Ana Karina, A Ariel Alejandro, PD Coronado Luján, O
Lucia, AM Banegas, GE Nuñez Llovera, D Nogales
0364 SERIE DE CASOS: NEUMONÍA ATÍPICA POR CHLAMYDIA PSITTACI
A
Rodriguez, C Arellano, L Gonzales, A Vera, G Izzo, J Angulo, E Rodas, E
Solarte, E Rodriguez
21/09/2023 - 09:00 a
10:00
Discusión de Posters Electrónicos 12
Infectología - 4
Aula 2
0208 PARACOCCIDIOIDOMICOSIS DISEMINADA EN MUJER
ADULTA
C
Garlisi, F Salum, N Goldy, A Bianchi, E Sanchez, N Ortiz, G Izaguirre, L
Talamonti, S Sanchez, G Elias
0218 REPORTE DE UN CASO: TAPONAMIENTO CARDIACO POR NOCARDIOSIS
SISTÉMICA
A
Perez, C Palacio, J Medina, M Chamadoira, E Jimenez, C Quintanillas
D
Roggensack, L Soliz, CF Chavez, F Ferreira, J Cardozo, R Dominguez, MB Vazquez,
C Pozo, N Grubissich, D Pina
0244 A PROPOSITO DE UN CASO PIELONEFRITIS ENFISEMATOSA
D
Nuñez, LM Lupaty, D Soruco, C Merida, C Sanchez, R Altamirano, D Becerra, K
Sivila
0247 A PROPÓSITO DE UN CASO: EMPIEMA SUBDURAL
C
Sanchez, D Nuñez, C Merida, LM Lupaty, D Soruco, R Altamirano, D Becerra, K
Sivila, J Rivera
0248 NEUMONÍA GRAVE DE LA COMUNIDAD CON COMPROMISO MULTISISTÉMICO POR
LEGIONELLA. REPORTE DE CASO
M
Durand, M Oubiña, G Mura, A Martinez
0257 SÍNDROME DE WEIL. A PROPÓSITO DE UN CASO
C
Luengo, E Matijacevich, C Lattanzio, V Leiva, MS Fachinat, J Lassaga, R
Visintin, J Baez, M Franco, M Fuente, D Villani, M Marino, R Rodriguez, L Leit
P
Sanchez, A Lugo, M Turino, A Aller, M Capriles, R Carballo Orozco, , M Ragazzolli, , W Argana, M Prieto, C Garbasz, F Costa, L
Macchiavello, C Barrios, F Nitto, A Simino, L Fernando, C Balasini
0363 REPORTE DE CASO: SÍNDROME DE WEIL
L
Gonzales, E Rodas, C Arellano, G Izzo, E Solarte, A Vera, A Rodriguez, J
Angulo, G Figueroa, Y Talamas, V Martinez
21/09/2023 - 10:00 a
11:00
Discusión de Posters Electrónicos 13
Infectología - 5
Aula 2
0081 A PROPOSITO DE UN CASO PERICARDITIS TUBERCULOSA
D
Nuñez, D Soruco, LM Lupaty, C Merida, C Sanchez, D Becerra, K Sivila, I
Navajas, W Olguin, E Arancibia
0136 UBICACIÓN INFRECUENTE DE ACTINOMICOSIS
C
Roggiero, N Raimondi, M Albarracin, P Anton Llado, S Napoli, C Rava, L Barrios
0270 SHOCK SEPTICO POR TUBERCULOSIS DISEMINADA
AV
Lugo, A Sirino, R Carballo Orozco, M Capriles, P Sánchez, A Aller, L
Macchiavello, W Argana Montan, JM Morales, M Bermeo, MA Turina, C Garbasz, M
Gutierrez, ML Deforel, C Balasini
CV
Dominguez, N Chacon, P Saul, Y Lamberto, S Caceres, MDLM Nano, E Cortez, Y
Huarachi, L Doldan, C Vargas, JJ Videla, R Gregori Sabelli, V Chediack, E Cunto
0278 MUCORMICOSIS RINO-ORBITO-CEREBRAL INFECCION OPORTUNISTA EN
PACIENTES INMUNODEFICIENTES
FC
Carrizo, MADV Ruiz, M Corona, CM Sotelo, R Retambay, G Bohuid, N Saragusti, N
Llanes, A Vides, J Maidana, R Reinoso
VA
Zeballos
0326 SINDROME DE DISTRÉS RESPIRATORIO SECUNDARIO A MICOSIS
SISTÉMICA: PARACOCCIDIOIDOMICOSIS
M
Ressia, E Barone, G Rolandelli, IH Petel, DE Vera
0369 INTOXICACION POR ISONIACIDA
M
Ricardo, L Benito Mori, P Shoon, J Voss, D Laura, R Salas, C Pozo, J Torres, MD
Montero, M Baron, A Castillo
0394 SÍNDROME DE LEMIERRE: PRESENTACIÓN DE UN CASO
JJ
Cáceres, FD Vasile, MA Vega, DA Sittoni, RJ Bagnasco, NV Luna
21/09/2023 - 11:00 a
12:00
Discusión de Posters Electrónicos 14
Infectología - 6
Aula 2
0026 SINERGISMO SULBACTAM/AVIBACTAM EN INFECCION POR ACINETOBACTER
BAUMANNII. A PROPOSITO DE UN CASO
A
Velez Roman, P Pratesi, S Cosenza, ML Pereyra, W Cornistein, V Pousa, V
Brizuela, P Falvo
0050 PRESENTACIÓN CLÍNICA ATÍPICA POR VIRUS CHIKUNGUNYA EN CUIDADOS
CRITICOS. REPORTE DE UN CASO
Y
Lamberto, P Saul, N Chacon, JJ Videla, V Emede, M Galindo, L Gonzalez, MDLM
Nano, E Velasquez Lopez, A Pacovich, ME Ibarra, L Miler, V Chediack, E Cunto
0135 VIRUELA SIMICA EN PACIENTE INMUNODEPRIMIDO
JJ
Navotka, AN Gutierrez, MF Mendieta, JM Ochoa, L Maidana, J Gomez, AM Coceres,
AM Ojeda, G Coria, M Audizzio, A Larroza, G Garau, G Sanchez Negrete, L
Andrades
M
Noemi, J Cardozo, F Arancibia, A Rodriguez, S Jerez, L Montaño, S Quintana, D
Romero, D Barrientos, C Claros, W Videtta, A Montes De Oca, A Tamayo, S
Carabajal, B Fernandez, T Huanca
0296 STROKE MALIGNO POR EMBOLIA SÉPTICA SECUNDARIA A ENDOCARDITIS
INFECCIOSA
Y
Juchany, C Colque Espada, A Jora, ME Boazzo, J Garcia, D Vidal, MC Farias
M
Isa
0334 ENFERMEDAD INVASIVA POR ESTREPTOCOCO DEL GRUPO A (SGA): REPORTE
DE CASO CLINICO
L
Ruarte, L Morales, M Garcia, P Taborda, J Ortega, A Quinteros, S Rojas, C
Ferreyra, D Carranza, N Bonetto, S Carrizo, J Celia, M Ruiz, M Buemo, S Sosa, G
Mamy, M Bernaldo De Quiros, N Nickels, S Ortiz
0338 TROMBOSIS SÉPTICA DE LA VENA PORTA COMO RARA COMPLICACIÓN DE
APENDICITIS AGUDA
L
Pesce Brochero, E Asinari, I Bollati, A Furlotti, M Olave, A Garcia, AL Nisnik
21/09/2023 - 12:00 a
13:00
Discusión de Posters Electrónicos 15
Infectología - 7
Aula 2
0035 ENCEFALITIS DE SAN LUIS A PROPOSITO DE UN CASO
C
Luengo, MS Fachinat, E Matijacevich, V Leiva, C Lattanzio, R Rodriguez, AD
Villani, M Marino
0088 IMPACTO DEL TRABAJO MULTIDISCIPLINARIO SOBRE INFECCIONES
ASOCIADAS A CATETER
F
Monsalve, P Pratesi, J Alvarez, W Cornistein, V Pousa, MA Salas, L Navarro, JR
Campos, E Bellone
0108 SHOCK SÉPTICO POR RAHNELLA AQUATILIS EN PACIENTE INMUNOCOMPETENTE
E
Hidalgo Fredez, D Paez, G Chiappero
0262 SERIE DE CASOS EN UTI POR CLOSTRIDIUM PERFRINGENS SECUNDARIO A
TRAUMATISMOS
S
Quintana, A Tamayo
0317 HANG TIME: PROYECTO DE MEJORA PARA LA ADMINISTRACION DE
ANTIMICROBIANOS EN SEPSIS
S Pratesi, P Pratesi,
W Cornistein, V Pousa, MJ Diaz, M Salas, G Mast, M Cardonatti
FR
Mendez, J Cacciaguerra, A Boaglio, L Oros, C Hernandez, BG Farez
0439 NOCARDIOSIS EN SISTEMA NERVIOSO CENTRAL
R
Retambay Liendro
0453 NEUMONÍA POR MYCOPLASMA PNEUMONIAE COMPLICADA POR SÍNDROME DE
AGLUTININAS FRÍAS
A
Bonilla Romero, P Zuleta Chambi, CL Huayta Vasquez, P Martinez Mendez, L Kumar
S
Caceres, L Gonzalez, MDLM Nano, E Velasquez Lopez, ME Ibarra, C Vargas, L
Doldan, J Videla, N Chacon, Y Lamberto, C Dominguez, R Gregori Sabelli, P Saul,
E Cunto
21/09/2023 - 14:00 a
15:00
Discusión de Posters Electrónicos 16
Infectología - 8
Aula 2
0002 MUCORMICOSIS EN PACIENTE POST COVID 19: REPORTE DE CASOS EN
FORMOSA
GV
Rojas, JM Prochasko, GI Agüero, ME Britez, C Consiglio, RA Contreras, GG
Granberg, C Antunez, MA Lopez, MA Godoy Navarro, AG Sanchez
0090 CASO CLÍNICO: SÍNDROME UREMICO HEMOLÍTICO
A
Pablo, P Ginger, J Maximiliano, P Vanina, K Fernando, M Marcos, j villegas, l
puerto
0188 SARS-COV-2 Y DAÑO PULMONAR SEVERO CON ABSCESOS PULMONARES:
RESOLUCION PERCUTANEA
E
Minoldo, P Calcagno, C Galletti
0205 ENVENENAMIENTO POR MEDUSA EN MAR ARGENTINO
R
Lobo Herrera, M Montenegro, AC Di Nuzzo, A Ojeda, D Toledo, M Centurion, J
Sereno, C Degastaldi, A Ortiz, E Mikulic, K Ugo
0267 SINDROME CARDIO PULMONAR POR HANTAVIRUS
F
Martin, MA Betancur, MG Nucciarone, FW Morales, MR Gardeazabal, A Cucci, M
Cordoba, I Parodi, ML Gutierrez, F Iglesias, J Vilca, G Saenz
0293 SÍNDROME HEMATOFAGOCÍTICO SECUNDARIO A HANTAVIRUS
M
Valenti Brutti, P Avila, A Gonzalez, L Rozzi, R Gimenez, M Maldonado, O
Modotti, N Arbelais, G Tocali, U Monteserin, C Canteli, S Lujan
F
Morales, MR Gardeazabal, I Parodi, M Cordoba, A Cucci, F Martin, MA Betancur,
MG Nucciarone, ML Gutierrez, J Vilca, F Iglesias, JJM Conde, G Saenz, L Tumino,
C Loudet
0436 SINDROME DE BOERHAAVE REPORTE DE UN CASO
A
Flores Sempertegui
21/09/2023 - 15:00 a
16:00
Discusión de Posters Electrónicos 17
Nefrología y Medio Interno - 1
Aula 2
M
Gonzalez, LF Solis, LJ Flores Ojeda, KV Velazco Velazquez, JE Alfonso, C
Pisarello, EY Benitez, EG Milella, M Mosqueda, LC Figuerero Salinas, S Lazzeri,
CS Mizdraji, VD Gimenez Duarte, J Bernachea, G Sebastian Lucas Nathanael, JM
Martinez Aquino
0345 UNA CAUSA DE ACIDOSIS METABÓLICA SEVERA: REPORTE DE CASOS
L
Zelada, J Garcia
0361 REPORTE DE CASO DE ENFERMEDAD DE GOODPASTURE
KMB
Diaz Carro
0385 DIALISIS PERITONEAL EN PACIENTES CRITICOS A PROPOSITO DE UN CASO
N
Illescas, P Pratesi, A Gira, A Figueroa, G Fragale, F Leveratto, S Cornejo
0449 SINDROME INTERMEDIO SECUNDARIO A INTOXICACION POR ORGANOFOSFORADO
CL
Huayta Vasquez, P Martinez Mendez, P Zuleta Chambi, A Bonilla Romero, L Kumar
21/09/2023 - 16:00 a
17:00
Discusión de Posters Electrónicos 18
Nefrología y Medio Interno - 2
Aula 2
A
Lopipi, A Ramos, C Lovesio
0096 SINDROME POST RESECCION TRANSURETRAL DE PROSTATA
AE
Canchila De La Espriella, M Rolando, G Gaudenzi, G Monti, K Banzer, J Quiroz, O
Ferrufino, M Mansur, D Parraga, K Gamarra, F Perez, A Fernandez, A Gonzalez, J
Pimentel, N Carlos
DM
Roselló, MM Berce, SP Sutera, SJ Casale, C Aranda, HF Cervantes
0140 INSUFICIENCIA RENAL AGUDA Y MORTALIDAD EN UTI
VP
Lobo, M Isa, J Perez Romero, R Dilaccio, R Casas, F Villemur, M Roth, D Amaya
0157 UROPERITONEO Y UROTORAX NO TRAUMATICO
E
Artigas, A Rodriguez, N Lista, E Aguirre, R Gregori, V Auteri, E Di Virgilio, I
Prieto, D Dominguez, M Flores Monte, G Piovano, S Santillan, M Cielicovsky, E
Cunto
HF
Cervantes, C Aranda, SJ Casale, DM Roselló, MM Berce, SP Sutera
0210 SÍNDROME URÉMICO HEMOLÍTICO ATÍPICO: REPORTE DE CASO
CDR
Rava, L Barrios, P Antón Lladó, S Napoli, C Roggiero, M Reinoso Albarracín, N
Raimondi
21/09/2023 - 17:00 a
18:00
Discusión de Posters Electrónicos 19
Neurointensivismo - 1
Aula 2
CSA
Cieri, G Velazco, S álvarez
S
Pratesi, P Pratesi, P Falvo, F Monsalve, R Almanza, MI Cazzenave, A Velez Roman
0450 INFARTO TALAMICO BILATERAL POR OBTRUCCIÓN DE ARTERIA DE
PERCHERÓN: REPORTE DE CASO
LF
Mendez Arrieta
0457 ESTATUS EPILÉPTICO EN PACIENTE CELÍACO: RELATO DE CASO
C
Beroiza, V Millan, J Haidar, E Baleani, K Miralles
N
Pumari, N Tedone, N Balderrama, S Juarez, O Balderrama, E Vela, I Aranda, H
Bongioani, J Sagardia, F Loiacono, A Saenz
0466 MIOCARDIOPATÍA POR ESTRÉS EN VARÓN JOVEN SECUNDARIO A TRAUMA
ENCEFALOCRANEANO
CA
Ehlich Israilev, MDLA Moreno, HM Paz, ME De Haro, PS Lazarte
0468 SINDROME DE PERCHERON - INFARTO TALAMICO BILATERAL SINCRONICO
P
Zuleta Chambi, A Bonilla Romero, CL Huayta Vasquez, P Martinez Mendez, L Kumar,
E Quispe
AY
Brañez Toro, J Gutierrez, AL Luzzi, J Lescano
21/09/2023 - 18:00 a
19:00
Discusión de Posters Electrónicos 20
Neurointensivismo - 2
Aula 2
S
Gasparotti, LM Rodriguez, E Milioto, FP Bertoletti
0294 TROMBOSIS DE SENO TRANSVERSO: RELATO DE CASO
V
Millán, MG Montenegro Fernandez, M Cruz, NA Grassi, M Otamendi, FE Espinoza, NI
Zelaya De Leon, P Zorzano Osinalde, M Petasny, LG Duran
AE
Garrido, CME Zalazar
0311 ESTUDIO PRM: PREDICTOR RÁPIDO DE MARCHA EN PACIENTES POST-STROKE
N
Questa, LN Sanabria, LM Paschetta, M Petre, I Torcida
0323 SINDROME NEUROLEPTICO MALIGNO
J
Voss, AV Luquetti, JI Moreno, J Bucarey, F Freile, A Ayarde, D Ulunque, M
Nahra, G Jacob
JM
Martinez Aquino, HJM Alvarez, E Alfonso, C Pisarello, SE Lazzeri, J Bernachea,
VD Gimenez Duarte, LSN Gamarra, EGA Milella, M Mosqueda, EY Benitez, LC
Figuerero Salinas, LB Costa, LJ Ojeda Flores, KV Velazco Velazquez, LF Solis
0331 REPORTE DE CASO INFARTO ISQUÉMICO BILATERAL A PROPÓSITO DE 2 CASOS
M
Villalobos, S Pérez, Á Vélez, P Silisque, L Valencia, E Quispe, J Condori, A
Pedrazas, J Campos, P Villalobos, J Quispe, W Sosa
0339 SÍNDROME DE ENCEFALOPATÍA POSTERIOR REVERSIBLE (PRES): REPORTE DE
UN CASO
JI
Maceira Spinelli
22/09/2023 - 08:00 a
09:00
Discusión de Posters Electrónicos 21
Neurointensivismo - 3
Aula 2
0169 HIPERTENSIÓN MALIGNA Y ENCEFALOPATÍA HIPERTENSIVA ASOCIADAS A MICROANGIOPATÍA
TROMBÓTICAb169
M
Grajeda, S Sarquis, C Dueñas, G Navia, M Majul, C Sosa
0187 HIDROCEFALIA COMUNICANTE POR SÍNDROME DE FROIN
L Flores Trusso, ML
Campassi, D Banegas, F Repetto, G Gomez, B Tiseyra, I Ramirez, C Fauez, N
Picard
0197 COMPLICACIONES POSQUIRÚRGICAS DE RESECCIÓN TRANSEPTOESFENOIDAL: A
PROPÓSITO DE UN CASO
MP
Anton Llado, L Barrios, S Napoli, R Camila, R Candela, M Albarracin Reinoso, N
Raimondi
0204 ENCEFALITIS AUTOINMUNE POR ANTICUERPOS CONTRA RECEPTOR NMDA,
REPORTE DE CASO CLÌNICO
E
Guaicha, F Medina, V Pais, V Garaña, L Santoro, V Picolla, C Cozzani
0209 REPORTE DE CASO: ACCIDENTE CEREBRO VASCULAR DE CAUSA POCO
FRECUENTE EN MUJER JÓVEN
L
Sequeira
CME
Zalazar, DE Miño, LM Braccini, AE Piacenza, AE Garrido
AC
Bosquiazzo, F Valarín, H Conde, L Lopez Maccan
0251 TROMBOSIS VENOSA CEREBRAL, UN DESAFÍO DIAGNÓSTICO
D
Rodriguez, A Luzzi, J Lescano, J Gutierrez
22/09/2023 - 09:00 a
10:00
Discusión de Posters Electrónicos 22
Neurointensivismo - 4
Aula 2
MC
Cervantes Contreras, LA Gatti
P
Acosta, J Fain, S Pellegrini, S Filippini, E Kenny, M Truskowski, J Selandari,
M Garcia
E
Pavlik, I Rossi, C Jose, P Angel, L Clara
0109 EMPIEMA SUBDURAL- PRESENTACIÓN INFRECUENTE
LI
Castillo
0123 SINDROME DE WALLENBERG SECUNDARIO A DISECCION DE ARTERIA
VERTEBRAL POR MANIPULACION CERVICAL
MC
Palacio, C Reyes, JC Medina, M Chamadoira, J Camargo, O Martinez, F Avila, A
Gutierrez, C Quintanillas
0129 ACV ISQUEMICO COMO PRESENTACIÓN DE ENDOCARDITIS INFECCIOSA
BIVALVULAR
B
Meres, FA Pirchio, BA Sanchez, M Latimori, F Garavelli, FR Dipaolo, M Re, NS
Rochetti, SP Gattino, CJ Settecase, DH Bagilet
0154 REPORTE DE CASO CLÍNICO:
ENCEFALITIS AUTOINMUNE ANTI-RECEPTOR N-METIL-D-ASPARTATO
R
Carballo Orozco, A Aller, C Barrios, C Balasini, M Capriles, P Sánchez, W
Argana
0159 ENCEFALITIS POR ANTICUERPOS ANTIRRECEPTOR DE N-METIL-D-ASPARTATO
(NMDA): REPORTE DE UN CASO.
L
Bertorello Andrade, V Ortega
22/09/2023 - 10:00 a
11:00
Discusión de Posters Electrónicos 23
Neurointensivismo - 5
Aula 2
0009 INTOXICACIÓN POR MONOXIDO DE CARBONO
AB
Canedo Bermudez, S Benavides, S Pello, M Ortiz, M Balauz
0040 HIPERTENSIÓN ENDOCRANEANA POR METASTASIS CEREBRAL DE CARCINOMA
EMBRIONARIO
JJ
Madera Merchán, M Lanci, JC Marchetti, C Hernandez, MG Guerrero, N Boedo, S
Ramirez, H Gouvea, M Steinhaus, N Grubisich, P Boschini
0175 SINDROME NEUROLEPTICO MALIGNO EN MERGENCIA. PRESENTACION DE CASO
JD
Gonzalez Sanchez, LM Lépori, BM Manoukian, AM Fernández, D Bienzobas, XG Castro
0325 SÍNDROME DE GUILLAIN-BARRÉ VARIANTE MILLER FISHER. A PROPÓSITO DE
UN CASO
S
Martinez, M Cozzi, G Rolandelli, IH Petel, DE Vera
P
Sanchez, C Barrios, A Lugo, E Fulgenzi, W Argana Montan, M Capriles, R Carballo
Orozco, A Aller, M Ragazolli, A Sirino, F Luna, F Nitto, C Graciela, F Rios, ML
Deforel, C Balasini
N
Pumari, L Argueyes, J Lapadula, N Balderrama, W Paredes, F Acosta, P Klein
22/09/2023 - 11:00 a
12:00
Discusión de Posters Electrónicos 24
Neurointensivismo - 6
Aula 2
J
Alvarez, V Durand, E Bello, A Hereñu, G Olarte, V Cannatelli, B Natalio
SM
Prati, L Bujan Molins, MV Gonzalez, M Garbarini, C Videla, NM Ciarrocchi
0133 SÍNDROME DE STIFF: REPORTE DE UN CASO
S
Napoli, C Aguilera, R Villa, L Barrios, P Antón Lladó, C Rava, C Roggiero, M
Albarracín Reinoso, N Raimondi
0166 ESTATUS EPILEPTICO EN ADULTO MAYOR. UNA SERIE DE CASOS
A
Aliaga, L Rocha, F Freile, R Segovia, N Muicela, J Voss, G Jacob, A Luquetti, J
Moreno, M Nahra
0168 AUTOLISIS POR ACIDO VALPROICO, A PROPOSITO DE UN CASO
W
Llanos, A Tamayo, R Nuñez, D Lacaze, C Rojas, D Albarrán, G Alvarez, ME
Gonzalez
0173 DEMENCIA POTENCIALMENTE REVERSIBLE: UN DESAFÍO DIAGNÓSTICO
MDC
Piangatelli Ivani, LC Perez Illidge, S Vega, ML Ojeda, GR Pantoja, C
Ballesteros, G Tuhay, LY Haddad, F Klein
0341 ENCEFALOPATÍA POR PRIONES
V
Sakurai, A Vargas, D Poquechoque, O Balderrama, W Paredes, S Llerena, R
Guillen, E Vela, A Hernandez
0393 FENÓMENO DE MOYA-MOYA: REPORTE DE UN CASO
C
Roggiero, L Barrios, P Anton Llado, S Napoli, C Rava, M Albarracin Reinoso, N
Raimondi
22/09/2023 - 12:00 a
13:00
Discusión de Posters Electrónicos 25
Pediatría - 1
Aula 2
MAI
Bais Arjona, L Huerta, XL Alurralde Digan, NA Aybar, JC Pedraza Coronel
0368 LOXOSCELISMO CUTÁNEO NECRÓTICO
L
Irazoqui, MB Bejarano, E Baeza Jorquera
0377 IMPLEMENTACION DE PROTOCOLO DE ABSTINENCIA EN TERAPIA INTENSIVA
PEDIATRICA
MI
Nicastro, MV Leguina, X Alurralde, A Rearte, MF Jerez, PD Juarez, MS Olivieri,
JC Pedraza Coronel
C
Hajdinjak, A Avila, S Palletti, L Moros
0433 HIPERPOTASEMIA: ¿DE QUÉ NOS OLVIDAMOS?
PL
Bureu, M Subira
0471 ASPERGILOSIS CUTANEA SECUNDARIA EN PACIENTE PEDIÁTRICO
INMUNOCOMPETENTE REPORTE DE UN CASO
S
Abalos, D Pantoja, R Burgos Pratx, C Nieva, F Martinez
0472 SINDROME HEMOFAGOCITICO SECUNDARIO EN PACIENTES PEDIÁTRICOS.
REPORTE DE CASOS
S
Abalos
LC
Zabala, X Reynoso, F Campos, J Corbalan, J Enriquez, P Gaspar, V Olivera, R
Quiroga, S Tapia
22/09/2023 - 14:00 a
15:00
Discusión de Posters Electrónicos 26
Pediatría - 2
Aula 2
AE
Lopez Lapira
L
Huerta, NA Aybar, N Fernandez, MV Leguina, MS Olivieri, JC Pedraza Coronel
JL
Sanz
JL
Sanz, S Torres, A Siaba Serrate, A Exeni, B Chiostri, T Iolster
M Cyunel, G Souza, J
Verges
0354 PERICARDITIS CONSTRICTIVA EN PEDIATRÍA: REPORTE DE UN CASO
J
Garcia Valdez, A Bustos, MDLA Islas, MG Avila Benavides, M Colombo, LA
Gutiérrez Ortuño, M Sarli
22/09/2023 - 15:00 a
16:00
Discusión de Posters Electrónicos 27
Pediatría - 3
Aula 2
P Acosta, S Filippini,
R Gallagher, J Fain, M Garcia
0102 ENFERMEDAD DE DEGOS EN PACIENTE PEDIÁTRICO ASOCIADO A
DERMATOMIOSITIS JUVENIL
E
Paz, L Menta, C Salazar, M Florencia, P Julieta, D Agustina, C Karina
A
Teves Echazu, P Acosta, E Rodriguez, L Selvatici, L Landry
MM
Massara, MD Sanchez, A Canepari, ML Wamba, R Verburg, MX Iglesias, M
Ricciardelli
J
Caridi, L Faure, E Monteverde, P Neira
0222 SINDROME DE LYELL, MANEJO EN UNA
UNIDAD QUEMADOS. A PROPÓSITO DE UN CASO
LM
Fuentes Godoy, GP Reinoso, C Montero, N Tramonti
22/09/2023 - 16:00 a
17:00
Discusión de Posters Electrónicos 28
Neumo-Kinesio - 1
Aula 2
L
Bujan Molins, M Durand, C Lockhart, S Villarroel, J González Anaya, L Navarro,
I Fernández Ceballos, M Las Heras, I Carboni Bisso
JA
Garcia Urrutia Inchaustegui, F Puzzo, JP Gómez, S Cagide, G Poggioli, L Yetman,
M Perez Tevez, L Diaz-ballve
I
Fernandez Ceballos, J Gonzalez Anaya, L Navarro Rey, E Steinberg, L Bujan, I
Carboni Bisso, M Las Heras, M Madorno, G Tusman
0287 INCIDENCIA DE COMPLICACIONES DE BRONCOSCOPISTA EXPERTOS VERSUS BRONCOSCOPISTAS
EN FORMACIÓN
J
Gonzalez Anaya, L Navarro Rey, I Fernandez Ceballos, I Carboni Bisso, M Raices,
J Montagne, A Dietrich, D Smith, M Las Heras
DA
Rodriguez, G Aquino, I Deveikis, LD Perez, NB Leales, M Petre, A Santana
Mackinlay
NB
Leales, DA Rodriguez, A Santana Mackinlay, M Petre, L Sanabria
J
Bernachea, C Mizdraji, L Costa, P Camila, J Martinez, V Gimenez, L Gamarra, L
Ojeda, E Alfonso, L Figuerero, G Milella, M Mosqueda, E Benitez
0390 INSUFICIENCIA VENTILATORIA POR MIOPATIA NECROTIZANTE A PROPOSITO
DE UN CASO
E
Bellone, P Pratesi, D Czerwonko, C Steer, L Branco, A Perez De Andes, V
Brizuela
RA
Pratto, CM Quiroga, RS Gomez, G Antonini, M Loustau, DN Vasquez, J Nuñez, N
Escalier, E Wilhelm, A Zurra, C Quiroga, E Pereira, V Gomez, F Bianchini
22/09/2023 - 17:00 a
18:00
Discusión de Posters Electrónicos 29
Neumo-Kinesio - 2
Aula 2
MG Cardonatti, P
Pratesi, AR Gira, MF Leveratto, V Pousa, S Cornejo
0021 NEUMONÍA ORGANIZADA CRIPTOGÉNICA RÁPIDAMENTE PROGRESIVA EN UNIDAD
DE CUIDADOS INTENSIVOS
G
Martini, P Diaz, JR Bartoli
0053 MULTIPRONO EN PACIENTE CON SDRA EN POLITRAUTISMO
N
Funes Nelson, S Quintana, S Jerez, C Yucra
0186 HEMORRAGIA ALVEOLAR, LA GRAN SIMULADORA
S
Gasparotti, LM Rodriguez, E Milioto, FP Bertoletti
LA
Navarro Rey, I Fernandez Ceballos, J Gonzalez Anaya, J Ems, E Steimberg, JM
Nuñez Silveira, I Carboni Bisso, M Las Heras, R Cornejo
J
Gonzalez Anaya, I Fernandez Ceballos, LA Navarro Rey, MB Hornos, N Ciarrocchi,
M Berdiñas Anfuso, JM Nuñez Silveria, CG Videla, I Carboni Bisso, E Steimberg,
M Las Heras
KA
Castro Leon, L Uranga, R Ligarda, L Gallardo, S Zidarich
VP
Lobo, D Amaya, M Roth, M Isa, J Pérez Romero, R Dilaccio
22/09/2023 - 18:00 a
19:00
Discusión de Posters Electrónicos 30
Shock y Sepsis - 1
Aula 2
G
Garcia, P Centeno, G Otero, J Aldana, N Leon, M Perdomo, J Graterol, R
Barreiro, M Zeytuntsian, A Mezza, M Mendoza, M Ledezma, L Sanabria, E Duarte
0295 UTILIZACION DE PLASMAFILTRACION ACOPLADA CON ADSORCION EN
PACIENTES CRITICOS. REPORTE DE CASOS
R
Gregori Sabelli, S Caceres, Y Lamberto, N Campagnucci, L Doldan, N Chacón, P
Saúl, C Domínguez, J Videla, P Velasquez Lopez, L Gonzalez, L Milar, V
Chediack, E Cunto
0392 SÍNDROME SIMILAR A LA ACTIVACIÓN DE MACRÓFAGOS: UN DESAFÍO EN LA SEPSIS
SS
Benavides Mariño, G Ramos, G Hornus, C Cozzani, V Picolla, C Tonelli, B Lucas,
A Couso, M Ortiz, SG Pello, A Canedo
DM
Laime Quispe, N Lopez Mamani, G Santeyana Cerezo, L Antoniow, F Mendez Arrieta,
D Sanchez, K Botana, M Vazquez, N Pistillo
CM
Sotelo, AN Vides
21/09/2023 - 08:00 a
09:00
Discusión de Posters Electrónicos 31
Shock y Sepsis - 2
Sala Vidriada
MO
Fernandez, MA Batiuszko, A Bontcheff Mineff
0076 REPORTE DE CASO: SHOCK OCULTO EN INFECCIÓN GRAVE DE PIEL Y PARTES
BLANDAS
ML
Pipolo, LS Aguilera Alessio, GL Vincenti
0084 A PROPOSITO DE UN CASO PIELONEFRITIS ENFISEMATOSA
D
Nuñez, LM Lupaty, D Soruco, C Sanchez, C Merida, D Becerra, K Sivila, R
Altamirano
A
Furlotti, I Bolatti, N Buzzi, L Pesce, M Olave, A Garcia, E Asinari
0200 SÍNDROME DE MAY-THURNER COMO CAUSA DE SHOCK HIPOVOLÉMICO. REPORTE
DE CASO
L
Broilo, FI Tello
G
Navia, J Hurtado, M Grajeda, M Majul, S Sarquis, C Sosa
21/09/2023 - 08:00 a
09:00
Discusión de Posters Electrónicos 32
Trasplante-Donación - 1
Aula 1
0080 HEPATOTOXICIDAD RECIDIVANTE POR INTOXICACION O INTENTO AUTOLITICO
CON PARACETAMOL
I
Espinoza, D Bautista, E Gonzales, J Gomez, R Patiño, M Piaggio, L Coro, S
Padilla, R Cueto, L Veizaga, P Corral, J Castrezana, M Mendoza, L Vindigni
0138 REPORTE DE CASO: FALLA HEPÁTICA FULMINANTE SECUNDARIA A CONSUMO
DE COCAÍNA
F
Medina
I
Fernandez Ceballos, M Marcos, J Gonzalez Anaya, LA Navarro Rey, JM Nuñez
Silveira, J Ems, I Carboni Bisso, E Steimberg, M Las Heras
M
Di Grazia, J Saltos, P Beber, M Escobar, E Steinberg, S Villaroel, S Giannasi
G Souza, J Verges, M
Cyunel, J Juri
0379 SINDROME DE RENDU OSLER WEBER
Y TRASPLANTE HEPATICO. REPORTE DE
CASO
A
Perez Flores, S Villarroel, S Gianassi, S Bauque, V Ardiles, M Serra
0395 FALLA HEPÁTICA FULMINANTE POR HERPES SIMPLE
J Paucar, S
Villarroel, S Giannasi
0399 MIELINOLISIS PONTINA CENTRAL EN PACIENTES CON TRASPLANTE
HEPATICO. REPORTE DE CASOS
GY
Santeyana Cerezo, K Botana, BS Dorfman, DG Sanchez, MC Cervantes C., L
Antoniow, R Arevillca, I Peña C
21/09/2023 - 08:00 a
09:00
Discusión de Posters Electrónicos 33
Trasplante-Donación - 2
Los Ceibos
WA
Mosquera Vanegas, JE Duque Arbelaez, LI Acosta G, IA Herrera, JL Echeverri, DM
Otero
0019 FALLO HEPATICO FULMINANTE POR SINDROME DE BUDD-CHIARI TUMORAL
MG
Olave Avila, E Asinari, A Garcia, N Buzzi, I Bollati, A Furlotti, L Pesce
0147 SOSTEN DE POTENCIAL DONANTE CON HIPOXEMIA REFRACTARIA EN POSICIÓN
PRONO
F
Arancibia, B Fernandez, C Claros, T Huanca, A Montes De Oca, W Videtta, N
Montaño, L Montaño, S Quintana, S Jerez, J Cardozo, A Rodriguez, D Romero, D
Barrientos, J Morales, M Wilches Therán
0217 MONITOREO HEMODINÁMICO CON CATÉTER EN LA ARTERIA PULMONAR EN
TRASPLANTE HEPÁTICO
DG
Sanchez, B Karina, P Nestor
J Verges, J Juri, A
Goldfand, G Souza
LJ
Ojeda Flores, JE Alfonso, C Pisarello, H álvarez, EA Fernandez Da Veiga, MR
Sanabria
LSN
Gamarra, HJM Alvarez, JE Alfonso, C Pisarello, VD Gimenez Duarte, JM Martinez
Aquino, J Bernachea, EG Milella, M Mosqueda, LC Salinas Figuerero, EY Benitez,
LJ Ojeda Flores, CS Mizdraji, SE Lazzeri, L Huespe Gardel
0300 TRASPLANTE DE ÓRGANOS DE DONANTE FALLECIDOS CON SEROLOGÍA
POSITIVAS EN ARGENTINA
A
Antik, G Hidalgo, M Anders, F Piñero, D Hansen Krogh, V Tagliafichi, M Silva, L
Bisigniano, M Mendizabal, C Soratti
DV
Garzon, L Perez Illidge, G Urrutia, F Yocco, M Acevo Acha, FA Molina, L
Aguirre, F Klein
21/09/2023 - 08:00 a
09:00
Discusión de Posters Electrónicos 34
Obstetricia-Neurot-Trauma - 1
Jacarandá
0004 ASFIXIA POR INMERSIÓN. REVISIÓN A PROPÓSITO DE UN CASO
A
Masso, L Carreras, N Vergottini, M Accoce, R Quiroga, A Rivera, L Paravano
0006 HEMOPERITONEO SECUNDARIO A TRATAMIENTO DE FERTILIZACIÓN IN-VITRO
A
Masso, G Funtowicz, G Ortigueira, A Yanzon De La Torre
0105 DISECCION DE ARTERIA VERTEBRAL (AV) DE ORIGEN TRAUMÁTICO CASO
CLÍNICO
JA
Ramos Oliver, E Adámoli, A Caruso, U Alegre, M Villa, F Peralta, A Vallejos, A
Culquicondor, A Torrillo, C Baez, F Amieva, MB Polian, M Salazar, G José
0163 BLOQUEO AURICULOVENTRICULAR COMPLETO SECUNDARIA A TRAUMA CERRADO
DE TORAX
BA
Sanchez, FA Pirchio, B Meres, M Latimori, F Garavelli, FR Dipaolo, MD Re, NS
Rocchetti, SP Gattino, CJ Settecase, DH Bagilet
L
Morales, P Pahnke, J Brito, M Montenegro, G Capdevila, V Bigi, A Ramirez
M
Montenegro, ZI Gallardo, PB Pahnke, MC Vignetta, AD Bujedo, ME Blessio, C
Pettorosso, L Morales, A Ramirez Juncos, GL Capdevila, V Bigi, L Trinchero
0446 TEP CON INESTABILIDAD HEMODINÁMICA EN TRAUMA
A
Ramirez Juncos, P Pahnke, V Bigi, G Capdevila, M Montenegro, L Morales, C
Pettorosso, L Trinchero
21/09/2023 - 08:00 a
09:00
Discusión de Posters Electrónicos 35
Obstetricia-Neurot-Trauma - 2
El Tipal
D
Lafosse, N Cornejo, R Quinteros, S Riboldi, N Diez, D Cordoba, H Portillo, S
Aguirre, F Naranjo, W Llanos
A
Arch, a cahuana
0130 CAVERNOMA SINTOMÁTICO EN MUJER EMBARAZADA DE 19 SEMANAS
J
Cittadini, M Bellido, N Santagati
0211 ENFERMEDAD TROFOBLASTICA E HIPERTIROIDISMOS
C
Garlisi, F Salum, N Goldy, A Bianchi, E Sanchez, N Ortiz, G Izaguirre, L
Talamonti, S Sanchez, G Elias
0263 MOLA HIDATIFORME COMPLETA EN GESTANTE DE 15 SEMANAS CON ECLAMPSIA
J
Claros Ibañez, AK Marquez, N Navarro, A Salguero, D Mariano Da Silva, P Gil, E
Coaquira, G Miglioretti, E Hualpa, S Kulling, V Peregrina
FE
Espinoza, M Otamendi, M Cruz, NA Grassi, MG Montenegro Fernandez, AV Millan, NI
Zelaya De Leon, P Zorzano Osinalde, LG Duran, M Petasny
M
Alcoba Quiroga
E
Olobardi, N Moscillo, L Iwancyna, L Risso, V Cogo, A Mazzola, D Petroni, A
Fernandez
M
Singh, A Balbuena, S Gramajo, ML DILASCIO
21/09/2023 - 08:00 a
09:00
Discusión de Posters Electrónicos 36
Va-Cardio-Oncol - 1
Los Mistoles
0340 EVALUACIÓN DEL USO DE LA VIDEOBRONCOSCOPÍA EN LA TERPAIA
INTENSIVA
JI
Maceira Spinelli, KBM Diaz Carro, MC Lugaro
0366 VENTILACIÓN PULMONAR DIFERENCIAL EN UN PACIENTE CON FÍSTULA
TRAQUEO PLEURAL. REPORTE DE CASO
LF
Solís, MD Gonzalez, KV Velázquez Velazco, LJ Ojeda Flores, C Pisarello, JF
Alfonso, LB Costa, CS Mizdraji, L Huespe, H Alvarez, S Lazzeri, J Bernachea, JM
Martinez Aquino, LS Gamarra, V Gimenez
0370 TRAQUEOSTOMÍA DEFINITIVA POR LESIÓN GRANULOMATOSA
E
Artigas, F Lamas, G Arancibia, D Cortez, R Duré, L Camargo, M Peralta, N De
Grazia, O Ortuño, A Bravo, L Mendez, A Lara, L Sibert, E Bautista
DA
Otálora Lozano, C Ballesteros, LC Pérez Illidge, N Peña, J Vicente, F Klein
0416 CATETERISMO CARDIACO EN ECMO, ¿ES POSIBLE?
R
Fraire, A Siaba, S Torres, C Kreutzer, B Chiostri, D Klinger, M Lopez Daneri, A
Gutierrez, T Iolster
R
Garrido Funes, F Fajardo, L Ebbeke, D Mauro
0455 MIOCARDITIS EN PACIENTE CON MIOSITIS NECROTIZANTE INMUNOMEDIADA
DM
Lino Andrade, D Lino, E Moreira, R Vitello, V Iglesias, O Balderrama, P Klein,
J Sagardia, F Loaicono, MJ Gamba, A Benitez
21/09/2023 - 08:00 a
09:00
Discusión de Posters Electrónicos 37
Va-Cardio-Oncol - 2
Los Sauces
AJ
Perez De Andes, P Pratesi, J Bonorino, S Cosenza, R Almanza, E Bellone, C Steer
0228 SINDROME DE TAKOTSUBO EN PACIENTE JOVEN POLITRAUMATIZADO
M
Garachana, MC Guarnaccia, DA Rovira, PG Urbinati
0241 BLOQUEO AURICULO VENTRICULAR SECUNDARIO A ABSCESO ANULAR DE
VÁLVULA PROTÉSICA AÓRTICA
S
Gasparotti, LM Rodriguez, FP Bertoletti
0255 OBSTRUCCIÓN DE LA VÍA AÉREA POR HERNIA DEL BALÓN DE LA CÁNULA DE
TRAQUEOSTOMÍA
G Chiappero, A
Falduti, ME Catini, D Litewka, F Chiappero
0264 ENDOCARDITIS TROMBÓTICA NO BACTERIANA
A
Aliaga, J Bucarey, A Mamani, L Rocha, F Freyle, R Segovia, N Tanel, M Nelson, A
Ayarde, J Guillermina, A Luquetti, J Moreno, J Voss, M Nahra
0265 ROL DEL ESTUDIO ENDOSCÓPICO DE LA DEGLUCIÓN EN LA TERAPIA INTENSIVA
J
Gonzalez Anaya, C Lockhart, L Navarro Rey, I Fernandez Ceballos, I Carboni
Bisso, M Las Heras
21/09/2023 - 08:00 a
09:00
Discusión de Posters Electrónicos 38
Va-Cardio-Oncol - 3
Los Álamos SUM
0077 VALORACION DIARIA DE DISPOSITIVOS INTRAVASCULARES
MH
Chauque, D Guantay, R Morales
0085 TRAQUEOSTOMIA PERCUTANEA EN VIA AÉREA DE EMERGENCIA. REPORTE DE
CASOS
L
Branco, P Pratesi, D Czerwonko, G Mast, V Pousa, MJ Chuquin
M
Burgos, J Soria, A Alfaro, N Guedilla, C Vacaflor, AL Chávez Rodo
0139 ATEROEMBOLIA MASIVA SECUNDARIA A AORTA SHAGGY O
ESPICULOANFRACTUOSA
MC
Palacio, C Quintanillas, JC Medina, M Chamadoira, J Camargo, O Martinez, F
Avila, A Gutierrez, C Reyes, M Pataro
D
Romero, A Rodriguez, W Llanos, W Videtta, A Montés De Oca, H Collazos, A
Tamayo, F Arancibia, N Montaño, C Rojas, S Quintana, J Cardozo, S Jerez, R
Nuñez, D Albarrán, G Alvarez, ME Gonzalez
0309 IMPLANTE TRANSCATER DE VÁLVULA AORTICA COMPLICADO CON ACCIDENTE
CEREBRO VASCULAR ISAQUEMICO
AE
Garrido, CME Zalazar, ML Braccini, F Falcon, AE Piacenza
0336 VIDEOFIBROBRONCOSCOPIA EN TERAPIA INTENSIVA EXPERIENCIA EN
CLÍNICA DEL VALLE
MA
Sabbatini
PREMIOS
20/09/2023 - 13:00 a
14:00
Oral Mesa 1
Premio 1
Aula 2
0143 INVESTIGACIÓN CLÍNICA CON REDACCIÓN ASISTIDA POR INTELIGENCIA
ARTIFICIAL: ESTUDIO CRAW
I Huespe, J Echeverri,
A Khalid, I Carboni Bisso, C Musso, S Surani, V Bansal, R Kashyap
0220 INTERVENCIONES FARMACÉUTICAS EN PACIENTES TRASPLANTADOS:
GENERANDO SINERGIAS
V
Soria, M Marques, G Lemonnier
0254 GESTIÓN BASADA EN PROCESOS EN UN SERVICIO DE TERAPIA INTENSIVA DE
ALTA COMPLEJIDAD
N
Pistillo, NK Wukitsevits, JML Díaz, MA Hermida, Z Seguí, J Smile, O Fariña, R
Matano
V
Rodríguez, L Diaz-ballve, L Peralta, F Loiacono, L Magnífico, S Llerena, J
Sagardia
A
Baquerizo, P Centeno, C Streitenberger, M Bianco, G Cervantes, C Serra, M
Ledesma, N Morvillo, Y Larrarte, M Sanchez Cunto, B Cardozo, J Saranitte, J
Farina, C Osuna
21/09/2023 - 13:00 a
14:00
Oral Mesa 2
Premio 2
Aula 2
D
Villalba, F Argento, M Donato, M García Sarubbio, A Gimenez, A Ciapponi, F
Augustovski
G
Garay, MA Arias, J Lazarte, M Medrano, G Gonzalez, Y Segovia, E Cruz, S Sac, G
Murias, M Dellachiesa
MDC
Medina, PD Astrada, G Echenique Fernandez, AB Paez, L Huaiquinao, J Rivera, L Gallardo,
FD Fernandez, R Ligarda, LJ Uranga, SN Zidarich
IA
Huespe, I Huespe, S Giannasi, K Acosta, D Giunta, D Avila, C Rosell, M Colombo,
R Mercedes Elena, A Risso, M Weigner, C Cajal, I Colombo, I Carboni Bisso, F
Carini
S
Rodriguez Calix, JC Pendino, JI Ibarzabal, F Fiorilli, WD Sacchi, LR Betttini,
V Torres
22/09/2023 - 13:00 a
14:00
Oral Mesa 3
Premio 3
Aula 2
N
Pistillo, L Espinola, A Villar, M Comas, S Lambert, J Smile
MV
Gonzalez, CG Videla, I Huespe, S Venuti, M Berdiñas Anfuso, S Prati, N
Ciarrocchi
A
Antelo
FJ
Gutierrez, M Mugno, PN Rubatto Birri, N Llovera, MJ Reberendo, SP Chapela, VS
Kanoore Edul, GE Murias, MO Pozo, A Dubin
0429 MORTALIDAD INTRAHOSPITALARIA DEL ACCIDENTE CEREBROVASCULAR
ISQUÉMICO Y HEMORRÁGICO.
MM
Echarri, F Rodríguez Lucci, V Pujol Lereis, C Gonzalez, A Hlavnicka, N
Wainsztein, S Ameriso
RESÚMENES
S Garro(1)
(1) Lagomaggiore - Mendoza
En esta investigación educativa, se mide el
grado de impacto que produjo en el periodo 2020 - 2022, el Programa de Capacitación
y Docencia Continua para Enfermería (PCCE) en la calidad del desempeño
profesional, en servicios de alta complejidad del Hospital “Dr. Luis
Lagomaggiore” de la provincia de Mendoza..
En el ámbito de la salud pública, brindar un
servicio de calidad permite lograr la salud y el bienestar del paciente y en
algunos casos implica salvar vidas.
Objetivo General: • Evaluar el impacto del PCCE del Hospital
Luis Lagomaggiore a través de la calidad de atención a pacientes intervenidos
en servicios de alta complejidad.
El objetivo fue determinar si este mejora la
calidad de las intervenciones profesionales dirigidas a los enfermos
internados.
Por lo tanto se definió inicialmente el tipo
de investigación que se llevó a cabo y el proceso de selección del instrumento
junto a las decisiones que llevaron a elegirlo.
Tipo de investigación: a) Cuantitativa. Hernández Sampieri, (2014)
b) Descriptiva: porque tiene como propósito
exponer los resultados obtenidos de la evaluación del nivel de “calidad de
atención”a los pacientes en los servicios de alta complejidad.
c) Retrospectiva: porque en esta
investigación se expondrán resultados de acontecimientos vivenciados por los
enfermeros en servicios de alta complejidad, en el Hospital Luis Lagomaggiore.
Conclusiones: Queda demostrado en relación a Mejora
Continua, detallada en que si los enfermeros de los servicios de alta
complejidad “se adaptan a trabajar con nuevos procesos y tareas”, que un 100 %
de ellos lo consideró como Muy Bueno.
Otro aspecto a destacar es que observamos en
los servicios de alta complejidad del Hospital Luis Lagomaggiore, una vez
desarrollado el PCCE, con referencia el indicador denominado “tiene visión a
largo plazo y busca oportunidades para llevar a la organización al
crecimiento”, que el 81 % lo delineó como Muy Bueno y un 19 % lo calificó como
Excelente.
0002 MUCORMICOSIS EN PACIENTE
POST COVID 19: REPORTE DE CASOS EN FORMOSA
GV Rojas(1), JM
Prochasko(1), GI Agüero(1), ME Britez(1), C Consiglio(1), RA Contreras(1), GG
Granberg(1), C Antunez(1), MA Lopez(1), MA Godoy Navarro(1), AG Sanchez(1)
(1) Hac Pte J D Peron
Introducción: El tratamiento con corticoides podría reducir
la mortalidad en pacientes con enfermedad por COVID-19, sin embargo, esta forma
de tratamiento, podría aumentar el riesgo de aparición de infección fúngica
secundaria. Los factores clásicos de riesgo para la mucormicosis asociada con
COVID-19 (MAC) son la diabetes no controlada, la neutropenia, las enfermedades
malignas hematológicas, y la utilización de inmunosupresores.
Presentación del caso: Reportamos tres casos de mucormicosis
diagnosticados entre junio del 2021 y Julio del año 2022. La forma rinocerebral
se diagnosticó en todos, los cuales presentaban Diabetes Mellitus, y uno de
ellos concomitantemente estado de inmunodepresión (Trasplante Renal). Todos
presentaban lesiones pálidas de fondo necrótico con eritema en bordes, a nivel
del paladar blando y en todos se realizó estudios complementarios y se aisla
Rizhopus en las muestras quirúrgicas. Todos los casos requirieron UTI, de los
cuales 1 falleció y dos sobrevivieron, ambos con discapacidades de importancia.
Discusión: En todos cursando post Covid en un promedio
de 15 días a 4 meses, en donde han recibido dosis de corticoides desde su
diagnóstico. En estos todos se evidenció la presencia de cerebritis y abscesos
cerebrales, requiriendo drenaje de los mismo y anfotericina intratecal y
Síndrome de Seno Cavernoso, fueron tratados con anfotericina B liposomal y
Posaconazol y en todos se practicó además cirugía extensa de las lesiones, y
drenaje de foco. Se enfatizó la importancia de un diagnóstico clínico precoz, en
todos hubo sobreinfecciones con gérmenes multirresistentes (Bac Gram-). El
tiempo de internación fue de entre 21 y 90 días y en UTI de 13 a 64 días,
requiriendo ingreso a quirófano hasta 38 días para toillete, en los 3 casos que
requirieron Terapia Intensiva todos han presentado SDMO y ARM.
Conclusión: Creemos que el tratamiento combinado de
anfotericina B liposomal utilizada a dosis de 5 mg/kd/d + Posaconazol 400 mg/d
junto a la resección quirúrgica amplia y agresiva es necesario para lograr una
evolución satisfactoria, asimismo como la sospecha a través de lesiones
características; la celeridad en el diagnóstico y tratamiento son marcadores
importantes en la morbimortalidad del paciente, así mismo como los factores de
riesgo predisponentes asociados.
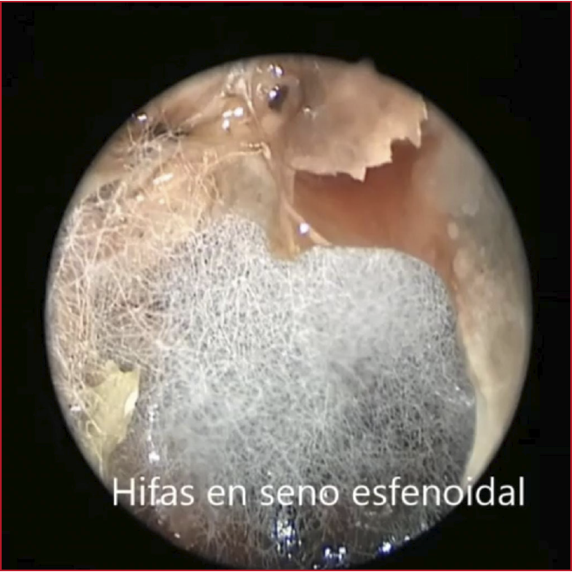
0003 Perspectiva Comunitaria en
la Unidad de Terapia Intensiva
T Cattaneo(1)
(1) Same Mgp
El presente artículo aborda, a la Unidad de
Terapia Intensiva, no como espacio físico sino como territorio donde pacientes,
profesionales y familiares se encuentran, habitando en él, diversas
problemáticas. Utiliza como matriz epistemológica a la Salud Colectiva,
proponiendo cómo pensar y trabajar, desde una perspectiva comunitaria, en el
ámbito cotidiano del cuidado crítico.
En primer lugar se analiza el escenario teórico metodológico, donde la
práctica es atravesada e influenciada por el enfoque que tenga en su estructura
mental el profesional, definiendo el cómo pensar y trabajar. Por un lado el
modelo empírico-funcionalista, que no tiene en cuenta las condiciones sociales
e históricas, siendo la salud y enfermedad, estados dicotómicos, planteando una
mirada biologicista e individualista. Por otro lado, el analítico-histórico
trasciende la individualidad, teniendo en cuenta el contexto, concibiendo a la
salud y enfermedad como un proceso, determinado por una sucesión de hechos y
circunstancias: cultura, género, clase social, entre otros. Un aspecto de
importancia, es la mirada individual versus la mirada sobre el grupo. Del total
de la población internada ¿hay aspectos sociales en común?, ¿existen
problemáticas compartidas? La perspectiva comunitaria analiza cada individuo
como parte de un entramado, interrelacionando los modos de vivir de los
usuarios.
En segundo lugar, se plantea el origen del
perfil ideológico de los trabajadores, el cual deviene de su formación
profesional, construyendo así, las formas de pensar y actuar de los futuros
trabajadores. Para pensar en salud de forma comunitaria es necesario la
capacidad de reflexión, de deconstrucción de los hábitos rutinarios. Introduce
a la micropolítica, como instrumento para reflexionar sobre el lugar específico
de cada sujeto, producir vínculos que nacen desde el trabajador y usuario,
generando espacios de análisis, formando un entramado interrelacionando los
modos de vida.
Concluye que es esencial la reflexión, en
función del por qué y para qué, acerca del proceso de trabajo y de la
construcción de las prácticas. Son puntos claves la formación de los
profesionales y la micropolítica, para que desde los inicios se tengan herramientas
para el análisis, y en el cotidiano de la práctica diaria, problematizar, y así
pensar la salud en forma colectiva.
0004 Asfixia por inmersión.
Revisión a propósito de un caso
A Masso(1), L
Carreras(1), N Vergottini(1), M Accoce(1), R Quiroga(1), A Rivera(1), L
Paravano(1)
(1) Sanatorio Anchorena San Martin.
Introducción: La asfixia por ahogamiento constituye la
tercera causa de muerte por traumatismo accidental del planeta.
El buceo en apnea es una actividad que
contribuye a las muertes por ahogamiento, se realiza como parte del
entrenamiento en nadadores para adaptarse a la deprivación de oxígeno.
La hiperventilación previa a la inmersión
induce hipocapnia y aumenta la capacidad pulmonar total en unos 250 ml,
logrando una prolongación de la apnea de hasta 60 segundos.
La falta de estímulo debida al retardo en que
la concentración de dióxido de carbono llegue al punto de interrupción de la
apnea puede determinar la pérdida de conciencia (secundaria a hipoxia) y
consecuente muerte por sumersión. Esto se denomina pérdida de consciencia en
aguas poco profundas.
Caso clínico:Masculino de 23 años, sin antecedentes.
Ingresa por ahogamiento durante práctica de natación. Fue rescatado y se inició
reanimación cardiopulmonar por un minuto con retorno a la circulación
espontánea. Al ingreso se realiza intubación orotraqueal por hipoxemia.
Se realiza TC de tórax que evidencia
consolidación y broncograma aéreo bilaterales.
Evoluciona con shock distributivo y síndrome
de distrés respiratorio agudo. Requiere soporte hemodinámico con vasopresores,
ventilación protectiva y bloqueantes neuromusculares.
Intercurre con neumonía por SAMR, cumpliendo
tratamiento antibiótico con vancomicina.
Evolucionó favorablemente y se logró extubar
al 6to día de internación con cánula de alto flujo como prevención de falla.
Se externa al día 17 de ingreso, con
controles tomográficos que evidencian resolución de los infiltrados.
Discusión: Al igual que en la mayor parte de los casos
reportados, nuestro paciente era joven y atleta. Su familia confirmó la
realización de hiperventilación pre-inmersión, descartando la existencia de un
desencadenante cardiológico o neurológico.
La evolución es buena cuando se instaura un
soporte ventilatorio y hemodinámico adecuado, acorde a lo necesario para
tratamiento de SDRA y shock distributivo respectivamente.
Conclusión: La pérdida de conciencia en aguas poco
profundas y consecuente asfixia por inmersión es una patología que debe
sospecharse en pacientes que practican buceo en apnea. Su diagnóstico temprano
permite la instauración de un tratamiento oportuno y disminuye la mortalidad.
WA Mosquera
Vanegas(1), DM Otero(2), JL Echeverri(2), LI Acosta G(2), IA Herrera(2), OL
Tovar Capera(3)
(1) Centro Oncológico Antioquia. (2) Centro Oncologico Antioquia.
(3) Sanatorio San Jose.
La leucemia mieloide crónica /LCM) es una
enfermedad que hasta el 30% de los casos se presenta de forma asintomática
durante mucho tiempo (1-2), La leucostasis es complicación rara pero
potencialmente mortal y marcadora de pronóstico en la LMC (3). La leucostasis
es una emergencia médica que se caracteriza por sintomatología de hipoperfusión
principalmente en pulmón, cerebro, corazón y riñón asociado a hiperleucocitosis
(mas de 100.000 células/ml) (4)
Presentación del caso: Masculino de 47 años de edad, con antecedente
personal de leucemia mieloide crónica con diagnóstico en 2014, con tratamiento
con varias líneas de inhibidores de tirosin kinasa (Imatinib, Nilotinib,
Bosutinib, Dasatinib) Consulta por cuadro de 3 días de evolución de disnea y
cefalea intensa asociado a hiperleucocitosis con leucocitos en 476.800cel/mm3 y
síndrome de lisis tumoral con ac urico de 14.4 se inicia manejo con citarabina
subcutánea, hidroxiurea y rasburicasa. Se realizó aspirado de médula ósea que
confirma LMC fase acelerada, se reinicia tratamiento con ponatinib. En su
estancia evoluciona con desaturación y caída de índices de oxigenación, con
requerimiento de cánula de alto flujo y posterior falla al manejo a las 48
horas, aumento del trabajo respiratorio con PaFi 140; se indica intubación
orotraqueal; se realizó lavado bronquio-alveolar, sin crecimiento de
microorganismos, Galactomanan negativo. Evoluciona con disminución del conteo
de leucocitos y mejoría en oxigenación, PaFi 323; se indica extubación a las 72
horas, leucocitos 34.100cel/mm3. se traslada al servicio de hematología.
Discusión: Las manifestaciones clínicas y radiológicas
de la leucostasis son difíciles de diferenciar de otras complicaciones
infecciosas y hemorrágicas de la leucemia, La falta de criterios clínicos
fiables es el mayor problema en el diagnóstico y la investigación clínica de
este síndrome, motivo por el cual en la leucostasis pulmonar se debe descartar
infecciones o hemorragia alveolar (5,6). El tratamiento de la leucostasis se
base en: soporte vital e hidratación, citorreducción, terapia oncológica específica
y leucoaféresis. (7)
Conclusión: La leucostasis pulmonar es un diagnóstico de
exclusión, el cual se debe sospechar en paciente con hiperleucocitosis asociada
a sintomatología respiratoria. Se debe realizar un enfoque diagnóstico e inicio
de tratamiento rápido, debido a su alta mortalidad.
0006 Hemoperitoneo secundario a
tratamiento de fertilización in-vitro
A Masso(1), G
Funtowicz(1), G Ortigueira(1), A Yanzon De La Torre(1)
(1) Hospital Italiano San Justo
Introducción: La aspiración de óvulos en tratamientos de fertilización
in-vitro (FIV) es un procedimiento utilizado desde 1985.
Últimamente, ha
ganado popularidad debido a su simplicidad y efectividad, convirtiéndose en el
tratamiento de elección para la infertilidad en Argentina.
Las complicaciones asociadas al procedimiento
son aquellas inherentes a la introducción de un elemento afilado a través de la
pared vaginal y dentro del ovario.
Entre las más frecuentes están las
hemorragias menores y las infecciones. Sin embargo, también se han reportado
sangrados mayores con requerimiento de resolución quirúrgica.
Caso clínico: Paciente de 29 años de edad, sin antecedentes
de relevancia, ingresa por dolor abdominal, náuseas y vómitos de 10 horas de
evolución.
Refiere estar realizando tratamiento de FIV y
que hace 12 horas se le realizó una punción ovárica trans-vaginal para
obtención de óvulos.
Al examen físico se encuentra taquicárdica,
sudorosa y con defensa peritoneal.
Se realiza tomografía de abdomen que
evidencia líquido libre y anexos aumentados de tamaño y heterogéneos.
Se decide conducta quirúrgica.Se realizó
laparoscopia exploradora que evidenció hemoperitoneo a cuatro cuadrantes. Se
aspira abundante cantidad de sangre fresca y coágulos, logrando poner en
evidencia un sitio de sangrado arterial activo a nivel de la trompa de Falopio
izquierda que se controla con electrocauterio. Se constata vitalidad del útero
y anexos, logrando conservar dichas estructuras.
Evoluciona favorablemente, con estabilidad
hemodinámica y se otorga alta hospitalaria a las 96 horas de su ingreso.
Discusión: El hemoperitoneo post FIV es una
complicación poco frecuente pero potencialmente grave.
Habitualmente, las pacientes cuentan con
antecedentes de endometriosis o EPI, sin embargo en nuestra paciente esos
antecedentes no estaban presentes.
Como en otras hemorragias ginecológicas, la
anamnesis resulta fundamental para realizar el diagnóstico, que se confirma con
imágenes (ecografía o tomografía).
Al ser una patología grave, se recomienda un
manejo agresivo, siendo la cirugía el tratamiento de elección. Aunque el
objetivo de la cirugía es el cese hemorrágico, se debe intentar conservar el
útero y anexos.
Conclusiones: El hemoperitoneo post tratamiento de FIV es
una complicación poco frecuente pero potencialmente grave.
La anamnesis y las imágenes resultan claves
para alcanza un diagnóstico certero.
Se recomienda un tratamiento quirúrgico para
lograr identificar el sitio de sangrado y en primera instancia intentar
conservar los órganos pélvicos.
WA Mosquera
Vanegas(1), JE Duque Arbelaez(2), LI Acosta G(3), IA Herrera(3), JL
Echeverri(3), DM Otero(3)
(1) Centro Oncológico De Antioquia. (2)
Centro Oncologico Antioquia-exomas Sas
Facultad Biotecnologia Universidad Nacional Sede Medellin. (3) Centro
Oncologico Antioquia.
Introducción: La infeccion y la reactivacion del
citomegalovirus (CMV) en un condicion muy comun en individuos con transplante
de progetinoteres de medula osea alogenico, la mortalidad post transplante se
puede atribuir en un 45 % de los casos a residiva y en un 35 % a reactivacion o
infeccion viral, principalmente de la familia del herpex virus, como lo es en
CMV, esto ocurre principalmente por la falta de celulas t especificas contra el
virus.
Presentación del caso: Masculino de 16 años de edad post transplante
alogenico de celulas hematopoyeticas el cual presento reactivacion de CMV,
presentado cistitis hemorragica grado IV ( requriendo manejo con lavado vesical
cateter doble j y soporte transfusional)y neumonia grave (requirio ventilacion
mecanica), con una carga viral elevada que no respondio al manejo medico con
ganciclovir. se indica infusion de mononucleares alogenico cultivados del mismo
donante de medula osea, con el objetivo de disminuir la carga viral de CMV.
Posterior a la infusion presenta disminucion de la viremia y mejoria de la
sintomatologia urinaria. A las 48 horas de la infusion de mononucleares
presenta deterioro ventilatorio y progresion de los inflitrados pulmonares con
requrimiento de pronacion y vmi protectiva, se indica manejo con corticoides a
altas dosis para manejo de la infiltracion linfocitaria pulmonar. con posterior
mejoria de los indices de oxigenacion y extubacion.
Conclusión: La infusion de mononucleares alogenicos puede
ser una alternativa en pacientess criticos con infeccion o reactivacion de CMV.
AMP Gonzabay
Campos(1), A Moran Puerta(2)
(1) Holaspital General Monte Sinai. (2)
Hospital Iess Quito Sur
Choque séptico, es una condición letal con
varios factores patogénicos y la interpretación basada únicamente en el lactato
puede llevar a conclusiones incompletas, por aquello obtener alternativas de
evaluación es una meta.
Objetivo: Conocer la confiabilidad de la combinación de
saturación venosa central (ScvO2) conjuntamente con el gradiente
venoso-arterial de pCO2 (△ pCO2) como marcador de mortalidad y gravedad.
Materiales y método: Estudio prospectivo, transversal, descriptivo
con casos de choque séptico.
Resultados: Se analizaron, 123 pacientes con mortalidad
37.4% en cuidados intensivos y 48% a los 28 días. SOFA ingreso: 11 y 10 puntos
a las 48 horas. Posterior a la fase de resucitación, los dividimos en 4 grupos:
1. ScvO2 <70% △-pCO2 ≥6 mm Hg, 2.
ScvO2 ≥70% △ pCO2 ≥6 mm Hg, 3.
ScvO2 <70% △ pCO2 70%/ D-pCO2
< 6 mm Hg) comparado con quienes no lo hicieron presentaron una media de
escala SOFA a las 48 horas de: 8.85 +/- 4.65 y 10.78 +/-4.93 respectivamente
con valor p: 0.028. En el análisis de grupos se observó, en el grupo 1 una
media de 11.68 +/- 5.3 y grupo 4: 8.85 +/- 4.65 con valor p: 0.03.
Discusión: La combinación de Saturación central y el
gradiente venoso-arterial pCO2 no es un predictor confiable de mortalidad.
Pero, puede determinar la progresión de fallos orgánicos a las 48 horas.
0009 Intoxicación por monoxido
de carbono
AB Canedo
Bermudez(1), S Benavides(1), S Pello(1), M Ortiz(1), M Balauz(1)
(1) De Agudos Cosme Argerich
Introducción: En Argentina se registran hasta 200 casos letales
anuales de intoxicación por monóxido de carbono y más de 5000 casos son
notificados al SNVS, aunque se considera que el subregistro es aún mayor. El
monóxido de carbono es un gas que no tiene características organolépticas para
ser detectado, lo cual dificulta la sospecha diagnóstica en el lugar de
exposición. Sin embargo, conocer la clínica y la presencia de una fuente
probable son claves para un diagnóstico oportuno. Concentraciones de
carboxihemoglobina superiores al 40% aumenta el riesgo de secuelas neurológicas
y muerte.
Presentación del caso: Masculino de 74 años,ingresa a guardia desde
domicilio, allí se evidencian ornallas prendidas, a modo de calefacción. En
coma (escala de coma de Glasgow 6/15), mecánica ventilatoria asincrónica. Se
realizó intubación orotraqueal y conexión a ventilación mecánica.Dosaje de
carboxihemoglobina con un valor de 42%, asociado acidosis respiratoria severa,y
lactasidemia. Continuó con tratamiento con FIO2 al 100%. Enzimas cardiacas y
ECG dentro de límites normales. Ecocardiograma sin alteraciones. TAC de
encéfalo sin particularidades TAC de tórax que evidenciaba neumonía de probable
causa broncoaspirativa. carboxihemoglobina a las 24 horas de un valor de 1.3%.
Extubación el día 6, con recuperación sin déficit neurocognitivo al alta de
terapia intensiva.
Discusión: El monóxido de carbono es una intoxicaciones
frecuente con graves secuelas neurológicas, psiquiátricas y cardíacas,
incluyendo el síndrome neurológico tardío. El tratamiento consiste en la
administración temprana de oxigeno normobárico con FIO2 al 100% y, cuando hay
indicación, oxigeno hiperbárico. La disponibilidad y los riesgos del traslado
fueron los motivos del tratamiento elegido. Si bien este paciente presentaba
criterios de cámara hiperbárica, esto no fue posible a causa de su entrada en ARM
y la imposibilidad de traslado.
Conclusión: La sospecha diagnóstica basada en la clínica,
especialmente en pacientes con deterioro del sensorio, síncope, perdida de
conciencia, y la probable fuente son la piedra angular para dar inicio al
tratamiento temprano con oxigenoterapia con altas fracciones inspiradas de O2,
ya que las intoxicaciones con monóxido funcionan como entidades simuladoras,
con múltiples diagnósticos diferenciales
Existe un alto porcentaje de secuelas
neurológicas tardías, lo que obliga realizar un seguimiento multidisciplinario
a largo plazo.
0010 ENCEFALITIS POR DENGUE:
REPORTE DE 3 CASOS
M Berdiñas
Anfuso(1), MV Gonzalez(1), S Schverdfinger(1), CG Videla(1), NM Ciarrochi(1)
(1) Hospital Italiano
Introducción: El dengue es la segunda enfermedad más común
transmitida por mosquitos, siendo una amenaza para la salud. En Argentina
durante el 2023 se ha reportado un aumento exponencial al compararlo con años
previos. Nuestro objetivo es describir tres casos de encefalitis por dengue en
el hospital Italiano.
Casos: Primer paciente hospitalizado por fiebre y
desorientación. Laboratorio y tomografía de ingreso normal. Evoluciona con
convulsiones tonicoclónicas con posterior status epiléptico refractario.
Líquido cefalorraquídeo con hiperproteinorraquia y pleocitosis mononuclear.
Rescate negativo para virus habituales, positivo para dengue.
Segundo paciente que ingresa con diagnóstico
reciente de dengue, consulta por episodio de desconexión. Evoluciona con crisis
tónico-clónica mayor a 5 minutos. Líquido cefalorraquídeo normal. Rescate
negativo para virus habituales, positivo para dengue.
Tercer paciente consulta por fiebre y
somnolencia. Laboratorio y tomografía de cerebro normales. Líquido
cefalorraquídeo evidencia hiperproteinorraquia, glucorraquia normal. Rescate
negativo para virus habituales, positivo para dengue.
Discusión: Las manifestaciones de encefalitis por dengue
habituales son cefalea, alteración del nivel de conciencia, convulsiones y
síntomas conductuales. Nuestros pacientes la han expresado como status
convulsivo en los dos primeros casos y como deterioro del estado de conciencia
en el tercero. El líquido cefalorraquídeo podría mostrar aumento de proteínas
con pleocitosis asociada a glucosa normal como en nuestro segundo paciente ó
ligeramente disminuida como en nuestros primer y tercer paciente. Los
diagnósticos fueron confirmados por reacción en cadena de polimerasa en líquido
cefalorraquídeo.
Conclusión: En contexto de epidemia por dengue en
Argentina, debería incluirse al virus dengue dentro de la búsqueda de virus
causales de meningoencefalitis.
A Lopipi(1), A
Ramos(1), C Lovesio(1)
(1) Sanatorio Parque.
Introducción: La cetoacidosis diabética (CAD) es una
situación clínica producida por un déficit absoluto o relativo de insulina,
caracterizada por un trastorno metabólico que consiste en tres anormalidades:
hiperglicemia (>250 mg/dl) hipercetonemia, acidosis metabólica (PH: <7,3)
(HCO3: <15 mEq/L), (anión gap +). La CAD es relativamente frecuente, entre
4,6 y 8 episodios por cada 1000 diabéticos por año. Representa el 9 % de todas
las admisiones hospitalarias. Una de sus complicaciones, aunque poco frecuente
es el SDRA el cual se define como insuficiencia respiratoria aguda secundaria a
edema pulmonar inflamatorio, con aumento de permeabilidad capilar, inundación
alveolar e hipoxemia profunda subsiguiente, asociado a una serie de
anormalidades clínicas, radiologías y fisiológicas que no pueden ser explicadas
por IC izquierda.
Material y métodos: Se presenta el caso de un paciente masculino
de 33 años, diabético tipo 1, traído por servicio de emergencias por presentar
cuadro clínico caracterizado por náuseas, vómitos, dolor abdominal y diarrea
acuosa de 36hs de evolución. Antecedentes; Diabetes tipo 1 insulino requirente
desde hace 5 años. Medicación actual; Insulina glargina 33UI pre desayuno y
correcciones con Insulina aspártica.Al examen físico paciente impresiona
enfermo, confuso Glasgow 14/15 TA: 85/45 mmhg FC:150/min FR: 28/ min T°: 36 °C
SPO2: 90% al 0,21 %. El laboratorio al ingreso mostro 44260glóbulos blancos a
predominio neutrófilos 80%, hiperglicemia 1162 mg/dl, insuficiencia renal aguda
con Cr 2.98 mg/dl , pseudohiponatremia 130mEq/l debido a la hiperglicemia,
hiperpotasemia 7,6 mEq/l, cetonemia ++++, severa acidosis metabólica PH 6,9
PCO2 32 HCO3 6,5 EB -25,2, presentaba además cuerpos cetónicos en orina sin
otros signos inflamatorios en la misma. (Tabla 1). La radiografía al ingreso no
mostro lesiones pleuroparenquimatosas agudas (Figura 1 A). Se tomaron
hemocultivos por dos y urocultivo en los cuales no se obtuvo desarrollo
microbiológico. Se realizó reposición de fluidos cristaloides, bomba de
insulina endovenosa y controles periódicos de ionograma sobre todo valores de
potasio. En el laboratorio a las 6 horas de iniciado el tratamiento, vemos
descenso de glóbulos blancos, de creatinina, descenso de potasio y mejoría del
estado acido base, aunque con persistencia de academia PH 7,11 (Tabla 2). Luego
intercurre con mala mecánica ventilatoria e hipoxemia por lo cual se vincula a
ventilación no invasiva. El ecocardiograma de ese momento mostraba FEY 60% sin
patología estructural ni en flujos analizados con PSAP 35 mmhg. La radiografía
mostro infiltrados bilaterales que no se mostraban previamente (Figura 1 B).
Por buena evolución se desvincula de ventilación no invasiva cambiando de
interfaz a cánula nasal de alto flujo por persistencia de hipoxemia utilizando
45% de FIO2 y 50 lt de flujo. Al día cuatro de internación mejora clínicamente
por lo cual pasa a mascara venturi con 30 % FIO2, con una radiografía normal
(Figura 1 C), además mostramos valores de laboratorio al alta, normalizados
(Tabla 3).
Resultados: Se encontraron 4 casos clínicos de distrés
respiratorio en cetoacidosis diabética en ausencia de sepsis que fueron
analizados en conjunto con el caso presentado. La edad promedio fue de 41 años
(DE +/- 9,3). Cuatro fueron de sexo femenino, mientras que sólo uno de ellos
masculino. En cuanto al diagnóstico de diabetes al momento del desarrollo de
CAD con SDRA, dos presentaban diagnóstico previo de diabetes tipo 1 y uno de
ellos de diabetes tipo 2. Los dos restantes no tenían diagnóstico de diabetes.
La glucemia promedio al ingreso fue de 722,4 mg/dl (498,5-981,5). El pH
promedio al ingreso fue de 6,87 (DE +/- 0,04) y el bicarbonato promedio fue de
3,64 mEq (DE+/- 1,7). Tres de ellos recibieron ventilación mecánica invasiva,
otros dos ventilación mecánica no invasiva. Uno de ellos con requerimiento de
ventilación invasiva requirió ECMO con buena evolución. La realización de
ecocardiograma se encuentra reportada sólo en dos casos. Solo uno de ellos
falleció y fue el primer caso reportado en el año 1981.
Conclusión: Si bien el SDRA es una complicación poco
frecuente en las cetoacidosis diabética, dado que no hay muchos trabajos
publicados en la literatura, es una entidad a tener en cuenta debido a su buena
respuesta con tratamiento oportuno. Relacionado con el estado pro inflamatorio
de la cetoacidosis diabética y el aumento de permeabilidad que genera la
tormenta de citoquinas y células hiperinflamatorias. Vemos que el SDRA puede
aparecer en estos pacientes en ausencia de sepsis y sería importante reconocer
precozmente aquellos pacientes con factores de riesgo de desarrollarla para así
poder tratarla correctamente y brindarle al paciente el tratamiento apropiado.
0013 ESTRATEGIA
PARA EVITAR EL COLAPSO SANITARIO DE
LA 2DA OLA DE LA PANDEMIA POR SARS-COV2 AÑO 2021
JA Ramos Oliver(1),
R Chole(1), V Cozzi(1), G Fernandez(1), R Martinez(1), M Rodriguez(1)
(1) Diego Thompson
Introducción: La OMS declara pandemia del Sars Cov2 año
2022, se inició en Wuhan- China (2019). La propagación colapsó el sistema de
salud de China, Europa y EEUU. Argentina con sus autoridades sanitarias
establecen un plan de contingencia para la 1era ola de la pandemia, que evitó
el colapso; pero la pandemia se prolongó al año 2021, surge la amenaza del
colapso. La expansión de atención de terapia Intensiva en la guardia, es una
estrategia para evitar este riesgo.
Objetivo: Evitar el colapso en la segunda ola 2021 del
Sars Cov2, dar atención especializada en neumonía grave con ARM, reducir el
trabajo en la guardia para que atiendan enfermos no covid.
Materiales y método: El Hospital Municipal Diego Thompson frente a
este riesgo , elabora un plan de contingencia, utilizando los boxes de la
guardia, con unidades de ventilación mecánica, médicos intensivistas,
kinesiólogos , enfermeras intensivistas, para atención de pacientes con
neumonía grave que requieren ventilación mecánica, mientras se esperaban
traslados o derivaciones a otros centros.
Resultados: Primera ola 2020 de junio a diciembre, total
21096 con Sars Cov 2, mortalidad total de 3,8%
Segunda Ola de contingencia 2021 para
pacientes graves: Mes de Mayo: Total 27 pacientes, edad promedio 53,8 años; 47%
con ARM y el 26% MR. 47% obesos, 21% diabéticos, Estadía promedio 5 días, se
derivaron a otros centros 59% y 7% a la UTI del hospital; 7% de óbitos. Mes de
Junio/2021: total 39 pacientes, Promedio edad 56,1 años, estadía promedio 2,9
días, el 46% hipertensos, 26% diabéticos, 18% obesos; 51% con ARM, 49% con MR.
El 62% se derivaron, el 10% a UTI, 15% de óbitos.
Conclusiones: Se evitó el colapso, se otorgó atención
especializada a pacientes con ventilación mecánica, se redujo carga de trabajo
al personal de guardia. El concepto de área cerrada, con esta estrategia , se
establece que la terapia Intensiva forma parte de una unidad y no debe ser un
servicio fragmentado.
Bibliografia: 1.
https://www.semicyuc.org/covid19_files/Plan_de_Contingencia_COVID-19.pdf
2.
file:///C:/Users/Administrador/Downloads/690Manuscrito%20principal%20(an%C3%B3nimo,%20con%20tablas%20al%20final,%20sin%20Figuras)-3757-1-10-20200423.pdf

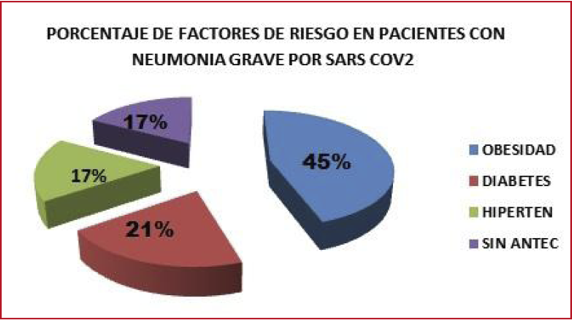
0015 Las Huellas Del Distrés
Por COVID, El Post Terapia Intensiva Un Año Después Del Respirador
U Zaya(1), A
Aliscioni(1), Y Saldivar(1), E Minoldo(1), P Calcagno(1), N Kessler(1), F
Irades(1), R Alvarez(1), C Galletti(1)
(1) Sanatorio Allende
Introducción: A partir del año 2020 la causa más frecuente
de síndrome de distrés respiratorio agudo severo en unidades de cuidados
intensivos del mundo fue el SARS-CoV-2, con una elevada mortalidad global. Sin
embargo, la enfermedad no solo se limita a la estadía nosocomial.
Objetivo: Identificar los factores asociados con el
deterioro de la calidad de vida dentro del primer año luego del alta en
pacientes con SDRA severo.
Materiales y método: Estudio analítico, observacional,
transversal, retrospectivo y prospectivo. La recolección de datos se obtuvo de
historias clínicas y mediante encuestas telefónicas. El criterio de inclusión
se limitó a personas mayores de 18 años con diagnóstico de SDRA severo
secundario a infección por COVID 19, en UTI Sanatorio Allende, sede Nueva
Córdoba, en el periodo comprendido entre agosto 2020 y septiembre 2021. Luego
del año del alta, se valoró la calidad de Vida Relacionada con la Salud (CVRS).
Resultados: Se inscribieron 59 pacientes. La media de
edad fue de 54.8 años. Permanecieron en UTI un promedio de 32.2 días. Un 8%
requirió internación en centro de rehabilitación. Un 27% consideró que no
volvió a la normalidad luego de haber sufrido la infección por COVID. Existe
una relación directamente proporcional entre la edad y el tiempo de
rehabilitación, no así entre comorbilidades y tiempo de recuperación. La
relación entre estadía en UTI y calidad de vida demostró que, al mes del alta,
el 27% de los pacientes presentó dependencia total, 30% dependencia severa, 22%
dependencia moderada y 20% dependencia leve. Al año el 80% fue independiente. A
mayor estancia en UTI, mayor dependencia, DT: 41 días ± 25 versus DL: 24 días ±
12, sin significancia estadística (H= 5,39; p= 0,14). Al año del alta, sí
muestra diferencias estadísticamente significativas (H= 9,63; p= 0,02). Los
pacientes que evolucionaron a la independencia total estuvieron internados en
un promedio de 28 días ± 13, frente a 64 días ± 32 en pacientes con dependencia
severa.
Conclusión: Se encontró que la edad y la duración de la
estancia en UTI son factores de riesgo importantes que influyen en el tiempo de
recuperación.

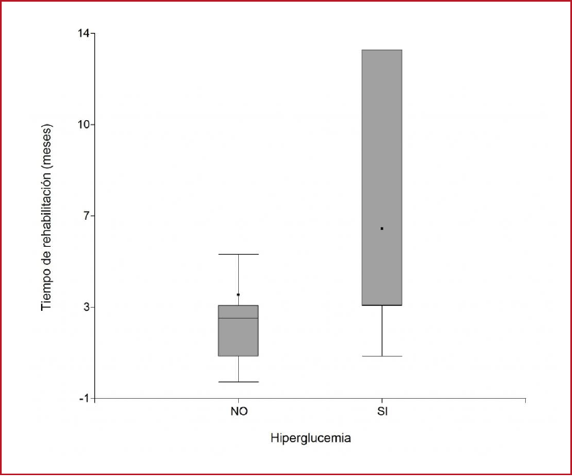
MF Leveratto(1), S
Cosenza(1), D Monardo(1), V Pousa(1), MG Cardonatti(1), MI Cazenave(1)
(1) Hospital Austral
Introducción: El bloqueo neuromuscular prolongado posterior
al uso de succinilcolina es una entidad poco frecuente que se pone de
manifiesto principalmente durante la recuperación de procedimientos cortos
donde el neurobloqueo se prolonga más allá del requerimiento de sedoanalgesia.
Su incidencia es difícil de estimar debido a
que existen escasos reportes en la literatura. El ingreso a cuidados intensivos
de estos pacientes no es habitual.
No existe un tratamiento específico, el
manejo es el soporte ventilatorio y sedación hasta la reversión espontanea.
Existen reportes del uso de plasma fresco congelado (PFC) como dador de la
enzima, con potenciales riesgos transfusionales.
Caso clínico: Paciente de 74 años de edad con antecedente
de claustrofobia que ingresó al hospital para realizarse resonancia magnética
de columna lumbar con sedación. Se realizó inducción con: Fentanilo, Etomidato
y Succinilcolina. Al finalizar estudio se evidenció falta de reactividad. Se
descartaron causas orgánicas y metabólicas. Se realizó tren de cuatro (TOF) con
falta de respuesta que se interpretó como neurobloqueo residual. Se solicitó
dosaje de colinesterasa en plasma con valor de 3125U/L (Valor normal 4389-10928
U/L). Por deficit cuantitativo se indico transfusión de 8 unidades de plasma
fresco congelado con aumento a 5778 U/l en laboratorio control a las 6hs.
Presentó evolución favorable con reversión
del neurobloqueo.
Se otorgo egreso hospitalario a las 72hs.
Discusión: El deficit de pseudocolinesterasa es una
entidad poco frecuente. Su incidencia es difícil de estimar debido a que
existen escasos reportes en la literatura.
El ingreso a cuidados intensivos de estos
pacientes mandatorio debido al requerimiento de soporte ventilatorio y
analgesia hasta su recuperación. No existe tratamiento específico. En casos de
deficit cuantitativo como en nuestro paciente la transfusion de plasma fresco
congelado podria ser util como dador enzimatico. Sin embargo no hay evidencia
suficiente en la bibliografía.
Conclusión: El bloqueo neuromuscular prolongado por
déficit de pseudocolinesterasa debe considerarse un diagnóstico diferencial
ante retraso en el despertar de un paciente posterior al uso de succinilcolina.
MG Cardonatti(1), P
Pratesi(1), AR Gira(1), MF Leveratto(1), V Pousa(1), S Cornejo(1)
(1) Hospital Austral
Introducción: La neumonitis aspirativa, denominada Sindrome
de Mendelson, se caracteriza por insuficiencia respiratoria aguda hipoxémica
secundaria a broncoaspiración de contenido gástrico. Su incidencia es de 1 caso
cada 2000 a 3000 anestesias, y se asocia con una mortalidad del 40-50%.
Dentro de los factores de riesgo se mencionan
el deterioro del estado de conciencia, la depresión del reflejo nauseoso y la
obesidad.
La carencia de tratamientos específicos
convierte al soporte vital avanzado en el eje central de su manejo.
Caso Clínico: Paciente de 43 años con diagnóstico de
carcinoma papilar de tiroides ingresó para realización de tiroidectomía total
con vaciamiento cervical. Durante el procedimiento se realizó liberación del
nervio laríngeo recurrente derecho. Posterior a la extubación, intercurrió con
episodios eméticos con aspiración de contenido gástrico. Evolucionó con
insuficiencia respiratoria rápidamente progresiva y requerimiento de reingreso
a asistencia ventilatoria invasiva.
Ingresó a Cuidados Intensivos con shock
distributivo con falla multiorgánica. Presentó deterioro severo de la
oxigenación sin respuesta a maniobras de reclutamiento e intolerancia al
decúbito prono por arritmias. Se decidió la conexión a oxigenación por membrana
extracorpórea (ECMO) veno-venoso, logrando su desvinculación del mismo tras 7
días de soporte. Luego de un mes de internación se otorgó el egreso
hospitalario.
Discusión: El soporte mediante ECMO ha sido recomendado
en SDRA severo refractario a estrategias de ventilación protectiva y prono. Sin
embargo, existe escasa evidenica sobre su uso en pacientes con sindrome de
Mendelson. En nuestro paciente se instauró dentro de las 12 hs del inicio del
cuadro logrando mejoría de su oxigenación dentro de las 48 hs.
Conclusión: El síndrome de Mendelson es una entidad
infrecuente, de potencial gravedad, que puede producir cuadros de hipoxemia
refractaria e inestabilidad hemodinámica. Consideramos que el sostén mediante
la oxigenación de membrana extracorpórea es una estrategia terapéutica útil
para el manejo de la hipoxemia severa transitoria.
D Lafosse(1), N Cornejo(2),
R Quinteros(2), S Riboldi(2), N Diez(2), D Cordoba(2), H Portillo(2), S
Aguirre(2), F Naranjo(2), W Llanos(2)
(1) Mtaerno Infantil F. Escardo Tigre. (2)
Materno Infantil F. Escardo
Introduccion: En obstetricia el shock hipovolémico es frecuente.
Su evolución depende de factores claves: diagnóstico precoz, tratamiento
efectivo de la causa original y sus comorbilidades.
La máxima expresión del hipotiroidismo, es el
coma mixedematoso generando una afeccion sistémica, término engañoso, la
mayoría de los pacientes no se presenta inicialmente en estado de coma.
Resumen: Paciente de 34 años con antecedentes de
3eraGesta, partos 1, cesarea1. Ingresa con hipotensión arterial, hipotermia,
estupor, ginecorragia, se diagnostica aborto espontaneo, realizando legrado
evacuatorio.
En la Unidad de Cuidados Intensivos, en
asistencia respiratoria mecánica, se constata hipotermia (31°C), Tensión
Arterial 65/40mmHg y escasa respuesta a fluidoterapia.
Se realizó aspirado manual endouterino
descartando presencia de restos ovulares.
La bradicardia, hipotermia, e hipotensión
sostenida, motivan pedido de hormonas tiroideas. TSH 80 mcUI/ml T4 menor 0.42
ng/dl, confirma sospecha de Coma Mixedematoso. Se inicia tratamiento con
levotiroxina endovenosa 200Ug, a ocho horas del ingreso.
Se otorga alta sanatorial 32 días luego de su
ingreso.
Discusión: La hipotensión, la hipotermia, podrían ser
adjudicados al shock hipovolémico y su reanimación. La persistencia del cuadro,
nos debe hacer pensar en diagnósticos diferenciales.
Conclusión: El tratamiento se base en la administración
precoz de hidrocortisona, levotiroxina, adecuadas medidas de sostén, y
tratamiento específico del factor precipitante.
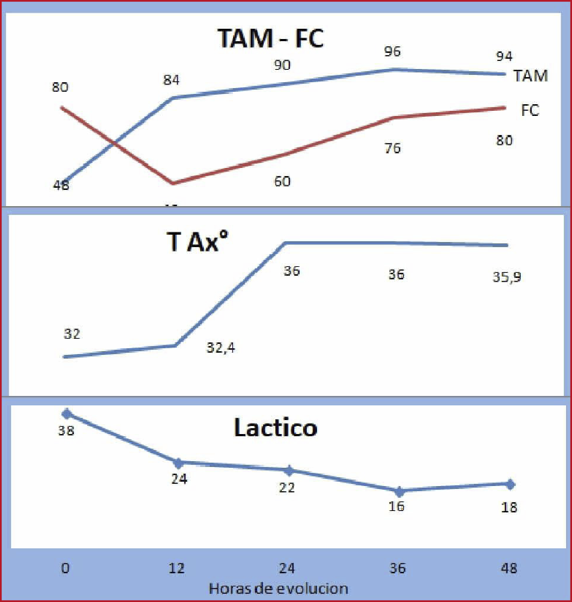
0019 FALLO HEPATICO FULMINANTE
POR SINDROME DE BUDD-CHIARI TUMORAL
MG Olave Avila(1), E
Asinari(1), A Garcia(1), N Buzzi(1), I Bollati(1), A Furlotti(1), L Pesce(1)
(1) Misericordia Nuevo Siglo
Introducción: El síndrome de Budd-Chiari (BCS), se define
como la obstrucción del tracto de salida de las venas hepáticas,
independientemente del mecanismo o nivel de la obstrucción, siempre que no sea
de origen cardiaca o sinusoidal.
Se divide en primario y secundario, y dentro
de este último se presenta cuando hay una obstrucción o invasión de las venas
hepáticas y/o vena cava inferior, por una lesión que se origina fuera de la
vena, por ejemplo, de origen tumoral. Su incidencia es 1 en 1 millón de
habitantes, predominando en el sexo femenino.
Caso Clínico: Mujer de 32 años, sin antecedentes
patológicos, ingresa con diagnóstico de trombosis de vena cava inferior.
Ingresa con falla hepática aguda (GOT
3750/GPT 3560- Bilirrubina Total 1,25), renal y encefalopatía hepática. Se
realiza ecografía abdominal donde informa en riñón izquierdo, imagen tumoral de
47 x 38 mm. Vena cava inferior dilatada y ocupada por contenido heterogéneo.
Liquido libre en la cavidad (ascitis). Tomografía abdominal que informa
tumoración renal izquierda de 7cm de diámetro con invasión de arteria renal,
vena renal y vena cava inferior con trombo tumoral ascendente hasta la aurícula
derecha.
Se inició terapia de anticoagulación.
Evoluciona con profundización de su falla hepática, shock refractario y muerte.
Discusión: BCS se trata de una enfermedad rara, con alta
letalidad, pero con buena respuesta a la terapia oportuna. El BCS Secundario es
causado por una compresión extrínseca o invasión intraluminal de la vena cava
inferior o de las venas hepáticas. Solo el 10% de los casos relacionados con
malignidad causan compresión directa o invasión de los vasos. Los tumores más
comunes relacionados con el síndrome junto con la hipercoagulabilidad son
carcinoma hepatocelular, el carcinoma de células renales, de glándula
suprarrenal, mixoma auricular derecho y tumor de Wilms. La fisiopatología no está
clara en algunos pacientes, por lo que resulta difícil saber cuándo cambiar de
enfoque terapéutico y establecer pronostico.
El tratamiento es inicialmente la
anticoagulación. Posteriormente, el equipo tratante adopta un enfoque gradual
para la resolución definitiva.
Conclusión: Se debe considerar el síndrome de BCS en
cualquier paciente con enfermedad hepática aguda e imagen de obstrucción del
sistema venoso hepático. La trombosis tumoral es extremadamente rara.
0021 NEUMONÍA ORGANIZADA
CRIPTOGÉNICA RÁPIDAMENTE PROGRESIVA EN UNIDAD DE CUIDADOS INTENSIVOS
G Martini(1), P
Diaz(1), JR Bartoli(1)
(1) Clinica Universitaria Reina Fabiola
Introducción: Neumonía organizada criptogénica (NOC) es un
tipo de enfermedad pulmonar intersticial que afecta a bronquiolos y alvéolos.
Implica proliferación excesiva de tejido conjuntivo endoalveolar y puede formar
pólipos intraluminales .
Se presenta con síntomas que simulan
infección y síntomas respiratorios, e imágenes de consolidaciones multifocales
asociadas a las vías aéreas.
Habitualmente mejora con corticoides, sin
embargo algunos casos tienen progresión rápida y mal pronóstico.
En este reporte describimos manifestaciones y
hallazgos de un caso con insuficiencia respiratoria severa, resistente a
corticoides, que resolvió con ciclofosfamida.
Presentación del caso: Masculino, 69 años, tabaquista, EPOC, IMC 32.
Consultó por astenia, fiebre y disnea de 30
días de evolución.
Presentó taquipnea, y SpO2 80%, crépitos e
hipoventilación.
TC de Tórax: (Fig. 1) opacidades nodulares
centrolobulillares, distribución difusa, tendencia a formar consolidaciones
basales.
Inició tratamiento antibiótico y
oxigenoterapia de alto flujo. No se detectó germen en los estudios realizados.
Luego de 48 horas, evolucionó desfavorablemente y recibió pulso de corticoides.
Nueva TC de Tórax: empeoramiento de los hallazgos previos, bronquiolitis,
“crazy paving”, opacidades acinares y consolidación (Fig. 2).
Recibió asistencia respiratoria mecánica y se
realizó biopsia.
que informó cuerpos fibroblasticos
intra-alveolares e intrabronquiales, hiperplasia de neumocitos tipo II, cambios
fibroblásticos en intersticio. Parénquima con lesión inflamatoria, diagnóstico
de neumonía criptogénica organizada. Por refractariedad a corticoides inició
tratamiento con ciclofosfamida con evolución favorable y alta de UCI al día 28
de internación.
Discusión: La entidad tipo “Fulminante” se describió por
primera vez en cinco pacientes que presentaban disnea rápidamente progresiva
durante 2 semanas que evolucionó a insuficiencia respiratoria. Tres pacientes
requirieron ventilación mecánica; dos murieron y los otros respondieron a
corticoides.
En aquellos pacientes con enfermedad extensa
y rápidamente progresiva se sugiere agregar un segundo agente inmunosupresor,
siendo ciclofosfamida de primera línea.
Conclusión: Este reporte de caso proporcionó experiencia
clínica para ayudar con el diagnóstico de esta enfermedad debido a la inusual
presentación.
Existieron dificultades para arribar al
diagnóstico, sin embargo el informe de biopsia permitió optimizar el
tratamiento con inmunosupresores asociados con resultado exitoso a pesar del
mal pronóstico.


ML Deforel(1), C
Balasini(1), Y Sansiñena(1), CDV Barrios(1), C Peretti(1)
(1) Dr. Ignacio Pirovano
Introducción: El soporte nutricional (SN) sostén vital del
paciente crítico SARS-COV2 fue componente en la recuperación y supervivencia de
los afectados con características y resultados diferenciados según las olas
epidemiológicas (OE) en Argentina
Objetivos: Relevar SN de pacientes pandémicos en UTI y
comparar en OE coberturas de requerimientos calóricos y proteicos según soporte
ventilatorio y magnitud de la pronación
Material y Métodos: Estudio analítico de cohortes prospectivo.
Muestra exhaustiva consecutiva de mayores de 18 años hospitalizados de abril
2020 a agosto 2021 en UTI Pirovano Protocolo SN adaptado a pandemia con
tamizaje nutricional (TN) percibido y referido por HC, monitoreo diario de
aportes calóricoproteicos según requerimientos/Kg peso estimado o ajustado,
pronación/horas, APACHEII, estadía, días ARM y mortalidad.
Resultados: n:229 (59,4% varones) 57,6 + 14 años. En OE1
significativamente mayor edad, APACHEII, TN de riesgo y en OE2 mayor
sobrepeso/obesidad Requirió ARM 83,4%(n191) siendo pronados el 60,2% con más
días de ventilación y ciclos y hs de pronación en OE2 (evidencias en Tabla 1)
El 85,6% requirió soporte enteral 1% parenteral lográndose Soporte Precoz
(<48hs) en 91% y reducción significativa de horas hasta el SN 30hsVs16hs en
la OE2 Los % de adecuación/requerimientos (AR)calóricos y proteicos no
difirieron entre ambas OE, pero si lo hicieron al considerar los pacientes con
ARM, quienes mostraron tendencia a mejores coberturas % de nutrientes en la 2da
OE analizada. La pronación, no afectó la cobertura del SN, observándose Me de
AR superiores entre los pronados y en OE2 donde esta estrategia fue más
utilizada (evidencias en tabla 2)
Conclusiones: El SN evidenció suficiencia creciente con el
transcurso de las dos OE con indicadores de mejora en los objetivos
nutricionales de pacientes Covid graves en hospital I,Pirovano aún frente a estrategias
ventilatorias que predecían su riesgo.

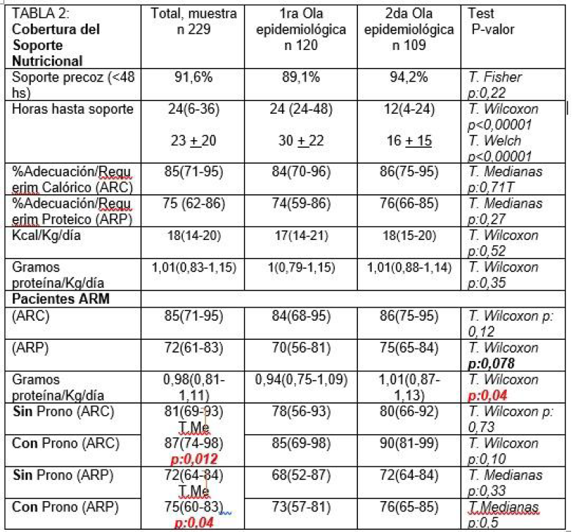
A Feldman(1), D
Varela(1), G Sibila(1), N Tiribelli(1), M Lompinzano(1), J Aguirre(1), C
Lopez(1), M Aliaga(1), B Daglio(1), M Renk(1), A Garcia(1), D Quaranta(1), R
Ochoa(1), J Capella(1)
(1) Churruca
Objetivo: Conocer el índice de agua extravascular
pulmonar y el índice de permeabilidad vascular pulmonar en pacientes con SDRA.
Material y método: Estudio descriptivo, retrospectivo y
observacional en el que se incluyeron los pacientes ingresados a (UTI) con SDRA
desde el 1/01/2015 hasta el 1/04/2023 que requirieron monitoreo PICCO. Las
variables registradas edad, sexo, PEEP, duración de ARM, APACHE II, variación
del volumen sistólico (VVS), fracción de eyección global (FEG), Índice de
permeabilidad pulmonar (PVPI), Agua pulmonar extravascular (EVLW), balance,
días de ARM, estadía y mortalidad. Los datos se expresaron como media y DS,
mediana, RI y %.
Resultados: Ingresaron 5100 pacientes, 46 fueron
monitorizados con PICCO. La edad 52 ± 16 y el 60 % hombres. El APACHE II 15 ±
8. En 36 pacientes se realizó balance hídrico negativo (BHN) la PaO2/FiO2 pasó
de 140 (RI 106-200) a 210 (RI 164-248) mmHg (p < 0.001), el EVLWI de 15
(11-18) a 10 (8-14) ml/kg (p < 0.001). En 10 pacientes se realizó balance
hídrico positivo (grupo BHP), el EVLWI descendió de 11(10, 14) a 10 (8, 14)
ml/kg (p = 0.004). Los días de ARM 4 [1-6] en fallecidos y 12 (10-19) en vivos,
la estadía en UTI 16 [5-16] días y la mortalidad 26 %.
Conclusión: Los únicos resultados que tuvieron correlato
(p < 0,03147) con la mortalidad fue un el índice de permeabilidad 3.5 de los
fallecidos con respecto a los sobrevivientes 2.4. En el grupo BHN la PaO2/FiO2
pasó de 140 a 210 mmHg (p < 0.001), el EVLWI de 14 a 10 ml/kg (p < 0.001)
pero no mejoro la mortalidad.
0026 SINERGISMO
SULBACTAM/AVIBACTAM EN INFECCION POR ACINETOBACTER BAUMANNII A PROPOSITO DE UN
CASO
A Velez Roman(1), P
Pratesi(1), S Cosenza(1), ML Pereyra(1), W Cornistein(1), V Pousa(1), V
Brizuela(1), P Falvo(1)
(1) Hospital Austral
Introducción: El Acinetobacter Baumannii multirresistente
(ABMR) es agente causal de infecciones nosocomiales con incidencia creciente y
elevada mortalidad. La reducción de su sensibilidad a antimicrobianos,
secundaria al desarrollo de resistencias, es tema de preocupación en áreas de
cuidados intensivos a nivel mundial.
La carencia de opciones terapéuticas conduce
a la utilización de terapias combinadas como Sulbactam/Avibactam (S/A)
Caso clínico: Paciente de 23 años que ingresó a terapia
intensiva posterior a trasplante de alogenico de medula osea. Evolucionó en las
primeras 24hs con shock séptico a foco endovascular. Desarrollo fallo
multiorganico con requerimiento de asistencia respiratoria mecánica invasiva.
Curso internación prolongada por múltiples intercurrencias infecciosas.
Al día 50 de internación presento nuevo
evento de shock séptico con aislamiento de ABMR en muestra respiratoria y de
senos paranasales. El antibiograma mostro ausencia de sensibilidad a
antibióticos disponibles con prueba de sinergia S/A positiva. Se realizó
drenaje de senos paranasales e inició terapia combinada con
Ampicilina/Sulbactam + Ceftazidima/Avibactam.
Intercurrió con neutropenia secundaria a
inhibidores de β-lactamasas, con adecuada respuesta a la suspensión de los mismos.
Completo 40 días de tratamiento con buena
evolución y resolución total del foco.
Se otorgó egreso hospitalario posterior a 7
meses de internación.
Discusión: Ante la ausencia de opciones de monoterapia
antibiótica para ABMR la sinergia entre inhibidores de β-lactamasas parece ser una opción.
La combinación de S/A incrementa la actividad
del sulbactam in vitro mediante la reducción de su concentración inhibitoria
mínima (CIM).
La aparición de eventos adversos, como la
neutropenia, deben ser considerados especialmente en pacientes que reciben
tratamiento prolongado.
Conclusión: El uso de terapia combinada con S/A
representa una opción terapéutica en casos de infecciones con ABMR en nuestro
medio.
En el caso presentado su uso de manera
prolongada fue exitoso a pesar de los efectos adversos.
A Arch(1), a
cahuana(1)
(1) Bocalandro
Introducción: La miocardiopatía no compactada (MCNC) es un trastorno
caracterizado por una anomalía del miocardio, organizado en una capa fina
epicárdica compactada y bien desarrollada, y otra capa endocárdica gruesa de
aspecto esponjoso, con trabéculas (1). Se asocia a dilatación ventricular y
disfunción sistólica, produciendo IC, arritmias y complicaciones
tromboembólicas (2).
La MCNC puede ser de causa hereditaria o
adquirirse en situaciones fisiológicas o patológicas (3,4), por un aumento
crónico de la precarga, como en atletas de alto rendimiento, o en el embarazo
(5).
El diagnóstico se basa en estudios por
imágenes, que evidencien la diferencia del tejido miocárdico normal del
trabeculado (6,7).
Objetivo: Considerar la MCNC como diagnóstico
diferencial de las miocardiopatías periparto y la posibilidad de su desarrollo
durante el embarazo.
Caso clínico: Paciente de 22 años, obesa, sin antecedentes;
primigesta, de 39 semanas, sin controles. Consulta a guardia por precordalgia,
presenta taquicardia sinusal de 160 lpm. Se realiza cesárea de urgencia e
ingresa a UTI; lúcida, FC 138 lpm, eupneica, afebril, bien perfundida. A los
15’, presenta bradicardia de 35 lpm, sin respuesta a la atropina. Estuporosa y
con mala perfusión periférica; se inicia reanimación, presenta TV sin pulso. Se
realiza CVE y reanimación avanzada; a los 30’ recupera actividad sinusal
propia, pero con shock cardiogénico refractario.
Se realiza ETT observándose aquinesia del SIV
e hipoquinesia del VI, FEY 19 %, y dilatación de cuatro cavidades. Se
consideran los diagnósticos de MCPD peripato, Miocarditis y MCPD post paro.
Se realiza ETE evidenciando AI dilatada,
Válvula aórtica normal, insuficiencia mitral moderada a severa, insuficiencia
tricuspídea leve, deterioro severo de la FSVI, derrame pericárdico leve, VI
dilatado con hipoquinesia y en el tercio medio y distal una imagen muy
trabeculada que sugiere miocardio no compactado. Se plantea realizar RMN
cardíaca.
Intercurre con sepsis por NAVM y SDRA. En el
contexto de su evolución repite Arritmia Ventricular, seguida de PC, no
responde a maniobras de RCP. Obita.
Caso clínico: Pensar en la MCNC, como diagnóstico
diferencial de miocardiopatía periparto y su desarrollo durante el embarazo,
además de las causas genéticas. Considerar al ETT, al ETE y a la RMN cardíaca
como métodos diagnósticos de elección.


D Villalba(1), F
Argento(2), M Donato(3), M García Sarubbio(4), A Gimenez(5), A Ciapponi(6), F
Augustovski(6)
(1) Hospital Municipal “santiago Fornos”. (2)
Nstituto De Efectividad Clínica Y Sanitaria (iecs). (3) Comisión Nacional De
Evaluación De Tecnologías De Salud (conetec). Ministerio De Salud De La
Nación.. (4) Hospital Interzonal General De Agudos “general San Martín”. (5)
Hospital General De Agudos “dr. Juan A. Fernández”. (6) Instituto De
Efectividad Clínica Y Sanitaria (iecs).
Introducción: Los pacientes con COVID-19 que requieren de
internación en la Unidad de Cuidados Intensivos (UCI), además de tener riesgo
de presentar muerte prematura, tienen mayores tasas de complicaciones. El
objetivo de este trabajo es describir la mortalidad, re-hospitalizaciones,
calidad de vida y síntomas relacionados con el Síndrome Post Terapia Intensiva
(SPTI) y el COVID-19 prolongado en pacientes que hayan sido dados de alta de
UCI por COVID-19 en hospitales de Argentina.
Métodos: Se realizó un estudio de corte transversal en
cuatro centros de la Ciudad Autónoma de Buenos Aires y la provincia de Buenos
Aires a diciembre del 2022. Las variables de interés fueron mortalidad luego
del alta, rehospitalización, calidad de vida relacionada con la salud, síntomas
relacionados a post-COVID-19, el estado cognitivo y el SPTI. La recolección de
los datos se realizó por medio de una entrevista telefónica entre 6 y 18 meses
del alta.
Resultados: 124 pacientes/familiares fueron contactados.
La mortalidad encontrada fue de 7,3% a una mediana de 14,46 meses de
seguimiento luego del alta. Los pacientes reportaron una reducción de la Escala
Visual Analógica (EVA) del EQ-5D-3L de 13,8 puntos, alcanzando una media de
78,05 (± 16,27) al momento de la entrevista. El 54,4% de los pacientes
entrevistados manifestaron alteraciones cognitivas y el 66,7% desarrollaron
SPTI, mientras que el 37,5% no presentaron síntomas de COVID prolongado.
Conclusión: Hasta los 18 meses luego del alta de los
pacientes ingresados a UCI por COVID-19 se hallaron secuelas en las diferentes
áreas evaluadas.
0029 Eficacia de destete
protocolizado versus no protocolizado en terapia intensiva
HA Armándola(1), NI
Carrizo(1), S Izza(1), EN Diaz Rousseaux(1)
(1) Dr. Jose Maria Cullen
Introducción: Definir el momento oportuno para desvincular
el paciente de ARM (asistencia respiratoria mecanica) en pacientes críticos,
siempre ha sido un desafío. Los estudios sugieren que los pacientes que toleran
una prueba de respiración espontánea (PRE) de 30 a 120 minutos, experimentan
una probabliidad de extubacion satisfactoria del 77% y una tasa de fallo de
extubación (FE) que varía entre un 4 a 23%.
Objetivo: Evaluar la eficacia de implementación de un
protocolo de destete de pacientes críticos internados en UTI del Hospital Dr
Jose Maria Cullen.
Diseño, escenarios y participantes: Estudio unicéntrico, experimental,
prospectivo, longitudinal, analítico y comparativo desde el 1 de Septiembre del
2022 al 31 de Diciembre del mismo año; que incorporó pacientes ≥18 años de
edad, que ameritaban soporte ventilatorio invasivo por más de 24 horas con
extubación programada.
Intervención: Protocolo de destete que consta de 4 partes:
selección del paciente, PRE, extubación y soporte ventilatorio posterior vs una
extubación bajo criterio médico posterior a prueba tubo en T.
Resultados: Se analizaron 38 pacientes, grupo caso n = 23
y grupo control n = 15. Asociaciones significativas obtenidas: Antecedente
patología pulmonar (p = 0.014), Obesidad (p = 0,016) como factores de riesgo al
FE. La tasa de FE fue del 12,5% grupo caso. Mediana de días de VM fue 4,5 (IC95
3,0;6,0), el tiempo dedicado al destete fue de 2 días. El tiempo de internación
en UTI tuvo una mediana 7,0 días (IC95 3,0;10,5) y Hospitalaria total fue 20,0
días (IC95 12,0;26,0). Mortalidad de 4,17%.
Conclusiones: En el retiro y desconexión de la ventilación
mecánica el protocolo de destete demostró ser más eficaz que los métodos de
destete no protocolizados.
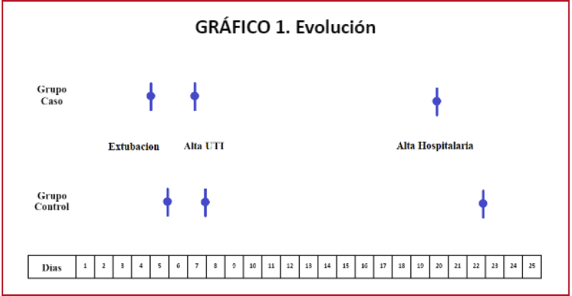

N Pistillo(1), L
Espinola(1), M Paz(1), L Duarte(1), A Villar(1), M Comas(1), J Smaile(1)
(1) El Cruce
Introducción: La bacteriemia asociada a catéteres (BAC) es
una complicación grave que se relaciona con alta morbilidad, mortalidad y
costos hospitalarios. El uso de catéteres de línea media (CLM) tiene menos
complicaciones que las vías centrales y su uso puede ser beneficioso para
reducir la incidencia de BAC cuando se combina con medidas de prevención
preestablecidas.
Objetivos: Evaluar si la implementación de un programa
de catéteres de línea media (CLM) junto con medidas de prevención establecidas
por el Centro para el Control y la Prevención de Enfermedades (CDC) disminuye
la incidencia de BAC.
Materiales y Métodos: Se llevó a cabo un estudio prospectivo,
observacional, descriptivo y de caso control en pacientes adultos ingresados en
una unidad de terapia intensiva (2019-2023). El programa de CLM incluyó la
creación de un equipo de enfermeros especializados en la inserción y cuidado de
los CLM. Los CLM se indicaron a los pacientes cuando se encontraban fuera del
período crítico. Se excluyeron embarazadas y pacientes terminales. Se comparó
la tasa de BAC durante el período de tratamiento (CLM) con las tasas históricas
de incidencia de BAC (período pre-pandemia y pandemia) reportadas al Programa
Nacional de Vigilancia de Infecciones Asociadas al Cuidado de la Salud (VIDHA).
La eficacia del programa CLM se evaluó utilizando la prueba de Mann-Whitney.
Los datos se presentan como mediana ± RIC (rango intercuartílico): 25-75. Se
consideró significativo un valor de p <0.05.
Resultados: Se insertaron un total de 310 catéteres de
línea media, con una duración de 12 días (intervalo de 7 a 19). Características
de la población: Edad: 47 años (32 a 58), género masculino: 53%, días de
internación: 27 días (12 a 65) y patología predominante: lesión neurológica:
38%, EPOC: 16%, cáncer: 14%, trasplante 9.7% y trauma: 9.3%. La frecuencia de
complicaciones asociadas al CLM fue baja: extravasación: 2.3%, obstrucción:
4.5%, infección: 2.5% y trombosis: 3.3%. El programa CLM logró reducir la tasa
de bacteriemia (ver figura adjunta).
Conclusiones: La implementación de un protocolo de CLM
asociado a la aplicación de los paquetes de medidas de prevención de BAC
resultó efectiva para reducir la incidencia de BAC en comparación con los
grupos de control históricos.
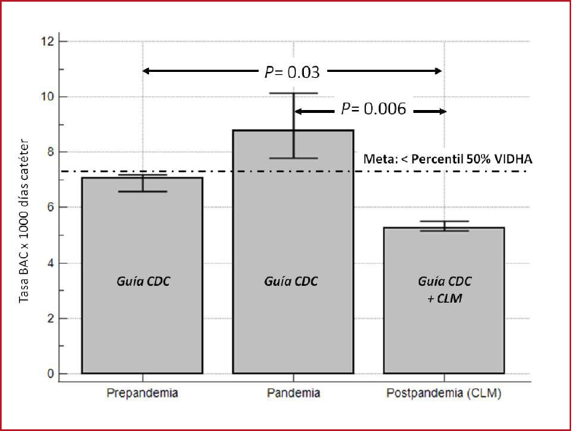
M Ayala(1), A Encina
Sanchez(1), F Soto Campos(1), A Nazha(1), M Diaz Heredia(1), N Elena(1), R
Isla(1)
(1) Hospital Público “dr. Arturo Oñativia”
Introducción: La malnutrición (MN) es un trastorno
metabólico causado por el desequilibrio entre la ingesta de nutrientes y las
necesidades corporales. Se encuentra con frecuencia en pacientes hospitalizados
o institucionalizados. Según diferentes estudios, la prevalencia de
desnutrición hospitalaria está comprendida entre el 30% y el 50%. La Valoracion
global subjetiva es una herramienta facilmente aplicable y tiene alta
especifidad.
El objetivo general de este estudio es
describir el estado nutricional y las características poblacionales de los
pacientes internados en sala general del Hospital Dr. Arturo Oñativia.
Métodos: Es un estudio descriptivo retrospectivo
transversal. Se realizó en pacientes de 18 años o más, de ambos sexos,
hospitalizados en sala general a cargo del Servicio de Nutrición Clínica y
diabetes, realizando evaluación del estado nutricional mediante la utilización
de la Valoración Global subjetiva (VGS), dentro de las primeras 72 horas de
hospitalización, en el periodo comprendido entre Junio 2020 a Diciembre del
2021.
Resultados: En el periodo estudiado se incluyeron 528
pacientes, de los cuales el 63% fueron hombres y el 38 % fueron mujeres, donde
el 51% presento una valoración global subjetiva (VGS) A, 32% VGS B y 17 % VGS
C.
Resultados: Los hallazgos encontrados en nuestra
población se condicen con la bibliografía consultada, un 49% de pacientes
presentan Desnutrición al ingreso en el hospital, con una mayor prevalencia de
Malnutrición grave, un 17%.
Estos datos sugieren una oportunidad para
identificar las causas y desarrollar acciones efectivas para disminuir la
prevalencia
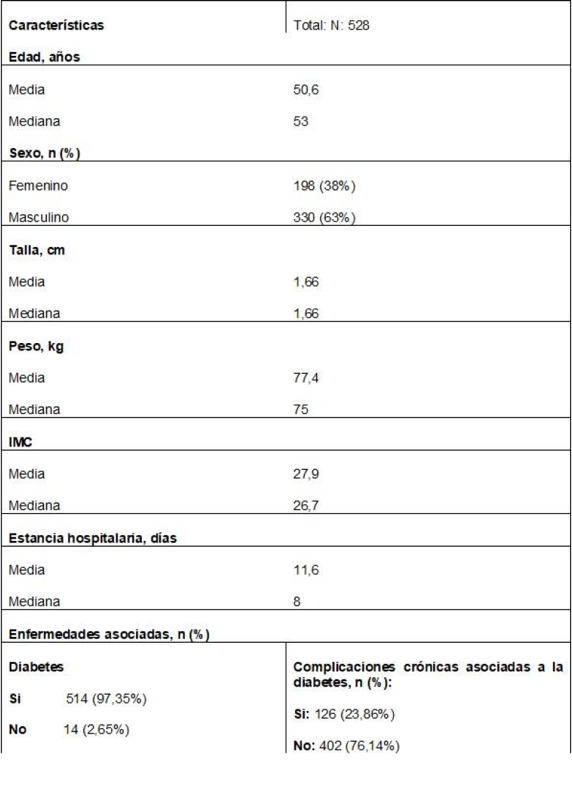
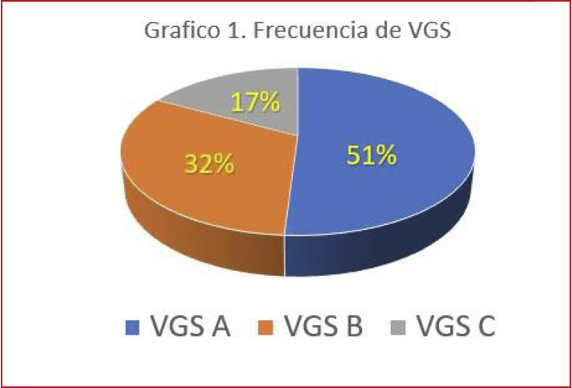
0032 REPORTE DE CASO: NUTRICIÓN
PARENTERAL PARA SOBREVIVIR: FALLA INTESTINAL CRÓNICA
A Encina Sanchez(1),
M Ayala(1), E Bettancourth(1), F Soto Campos(1), A Nazha(1), M Diaz Heredia(1),
N Elena(1), R Isla(1)
(1) Hospital Público “dr. Arturo Oñativia”
Introducción: La falla intestinal es la reducción de la
función intestinal por debajo del mínimo necesario para la absorción de
macronutrientes, agua y electrolitos, por lo que la suplementación endovenosa
es necesaria para mantener la salud y el desarrollo. La causa principal es el
Síndrome de Intestino corto. Un estudio de la Universidad de Alicante, concluyó
que la prevalencia era de 4,18 pacientes/millón de habitantes. La incidencia
actual en Argentina es de 19 nuevos pacientes adultos por año.
Presentación del caso: Mujer, 61 años, con antecedentes de diabetes
tipo 2, enfermedad renal por diabetes, con múltiples internaciones, diarrea disautonómica,
desnutrición severa (Valoración global subjetiva C) e insuficiencia intestinal,
depleción de electrolitos y oligoelementos, que evoluciona a Falla intestinal.
En su última internación ingresa con diagnóstico de abdomen agudo con fistula
recto-vaginal infectada, séptica, requiriendo colostomía transversa derecha
sobre varilla. No resuelve completamente el síndrome diarreico.
Discusión: Requirió diferentes intervenciones
nutricionales, que se complejizaron hasta el requerimiento de nutrición
parenteral, logrando con esta última los objetivos calórico- proteicos, y
adecuada tolerancia. Finalmente, se coloca catéter permanente para nutrición
parenteral total domiciliaria, sin complicaciones asociadas a la misma, con
buena tolerancia y mejoría nutricional.
Conclusión: La falla intestinal representa una patología
que compromete la salud y las actividades de la vida diaria. Uno de los pilares
del tratamiento es el soporte nutricional especializado o avanzado. El abordaje
debe ser multidisciplinario, la evaluación y manejo nutricional debe ser
minucioso a fin de lograr un equilibrio hidroelectrolítico y nutricional,
mejorando su calidad de vida y prevenir complicaciones graves.
0033 SÍNDROME DE
REALIMENTACIÓN, REPORTE DE CASO CLÍNICO
R Isla(1), A Encina
Sanchez(1), M Ayala(1), E Bettancourth(1), F Soto Campos(1), A Nazha(1), M Diaz
Heredia(1), N Elena(1)
(1) Hospital Público “dr. Arturo Oñativia”
Introducción: El síndrome de realimentación es un conjunto
de alteraciones desencadenadas por la reintroducción del soporte nutricional en
pacientes malnutridos. Su principal signo es la hipofosfatemia severa y las
complicaciones asociadas. La incidencia varía en diferentes estudios entre un
25% a un 90%. Los pacientes con más riesgo de presentarlo son aquellos que
tienen: pérdida de peso en poco tiempo, disminución del aporte, o de la
absorción de nutrientes y/o aumento de las pérdidas.
Presentación del caso: Mujer, 50 años, con antecedentes de
hipertiroidismo por Bocio multinodular tirotóxico con tratamiento irregular.
Con múltiples internaciones, ARM prolongada con múltiples complicaciones
infecciosas, peritonitis secundaria a apendicitis con evisceración. Tiroidectomía
total + traqueostomía + dilatación traqueal. En su última internación, ingresa
con diagnóstico de TBC reactivada y Valoración Global Subjetiva C, desnutrición
severa. Recibió tratamiento nutricional indicado. Al segundo día del inicio del
soporte nutricional se observó caída severa del fósforo y potasio séricos,
acompañados de astenia y parestesias, característicos de síndrome de
realimentación.
Discusión: Al diagnóstico, se realizaron las
reposiciones necesarias, a la vez que se mantuvo el soporte nutricional para
evitar la deuda calórica. Se progresa Nutrición hasta correcta tolerancia por
vía oral con suplementos, retiro de la enteral y una vez compensada se otorga
el alta hospitalaria.
Conclusiones: El síndrome de realimentación es una
patología muy prevalente en el paciente crítico. Conocer su fisiopatología y
valorar el riesgo de síndrome de realimentación en los pacientes en los que se
va a iniciar soporte nutricional es fundamental, ya que es prevenible, evitando
así las complicaciones asociadas.
N Pistillo(1), L
Espinola(1), A Villar(1), M Comas(1), S Lambert(1), J Smile(1)
(1) El Cruce
Introducción: Aunque existen evidencias que demuestran que
la bacteriemia asociada a catéteres (BAC) está relacionada con alta
morbimortalidad y costos hospitalarios elevados, las evidencias locales son
escasas.
Objetivos: Determinar cómo influye la bacteriemia
asociada a catéteres (BAC) sobre la mortalidad y morbilidad en un servicio de
alta complejidad de Argentina.
Materiales y Métodos: Se realizó un estudio prospectivo,
observacional, descriptivo y caso control-apareado. Se incluyeron pacientes
adultos internados en terapia intensiva con BAC (2021-2023) quienes fueron
apareados 1 a 1 con pacientes con sepsis de otro orígen y sin bacteriemia
evidente, en función de la edad, género, APACHE II, SOFA, escala de Charlson y
requerimiento de ventilación mecánica (ver tabla adjunta). Se utilizó regresión
logística múltiple para determinar el odds ratio (OR) y test de Fisher para
comparar la mortalidad entre grupos. La relación entre las variables se
determinó inicialmente mediante un análisis univariado que incluyó: edad >60
años, obesidad, DBT, hipertensión arterial, insuficiencia cardíaca, diálisis,
shock y BAC. Las variables con p ≤0.1 fueron seleccionadas para el
análisis de regresión logística.
Resultados: Se estudiaron 34 pacientes con BAC y otros
tantos con sepsis sin bacteriemia. Los pacientes con BAC tuvieron mayor
mortalidad que los controles (BAC: 35.3% vs. control: 11.7%; p= 0.02) y
permanecieron más días internados: BAC: 46 días (32.5 a 57.75) vs. sepsis sin
bacteriemia: 28 días (15 a 38.5); p= 0.005. El análisis de regresión
logística comprobó que BAC es una variable independiente relacionada con la
muerte (OR= 5.6; IC 95%= 1.4 a 22.6; p= 0.01) y con la estancia
prolongada (>30 días): OR= 7.6; IC95%= 21 a 27; p= 0.001.
Conclusiones: La presencia de BAC quintuplicó el riesgo de
muerte y aumentó casi 8 veces el riesgo de internación prolongada en terapia
intensiva en comparación con pacientes sépticos sin bacteriemia.
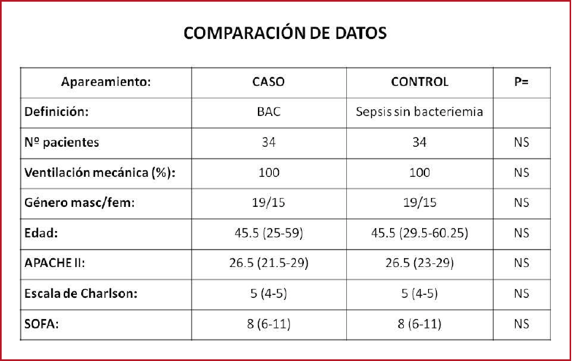
0035 Encefalitis de San Luis a
proposito de un caso
C Luengo(1), MS
Fachinat(1), E Matijacevich(1), V Leiva(1), C Lattanzio(1), R Rodriguez(1), AD
Villani(1), M Marino(1)
(1) Higa San Jose
Introducción: En el norte de Buenos Aires se ha reportado
desde 2015 un aumento de casos de encefalitis de San Luis, enfermedad causada
por el virus de San Luis (SLEV), transmitida por mosquitos de la especie Culex.
La clínica varía según la edad de asintomática a síndrome febril inespecífico,
encefalitis o meningoencefalitis. El diagnóstico requiere sospecha clínica y
estudios serológicos. El tratamiento es de sostén. La letalidad oscila entre el
5 y 15% aumentando con la edad.
Presentacion del caso: Paciente de 61 años, sin antecedentes
epidemiológicos que cursó internación por enterocolitis intercurriendo con
injuria renal aguda y deterioro neurológico, con Glasgow de 6/15 por lo que se
vincula ARM. TAC de cráneo no evidencia lesión aguda, tórax infiltrados tipo
vidrio esmerilado. Se realiza punción lumbar con citofisicoquímico patológico,
salen muestras para panel viral, hemocultivo y urocultivo. Inicia tratamiento
empírico con Ampicilina, Ceftriaxona y Aciclovir. Presenta mejoría clínica con
pase a sala el decimoquinto día. Se recibe informe de LCR y suero: Virus San
Luis positivo.
Discusión: En las infecciones por SLEV menos de 1%
desarrollan manifestaciones clínicas. Los casos graves presentan síntomas
neurológicos, sobre todo mayores de 60 años. La infección ocurre por la
picadura de mosquitos y el hombre se comporta como huésped terminal. El período
de incubación varía de 5-15 días. El diagnóstico es por detección de
anticuerpos específicos en suero y LCR. El tratamiento no es específico sino de
sostén.
Conclusión: Se destaca la importancia de la sospecha
clínica en pacientes con síntomas neurológicos y contexto epidemiológico. A
pesar de ser una enfermedad poco frecuente, se ha registrado un aumento en el
número de casos en la Ciudad de Pergamino, motivo por el cual los equipos de
salud deben estar alerta a la detección y notificación temprana de casos
sospechosos.
0036 REPORTE DE CASO:
ENFERMEDAD NEUMOCOCICA INVASIVA
M Bargagna(1), AS
Piga(1), CS Senger(1)
(1) Clinica Modelo
Introducción: Se considera enfermedad neumocócica invasiva
(ENI) a la infección por S. pneumoniae confirmada a partir del cultivo de un
líquido o tejido estéril, como líquido cefalorraquídeo, pleural, peritoneal o
procedente de hemocultivos.
Presentación del caso: Femenina de 18 años con antecedente de anemia
eritropoyética congénita de tipo I, esplenectomizada, esquema de vacunación incompleto.
Fue derivada de su ciudad de origen por cuadro de cefalea, fiebre, disminución
de agudeza visual de ojo izquierdo y deterioro del sensorio, por lo que ingresa
a UTI de nuestra institución. LCR: aspecto turbio, 290 PMN, glucorraquia 9 g/L,
proteinorraquia 3,58 g/L, lactato 9,7. RMN de cerebro informa signos de
meningitis, sinusopatia, exoftalmos bilateral y encefalopatía. Se realizó
interconsulta con oftalmología por compromiso de globo ocular izquierdo, se
realiza toma de muestra de humor vítreo en cámara anterior de OI, PCR neumococo
resulta positivo. Cultivos de suero 2/2 y LCR con aislamiento de neumococo. Se
realiza tratamiento antibiótico endovenoso con ceftriaxona y tópico en OI con
ceftazidima y vancomicina.
Discusión: El neumococo es una causa importante y bien
conocida de bacteriemia en pacientes inmunocompetentes e inmunodeprimidos.
Cuando hay bacteriemia, pueden ocurrir complicaciones secundarias, como
artritis, meningitis y/o endocarditis. En el caso de nuestra paciente fue
posible aislar neumococo en tres sitios estériles. Se realizaron diagnósticos
diferenciales en un primer momento: trombosis del seno cavernoso, descartado
por angioRMN; celulitis orbitaria descartada por ecografía de globo ocular.
Conclusión: La incidencia de la enfermedad neumocócica
invasiva en cualquier población se ve afectada por la prevalencia del serotipo,
la edad, las comorbilidades y el estado de vacunación, aumentando en pacientes
con ciertas afecciones médicas subyacentes incluida la asplenia funcional o
anatómica. Gracias al diagnóstico precoz, al tratamiento oportuno y al trabajo
interdisciplinario, la paciente no sufrió secuelas neurológicas y recuperó
parcialmente la visión del OI.
A Feldman(1), G
Sibila(1), D Varela(1), B Dagllio(1), N Tiribelli(1), M Lompinzano(1), C
Benay(1), S Fredes(1), M Aliaga(1), J Aguirre(1), C Lopez(1), A Garcia(1), M
Renk(1), R Alvarado(1), D Quaranta(1), R Ochoa(1), J Capella(1)
(1) Churruca
Objetivo: Conocer la puntuación de ultrasonido de
exceso venoso (puntuación VEXUS) en la predicción de la lesión renal aguda en
pacientes con síndrome cardiorrenal.
Introducción: La sobrecarga de líquidos es perjudicial en
pacientes críticos. Puede conducir a la congestión venosa, aumentando así la
presión venosa, reduciendo el flujo sanguíneo renal. La congestión venosa puede
generar lesión renal aguda (LRA).
Materiales y métodos: Estudio descriptivo, retrospectivo y
observacional en el que se incluyeron los pacientes ingresados a (UTI) con
diagnóstico de síndrome cardiorrenal, desde el 11/11/2023 hasta el 01/05/2023.
Los pacientes se sometieron a un examen ecográfico con determinación seriada
hasta que se resolvió la LRA o el paciente inició diálisis. Se evaluó la
puntuación de ultrasonido de exceso venoso (VEXUS) que comprende vena cava
inferior (VCI), forma de onda de la vena hepática y pulsatilidad de la vena
porta.
Resultados: Treinta pacientes se incluyeron en el estudio.
La edad media fue de 59,53 ± 16,47, (70%) hombres. (SOFA) de 5,03 ± 1,97.
Catorce pacientes (46,7%) estaban en la etapa 1 de LRA, mientras que ocho
pacientes (26,7%) estaban en la etapa 2 y la etapa 3 de LRA cada una. Veinte
pacientes (66,7%) tenían VEXUS grado III. La resolución de la lesión por LRA
mostró correlación significativa con la mejoría en el grado VEXUS ( p 0,003).
Del mismo modo, hubo asociación significativa entre los cambios en el grado
VEXUS y el balance de líquidos (valor de p 0,006). No hubo correlación entre la
variabilidad del volumen sistólico, la función ventricular izquierda y la
función ventricular derecha con cambio en el grado VEXUS.
Conclusión: El estudio muestra que una clasificación
combinada de las mediciones de la VCI, vena hepática y vena porta podría
demostrar de manera confiable la congestión venosa y ayudar en la decisión
clínica de realizar eliminación de líquidos.
0038 TROMBOCITOPENIA INDUCIDA
POR HEPARINA
E Gonzales(1), I
Espinoza(1), D Bautista(1), M Mendoza(1), J Gomez(1), R Patiño(1), M
Piaggio(1), L Coro(1), S Padilla(1), R Cueto(1), L Veizaga(1), P Corral(1), J
Castrezana(1), L Vindigni(1)
(1) Hospital Evita De Lanus
Introducción: La trombocitopenia inducida por heparina
(HIT) se produce cuando los anticuerpos IgG dependientes de la heparina se unen
a complejos heparina-factor plaquetario 4 (PF4) para activar las plaquetas y
producir un estado de hipercoagulabilidad. Como consecuencia, se produce
trombocitopenia y/o trombosis. La incidencia de la HIT es desconocida debido a
la falta de estudios prospectivos y el score de 4T se propone como una
herramienta sencilla para tomar conducta, pero poco utilizada.
Objetivo: Reportar el caso de un paciente con sospecha
de HIT, revisar la bibliografía y resaltar la utilidad del score 4T para tomar
conducta en Terapia Intensiva.
Métodos: Se recogerán datos de la Historia Clínica de
la presentación y evolución del paciente; y de analizará la bibliografía
relativa obtenida con métodos estructurados de Búsqueda Bibliográfica y
categorización de resultados en base a la calidad de la evidencia.
Resultados: Hombre de 73 años que ingresa con cuadro de
insuficiencia respiratoria. Se inicia manejo según guiamientos y profilaxis
antitrombótica con heparina sódica como parte de los cuidados estándar. A los 9
días intercurre con cuenta de 26.000 k/µl plaquetas (al ingreso de 118.000),
asociada a tromboflebitis del miembro superior derecho. Se suspende heparina,
registrándose plaquetas=101.000. k/µl a las 48 hs. Se realiza score 4T,
resultando alta probabilidad de HIT. Se inicia anticoagulación con rivaroxabán
con mejoría de cuadro. No se realiza inmunoensayo por falta de disponibilidad.
Conclusiones: La HIT se debe sospechar ante descensos de
más de un 50% en la cifra de plaquetas. La presencia de trombosis a los 5-10
días de la administración de heparina apoyaría esta sospecha, que inicialmente
debe descartarse mediante la determinación de anticuerpos anti-heparina/PF4.
Un resultado del score 4T, que es sencillo y
practicable, con una probabilidad intermedia-alta, habilita a tomar dos medidas
cruciales: suspender la heparina e iniciar anticoagulantes no heparínicos.
Nuestro paciente cumplía índice de 4T de 7 puntos con probabilidad clínica:
alta.
Referencias: 1.-Current status of diagnosis and treatment
of heparin-induced thrombocytopenia (HIT) José A. Páramoa,b,c,
2.-Diagnóstico de HIT: Anticuerpos anti factor plaquetario 4-Heparina
detectados por un método inmunoturbidimétrico . method Martinuzzo. Laboratorio
Central del Hospital Italiano de Buenos Aires.


M Botto(1), M Marenda(1),
O Occhiuzzi(1)
(1) Higa Vicente López Y Planes.
Introducción: Según la definición del Consenso de Berlín,
el índice PaO2/FiO2 es la única medida de oxigenación utilizada para determinar
la gravedad del síndrome de dificultad respiratoria aguda (SDRA). Para realizar
el diagnóstico, se requiere un valor mínimo de PEEP de 5 cmH2O, aunque no
especifica con qué valor de PEEP debe calcularse. Está reportado que el valor
de PEEP afecta la oxigenación y modifica la estratificación de la gravedad en
los pacientes. En 2021, se propuso el índice PaO2/FiO2xPEEP como una
alternativa más precisa para el pronóstico de los pacientes con SDRA en
comparación con el índice PaFiO2.
Objetivos: El objetivo de este estudio es describir las
características y evolución de los pacientes ingresados en la unidad de
cuidados intensivos (UCI) con SDRA, que requirieron ventilación mecánica, según
las diferentes categorías de diagnóstico de SDRA determinadas por los índices
PaO2/FiO2 y PaO2/FiO2xPEEP.
Materiales y métodos: Se llevó a cabo un estudio observacional,
descriptivo y retrospectivo. Se analizaron los datos correspondientes al
período comprendido entre mayo de 2021 y marzo de 2022. La población incluida
en el estudio fueron pacientes mayores de 18 años ingresados en la UCI del HIGA
Vicente López y Planes, con requerimiento de ventilación mecánica y diagnóstico
de SDRA al ingreso.
Resultados: Se analizaron un total de 75 sujetos. Se
observó que el 72% (54 sujetos) se mantuvieron en la misma categoría
determinada por el valor de PaO2/FiO2. En un 20% (15 sujetos) se observó una
progresión hacia una categoría de menor gravedad, mientras que en 6 sujetos
(8%) se produjo una progresión hacia una categoría de mayor gravedad. Respecto
al estado final de los participantes, tanto vivos como fallecidos, no se
encontraron diferencias estadísticamente significativas en el grupo
correspondiente a la clasificación de SDRA (p = 0.758), ni al ajustar por PEEP
(p = 0.869).
Conclusión: Las variaciones encontradas en la puntuación
del índice PaO2/FiO2xPEEP no necesariamente generaron cambios en la categoría
de SDRA según la oxigenación. Además, no se observaron diferencias
estadísticamente significativas entre los grupos de pacientes vivos y
fallecidos en ninguna de las variables analizadas en nuestra población
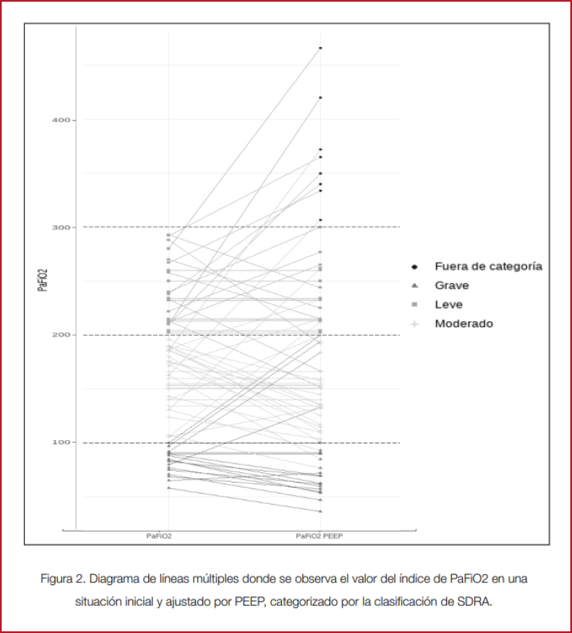
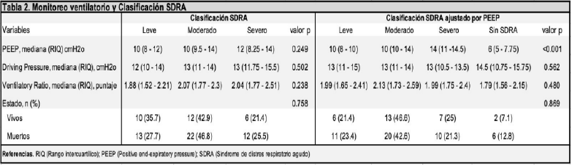
0040 HIPERTENSIÓN ENDOCRANEANA
POR METASTASIS CEREBRAL DE CARCINOMA EMBRIONARIO
JJ Madera
Merchán(1), M Lanci(1), JC Marchetti(1), C Hernandez(1), MG Guerrero(1), N
Boedo(1), S Ramirez(1), H Gouvea(1), M Steinhaus(1), N Grubisich(1), P
Boschini(1)
(1) Hospital Angel H Roffo
Introducción: Los tumores urológicos presentan un 12% de
frecuencia de diseminación al sistema nervioso central siendo un 2% los tumores
testiculares.
Presentación del caso: Masculino, 30 años, antecedentes: Asma
persistente, controlado con montelukast. 03/2022 Ecografía testicular: Tumor
testicular izquierdo, hidrocele izquierdo + varicocele bilateral. Tomografía de
tórax abdomen y pelvis: adenopatías retroperitoneales que comprometen grandes
vasos abdominales.
14/03/2023 Cirugía: Orquiectomía izquierda.
Anatomía Patológica: Neoplasia de células
germinales in situ
1era línea: Bleomicina, Etopósido,
Cisplatino.
04/08/2022: Progresión de enfermedad.
2da línea: Paclitaxel, Ifosfamida y
Cisplatino.
09/03/2023 Cefalea, moderada intensidad,
resonancia de encéfalo: Lesión ocupante de espacio en región occipito-parietal
derecha, efecto de masa y desplazamiento de la línea media de 7 mm. Plan
quirúrgico programado el: 20/03: Excéresis de lesión tumoral. 21/03/2023
Reflejo de Cushing, deterioro de sensorio y anisocoria, neurocirugía de
urgencia: Craniotomia + exceresis de tumor intraparenquimatoso + colocación de
cateter de presión intracraneana.Anatomia Patológica: Metástasis de Tumor
germinal, Carcinoma Embrionario.
UTI: Post operatorio inmediato, Intercurre
con neumotorax grado II, requerimiento de colocación de tubo de avenamiento
pleural derecho. Requerimiento de drogas vasoactivas. Se continuan medidas
antiedema: Dexametasona + Manitol. 23/3 Neumonia asociada a la ventilacion
mecanica: Meropenem + Vancomicina + Colistin. Cambio de cateter pic el
24/03/2023 por fibra óptica intraparenquimatosa, se logra extubación el
27/03/2023, alta el 30/03.
Discusión: La cirugía de elección en situaciones de
emergencia por hipertension endocraneana es la Craniectomía descompresiva. En
este caso se realizó , craniotomía mas excéresis de lesión parietal debido a
que la causa del aumento de presión por pérdida de los mecanismos reguladores
de compliance cerebral era esta lesión parietal. Autores como Jehan mencionan
que no hay diferencia en resultados clínicos entres ambas cirugías en
hemorragias intracraneales, mientras que Zhengqian Guo y colaboradores mencionan
que la creniotomía presenta mejores resultados a largo plazo en la función
cognitiva de los pacientes.
Conclusiones: La craniotomia debe ser considerada como
cirugía de elecciòn en los casos de hipertensión endocraneana por mestástasis
cerebrales únicas de tumores testiculares , debido al pronóstico favorable
postquirúrgico y opciones terapeuticas curativas.
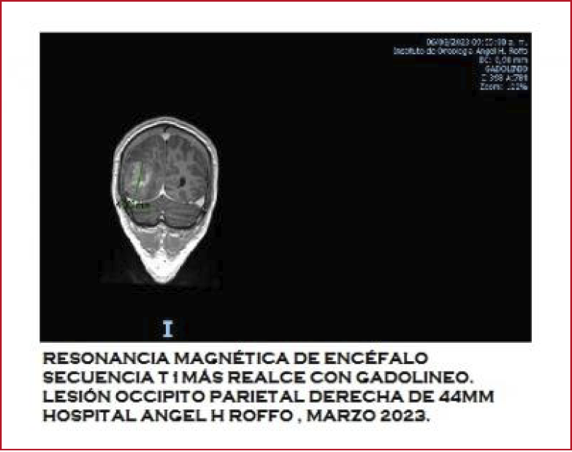
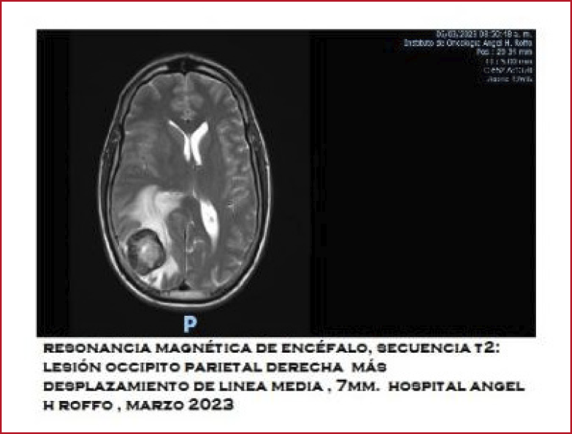
MV Gonzalez(2), CG
Videla(1), I Huespe(1), S Venuti(1), M Berdiñas Anfuso(1), S Prati(2), N
Ciarrocchi(2)
(1) Italiano De Buenos Aires. (2) Hospital
Italiano De Buenos Aires
Introducción: El score de Hunt y Hess (HH) es actualmente
uno de los más utilizados para determinar severidad y pronóstico en Hemorragia
Subaracnoidea aneurismática (HSA). En los últimos años, el manejo de pacientes
con HSA ha variado notablemente por lo que la capacidad predictiva de esta
score en la actualidad no está bien definida.
Objetivo: El objetivo de este estudio fue evaluar la
validez del score de HH para la predicción de mortalidad hospitalaria en
pacientes con HSA en nuestra institución.
Materiales y método: Estudio de cohorte retrospectivo, se
incluyeron pacientes con HSA desde enero de 2011 hasta julio de 2022. Se
realizó validación del Score de HH, evaluando la discriminacion a través del
área bajo la curva ROC (AUROC). La calibración fue evaluada con el gráfico de
supuestos y predichos. Posteriormente se determinó que la predicción perfecta
debe estar en la línea ideal, y se calculó la calibración de COX.
Resultados: Se incluyeron 161 pacientes ingresados por
HSA con una media de edad de 59 años (DE 14) y una mortalidad global del 12%.
Al evaluar la capacidad discriminatoria del
sistema de clasificación de HH, se obtuvo AUROC de 0.69 (IC 95% 0.56-0.82) para
la predicción de mortalidad.
En el análisis de calibración, se observó que
el puntaje de HH sobre predijo la mortalidad en cada uno de los deciles: en
pacientes con HH IV, se registró una mortalidad del 15%, para una mortalidad
esperada del 80%. Para pacientes con un HH V, se observó una mortalidad del
33%, para una esperada del 90%.
Esto se evidencia con un valor de calibración
en el largo (CITL) de -2.6 y un sólo de 0.6, lo que indica que la escala de HH
sobreestima la mortalidad en todos los puntajes posibles.
Conclusión: Podemos
observar que en nuestra población existe una sobre predicción de mortalidad
hospitalaria utilizando el score de HH. Probablemente las mejoras en tratamientos
neuroquirúrgicos y manejo protocolizado de estos pacientes influyen en una
mejoría en el pronóstico. Se necesitan por tanto nuevas escalas validadas que
incluyan otras variables a fin de mejorar la predicción.
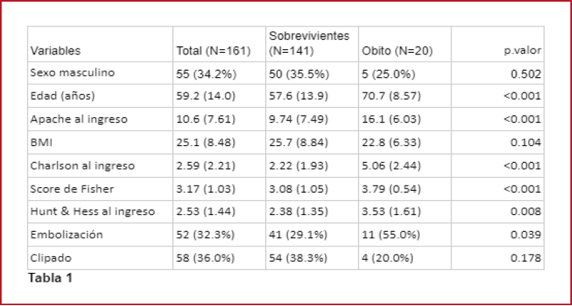

0042 ANALISIS DE LA MORTALIDAD
LUEGO DEL ÚLTIMO BROTE PANDEMICO POR COVID-19
N Funes Nelson(1), C
Cervantes(2), C Yucra(2)
(1) Sanatorio Del Oeste Ituzaingo. (2) Sdo
Ituzaingo.
Introducción: Desde la pandemia por COVID-19, conocida por
todos, se han presentado importantes cambios en la mortalidad, encontrando
prevalencia durante la misma, la mortalidad por insuficiencia respiratoria por
COVID.
Objetivos: Identificar la prevalencia, variables y
factores asociados a mortalidad en pacientes admitidos en la unidad de cuidados
intensivos del sanatorio del oeste luego del último brote pandémico por
covid-19.
Materiales y métodos: Estudio, unicentrico, observacional,
descriptivo, retrospectivo, en pacientes adultos que ingresaron a la unidad de
cuidados intensivos del sanatorio del oeste Ituzaingo en la provincia de Buenos
Aires, desde el 1ro de enero del 2022 al 31 de diciembre del 2022.
Resultados: Del análisis de una base de datos de 822
pacientes ingresados en sci entre el 01/01/22 al 31/12/22, con 129 óbitos en el
periodo descripto, se obtuvieron los siguientes datos:
Edad promedio, 73.4 años, causales de ingreso
de los pacientes: 66 insuficiencia respiratoria, 11 de causa cardiológica, 25
por shock séptico, 3 por shock hipovolémico, 15 por abdomen agudo (quirúrgico y
no quirúrgico) y 9 de causa neurológica.
28 pacientes provenían de geriátrico, 2 de
centro de rehabilitación y 2 de psiquiátrico, 12 desde otros nosocomios y 85
por propios medios o ambulancia desde domicilio.
De los 129 pacientes fallecidos, 25 tenían
firma de AET, 16 eran reingresos. 104 requirieron ARM, con un total de 1207
días de ARM, con 35 episodios de NAVM, 46 de ellos tenían enfermedad
cardiológica, no HTA, 77 eran hipertensos, 31 DBT, 35 con insuficiencia renal,
solo 22 de ellos fueron Covid +.
Conclusiones: Comparando la mortalidad con la registrada en
2021, se observan diferencias significativas en cuanto a: cantidad de pacientes
ingresados en el servicio, 705 pacientes fueron admitidos, pero la mortalidad
fue mayor (176), los pacientes covid +, los días de ARM, los episodios de NAVM
fueron significativamente mayor.
En 2022 se ve que los datos, se acercan a los
registrado pre pandemia.
0043 CONOCIMIENTO DEL PERSONAL
DE ENFERMERÍA DE LA UNIDAD CORONARIA ANTE UNA SITUACIÓN DE DELIRIUM
E Olazar(1), G
Servin(1)
(1) Headrm
En la Unidad Coronaria de un Hospital público
de alta complejidad de la ciudad de Posadas Misiones, se atienden un gran
número de pacientes con diversos tipos de patologías cardiacas, en la mayoría
de los casos de estudio y tratamiento quirúrgico. El hecho de pasar por la
situación de internación, la incertidumbre del desconocimiento de los
procedimientos, los riesgos que conllevan, genera en los sujetos de cuidado un
gran nivel de estrés. En ocasiones, varios de estos pacientes presentan ciertas
alteraciones súbitas en el estado de conciencia (confusión, ideas delirantes),
cuadros de excitación psicomotriz, entre otros síntomas, en muchos casos, los
enfermeros que prestan servicios en dicha unidad no logran relacionar estas
manifestaciones clínicas con el Delirium.
E n el presente trabajo de Investigación se
realizará un estudio descriptivo sobre los conocimientos que tiene el personal
de enfermería acerca del manejo ante una situación de delirium en la unidad
coronaria y sus factores desencadenantes, con el objetivo de lograr detectar de
forma temprana los riesgo que conllevan a este estado e identificar las
necesidades más relevantes para actuar con una visión más acertada y adecuada a
los requerimientos individuales de los sujetos de atención.
Objetivo: Identificar el conocimiento acerca del manejo
de situaciones de Delirium que tienen los profesionales de enfermería que
trabajan en una unidad del área crítica de un hospital público de la ciudad de
Posadas, Misiones, año 2023.
Resultados: La incidencia de delirio en el grupo clínico
estudiado fue del 37,5%, con promedio de edad para pacientes con delirium de 67
años y 64 años para los que no presentaron. El grado de asociación entre el
delirium y las características clínicas operacionalizadas presenta una
significancia mayor a 0,05%, al igual que la relación entre el delirium y el
porcentaje de mortalidad según APACHE-II (Phi 283). Conclusiones: La incidencia
del delirio en pacientes con SCA en la UCI fue del 37,5%, evidenciando una
asociación estadística no significativa entre el delirium y las características
clínicas identificadas. El índice de mortalidad se comportó de forma
independiente a la aparición de delirium.
A Antelo(1)
(1) Circulo Catolico Del Uruguay
Se reclutaron 70 pacientes, todos ellos
mayores de 14 años. Todos cumplieron con el diagnóstico de TECG. Se observó el
perfil sociodemográfico (edad y género), estadía promedio en la unidad, escala
de glasgow al ingreso, medición de la presión intracraneana, score tomográfico
de Marshall al ingreso, que paciente desarrolló hipertensión intracraneana
(HIC), a quienes se les realizó craniectomía descompresiva y la relación de
estas variables con la mortalidad y el estado funcional a los 6 meses al alta
de la UCI según la la escala de coma de Glasgow extendida (GOSE) como.
De los Resultados se destaca que un 96%
fueron hombres, el principal agente causal de TECG fueron los siniestros de
tránsito ocupando un 94,7% de todas las causas. La estadía promedio fue de 24
días. La mortalidad global en UCI fue de 22,9%. A un 51,4% de los pacientes se
les monitorizó la PIC de forma invasiva y un 92% de esos pacientes desarrolló
HIC. Se observó que el GCS bajo al ingreso, la edad y la monitorización de PIC
se asociaron a mayor mortalidad. También se observó que un GCS alto se asocia a
mejores resultados en el GOSE, mientras que cada día que aumenta la estadía las
posibilidades de obtener malos resultados en el GOSE aumentan un 4% por cada
día adicional.

L Menta(1), P
Castellani(1), K Cinquegrani(1), A Coca Salazar(1), E Paz(1), F Miloro(1), J
Pardon(1), A Dalzotto(1)
(1) Hospital El Cruce
Introducción: Según las publicaciones, el óxido nítrico
inhalado (iNO) en pediatría está indicado en pacientes con hipertensión
pulmonar (HTP), las guías PALICC 2023 lo recomiendan en sindrome de distres
respiratorio (SDRA) donde hay HTP documentada o disfunción ventricular derecha.
No están claramente descriptos los mecanismos que determinan las variaciones en
las respuestas individuales.
Objetivos: Mostrar la experiencia de uso de iNO en
nuestro centro en pacientes con SDRA.
Material y métodos: Estudio descriptivo
transversal observacional prospectivo, incluye pacientes de 29 días a 14 años y
364 días de vida, internados en unidad de cuidados intensivos pediátricos
(UCIP) de hospital general de alta complejidad, en periodo entre 01/09/2022 al
15/05/2023 que cursaron SDRA por criterios PALICC, sin evidencia
ecocardiográfica de HTP. Se consideró “respondedor (R)” a aquellos con una
mejoria del 20% en el índice de oxigenación (IO) a las 6 horas y “no
respondedor (NR)” quienes no presentaron este criterio. Se estudiaron edad,
patología desencadenante del SDRA, comorbilidades, duración de la terapia,
dosis, incidencia de metahemoglobinemia, días de estadía en UCIP y sobrevida.
Resultados: Incluimos 11 pacientes, la mediana de edad
fue 23 meses, con un rango de 2 meses a 6 años. La patología más frecuente que
condiciono SDRA fueron infecciones respiratorias bajas, no se observaron
comorbilidades. La media de duración del tratamiento fue de 115 hs, con una
dosis media de 20 ppm. Sieis fueron R y cinco NR (tabla 2). No hubo
metahemoglobinemia significativa. En los R no hubo óbitos y el promedio de días
en UCIP fue de 36.5 días, en el de NR la mortalidad fue 1 paciente, con
promedio de días de internación de 22.4 días (tabla 1).
Conclusiones: Se observa un mayor número de R que NR, y
mayor mortalidad en el grupo NR, sin efectos adversos. Esto puede indicar que
no solo la terapéutica con iNO puede tener un beneficio en el SDRA sin HTP,
sino que no presenta complicaciones. Es necesario continuar el estudio sobre
efectos del iNO en el SDRA puro en ausencia de HTP, para definir potenciales
beneficios para el paciente en contraposición a los costos para el sistema
sanitario.


0048 COMA MIXEDEMATODO, LA
MAXIMA EXPRESION DEL HIPOTIROIDISMO,A PROPOSITO DE UN CASO
A Tamayo(1), A
Correa(1), D Lacaze(1), W Llanos(1), R Nuñez(1), ME Gonzalez(1)
(1) Mariano y Luciano De La Vega
Introducción: La definición de hipotiroidismo se basa en
rangos de referencia estadísticos de los parámetros bioquímicos relevantes y es
cada vez más un tema de debate. Los síntomas más comunes en adultos son fatiga,
letargo, intolerancia al frío, aumento de peso, estreñimiento, cambio de voz y
piel seca, pero la presentación clínica puede diferir con la edad y el sexo,
entre otros factores.
Caso clínico: Masculino de 70 años que ingresa a Emergencia
por disnea clase funcional IV/IV, alteración del sensorio, edema de las 4
extremidades, lesiones en piel y bradicardia; por lo cual se plantea como
insuficiencia respiratoria; intercurre con paro cardiaco posteriormente ritmo
sinusal; sin embargo presenta mayor compromiso hemodinámico se plantea
diagnóstico de coma mixedematoso aplicando el Score Clínico de coma
mixedematoso, se inicia tratamiento convencional, se obtiene mejoria clínica
transitoria ya que intercurre con NAV y finalmente el paciente fallece .
Discusión: Los cambios hemodinámicos que se producen por
el exceso de TSH y déficit de hormonas tiroides, como la reducción en el gasto
cardíaco, reducción del volumen intravascular circulante, asociado aumento de
la resistencia periférica, se produce la vasoconstricción sistémica y renal.
Este efecto se traduce en disminución del flujo sanguíneo renal y, por tanto,
de la tasa de filtración glomerular. En este caso no pudimos determinar si el
hipotiroidismo precedía o seguía a la lesión renal debido a los múltiples
factores de riesgo presentes, que podrían ser considerados como confusiones;
sin embargo, con el tratamiento de la sepsis, el coma mixedematoso, la
insuficiencia cardíaca crónica y el control metabólico se logró mejoría del
gasto urinario y descenso de la creatinina. Recibe levotiroxina carga y
mantenimiento con administarcion previa de corticoidesuna para evitar la
posibilidad de insuficiencia suprarrenal asociada.
A las 24 h del inicio del tratamiento suele
verse mejoría clínica, como aumento de la temperatura corporal y de la
frecuencia cardíaca, y más tarde, recuperación del estado de alerta.
Conclusiones: Dentro de las endocrinopatías más comunes
está el hipotiroidismo, es una afección común de deficiencia de hormona
tiroidea, que se diagnostica y trata fácilmente, pero que es potencialmente
mortal en casos graves si no se trata como lo es el coma mixedematoso.
0050 PRESENTACIÓN CLÍNICA
ATÍPICA POR VIRUS CHIKUNGUNYA EN CUIDADOS CRITICOS. REPORTE DE UN CASO
Y Lamberto(1), P
Saul(2), N Chacon(2), JJ Videla(2), V Emede(2), M Galindo(2), L Gonzalez(2),
MDLM Nano(2), E Velasquez Lopez(2), A Pacovich(2), ME Ibarra(2), L Miler(2), V
Chediack(2), E Cunto(2)
(1) Muñiz. (2) Hospital Muñiz
Chikungunya es un Alfavirus trasmitido por
mosquitos Aedes. Genera un síndrome febril con poliartralgias y artritis, que
pueden ser incapacitantes y de duración prolongada. La mortalidad global ronda
en 0.1%. Existen reportes de presentaciones atípicas y graves con compromiso de
múltiples órganos. Se presenta una paciente con shock séptico por foco
respiratorio y patrón de neumonía intersticial, evolución tórpida y óbito
dentro de las 24 horas del ingreso.
Caso clínico: Mujer, 76 años, paraguaya,residente en la
Ciudad de Buenos Aires. Antecedentes: estenosis aórtica e hipertensión
arterial. Comenzó 5 días previos al ingreso con fiebre,tos,expectoración
mucopurulenta,dolor abdominal y cefalea. Medicada ambulatoriamente 48 horas
previas al ingreso con amoxicilina-ácido clavulánico; se realizó
SARS-CoV2,virus influenza A y B y virus sincicial respiratorio por reacción en
cadena de la polimerasa (RT-PCR) negativas. Consultó por disnea clase funcional
IV, náuseas y dolor abdominal, se realizó tomografía axial computada (TAC) que
evidenció infiltrado intersticial bilateral (Figura 1). Ingresó a terapia
intensiva (TI), con shock séptico, SOFA de 5 y APACHE II 21 puntos. Se realizó
análisis clínicos (tabla 1) y cultivos. Se envió sangre para dengue y CHIKV. Se
realizó ecocardiograma (POCUS):estenosis aortica moderada, velocidad pico de
3.4 m/segundos, función sistólica del ventrículo izquierdo conservada, sin
alteraciones de la movilidad segmentarias, sin falla cardiaca aguda y sin
vegetaciones. Se inició reanimación con fluidos, ceftriaxona y vancomicina.
Evolucionó con progresión de fallas orgánicas y shock refractario; requirió
ventilación mecánica, vasopresores e infusión de furosemida. Fallece 24 horas
después de su ingreso. Postmorten los cultivos bacteriológicos de sangre, orina
y secreciones traqueales concluyeron sin desarrollo bacteriano, RT-PCR para
virus dengue y detección de antígeno NS1 no detectable y RT-PCR para CHIKV
detectable.
Discusión: Es importante informar las presentaciones
atípicas y graves de esta enfermedad por la baja prevalencia.Se describe en la
literatura manifestaciones atípicas con compromiso
neurológico,respiratorio,cardiológico,hematológico,hepático,renal,etc. La
paciente tenía factores de riesgo para una evolución desfavorable:edad avanzada
y antecedentes cardiovasculares.
Conclusión: Con el aumento de casos autóctonos en el
país, se puede prever un aumento proporcional de presentaciones atípicas y
graves lo que resalta conocer los factores de riesgo de mala evolución, las
posibles presentaciones clínicas e incluir CHIKV en los diagnósticos
diferenciales.


RDM Talma(1), T
Robetto(1), C Peral(1)
(1) Higa Alende
Introducción: A través de iniciativas de cambio que son objeto
de estudio a nivel mundial, se busca construir una Unidad de Cuidados
Intensivos donde los conocimientos científico-técnicos convivan con el aspecto
humano. En este sentido, Black, Boore y Parahoo (2011), aseguran que la
participación de la familia en el Cuidado puede fortalecer las líneas de
defensa y resistencia contra los factores estresantes experimentados durante la
enfermedad crítica y mejorar la recuperación psicológica.
Material y método: Se realizó un estudio cualitativo
fenomenológico cuyo objetivo general fue el de conocer las experiencias
vivenciadas por los familiares de personas hospitalizadas en una UCI’s durante
los meses de febrero y marzo del año 2019 en un hospital público. La muestra
estuvo determinada por el criterio de saturación, compuesta por 10 familiares.
Los instrumentos de recolección de datos fueron escalas de Likert (APGAR
familiar y escala Zarit), preguntas de cafetería y opción múltiple; junto a una
entrevista semiestructurada. Para el análisis de los datos de ésta última se
utilizó el sistema ATLAS.ti 6.0.
Conclusiones: Según el método fenomenológico, cuatro
aspectos de la experiencia vivida resultan de interés: espacio vivido, cuerpo
vivido, tiempo vivido y relación humana. De ellos se desprenden: información
brindada, parte médico, educación al familiar por parte de enfermería,
acompañamiento durante el horario de visitas, horarios de visitas,
participación del cuidado, percepción del cuidado, ser escuchados, sentimientos
al tener que retirarse, flexibilización de roles, apoyo, primera visita, primer
informe.
Dentro de los sentimientos expresados se
identificaron stress, solidaridad, miedo a la muerte, angustia, felicidad,
incertidumbre, impaciencia, alegría.
El acompañamiento enfermero en la primera
visita debería protocolizarse.
De las declaraciones más importantes
mencionadas por los cuidadores familiares, se encontraron predominantemente
sobre las necesidades de información, ser educados por enfermería, y que el
paciente reciba cuidados de alta calidad en conjunto con pasar más tiempo junto
a su ser querido. Uno de los requerimientos expresados por un familiar fue el
de brindar el parte médico previo al horario de visitas, “así uno ya sabe con
lo que se va a encontrar”.
0053 MULTIPRONO EN PACIENTE CON
SDRA EN POLITRAUMATISMO
N Funes Nelson(1), S
Quintana(1), S Jerez(1), C Yucra(1)
(1) Sanatorio Del Oeste Ituzaingo.
Introducción: El SDRA ha sido tema de investigación en las
últimas décadas desde su definición en los años sesenta. En el SDRA diversas
causas pulmonares y extrapulmonares desencadenan la liberación de agentes
químicos que dañan la membrana alveolocapilar. El resultado es un deterioro
significativo dela ventilación y la oxigenación de estos pacientes.
Presentación del caso: Paciente masculino de 76 años, antecedentes:
obesidad, HTA e HPB. Sufre politraumatismo por caída de altura. Derivado desde
otro nosocomio, por politraumatismo, TEC moderado potencialmente grave,
traumatismo de tórax cerrado, fracturas costales múltiples y clavicular
derecha, hemoneumotorax derecho avenado y contusión pulmonar grave.
Requerimiento de ARM desde el 23/02/23 por deterioro del sensorio e IRA.
Intercurre con SDRA grave con requerimiento de 7 ciclos de prono, con buena
respuesta, Traqueostomizado, buena evolución. Inicia weaning, llega a realizar
en traqueo en T, posteriormente se realiza derivación a centro detercer nivel.
Discusión: Aún existen limitados datos de trabajos que
evalúen el usode la posición prona en pacientes politraumatizados, pero la
evidencia actual apoya el continuar empleando decúbito prono en pacientes con
SDRA. Los beneficios obtenidos incluyen mejoría en la oxigenación arterial,
permitiendo el uso de menores niveles de oxígeno y menores presiones de la vía
aérea.
Aunque la mortalidad de los pacientes con
SDRA no se relaciona directamente conla imposibilidad de oxigenar, sino que con
existencia de sepsis y falla orgánica múltiple, parece interesante el poder
objetivar si esta mejoría de la oxigenación es tan solo una medida cosmética o
eventualmente el empleo del decúbito prono es útil en disminuir la
morbimortalidad en este grupo de pacientes, debido esto en parte a un menor
daño pulmonar asociado a ARM
Conclusión: Después de 30 años, el posicionar en prono
alos pacientes ha resurgido como una medida terapéutica coadyuvante con SDRA.
Así, el decúbito prono debe ser mirado como una estrategia de protección
pulmonar con sustento biológico, fácil de instaurar, que puede ser aplicada
encualquier unidad, la cual noaumenta los costos, carente de complicaciones
mayores y exitosa, destinada amejorar la oxigenación en pacientes y de esta
forma eventualmente disminuir los parámetros ventilatorios, mientrasse espera la
resolución de la patología de base y del SDRA.
AK Gonzalez Sosa(1),
F Perez(1), G Monti(1), C Llerena(1), G Gaudenzi(1), M Rolando(1), K Banzer(1),
J Quiroz(1), O Ferrufino(1), M Mansur(1), K Gamarra(1), D Parraga(1), A Fernandez(1),
N Medinaceli(1), J Pimentel(1)
(1) Hospital Central De San Isidro
Introducción: La Inmunoglobulina A es una glicoproteína
sintetizada por Linfocitos B localizada en las mucosas, siendo la predominante
del organismo y la primera línea de defensa. Su déficit es la
hipogammaglobulinemia primaria más frecuente, con una incidencia de 1 cada 800
personas. Las presentaciones clínicas varían desde asintomáticos, infecciones
recurrentes con mayor frecuencia del tracto respiratorio, enfermedades autoinmunes,
alérgicas e incluso malignidad. El tratamiento inicial es antibiótico precoz
ante los signos de infección, ya que las infecciones recurrentes pueden generar
complicaciones.
Presentación de caso: Paciente femenina de 22 años con déficit
congénito de IgA y neumonías a repetición. Consulta por disnea, ortopnea y
fiebre de 2 semanas de evolución, se realiza diagnóstico inicial de neumonia
adquirida de la comunidad e inicia tratamiento antibiótico empírico. La
tomografía de tórax evidencia derrame pericárdico. El ecocardiograma constata
derrame pericárido moderado a severo con colapso de la aurícula derecha. Se
realizó pericardiocentesis con drenaje de 120 cc débito purulento y cultivo
positivo para Pseudomona aeruginosa multisensible, y posteriormente ventana
pleuropericárdica con drenaje de 400 cc y cultivo positivo para el mismo
gérmen. Se realizó seguimiento ecocardiográfico con mejoría del derrame
pericárdico. Cumplió tratamiento ATB dirigido con ceftazidima por 21 días con
evolución favorable y posterior alta.
Discusión: La mayoría de los casos de pericarditis
purulenta son asociados con infecciones del flujo sanguíneo nosocomiales,
cirugía torácica o inmunosupresión. Staphyloccocus aureus es la causa más común
de pericarditis purulenta. El diagnóstico de pericarditis purulenta se
establece mediante una pericardiocentesis guiada por ecografía. El tratamiento
consiste en drenaje pericárdico y terapia antimicrobiana, inicialmente empírica
cubriendo patógenos bacterianos gram negativos y gram positivos.
Conclusión: La pericarditis purulenta es una enfermedad
potencialmente mortal. Las tasas de mortalidad reportadas están entre 20 y 30
por ciento. La pericarditis constrictiva ocurre en el transcurso de la
pericarditis purulenta en al menos 3.5 por ciento de casos y es posible en
hasta 20 a 30 por ciento. El reconocimiento y el tratamiento oportuno son de
suma importancia para mejores resultados y para prevenir el desarrollo de la
constricción.

N Funes Nelson(1), S
Jeres(1), S Quintana(1), C Yucra(1), Y Melgar(1)
(1) Sanatorio Del Oeste Ituzaingo
Introducción: La tirotoxicosis y la tormenta tiroidea son
entidades que pueden ser secundarias al hipertiroidismo. La manifestación más
exagerada esla tormenta tiroidea, entidad debaja prevalencia pero alta
morbimortalidad, estrechamente relacionado a un proceso traumatico o infeccioso
La falta de reconocimiento rápido empeora los resultados.
La TT, entidad poco frecuente con alta
mortalidad. Aquí primó el juicio clínico, antes quelas escalas tradicionalmente
utilizadas enla evaluación de pacientes con sospecha de TT, con el objetivo de
instaurar un manejo oportuno, buscando impactar en los desenlaces.
Presentación del caso: Masculino 26 años, sin antecedentes, derivado
por incidente en vía pública moto sin casco/auto, ingresa por TEC grave, que
requirió IOT-ARM
Tac encéfalo, edema generalizado, hemoseno,
TAC de tórax, broncoaspiracion, y contusión pulmonar bilateral. Resto sin
hallazgo patológico.
Rápidamente presenta hipertermia,
taquicardia, HTA severa. Se repiten TC, sin cambios.
Sin respuesta y febril, taquicardico, HTA
severa se agrega Nitropusiato, weaning dificultoso por excitación psicomotriz.
Se solicita perfil tiroideo y ecografía tiroides (glándula agrandada).
Antic-Antiperoxidasa170.1(VN hasta5.61).
TrabACAnti-receptor TSH9.52(VN1.5UI/L). TSH plasmática < 0.01(VN 0.35–4.94
uUL/ML). T4total 11.4 (VN 4.87–11.72). T4 libre 2.29 (VN 0.70 – 1.48 ng/dl).
T3libre 8.28 (VN 1.88–3.18). T31.89(VN 0.60–1.81). Inicia propanolol y
metimazol.
Mejora yse extuba en día 5de ARM. Evoluciona
satisfactoriamente ypasa a sala general.
Discusión: El hipertiroidismo abarca desde alteraciones
de laboratorio asintomáticas hasta un cuadro florido con FMO y alta mortalidad.
Factores que determinan la presentación: edad, comorbilidades, factor
precipitante yla velocidad con quese produce exceso de hormonas tiroideas. La
TT se desencadena cuando el efecto conjunto de estos factores supera la
capacidad de los mecanismos de compensación. Factores desencadenantes:
infecciones, cirugía, traumatismos o fármacos aunque hasta enun 40-50 % delos
casos nose detecta ninguno. La distinción entre hipertiroidismo grave y TT noes
sencilla, yel diagnóstico es fundamentalmente clínico. Los síntomas
cardiovasculares priman; palpitaciones, taquiarritmias, angina e ICD.
Conclusión: Paciente joven, sin antecedentes, había pocos
datos que nos hicieran pensar en TT en primera instancia, en RASS -5 por
politraumatismo con signo-sintomatología que podía corresponder alas causas
secundarias al politraumatismo. Dio fruto pensar en este cuadro y eso llevo a
la mejoría del paciente. Puntuación según la escala de Burch fue de 65 puntos.
PP Villazón
Alcón(1), RZ Fernandez(1), JM Modesto Alegre(1), L Bertorello(1), J Roberti(1),
FA Sosa(1)
(1) Alemán
Introducción: Volumen sistólico (VS) y gasto cardíaco (GC)
son parámetros hemodinámicos para valorar la perfusión orgánica y transporte de
oxígeno en el paciente crítico. Su valoración por ecocardiografía a través del
POCUS se ha convertido en una herramienta indispensable para enfermeros y
médicos. El objetivo fue explorar diferencias en la medición de VS y GC entre
enfermeros entrenados y ecografistas expertos.
Métodos: 10 pacientes recibieron mediciones. Se
comparó medición de VTI, área TSVI, VS y GC, estando ciegos un grupo de otro.
Se utilizó test t de Student, coeficiente de correlación de Pearson para
explorar la relación entre las mediciones y se calculó el coeficiente de
correlación intraclase (ICC) para evaluar el acuerdo entre los dos grupos. Se
tomó el valor de P =0,05 como estadísticamente significativo.
Resultados: 7 mujeres, edad media de 56,8, peso 68 kg,
altura 160 cm, FC 86 l/m. ACV isquémico 3, post operatorio 3, sepsis 4. No se
encontró diferencia estadísticamente significativa. Esto sugiere que las
mediciones de enfermeras fueron comparables a las de expertos. Al explorar la
correlación entre los valores según la medición de los dos grupos se
encontraron los siguientes coeficientes para VTI (0,87), área del TSVI (0,13),
VS (0,70) y GC (0,51) (ver gráficos); la correlación fue más importante para
VTI y más débil en área del TSVI. Al analizar el coeficiente de correlación
interclase (ICC) se encontró que no hubo acuerdo lo suficientemente alto en
ninguno de los parámetros evaluados: ICC para VTI: -0.041, (IC95% -0.61 - 0.57)
P=0,544, para TSVI -0,40 (IC95% -0,80 – 0,26) P=0,892, para VS 0,08 (IC95%
-0,52 – 0,65) P=0,398, y para GC, el ICC fue de -0,11 (IC95% -0,65 – 0,52)
P=0,625.
Conclusión: Las mediciones entre ambos grupos no
presentaron diferencias significativas, el nivel de acuerdo entre los dos
grupos no fue lo suficientemente fuerte. Los resultados sugieren que el grupo
de enfermería puede requerir más capacitación para un mayor nivel de acuerdo.
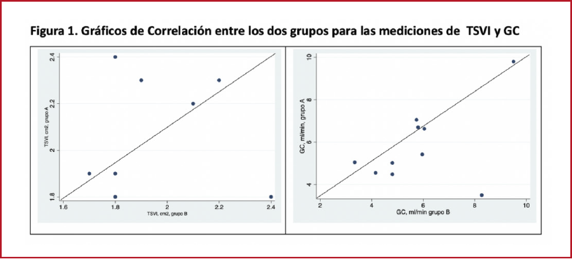

0058 NEUMONÍA POR CHLAMYDIA
PSITACCI CON REQUERIMIENTO DE ASISTENCIA MECÁNICA RESPIRATORIA
BV Cocomello(1), M
Diaz(1), J Batet(1), R Echegaray(1), L Abusamra(1), B Zamudio(1), J
Cardenas(1), L Franconieri(1), A Culquicondor(1)
(1) Dr Diego Thompson
Introducción: La psitacosis es una infección zoonótica,
producida por Chlamydia psitacci y la transmisión al humano es a través de
inhalación de microorganismos aerolizados en heces secas de aves infectadas
generando el 1% de las neumonías adquiridas de la comunidad y afectando a
hombres adultos de edad media.
Presentación del caso: Paciente masculino de 45 años, sin
patologías de base que como antecedente refería haber estado haciendo limpieza
de heces y plumas de aves en su hogar. Ingresa con cuadro de mialgias, cefalea,
artralgia, vómitos y fiebre de 8 días de evolución. A las 24 hs de su ingreso
presenta progresión radiológica, insuficiencia respiratoria hipoxémica, mala
mecánica ventilatoria con requerimiento de intubación orotraqueal en asistencia
mecánica respiratoria, se toman muestras de cultivos, se inicia esquema con
Ampicilina-Sulbactam más Claritromicina. Ingresa a terapia intensiva con
inestabilidad hemodinámica (SOFA 15), PaFiO2 <100, radiografía de tórax con
compromiso lobar bilateral. Se optimizan parámetros ventilatorios,
sedoanalgesia, bloqueantes neuromusculares con posterior requerimiento de prono
con buena respuesta. Se solicitan serologías, PCR en suero y aspirado traqueal
para Hantavirus/Chlamydia psitacci/Leptospirosis/Legionella y FilmArray. Se
obtienen resultados de serología positiva para Chlamydia psitacci, continuando
tratamiento dirigido con claritromicina. Inicia fase de mejoría
clínica-radiológica, lográndose la extubación en el día 12 de ventilación
mecánica y alta de terapia intensiva 5 días después.
Discusión: Para el diagnóstico de esta patología se
deben tener en cuenta tanto la epidemiología causal como los posibles
diagnósticos diferenciales. El interrogatorio dirigido a sus familiares
permitió aproximar las posibles etiologías. En cuanto a la clínica por su
presentación subaguda los siguientes diagnósticos diferenciales: Dengue,
neumonías atípicas y típicas, siendo la Psitacosis la posible causa por su nexo
epidemiológico.
Conclusión: En el último boletín oficial de enfermedades
zoonóticas se reportaron 12 casos de psitacosis en lo que va del 2023, con un
franco aumento en el mes de enero por un brote intrafamiliar. Se considera de
importancia el interrogatorio dirigido a fin de lograr un diagnóstico certero.
El tratamiento de elección es la doxicilina, los macrólidos se utilizan como
segunda elección cuando la doxicilina está contraindicada o no se dispone.

0059 Optimización de la
analgesia en cuidados críticos
MJ Ochoa(1), MJ
Ochoa(2), MA Flores(2), E Cunto(2), V Chediack(2), A Rodriguez(2), G Arán(2), S
Krugliansky(2), M Quinteros(2)
(1) F. J. Muñiz. (2) F.j.muñiz
Introducción: El dolor es una experiencia frecuente en los
pacientes críticos una analgesia adecuada sigue siendo un desafío significativo
debido a la variabilidad de las respuestas individuales y a sus efectos
adversos.
Objetivos: El objetivo de este estudio es implementar
estrategias de gestión de opioides, con enfoque multidisciplinario, para
mejorar la calidad de la atención y la gestión en las unidades críticas.
Materiales y Métodos: Se realizó un estudio prospectivo del consumo
de opioides como morfina y fentanilo en pacientes de terapia intensiva de un
hospital de CABA. Se incluyeron: pre-intervención noviembre-diciembre de 2022
282 pacientes:154 (81 requirieron ventilación mecánica) y post intervención en
enero-febrero 2023 128 (48 pacientes ventilación mecánica), comparando los
consumos. Para la intervención se revisaron los protocolos de sedación
utilizados, capacitaciones interdisciplinarias a los profesionales,
desarrollaron mecanismos de comunicación fluidos, reuniones con cabos de
enfermería para contabilizar ampollas vacías, y se informó sistemáticamente a
las jefaturas sobre los avances en la gestión.
Resultados: Pre-intervención se dispensaron 3393 ampollas
de morfina y 2614 de fentanilo, Posterior a intervención, se dispensaron 1045
ampollas de morfina y 1438 de fentanilo. Como uno de los posibles sesgos en
cuanto a la medición pudieron ser que Los pacientes internados disminuyeron 17%
y también los pacientes en ventilación mecánica disminuyeron 41%. La estrategia
fue medir consumo promedio por paciente.
El consumo de morfina (ampollas por paciente
internado) se redujo un 69 % y el de fentanilo se redujo un 45 % comparando
ambos períodos.
Conclusiones: El enfoque multidisciplinario y colaborativo
mejora la calidad de atención, respaldando la importancia de estrategias
efectivas de gestión de opioides en contexto de adecuada analgesia. Futuras
investigaciones son necesarias para evaluar el impacto a largo plazo de estas
intervenciones en la analgesia y los resultados clínicos en cuidados críticos,
como pueden ser duración de ventilación mecánica, medición objetiva de
polineuropatía y sobrevida global según patología, comparándolas con años previos
a la pandemia.
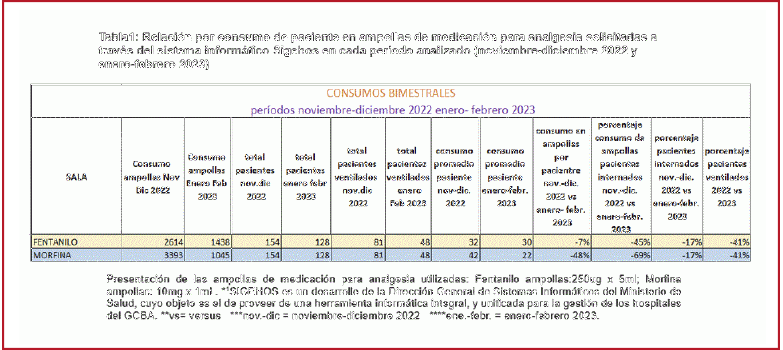
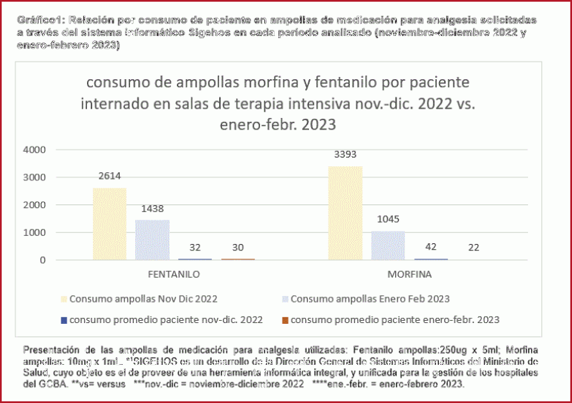
0060 Optimización de la
hipnosedación en cuidados críticos
MJ Ochoa(1), MJ
Ochoa(2), MA Flores(2), E Cunto(2), V Chediack(2), A Rodriguez(2), G Arán(2), S
Krugliansky(2), M Quinteros(2)
(1) F. J. Muñiz. (2) F.j.muñiz
Introducción: Los hipnosedantes
(benzodiacepinas/anestésicos) se administran en el paciente crítico para
sedación profunda en pacientes críticos o sedación consciente según cada caso
particular. Estos fármacos pueden predisponer a un aumento de la morbilidad,
debido a su farmacocinética y farmacodinamia impredecibles secundarias a las
interacciones. El control efectivo de la hipnosedación en terapia intensiva
desempeña un papel crucial en el bienestar y seguridad de los pacientes
críticos.
Objetivos: El objetivo de este estudio es implementar
estrategias de gestión de hipnosedantes, con enfoque multidisciplinario, para
mejorar la calidad de atención en unidades críticas.
Materiales y Métodos: Se realizó un estudio prospectivo del consumo
de midazolam y propofol en pacientes internados con requerimiento de
ventilación mecánica en terapia intensiva de un hospital de CABA. Se incluyeron
282 pacientes: pre-intervención en noviembre-diciembre 2022, 154 (81
requirieron ventilación mecánica) y en enero-febrero 2023 post intervención 128
(48 requirieron ventilación mecánica), comparando los consumos. Para la
intervención se revisaron protocolos de sedación utilizados, capacitaciones
interdisciplinarias a los profesionales, desarrollaron mecanismos de
comunicación fluidos, reuniones con cabos de enfermería para contabilizar
ampollas vacías e informó sistemáticamente a las jefaturas los avances en la
gestión.
Resultados: Pre-intervención se dispensaron 10704
ampollas de midazolam y 2973 de propofol, posterior a intervención, se
dispensaron 6207 ampollas de midazolam y 1597 de propofol. La estrategia fue
medir consumo de hipnosedantes por paciente.
El consumo de midazolam (ampollas por
paciente internado) se redujo un 42 % y el de propofol se redujo un 46 %
comparando ambos períodos. Los pacientes internados disminuyeron 17% y en
ventilación mecánica 41%. (p=0.00021)
Conclusiones: Futuras investigaciones son necesarias para
evaluar el impacto a largo plazo de estas intervenciones en el uso de
hipnosedantes y los resultados clínicos en cuidados críticos, como pueden ser
duración de ventilación mecánica, medición objetiva de sedación y sedación
profunda según patología y sus interacciones con otros fármacos como las
interacciones con la citocromo P-450 comparándolas con años previos a la
pandemia.
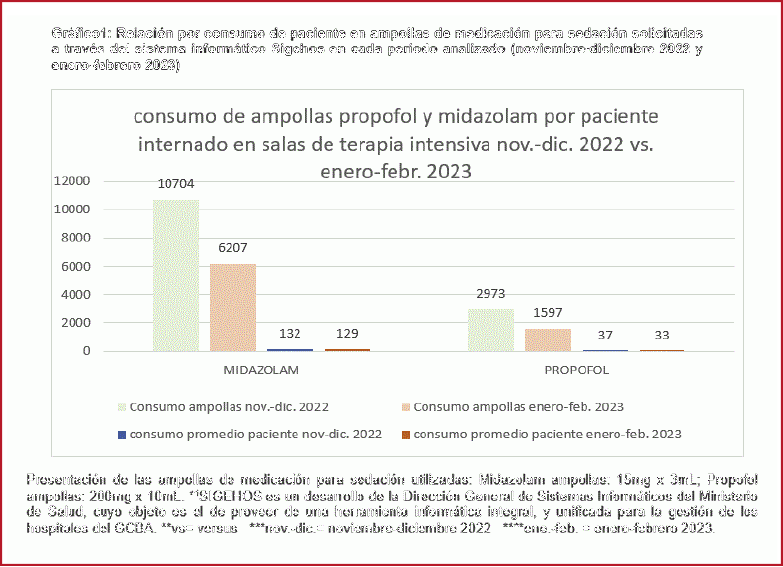
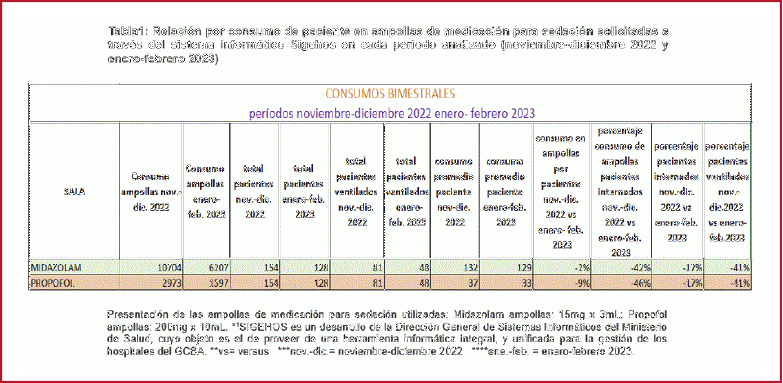
0062 TROMBOCITOPENIA PROFUNDA
EN PACIENTE CON INFECCION POR DENGUE
AN Gutierrez(1), AN
Gutierrez(2), JJ Navotka(2), AM Ojeda(2), A Coceres(2), MF Mendieta(2), L
Maidana(2), J Gomez(2), M Ochoa(2), M Boronat Sosa(2), C Pisarello(2), G
Sanchez Negrete(2), G Coria(2), W Gomez Solis(2), S Guerrero(2)
(1) De Campaña Escuela Hogar. (2) Htal De
Campaña Escuela Hogar
Introducción: El virus del dengue pertenece a la familia
Flaviviridae y existen cuatro serotipos: 1, 2, 3 y 4. La inmunidad es
específica del serotipo.
El vector es un mosquito del género Aedes
aegypti principalmente en América y A.albopictus en otros continentes,incluso
en nuestro país, en las provincias de Misiones y Corrientes.
Según un informe de OPS del año 2022, existio
un aumento en el número de casos y muertes por dengue en la región de las
Américas comparado a años anteriores. Este comportamiento se ha mantenido en
las primeras semanas de 2023
La infección puede ser clínicamente
inaparente o ser una enfermedad de variada intensidad, estas pueden ir de leves
a graves ya que es una enfermedad muy dinámica. Las alteraciones hematológicas
son variables.
Caso clínico: Paciente de 37 años, de Corrientes, sin
antecedentes patológicos, manifiesta días previos a la consulta cefalea
retroocular astenia,adinamia concurriendo al nosocomio por presentar inyección
conjuntival, enantema en paladar y petequias en miembros superiores e
inferiores. Se confirmó dengue por antígeno NS1 y PCR en suero;por lo que se
decide su ingreso a sala. Progresa a las 24hs con sangrado de mucosas,aumento
de petequias por lo que se decide su pase a UTI por dengue con signos de
alarma.
Por sospecha de PTI secundaria a dengue se
realizaron frotis de sangre periférica y colagenograma, ecografía abdominal,
sin particularidades. Se descartaron chikungunya, zika, VIH, hepatitis virales,
CMV y parvovirus B19.
Evolucionó con trombocitopenia
sostenida,presentando al 3er día de internación nadir de 1000 plaquetas/ml y
gingivorragia, inyección conjuntival superficial, irritabilidad requiriendo
transfusiones de plaquetas. Se decide iniciar infusión de dexametasona 40
mg/día por 3 días sin mejora del recuento plaquetario,persistiendo signos de
sangrado activo, hiperlactacidemia realizandose segunda infusión con
metilprednisolona 1 gr/día sin respuesta.
Por presentar recaída en recuento plaquetario
acompañado de hemorragia digestiva se decide infusión de gammaglobulina
1g/kg/día x 2 días donde se obtuvo rápida respuesta, alcanzando valores de
67000 plaquetas/ml en 48hs.
Conclusión: En la infección por el virus del dengue,la
trombocitopenia es un rasgo distintivo,su intensidad se correlaciona con el
grado de viremia y la magnitud de la respuesta inmune,pero resuelven pocos días
posdefervescencia.La trombocitopenia sostenida es inusual y pueden deberse a
PTI.La duración es incierta,pero en pocos reportes manifiestan un tratamiento
agresivo con buena respuesta a corticoides sin requerimiento de otros farmacos.
V Reyes(1), M
Castro(1), V Leon(1), C Hernandez(1), J Quintela(1), J Rossini(1), C Diosa(1),
N Boedo(1), P Bevione(1), E Antola(1), F Soto(1), S Calvo(1), G Ponnefz(1), J
Ordoñez(1)
(1) Horacio Dupuy
Femenina de 15 años de edad, sin enfermedades
preexistentes, con trombosis venosa profunda y neumonía bilateral, tratada con
terapia anticoagulante y antibióticos de amplio espectro, evolucionando con
múltiples tromboembolismos pulmonares, convulsiones, hemorragia alveolar
difusa, con requerimiento de ventilación mecánica invasiva, soporte
hemodinámico y tratamiento de distrés respiratorio agudo severo. El daño
inflamatorio sistémico fue manejado con pulsos de metilprednisolona endovenosa
y plasmaféresis endovenosa interdiario hecha en algunas oportunidades con
plasma y otras con albúmina. La colocación de filtro de vena cava, nos llevó al
beneficio terapéutico en la tormenta trombótica, evolucionando
hemodinámicamente estable sin requerimiento de vasoactivos, adecuada progresión
posterior a sesiones de plasmaféresis disminución de leucocitosis, con función
pulmonar de evolución favorable, afebril.
El síndrome antifosfolípido es un desorden
autoinmune caracterizado por eventos trombóticos y la presencia de anticuerpos
antifosfolípidos circulantes; variante catastrófico es la participación
simultánea de múltiples órganos con oclusión de pequeños vasos en una tormenta
trombótica.
La suma de estrategias específicas durante
situaciones con riesgo vital pueden permitir la ventana terapéutica necesaria
para proveer tratamiento dirigido para presentaciones infrecuentes de síndromes
no comunes. La “triple terapia” de anticoagulación, corticosteroides y
plasmaféresis puede incrementar las tasas de supervivencia en el síndrome
antifosfolipídico catastrófico, las manifestaciones incluyen lesión renal
aguda, síndrome de distress respiratorio agudo, embolia pulmonar, púrpura,
infarto cerebrales, encefalopatía, convulsión y obstrucción venosa cerebral, el
abordaje multidisciplinario y la combinación de triple terapia tiene un
importante papel en la remoción de anticuerpos antifosfolípidos, citoquinas,
factores de necrosis tumoral alfa y de complemento, la sumatoria de todo nos
lleva actualmente la paciente fue dada de alta se encuentra sin requerimiento
de soporte ventilatorio ni oxigenoterapia y alimentándose de forma autónoma.
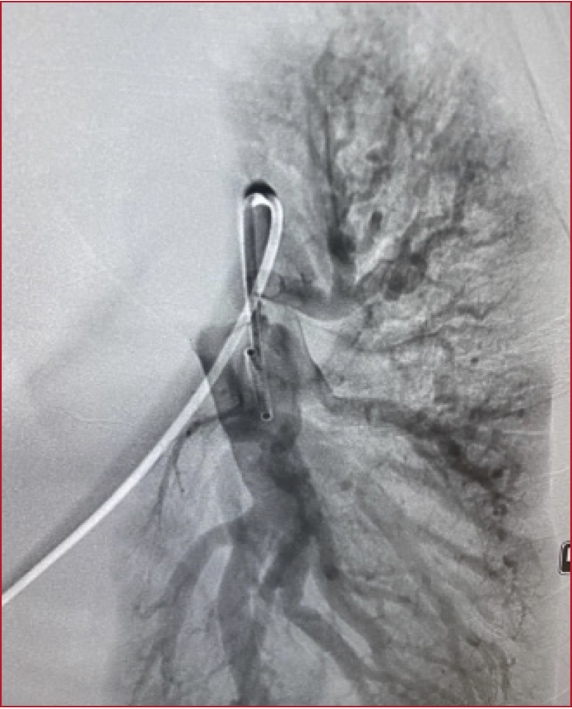
J Alvarez(1), V
Durand(1), E Bello(1), A Hereñu(1), G Olarte(1), V Cannatelli(1), B Natalio(1)
(1) Sanatorio Sagrado Corazon
Introducción: Las crisis convulsivas asociadas a
hiponatremia grave son un motivo de internación frecuente en terapia intensiva,
siendo la porfiria aguda intermitente una causa muy poco frecuente de las
mismas. Sus manifestaciones clínicas más frecuentes son gastrointestinales, sin
embargo puede afectar el sistema nervioso periférico, central y autónomo
presentando trastornos de la consciencia, del comportamiento, inclusive
convulsiones y trastornos hidroelectrolíticos.
Presentación del caso: Paciente varón de 39 años que cursó
internación en otra institución por dolor abdominal y diagnóstico de litiasis
renal. Reingresa por persistencia del dolor asociado a convulsiones. Se realizó
RNM que evidenció lesiones redondeadas en sustancia blanca subcortical, fronto
parieto temporo occipitales bilaterales hiperintensas en T2 y flair
interpretadas como focos de desmielinización, inicialmente tratado con
fenitoína.
Ingresó a Terapia Intensiva por convulsiones
y requerimiento de asistencia respiratoria. En el laboratorio de ingreso
presentó hiponatremia severa con diagnóstico de SIHAD. Luego de su extubación
evolucionó con fluctuaciones del estado de consciencia, alucinaciones
auditivas, tetraparesia proximal y trastorno deglutorio, orina de color rojizo
sin hematuria. Se realiza test de exposición al sol positivo y posteriormente
se confirma diagnóstico de porfiria con Ácido aminolevunínico 8.7 mg/ 1000 ml,
Porfobilinógeno 30.2 mg/ 1000 ml.
Discusión: Esta condición se caracteriza por presentar
hiponatremia hiposmolar (100 mOsm/kg) y concentración elevada de sodio en la
orina (>40 mEq/L). Una vez hecho el análisis y descartadas las causas más
comunes, el diagnóstico debe sospecharse ante pacientes jóvenes que cursan con
la triada clínica de dolor abdominal, hiponatremia y convulsiones. El
tratamiento consiste en reconocer y evitar los factores precipitantes, el
manejo sintomático y de soporte asociado a la supresión de la enzima ácido
aminolevulínico sintetasa. Durante su evolución presentó progresión de síntomas
neurológicos con tetraparesia proximal, trastornos deglutorios y cognitivo
conductuales asociado a orina oscura por lo que finalmente se realizó el
diagnóstico de porfiria aguda intermitente.
Conclusión: Ante un paciente de estas características es
importante tener presente esta entidad que al ser poco frecuente puede ser
subdiagnosticada llevando al paciente a riesgo de daño neurológico permanente y
riesgo de muerte

0065 Neumonía intersticial -
síndrome antisintetasa: a propósito de un caso
LA Zamora Navas(1),
CS Vera(2), J Jehu(2), E Molinas(2)
(1) Hospital Iriarte De Quilmes. (2) Isidoro
Iriarte De Quilmes
Introducción: El síndrome antisintetasa (SAS) es una
patología autoinmune infrecuente de patogenia desconocida, presentación clínica
heterogénea de prevalencia de 1.2 a 2.5 por millón, predomina en mujeres,
caracterizado por miositis, artritis y neumonitis intersticial inespecífica en
presencia de anticuerpos antisintetasa (AAS) Anti-jo1 que establecen su
diagnóstico en enfermedad pulmonar intersticial (EPI) como en el caso que
presentamos.
Presentación del caso: Femenina 58 años, antecedentes: HTA,
tabaquismo e hipotiroidismo, consulta por fiebre y dolor poliarticular de
miembros superiores de 20 días de evolución; ingresa con requerimiento de
oxígeno, hipoxemia, GB:34000, PCR:14, VSG: 60; VIH, Covid y TBC (-), Rx tórax:
infiltrados basales patrón intersticial en panal de abejas, inicia atb con Ams
/ claritromicina, se interpreta como NAC intersticial, TAC tórax: patrón en
panal bilateral a predominio derecho, al 5º dia exacerbación de síntomas,
aumento flujo de oxígeno, taquipnea y progresión radiográfica, se progresa ATB
a PTZ, patrón reumatológico: ANA positivo 1/160 patrón moteado, Anti jo1
positivo fuerte, Anti -ssa/Ro, Anti -ssb/la: (-), FAN (+) se confirma
diagnóstico SAS, inicia pulsos de solumedrol y ciclofosfamida con mejoría
clínica, con oxígeno a bajo flujo egresa a clínica médica.
Discusión: Las manifestaciones del SAS pueden incluir
enfermedad pulmonar intersticial difusa (EPID), artritis, fiebre, lesiones
hiperqueratosis; Esta afectación pulmonar suele presentarse con patrón
imagenológico variable, fundamentalmente inflamatoria y formas fibrosantes en
diferentes grados, destacando daño alveolar difuso (DAD) o neumonía
organizativa que pueden preceder a la miopatía incluso en ausencia de ella; de
ahí la importancia de sospecha de SAS en pacientes con afección pulmonar y
miopatía con presencia de AAS en el diagnóstico diferencial de la EPI. Es
importante considerar diagnósticos diferenciales de origen inmunológico para
los casos sospechosos de neumonía intersticial que no responden a manejo
antibiótico estándar, dado que los esteroides son la primera línea de
tratamiento, escalando a terapias inmunosupresoras con seguimiento
multidisciplinario.
Conclusión: El interés del síndrome antisintetasa radica
en la sospecha diagnóstica en asociación de enfermedad pulmonar intersticial
difusa y artralgias, por lo tanto se aconseja solicitar AAS, y ante la
presencia de anti-Jo 1, considerado como criterio diagnóstico, iniciar de
tratamiento precoz específico.
P Astrada(2), MDC
Medina(2), B Paez(2), G Echenique(2), L Huaiquinao(1), J Rivera(1), L
Gallardo(2), F Fernández(2), R Ligarda(2), L Uranga(2), S Zidarich(2)
(1) Italiano De Cordoba. (2) Hospital
Italiano De Cordoba
Introducción: El tratamiento con ATRA (ácido trans
retinoico o tretinoina) genera hasta un 25% de los casos el síndrome de
diferenciación o de ATRA en pacientes con Leucemia promielocítica aguda (LPA).
Se describen dos casos clinicos:
Caso 1: 78 años masculino que inicia con
fiebre y debilidad generalizada, astenia y hematomas en miembros. Pancitopenia
sin fallo renal. Inicio con piperacilina tazobactam más filgrastim y
hemoderivados. Punción-aspiración de médula ósea (PAMO) esternal con
confirmacion de LPA. Comienza con ácido trans retinoico con aumento de
leucocitos pero asocia Síndrome de distrés respiratorio agudo (SDRA) con
derrame pleural, falla renal grado 3 (AKIN). Requiere ARM, diálisis y
dexametasona, falleciendo con fallo multiorgánico.
Caso 2: 52 años masculino con astenia y
hematomas no traumáticos generalizados y episodios febriles. Pancitopenia con
PAMO que evidencia LPA. Inicia Piperacilina tazobactam asociados a filgrastim y
hemoderivados, Idarrubicina y ácido trans retinoico. Tras 5 días de tratamiento
agrega insuficiencia respiratoria, fiebre, TAC con evidencia de síndrome de
distrés respiratorio más derrame pleural bilateral. Inicia con dexametasona.
Requiere ARM y complica con neumonía asociada a la ventilación mecánica.
Discusión: El Síndrome de ATRA semeja
fisiopatológicamente al SDRA con respuesta inflamatoria sistémica, daño
endotelial con síndrome de fuga capilar más obstrucción de la microcirculación.
Presenta estadios evolutivos e imagenológicos del SDRA. La dexametasona entre
20 a 30 mg por día es el tratamiento de eleccion y suspension del ATRA.
Conclusión: El tratamiento con ATRA genera hasta en un
25% de los casos el síndrome de diferenciación o de ATRA en pacientes con
Leucemia promielocítica aguda (LPA) manifestándose con fiebre, síndrome de
distrés respiratorio agudo, derrame pleural, edemas generalizados y
hepatomegalia. Presenta elevada mortalidad y puede confundirse o solaparse con
neumonía o infección nosocomial, insuficiencia cardiaca o pericarditis. El
tratamiento incluye la suspensión del ATRA y el uso de dexametasona. Ambos
casos presentaron complicaciones graves, incluyendo falla renal y falla
respiratoria, que requirieron terapia intensiva y ventilación mecánica. Esta
presentacion destaca la importancia de reconocer y manejar adecuadamente el
síndrome de ATRA como una forma de SDRA para evitar complicaciones y mejorar
los resultados en pacientes con LPA.
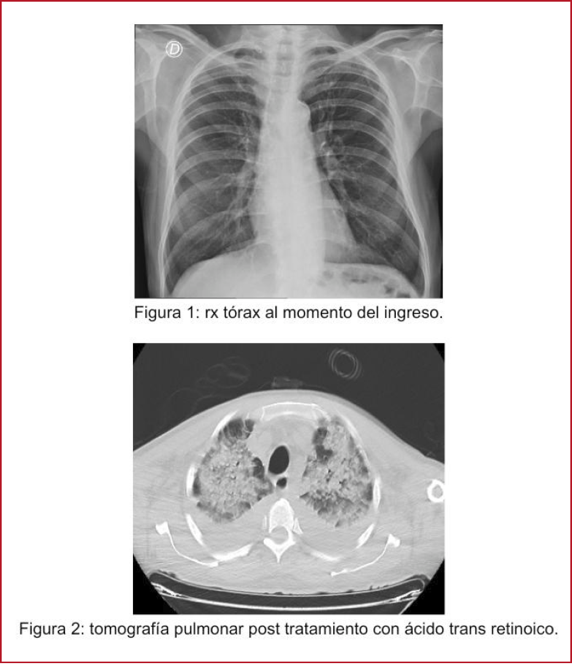
MO Fernandez(1), MA
Batiuszko(1), A Bontcheff Mineff(1)
(1) Htal De La Madre Y El Niño
Objetivo: Describir la evolución del cuadro en un
paciente coinfectado con Dengue y Virus Sincitial Respiratorio (VSR).
El dengue es la arbovirosis de mayor
incidencia a nivel mundial, con 4 serotipos y cuyo vector es el Aedes Aegypti.
La infección por un determinado serotipo brinda inmunidad homóloga de larga
duración. Es epidémico y frecuente en los meses calurosos. Clasificación:
dengue sin signos de alarma, dengue con signo de alarma y dengue grave. El VSR
de transmisión aérea y por contacto; suele circular durante los meses de
otoño-invierno. Genera cuadros respiratorios. Este año coincidieron el brote de
Dengue y de VSR en el centro-norte de Argentina con un aumento de enfermedades
graves relacionadas.
Presentación del caso: Paciente de 45 días de vida. Ingresa grave a
la unidad de cuidados intensivos pediátricos (UCIP) con historia de 5 días con
fiebre, tos, agitación.
Letárgico, palidez terrosa generalizada,
cianosis peribucal, enoftalmos, rash cutáneo toracoabdominal, sangrado en
sitios de veno-puntura, taquipnea, rales subcrepitantes bilaterales. Relleno
capilar enlentecido, taquicardia, hipotensión, extremidades frías, hipotermia.
Hepatomegalia.
Día 1: Asistencia ventilatoria mecánica
(AVM). Sin requerimiento de inotrópicos. Anemia grave, plaquetopenia moderada,
leucocitosis, coagulopatía, transaminasas elevadas, proteína C reactiva
cuantitativa elevada, ferritina aumentada. Dengue anti-IgM/IgG detectables en
el paciente y su madre. Aspirado nasofaríngeo VSR detectable. Transfusión de
hemoderivados. Día 2: inicia aporte enteral. Día 5: ecografías con derrame
pleural bilateral y ascitis; y transfontanelar con dilatación ventricular.
Ecocardiograma normal. Leucopenia con neutropenia, plaquetopenia grave y anemia
moderada sin criterios de transfusión. Dia 6: fondo de ojos normal. Día 9: se
retira AVM. Día 15: pasa a sala con oxígeno por cánula nasal a bajo flujo.
Conclusión: Las complicaciones aparecen frecuentemente en
pacientes que han tenido dengue previamente y en neonatos a los que la madre ha
transferido anticuerpos. Esto asociado a la infección con otros virus y la edad
temprana; desestabiliza el sistema inmune y fallan los mecanismos
compensatorios. El diagnóstico del dengue grave y la coinfección, así como el
manejo del shock fueron claves para el éxito en la evolución de este paciente.
G Garay(1), MA
Arias(1), J Lazarte(1), M Medrano(1), G Gonzalez(1), Y Segovia(1), E Cruz(1), S
Sac(1), G Murias(1), M Dellachiesa(1)
(1) Británico De Buenos Aires
Introduccion: El dolor, la sedación profunda y el delirium
son situaciones muy prevalentes en la UTI. Estas dos condiciones están
estrechamente relacionadas entre sí, y su presencia puede tener consecuencias
en el pronóstico de los pacientes. En el marco de la acreditación para Joint
Commission International era necesario tener un registro sistemático de dolor,
niveles de sedación y delirium.
Objetivos: El objetivo de este trabajo es determinar la
efectividad de dos programas de capacitación dirigidos al personal de
enfermería para integrar en su cultura de trabajo el uso de herramientas de
evaluación del dolor, sedación y delirium.
Material y Métodos: Se llevaron a cabo mediciones antes y después
de cada programa de capacitación para evaluar el cumplimiento de las políticas
hospitalaria de registro de una vez cada 8 hs.
Resultados: En la situación basal, el cumplimiento con la
política de registro de dolor era del 8.33%, el registro de los niveles de
sedación era del 9.52% y el registro de delirium era del 4.4%. Estos resultados
mostraron la necesidad de mejorar los registros y la conciencia sobre estas
problemáticas. Tras el primer programa de mejora (tabla 1) no hubo cambios en
la tasa de registro de dolor (p=1)
Tras la implementación del segundo programa
(tabla 2), si observó una mejora significativa en la tasa de registro de dolor
al 42% (p<0.0001), de niveles de sedación al 33% (p<0.00001) y de
delirium al 21% (p<0.0001).
Conclusión: Los programas de capacitación resultaron
efectivos para mejorar el cumplimiento de los registros de dolor. Estos
hallazgos resaltan la importancia de abordar de manera sistemática estas
problemáticas en la atención de pacientes críticamente enfermos y el papel
crucial del personal de enfermería en la obtención de registros precisos.
![]()

0069 ÍNDICE DE RESISTENCIA RENAL COMO PREDICTOR DE
LESIÓN RENAL AGUDA EN PACIENTES
POST QUIRÚRGICOS DE CIRUGÍA ABDOMINAL
MDC Medina(3), PD
Astrada(3), G Echenique Fernandez(3), AB Paez(3), L Huaiquinao(1), J Rivera(2),
L Gallardo(3), FD Fernandez(3), R Ligarda(4), LJ Uranga(3), SN Zidarich(3)
(1) Italiano De Cordoba. (2) Italiano De
Corodba. (3) Hospital Italiano De Cordoba. (4) Hospital Taliano De Cordoba
Introducción: La Lesión Renal Aguda es muy frecuente en los
enfermos críticos. Pacientes sometidos a laparotomía exploradora y cirugía
abdominal general son más propensos a desarrollar LRA. Su deteccion temprana
permite instaurar una intervención hemodinámica precoz mejorando el pronóstico
renal y vital. Se ha informado que el Índice de Resistencia Renal medido por
ecografía Doppler puede ser un predictor útil de la progresión de la disfunción
renal.
Objetivos: 1.Comparar los valores de IRR medidos por
ecografía Doppler con valores de creatinina sérica y el desarrollo de LRA
definida por los criterios AKIN en los pacientes post quirúrgicos de cirugía
abdominal en UTI. 2. Determinar si el IRR es un predictor precoz de LRA.
Materiales y métodos: Estudio prospectivo observacional de cohorte
en pacientes mayores de 18 años sometidos a cirugía abdominal y que en su post
quirúrgico inmediato cursaron internación en UTI. Por medio de ecografía
Doppler se obtuvo el IRR a su ingreso, a las 24hs y a las 48hs de ser
admitidos. Se comparo estadisticamente el IRR con otras variables como el nivel
de creatinina sérica y se realizó un análisis de la sensibilidad y
especificidad para evaluar capacidad predictiva del IRR en el desarrollo de LRA.
Resultados: Se analizó una muestra de 31 pacientes. La
edad media fue de 70,8 años y el 90,3% presentaba comorbilidades. El 25,8% de
la población desarrolló lesión renal aguda definida por AKIN, en los mismos el
IRR medido se encontraba alterado, con diferencia de medias estadísticamente
significativa. La pendiente de la recta de regresión para la CrS fue de 1,10
(R=0,74, p=0,0001) mientras que para el IRR de 1,36 (R=0,74, p=0,0001).
Conclusión: El estudio revela que el IRR podría ser usado
indistintamente como marcador de LRA respecto a la CrS. Sin embargo, no sería
un predictor precoz de LRA ya que la pendiente de la recta de regresión
demuestra que la CrS tiene un crecimiento más rápido que el IRR. Los resultados
obtenidos no fueron estadísticamente significativos, requiriendo nuevas
investigaciones.
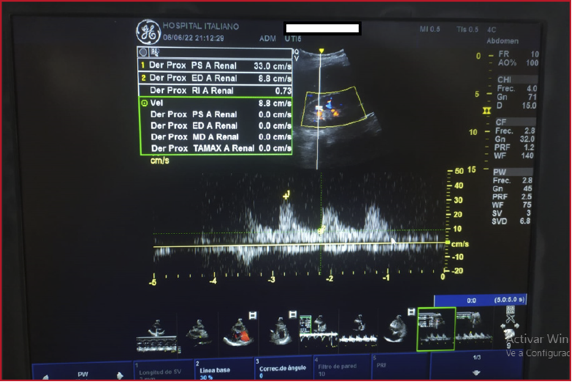
0070 Neumonitis Lupica en la
UCI
L De La Rosa(1), N
Graziani(1), L Galvan(1)
(1) Doctor Guillermo Rawson
Introducción: El LES es una enfermedad autoinmune
multisistémica con manifestaciones pleuropulmonares de amplio espectro.
La NL es una de sus complicaciones poco
frecuentes.
Se caracteriza clínicamente por fiebre,
disnea y tos.
Se debe realizar tratamiento antibiótico
empírico hasta que se descarte la infección.
El tratamiento es con corticoides 1 mg/kg/día
durante 3 días. En caso de falta de respuesta se pueden añadir ciclofosfamida,
inmunoglobulinas o plasmaféresis.
La NL afecta al 1-4% de los casos, con índice
de mortalidad del 90%.
Reporte de 2 casos:
Femenina de 37 años.
Con app de aborto espontaneo.
Ingreso por IR.
Se realiza VNI sin respuesta y horas más
tarde por hipoxia severa se decide ARM.
Por antecedentes conocidos se solicita perfil
reumatológico y TC de tórax.
Se realiza diagnóstico de NL y SAFF y se
inicia terapia con corticoides con mejoría del cuadro y desvinculada de ARM el
día 10 de IOT con posterior egreso de UCI.
Femenina de 29 años.
Con embarazo de 4 semanas.
Ingreso derivado de ginecología por IR, con
necesidad de oxígeno por CN, 48 horas posteriores por fracaso en VNI e
hipoxemia severa se decide ARM.
Progreso con distrés respiratorio severo, con
PAFI menores a 100.
Se realiza tratamiento para NAC y por
sospecha de LES se solicita perfil autoinmune.
Se hace diagnóstico de NL y se inicia terapia
con corticoides e inmunosupresor.
Responde de manera favorable siendo
desvinculada de ARM al día 12 de IOT con posterior egreso de UCI.
Discusión: Al ser un diagnóstico de exclusión, se han
informado muy pocos casos de neumonitis lúpica aguda debido a su rara
presentación y desafío diagnóstico.
Dada su baja prevalencia y alta tasa de
mortalidad rara vez se estiman, en parte debido a casos no informados o mal
diagnosticados.
Estas dos pacientes jóvenes ilustran la
necesidad de realizar un diagnóstico diferencial amplio y rápido, así como la
necesidad de iniciar un tratamiento precoz una vez confirmado el diagnostico.
Conclusión: Como conclusión nuestras pacientes
presentaron insuficiencia respiratoria secundaria a neumonitis lúpica por tal
es importante diagnosticar y tratar una complicación rara e infrecuente de LES
de forma rápida y eficaz.
SM Prati(1), L Bujan
Molins(1), MV Gonzalez(1), M Garbarini(1), C Videla(1), NM Ciarrocchi(1)
(1) Italiano
Introducción: La trombocitopenia inducida por heparina
(TIH) es una complicación grave, poco prevalente y con alta mortalidad en pacientes
expuestos a heparina, caracterizada por trombocitopenia sumado a un estado
protrombótico. El tratamiento es la suspensión de heparina e inicio de un
anticoagulante alternativo. En ciertas circunstancias particulares se puede
utilizar inmunoglobulina y/o plasmaféresis para el tratamiento de la TIH.
Comentamos el caso de una paciente que
presentó un accidente cerebrovascular isquémico con transformación hemorrágica,
quien intercurre con trombocitopenia inducida por heparina a la cual se le
realizó plasmaféresis debido a la imposibilidad de anticoagulación por el
sangrado reciente.
Caso clínico: Paciente femenina de 69 años presenta
accidente cerebrovascular isquémico de la arteria cerebral media con
requerimiento de trombolisis y trombectomía mecánica logrando TICI 3.
Evoluciona con transformación hemorrágica tipo 2 (PH-2) con requerimiento de craniectomía
descompresiva a las veinticuatro horas. Posterior al Inicio de la
tromboprofilaxis con heparina sódica, evoluciona con plaquetopenia y trombosis
venosa profunda con diagnóstico de TIH con factor antiplaquetario 4 fuertemente
positivo. Ante la imposibilidad de anticoagulación por sangrado reciente, se
realizan tres sesiones de plasmaféresis mediante sustitución con albúmina al 5%
y plasma fresco congelado progresando con recuento normal de plaquetas y
negativización de anticuerpo antiplaquetario. La paciente evoluciona de forma
favorable, continuando su anticoagulación con Rivaroxaban.
Discusión: La terapéutica de elección en la TIH es la
anticoagulación con anticoagulantes no heparínicos (Bivalirudina, Fondaparinux,
DOACs, entre otros), aunque en casos excepcionales, la realización de
plasmaféresis redujo el estado protrombótico mediante la disminución de los
complejos autoinmunes de anti-heparina/factor plaquetario 4. La evidencia es
limitada, recae en reportes de casos por lo que no se encuentra estandarizado
su uso. Se necesitan ensayos clínicos randomizados que permitan determinar el
tiempo, frecuencia, tipo de fluido de reemplazo y volumen. Así como también la
asociación a la inmunoglobulina intravenosa pudiendo potenciar la eficacia de
ambos tratamientos.
Discusión: La plasmaféresis es una de las alternativas
terapéuticas de elección en la trombocitopenia inducida por heparina dirigida
al mecanismo inmunitario humoral cuando la anticoagulación es una
contraindicación absoluta, TIH refractaria o cuando es necesario una
reexposición a la heparina.
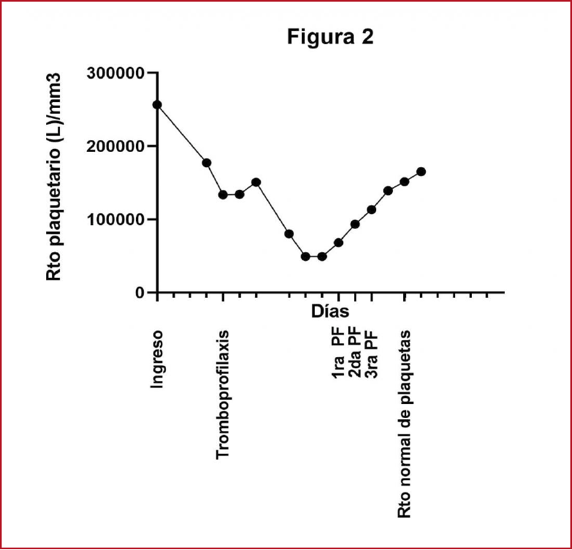
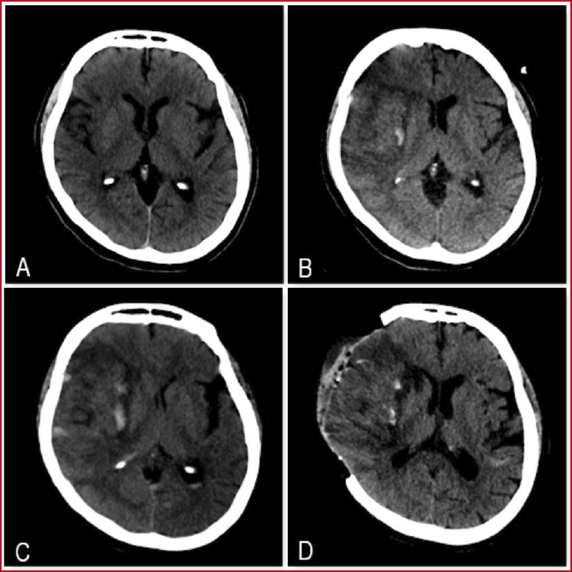
G Echenique(1), P
Astrada(2), M Medina(2), J Rivera(2), L Huaiquinao(2), B Paez(2), L
Gallardo(2), F Fernandez(3), R Ligarda(4), L Uranga(2), S Zidarich(2)
(1) Italiano De Coroba. (2) Italiano De
Cordoba. (3) Hospital Italiano De Cordoba. (4) Hospiotal Italiano De Cordoba
Introducción: El síndrome de distrés respiratorio agudo
(SDRA) estuvo presente hasta en un 20% en la enfermedad por coronavirus SARS-
CoV-2 (COVID-19). Muchos pacientes con esta patología pueden obtener una
mejoria en la oxigenación mediante un aumento de la presión positiva al final
de la espiración (PEEP) o por maniobras de reclutamiento alveolar, siendo el
decúbito prono ampliamente aplicada. El manejo de los pacientes críticos con
SDRA, requieren de técnicas de imágenes, siendo una opción la ecografía pulmonar
(EP). Si bien recientemente se ha informado que la EP es útil para estratificar
la severidad del SDRA podría predecir aquellos que tienen alto riesgo de
mortalidad. El rol de la EP en Covid-19 no está aun ampliamente estudiado.
Objetivo general: Determinar si los patrones ecopulmonares en
pacientes con SDRA severo por Covid-19 antes y después de la pronación se
correlacionan con la mejoría de la oxigenación.
Objetivo específico: Correlacionar cambios ecográficos pulmonares
en pacientes con SDRA severo por Covid-19 (antes/después de la pronación)
Materiales y métodos: Estudio cuantitativo prospectivo longitudinal
realizado en terapia intensiva del Hospital Italiano de Córdoba entre marzo del
2021 y abril del 2022, incluyendo pacientes con diagnóstico SDRA severo
secundarios a neumonía por Covid-19 que requirieron decúbito prono. Se realizo
medición ecográfica antes de la IOT y posterior a las 24 horas de decúbito
prono. Se registraron variables de PEEP, PAFI y saturación de oxígeno (SpO2).
Resultado: La muestra estuvo compuesta por 72 pacientes
con SDRA grave. El estudio encontró diferencias estadísticamente significativas
en PAFI y saturación de oxígeno antes y después de la pronación. Los patrones
de ultrasonido pulmonar cambiaron después de la pronación, con líneas A
cambiando a AB o B en los cuadrantes superiores y líneas A cambiando a AB o B
en los cuadrantes inferiores.
Conclusion: La ecografía pulmonar es un método fiable, de
bajo costo, seguro para predecir la evolución de los pacientes con COVID-19.
Sin embargo, el estudio no encontró una mejora en las líneas B patológicas en
la ecografía pulmonar después de la pronación en los tiempos analizados. Se
necesitan más estudios para evaluar la efectividad EP.

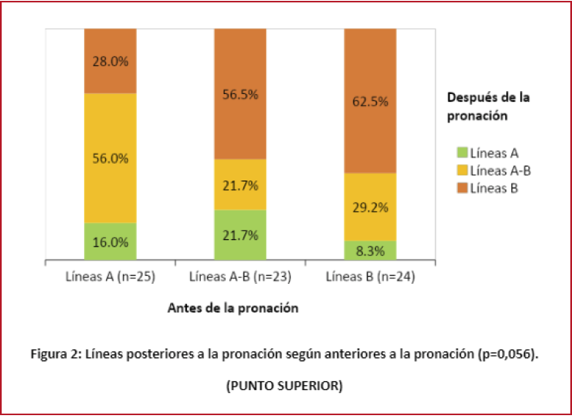
MC Cervantes
Contreras(1), LA Gatti(1)
(1) Hospital El Cruce “Nestor Kirchner”.
Introducción: La hemorragia subaracnoidea (HSA)
aneurismática puede presentarse con complicaciones; vasoespasmo, isquemia
cerebral tardía, shock neurogénico, etc.
Resulta una estrategia la terapéutica cuando
varias de estas se presentan a la vez; lo que obliga a individualizar el
tratamiento.
Presentación del caso: Masculino de 38 años.
Antecedentes: tabaquismo.
04/02/23 Derivado desde otro centro; presentó
pérdida de conocimiento de tiempo indeterminado, relajación de esfínteres. TC:
HSA con volcado ventricular.
Ingresa con glasgow 7/15, requiere IOT/AVM,
AngioTC: Aneurisma a nivel de bifurcación silviana derecha. H&H:4, WFNS:4,
Fisher modificado:4.
Neurocirugía realiza clipado y colocación de
catéter de PIC.
07/02/23 48 hs posquirúrgico, DTC:
vasoespasmo moderado en arteria cerebral media derecha con autorregulación
conservada, hipertensión endocraneana refractaria; requirió craniectomía
descompresiva; evoluciona con shock, con cultivos negativos.
08/02/23 Monitoreo hemodinámico con
volumeview - Edwards: Shock distributivo
09/02/23 Noradrenalina 4 gammas/kg/min;
inicia vasopresina 0,06 UI/min.
DTC: Aumento de resistencias vasculares
distales IP entre 1,68 y 2,57, monitoreo neurológico dentro de parámetros, se
interpreta secundario al uso de vasopresina, se determina reducir dosis
gradualmente y suspender.
10/02/23 4 horas sin vasopresina; DTC:
vasoespasmo moderado en arteria cerebral media derecha; simil a DTC realizado
previo al uso de vasopresina.
Posteriormente tuvo complicaciones
infectológicas, requirió traqueostomía y logró ser externado.
Discusión: En pacientes con HSA, se estudio el uso de
vasopresina para mejorar la circulación cerebral y reducir la presión
intracraneal (PIC), actúa sobre receptores V1 causando vasoconstricción y
disminución del flujo sanguíneo cerebral (FSC) que podría reducir la PIC
mejorando el FSC.
Otros reportes sugieren que la
vasoconstrictor podría empeorar la isquemia cerebral en determinados grupos.
Algunos estudios en modelos animales demostró
un efecto trifásico en la circulación cerebral; una fase inicial que aumenta la
resistencia vascular cerebral y disminucye el FSC, una fase intermedia que
mejora la presión de perfusión cerebral a través del aumento de la resistencia
vascular sistémica y la reducción de la hipotensión arterial.
En la fase tardía; podría aumentar la
resistencia vascular cerebral y disminuir la perfusión cerebral.
Conclusión: Aunque los estudios en modelos animales
demostraron un efecto trifásico en la circulación cerebral, los resultados de
ensayos clínicos en humanos son menos concluyentes. Es necesario continuar
investigando para determinar el papel de la vasopresina en la circulación
cerebral y optimizar su uso en la practica.

0076 REPORTEDE CASO: SHOCK
OCULTO EN INFECCIÓN GRAVE DE PIEL Y PARTES BLANDAS
ML Pipolo(1), LS
Aguilera Alessio(1), GL Vincenti(1)
(1) Clínica Centro Junín
Introducción: Las infecciones graves constituyen uno de los
motivos más frecuentes de internación en Terapia Intensiva. Dentro de las
cuales la disfunción orgánica y el shock séptico resultan dos escenarios
relevantes de salud debido a su alta morbimortalidad.
Presentación del caso: Masculino de 58 años, derivado de localidad
vecina por fiebre sin causa aparente de más 72 horas de evolución, la cual
agrega disnea y síndrome confusional. A su ingreso regular estado general,
febril, disneico, saturando 91% aire ambiente y signos de deshidratación
moderada; signos vitales: TA 90/60 mmHg, temperatura 39°C, FC 75 lpm y FR 22
por minuto. Al examen físico: presenta livideces en miembros superiores e
inferiores, mottling score 4, relleno capilar enlentecido, tendencia al sueño,
hipoventilación generalizada, rales crepitantes bibasales y requerimiento de
oxígeno suplementario. Evoluciona con lesiones a predominio de miembros
inferiores compatibles con petequias, flictenas aisladas y dolor intenso.
Antecedentes personales: esplenectomía por
púrpura trombocitopénica idiopática.
Discusión: Se solicitaron estudios complementarios,
Laboratorio: FMO, elevación de transaminasas (a expensas de GOT 179 UI/l),
ascenso de creatinina (1.80 mg/dl), acidosis metabólica con elevación de ácido
láctico (67,88 mg/dl), plaquetopenia (23000 mm3), TP 28 segundos, KPTT 50
segundos y hemocultivos con rescate para cocos positivos en 2 de 2; TAC de
cerebro y tórax sin evidencias para patologías. Tratamiento: ceftriaxona y
vancomicina. La limitación fue encontrar el foco infeccioso dado que no se
encontraba una lesión categórica o que justificara la puerta de ingreso.
Diagnóstico diferencial: evento neurológico, neumonía, covid 19, infección de
piel y partes blandas.
Conclusión: El diagnóstico precoz de sepsis resulta
indispensable para cambiar el curso de su evolución, sin embargo, a veces
resulta extremadamente dificultoso, dado que muchos signos son enmascarados por
la presencia de otras patologías. Por lo que consideramos importante sostener
una vigilancia estricta en estos tipos de pacientes, teniendo en cuenta que en
muchos casos será complejo determinar el foco primario y destacar la
importancia de una reanimación inicial adecuada.

0077 VALORACION DIARIA DE DISPOSITIVOS
INTRAVASCULARES
MH Chauque(1), D
Guantay(2), R Morales(2)
(1) Hopital Papa Francisco. (2) Hospital
Publico Materno Infantil
Enfermería es un pilar fundamental en las
unidades de cuidados intensivos. Trabajar para mantener el sitio de inserción
de los dispositivos intravasculares en óptimas condiciones, no solo ayuda a
reducir el riesgo de infecciones, además mejora la eficacia del tratamiento,
reduce la necesidad de reemplazo, mejora la comodidad de los pacientes, y
disminuye los costos sanitarios para el sistema de salud. El presente trabajo
tiene como objetivo presentar resultados relacionados al control diario de
dispositivos intravasculares utilizados en pacientes pediátricos internados en
la unidad de cuidados críticos del Hospital Público Materno Infantil de Salta
en el período del 27 de diciembre del 2022 al 02 de febrero del 2023. Éste se
llevó a cabo mediante la implementación de una hoja/control diseñada y adaptada
a las características del paciente, con el fin de reducir infecciones asociadas
a estos dispositivos. En el instrumento de valoración se registra datos del
paciente, de los dispositivos intravasculares, parámetros observables como la
ubicación de éstos, inspección, día de última curación, motivo de retiro, y
fecha de cambio de tubuladuras, como así también las observaciones donde el
profesional que controla puede hacer sugerencias a su colega, a modo de
establecer una retroalimentación. Los pacientes valorados en el período
mencionado fueron 35, mayores a un mes, hasta los 14 años de edad. Los
dispositivos utilizados fueron 40; 22 de los mismos correspondieron a catéter
venoso central, 16 a catéter central de inserción periférica, 1 catéter
transitorio para hemodiálisis y 1 catéter implantable. El sitio de elección prevalente
para su inserción fue la vena yugular derecha para catéteres venosos centrales;
el motivo de retiro frecuente fue por fin de tratamiento y alta del paciente.
Durante la valoración de los sujetos se hizo hincapié en el mantenimiento de la
integridad del sitio, 23 de los dispositivos se encontraron íntegros, 3 con
sugerencia de curación, 2 con eritema, solo 1 con fijación despegada, y 7 sin
registros. En el período de control no se registraron infecciones asociadas, y
se observó un mayor compromiso de los profesionales en el cuidado dirigido a
estos pacientes.
ME Artigas(1), A
Rodriguez(2), V Chediack(2), L De Vedia(2), N Lista(2), M Flores(2), D
Dominguez(2), I Prieto(2), P Saul(2), Y Lamberto(2), Y Huarachi(2), C
Vargas(2), P Velasquez Lopez(2), E Cunto(2)
(1) Muñiz. (2) Hospital Muñiz
Introducción: Delftia acidovorans es un bacilo Gram
negativo, aerobio, no fermentador, infrecuente, de baja virulencia, con
capacidad de generar bioflim y bacteriemias asociadas a catéteres. Forma parte
de la flora del agua y suelo. Se asocia a infecciones en pacientes
inmunocomprometidos e inmunocompetentes en menor frecuencia. Se presenta el
caso por la inédita asociación de microorganismos.
Presentación del caso: Mujer, 65 años. Antecedentes de hipertensión
arterial, tuberculosis y enfermedad pulmonar obstructiva crónica. Ingresa a
terapia intensiva en abril 2023, por insuficiencia respiratoria crónica
reagudizada por co-infección dengue y SARS-CoV-2, con neumonía, plaquetopenia e
hipoxemia severa, que requirió ventilación mecánica. A 25 días de su
internación intercurre con fiebre, leucopenia (3500 celulas/mm3), nuevamente
plaquetopenia (123.000 celulas/mm3) y disfunción renal leve (creatina 1.56
mg/dl), sin requerimiento de vasopresores, rescatándose en hemocultivos y punta
de catéter Delftia acidovorans. Ecocardiograma transtorácico sin vegetaciones.
Se indica tratamiento con meropenem durante 7 días, con hemocultivos de control
negativos. Continúa con internación prolongada, con destete dificultoso.
Discusión: Los patógenos inusuales pueden ser
clínicamente significativos.
Se han reportado 2 casos de bacteriemia por
Delftia acidovorans en pacientes críticos, con neumonía grave SARS CoV-2, sin
antecedentes de inmunocompromiso, en Hospital Posadas, durante la Pandemia.
Puede ser difícil establecer su
patogenicidad, pero dado a que no se aislaron otros microorganismos en
cultivos, se lo considero como patógeno y se efectuó tratamiento con
carbapenemes, dado a que no hay reportes de resistencia a ellos.
Conclusión: Consideramos este caso de especial interés,
dado a que se trata de un patógeno inusual, que debe ser evaluado dentro de los
nuevos gérmenes emergentes post Pandemia COVID 19, en las Infecciones asociadas
al cuidado de la salud del paciente crítico, el cuál debe también debe ser
incluido dentro de la población de pacientes inmunocomprometidos.
0079 Adecuación calórico-proteica
en pacientes con COVID 19 ventilados con soporte nutricional
A Aliscioni(1), V
Gonzalez(1), U Zaya(1), C Galletti(1), P Calcagno(1), Y Saldivar(1), F
Irades(1), N Kessler(1), R Alvarez Vizzoni(1)
(1) Sanatorio Allende
Introducción: La terapia nutricional es un componente
fundamental de la atención estándar de los pacientes con COVID-19. La
desnutrición severa y la pérdida de masa muscular pueden influir en la gravedad
de la enfermedad COVID-19 y se conocen como factores de riesgo de mortalidad.
Objetivos: Describir qué proporción del requerimiento
calórico-proteico se cubrió en pacientes con COVID-19 ventilados al día 7 y día
15 del inicio de soporte nutricional, analizar qué porcentaje del requerimiento
calórico se encuentra cubierto por la sedación y evaluar si el decúbito prono
influyó en el logro del objetivo calórico-proteico.
Materiales y métodos: Estudio observacional, transversal,
ambispectivo. Se incluyeron pacientes ingresados en la unidad de cuidados
intensivos (UCI) del Sanatorio Allende Nueva Córdoba con
diagnóstico de COVID-19 ventilados que
requirieron soporte nutricional, que cumplieran con los criterios de inclusión.
Resultados: De los 90 pacientes estudiados, un 56%
presentó obesidad y un 40% sobrepeso y el 95% tuvo bajo riesgo nutricional. El
97% de los pacientes llegó al objetivo nutricional a los 7 días. El porcentaje
de calorías que se encontró cubierto por nutrición enteral a los 7 días fue
menor al 80% en el 74% de los pacientes y a los 15 días el 61% tuvo un aporte
calórico > 80%. El porcentaje calórico cubierto por la sedoanalgesia a los 7
días fue >30% en 59% de los pacientes y a los 15 días el 77% igual o menor
al 30%. El porcentaje de proteínas cubierto a los 7 días fue >80% en el 94%
de los pacientes, y a los 15 días >80% en el 84% de los pacientes. El 92% de
los pacientes requirió de decúbito prono.
Conclusión: El porcentaje de calorías cubierto por
nutrición enteral más la sedoanalgesia a los 7 días fue mayor que el objetivo
nutricional, indicando sobrealimentación. Con respecto al aporte en proteínas,
a los 7 y 15 días se logró el objetivo nutricional en la mayoría de los
pacientes. El decúbito prono no imposibilita el logro de los objetivos
calórico-proteicos del paciente.
0080 HEPATOTOXICIDAD
RECIDIVANTE POR INTOXICACION O INTENTO AUTOLITICO CON PARACETAMOL
I Espinoza(1), I
Espinoza(2), D Bautista(2), E Gonzales(2), J Gomez(2), R Patiño(2), M
Piaggio(2), L Coro(2), S Padilla(2), R Cueto(2), L Veizaga(2), P Corral(2), J
Castrezana(2), M Mendoza(2), L Vindigni(2)
(1) Higa Evita De Lanus. (2) Hospital Evita
De Lanus
Introducción: El paracetamol es el medicamento más
utilizado en el mundo, de venta libre, en todas las presentaciones
farmacológicas y asociación con múltiplesfármacos.Según un informe realizado
por la Asociación Toxicológica Argentina, en 2021, el número de personas intoxicadas
por analgésicos ascendió a 660 en todo el país. Del total, 18 fueron ingestas
intencionales de paracetamol, y 8 tentativas suicidas.Hay pacientes que en el
manejo con tratamientocompleto pueden presentar recidiva de fallo hepático o
ser tardía la sintomatología que es lo que presento nuestro paciente.
Objetivos: Reportar el caso de un paciente con
intoxicación por paracetamol en intento autolítico, revisar bibliografía y
resaltar el mantener el tratamiento con n-acetilcisteina hasta mejoría de
enzimas hepáticas.
Métodos: Se recogerán datos de la Historia Clínica de
la presentación y evolución del paciente, se analizará la bibliografía obtenida
con métodos estructurados de búsqueda bibliográfica y categorización de
resultados en base a la calidad de evidencia
Resultados: Masculino de 16 años, antecentes de
depresión, ingresa por intento autolítico tras consumir 20 gr de paracetamol,
se realiza protocolo de manejo con interconsulta al CNT htal. Posadas donde se
envían muestras de sangre y orina para dosaje de paracetamol, e inicia
tratamiento con N-AC. Recibió dosis de carga con N-AC (140 mg/kg) y continua
con mantenimiento (70mg/kg) cada 4 hs según lo indicado. Completo 17 dosis
total. A las 72 hs del ingreso, presenta Falla Hepática Aguda, elevación de
enzimas hepáticas Y alteración de coagulograma. Encefalopatía grado 1. Se
deriva al Hospital del Cruce donde se reinstauro tratamiento con recidiva sin
llegar al trasplante hepático. Posterior alta médica y seguimiento por
ambulatorio.
Conclusión: El riesgo de intentos autolítico por
depresión con medicamentos de venta libre como paracetamol,se debe tomar en
cuenta la sintomatología tardía pese a recibir lo que estipula el protocolo
habitual en estos pacientes y se debe mantener el tratamiento hasta no
presentar síntomas.
Referencias: Wong A, McNulty R, Taylor D, Sivilotti M,
Greene S, Gunja N, et al. The NACSTOP trial: A multicenter, cluster-controlled
trial of earlycessation of acetylcisteine in acetaminofenoverdose.
Hepatology.2019;69(2):774-784.
https://www.toxicologia.org.ar/wp-content/uploads/2016/04/paracetamol_ata.pdf

0081 A PROPOSITO DE UN CASO
PERICARDITIS TUBERCULOSA
D Nuñez(1), D
Soruco(1), LM Lupaty(1), C Merida(1), C Sanchez(1), D Becerra(1), K Sivila(1),
I Navajas(1), W Olguin(1), E Arancibia(1)
(1) Hospital San Juan De Dios.
Introducción: La pericarditis tuberculosa es una
manifestación extrapulmonar infrecuente de la tuberculosis (TB), con una
incidencia de presentación menor al 4% de todos los casos de la enfermedad.
Caso clínico: Paciente masculino de 22 años, sin
antecedentes, cuadro clínico caracterizado por disnea de esfuerzo progresiva
que llega a clase funcional IV y se asocia a precordalgia. Al examen físico
presenta pulsos disminuidos, R1 y R2 hipofonéticos, ingurgitación yugular.
Electrocardiograma con taquicardia supraventricular mas supradesnivel ST, DII,
DIII, AVF , V4 , V6, DI, que revierte espontáneamente. Ecocardiograma, función
sistólica deprimida FEY 41%, cavidades derechas dilatadas TAPSE de VD deteriorada.
Derrame pericardico severo, con colapso diastólico de cavidades derechas.
Pericardiocentesis diagnostica se obtiene debito purulento. Se realiza ventana
pleuro-pericárdico con toma de cultivo. Genexpert de líquido pericardio:
Positivo para Mycobacterium tuberculosis. Se inició tratamiento con drogas de
primera línea y corticoterapia. Mejoría clínica, estable hemodinámicamente,
pasa a sala general.
Discusión: La pericarditis tuberculosa es una rara
manifestación extrapulmonar que afecta a menos del 4% de los pacientes con
tuberculosis (TB), con alta morbimortalidad ante diagnósticos tardíos,
especialmente en aquellos pacientes inmunocomprometidos. Su presentación es
inespecífica y la sintomatología deriva de la velocidad de instauración del
derrame pericárdico, registrándose casos mortales debido a taponamiento
cardiaco.
Conclusiones: La pericarditis tuberculosa, manifestación
infrecuente, tiene morbi-mortalidad elevada; con un diagnóstico oportuno y
tratamiento temprano podría obtenerse la resolución del cuadro. Sin embargo, su
diagnóstico es un desafío, dado que la presentación clínica es inespecífica.
Deben combinarse estudios de imagen y microbiológicos asociados a factores
epidemiológicos para su confirmación.
0082 PRESENTACIÓN CASO DE
SÍNDROME DE KARTAGENER
D Bautista(1), D
Bautista(2), I Espinoza(2), E Gonzales(2), J Gomez(2), R Patiño(2), M
Piaggio(2), L Coro(2), S Padilla(2), R Cueto(2), L Veizaga(2), P Corral(2), J
Castrezana(2), M Mendoza(2), L Vindigni(2)
(1) Higa Evita De Lanus. (2) Hospital Evita
De Lanus
Introducción: El Síndrome de Kartagener , también conocido
como discinesia ciliar primaria (DCP), es una enfermedad genética rara en la
que algunos elementos celulares no funcionan correctamente. Este trastorno
genético provoca alteraciones en la motilidad ciliar debido a mutaciones en
diferentes genes, tríada clínica característica situs inversus total, sinusitis
crónicas y bronquiectasias. lo que conlleva a un funcionamiento deficiente de
estas estructuras.
Objetivos: Reportar el caso de un paciente con sospecha
síndrome de kartagener y resaltar la utilidad de estudios imagenologicos y la
revisión bibliográfica de casos reportados.
Métodos: Presentación de caso con datos recogidos de
la historia clínica y evolución de paciente y de analizar la bibliografía
obtenida con métodos estructurados de búsqueda bibliográfica.
Resultados: Hombre de 73 años con antecedentes de HTA,
obesidad, EPOC tratamiento en broncodilatadores. neumonías a repetición,
sinusitis crónica. acudió por cuadro persistente de tos, disnea de moderado
esfuerzos, taquipnea, sudoración. Al examen físico destaco: saturación de
82%con FIO2:21%, cianosis discreta. Se realiza tomografía tórax, abdomen, donde
se visualiza situs inversus total, más bronquiectasias bilaterales. Donde el
diagnóstico fue de forma casual por la sintomatología y los estudios
complementarios de síndrome de Kartagener (por dextrocardia, sinusitis y bronquiectasias).
Conclusiones: El Síndrome de Kartagener tiene la
prevalencia es de 1/60.000. El situs inversus viene condicionado, consecuencia
actividad defectuosos los cilios nodales embrionarios.La sinusitis crónica es
constante, así como la hipoplasia de los senos paranasales, sobre todo, del
frontal, consecuencia del defecto eutrófico de una mucosa enferma. Las
bronquiectasias están presentes en más de 80%. La biopsia del epitelio nasal es
una técnica que proporciona algunos datos sobre todo si se utiliza la microscopía
electrónica para visualizar las características y el movimiento de la
ultraestructura ciliar. Sin embargo, tiene valor limitado porque las
alteraciones observadas no son siempre específicas y porque además no informa
sobre la función ciliar que es el aspecto más importante.
Referencias: 1. Kartagener M. ZurPathogenese der
Bronchiectasien. B LetrKlin Tuberk.1993;(83):489-501.
2. Revhabanciencméd v.10 n.1 Ciudad de La
Habana ene.-mar. 2011
http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1729-519X2011000100007.

LM Lupaty(1), C
Merida(1), D Soruco(1), C Sanchez(1), D Nuñez(2), D Becerra(1), R Altamirano(1),
R Figueroa(1)
(1) Hospital San Juan De Dios. (2) Acosta
Introducción: La neurocisticercosis es una de las
principales causas de epilepsia adquirida en todo el mundo y es endémica en las
regiones subdesarrolladas y en desarrollo. Los síntomas neurológicos son
múltiples y, a menudo, inespecíficos, por lo que la neurocisticercosis plantea
un desafío diagnóstico.
Caso clínico: Masculino de 61 años, sin antecedentes
patológicos, cuadro clínico súbito de 30 minutos de evolución caracterizado por
deterioro del sensorio, con relajación de esfínteres, cefalea de moderada a
gran intensidad durante el día, tratada con AINES. Al ingreso a la guardia con
Glasgow 13/15, pupilas isocóricas sin foco motor. Glucemia dentro de
parámetros, TC encéfalo s/c, no se evidencia lesiones isquémicas ni
hemorrágicas, hidrocefalia leve, Con caída de Glasgow de 10/15 (M:5 O:2
V:3).RMN de cerebro, se descarta ACV isquémico y hemorrágico en las diferentes
secuencias, se evidencia lesión quística en III ventrículo hacia el Conducto
Silviano. A las 3 horas con caída de Glasgow 4/15 (M: 2 V:1 O:1), se realiza
manejo avanzado de la vía aérea, nueva TC encéfalo muestra dilatación
ventricular, dilatación de astas occipitales y temporales más signos clínico de
hipertensión endocraneana, índice de Evans de 0.40 que no se evidenciaba en la
tomografía previa se realiza colocación de válvula de derivación ventriculoperitoneal.
Serologia IgM Positiva para Neurocisticercosis, LCR; Negativo. Se inició
tratamiento con albendazol y Corticoterapia. El paciente tuvo una resolución
completa de sus síntomas y dado de alta.
Caso clínico: El caso que se presenta es un paciente con
cefalea más alteración del estado de conciencia, enmarcado en cuadro
neurológico, cuyo diagnóstico diferencial abarca: ACV , meningoencefalitis,
absceso cerebral piógeno o granuloma micótico, (TCE) y tumor cerebral primario
o metastásico.
Conclusiones: La neurocisticercosis ha dejado de ser una
infección excepcional. Al ser la enfermedad parasitaria más importante del
sistema nervioso central y la causa más frecuente de epilepsia adquirida en los
países en desarrollo, debemos familiarizarnos con los diferentes hallazgos
radiológicos de la enfermedad y tenerla en cuenta dentro del diagnóstico
diferencial de lesiones intracraneales múltiples.


0084 A PROPOSITO DE UN CASO
PIELONEFRITIS ENFISEMATOSA
D Nuñez(1), LM
Lupaty(1), D Soruco(1), C Sanchez(1), C Merida(1), D Becerra(1), K Sivila(1), R
Altamirano(1)
(1) Hospital San Juan De Dios
Introducción: La pielonefritis enfisematosa es una urgencia
urológica, grave y de alta mortalidad, pero de baja frecuencia, que suele
presentarse en población con factores de riesgo, dentro de los que destacan la
diabetes mellitus tipo 2, la uropatía obstructiva, el etilismo y la
inmunosupresión.
Caso clínico: Femenina de 64 años con antecedente de
Diabetes Mellitus 2 e infecciones urinarias a repetición, cuadro clínico de 7
días alzas térmicas no cuantificadas, dolor abdominal en región lumbar
izquierda, disuria, evoluciona con alteración del estado de sensorio falla
multiorgánica. Examen físico estuporosa, pupilas isocóricas fotoreactivas, no
foco motor, no signos meníngeos, inestable desde el punto de vista
hemodinámico. Con antibiótico de amplio espectro.
EGO: Patológico, Hemocultivo x2: Negativos,
Cultivo de Punción Lumbar Negativo, TC encéfalo y tórax s/c sin
particularidades. TC tórax abdomen y pelvis s/c objetiva gas pararrenal y
destrucción del parénquima renal izquierdo, en contexto de pielonefritis
enfisematosa, por inestabilidad hemodinámica y estado crítico, se realiza
Nefrostomía izquierda percutánea guiada por Tomografía, se punciona y se extrae
160cc de debito purulento. Urocultivo E. Coli BLEE, Cultivo de Absceso E. Coli
BLEE.
A los 8 días de su internación evoluciona sin
soporte de vasoactivos, con resolución de la fallas orgánicas, se inicia
protocolo de desacople, weaning exitoso, con evolución favorable es dada de
alta.
Discusión: En la pielonefritis enfisematosa se requiere
de la acertada sospecha clínica y el uso adecuado de los exámenes
complementarios, en particular la tomografía axial computarizada. La sospecha
clínica acertada y las conductas intervencionistas tempranas son esenciales,
para modificar el pronóstico y reducir la mortalidad
Conclusiones: La pielonefritis enfisematosa es una
enfermedad renal necrotizante causada frecuentemente por Escherichia Coli, la
diabetes mellitus y la obstrucción proporciona un nicho favorable para el
desarrollo de la infección fulminante, a pesar de los esfuerzos sigue siendo
una de las infecciones urológicas con mayor mortalidad, gracias a los avances
en los métodos radiológicos y radiología intervencionista y la efectividad de
la antibioticoterapia se ha logrado modificar la modalidad del manejo hacia la
preservación renal.
![]()
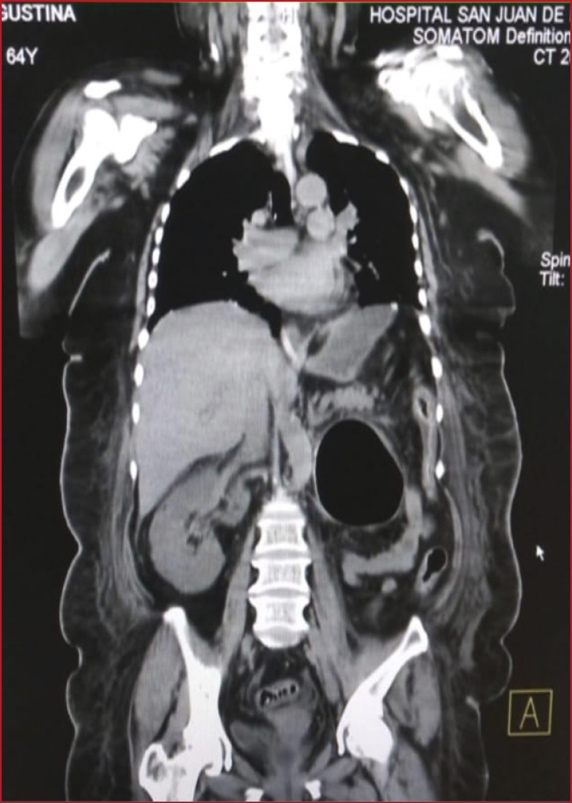
0085 TRAQUEOSTOMIA PERCUTANEA
EN VIA AERA DE EMERGENCIA. REPORTE DE CASOS
L Branco(1), P
Pratesi(1), D Czerwonko(1), G Mast(1), V Pousa(1), MJ Chuquin(1)
(1) Hospital Austral
Introducción: La traqueostomía percutánea (TP) es un
procedimiento habitual en áreas de cuidados críticos. Su indicación está
frecuentemente relacionada con el requerimiento de ventilación mecánica
prolongada. Por el contrario, en situaciones de emergencia, cuando la intubación
orotraqueal no es posible, la cricotirotomía es la técnica de elección.
Sin embargo, en nuestra institución contamos
con operadores con mayor entrenamiento en la realización de TP que
cricotirotomia.
Casos clínicos: Se describen dos casos de pacientes con falla
ventilatoria secundaria a obstrucción de la vía aérea de diferente etiología.
El primer caso se trata de un paciente joven
con traumatismo cervical y evidencia tomografica de hematoma cervical con
compresion extrínseca de la vía aérea. El segundo caso es un paciente con
cáncer de esófago con infiltracion de la laringe.
Se realizó traqueotomía percutánea con
técnica de Ciaglia modificada. Se colocó en ambos casos canula con balon y se
conecto a ventilación mecanica. No se registraron complicaciones. No se
requirió nuevo procedimiento para asegurar vía aérea de manera definitiva.
Los pacientes presentaron buena evolución
respecto de su vía aérea.
Discusión: Ante la imposibilidad de intubar/ventilar a
un paciente las guías recomiendan la realización de cricotirotomía. Sus
beneficios estan ligados al tiempo del procedimiento y riesgo de complicaciones
en relacion a la traqueostomia quirúrgica. Sin embargo, no existe aún
suficiente casuística comparativa entre cricotirotomía y TP.
Según los reportes de casos, los tiempos del
procedimiento no se prolongan y no se documentaron mayores complicaciones.
Conclusión: La TP para el manejo de la vía aérea de
emergencia en pacientes no ventilables/ no intubables debe ser considerada una
opción en instituciones que cuenten con operadores entrenados.
0086 HIPERACTIVIDAD SIMPATICA
PAROXISTICA. REPORTE DE CASO
F Kulik(1), A
Vargas(1), L Marzoratti(1), F Falcon(1), L Braccini(1), C Lopez(1), A
Piacenza(1), J Cialzeta(1)
(1) Instituto De Cardiologia De Corrientes.
Introducción: La hiperactividad simpática paroxística (HSP)
es una urgencia neurológica potencialmente letal secundaria a múltiples
lesiones cerebrales agudas adquiridas. Se caracteriza por rasgos clínicos de
aparición cíclica y simultánea, consecuencia de una descarga simpática
exacerbada. El diagnóstico es clínico, requiriendo elevados índices de alerta.
Actualmente no existen criterios diagnósticos homogéneos que estén ampliamente
difundidos y validados. Los pilares terapéuticos se asientan sobre el reconocimiento
precoz, evitar insultos secundarios y el desencadenamiento de los paroxismos.
Cuanto más tarde en reconocerse el síndrome, peores serán los resultados.
Presentación del caso: El 19/02/2023 paciente, sin antecedentes
patológicos conocidos, evoluciona con ángor clase funcional IV, con perdida de
conciencia, por lo que fue llevada a centro de su localidad, siendo
posteriormente trasladada a nuestro centro, ingresando a servicio de
emergencias con diagnóstico de muerte súbita y síndrome post paro, con escala
de coma glasgow 3/15, evolucionando intrainternacion con complicaciones como,
shock séptico por germen multirresistente, síndrome de distres respiratorio severo,
con evolución neurológica tórpida, llegándose en marzo de 2023 al diagnóstico
de HSP, iniciándose tratamiento farmacológico, lográndose mejoría neurológica
con posterior inicio de rehabilitación motora. Encontrándose actualmente en
óptimas condiciones.
Discusión: Nuestra paciente presentó en la resonancia de
cerebro realizada signos restrictivos a nivel de las convexidades mediales y
posteriores de ambos tálamos ópticos que sugieren daño hipóxico-isquémico por
hipoflujo, siendo esta lesión una de las principales causas de HSP, que en
conjunto con la evolución clínica característica de esta enfermedad y mediante
la utilización de la “Escala de Gravedad de Presentación Clínica” y la
“Herramienta de Probabilidad Diagnostica”, concluimos en el diagnóstico de HSP,
lo que nos permitió el inicio del tratamiento con la posterior mejoría de la
paciente.
Conclusión: Es una urgencia neurológica real y
potencialmente letal. Su diagnóstico es clínico, siendo para ello necesario un
alto índice de sospecha. El retraso diagnóstico-terapéutico puede tener
consecuencias devastadoras en estos pacientes. La meta es lograr un tratamiento
precoz e intensivo, optimizando al máximo las posibilidades de rehabilitación.

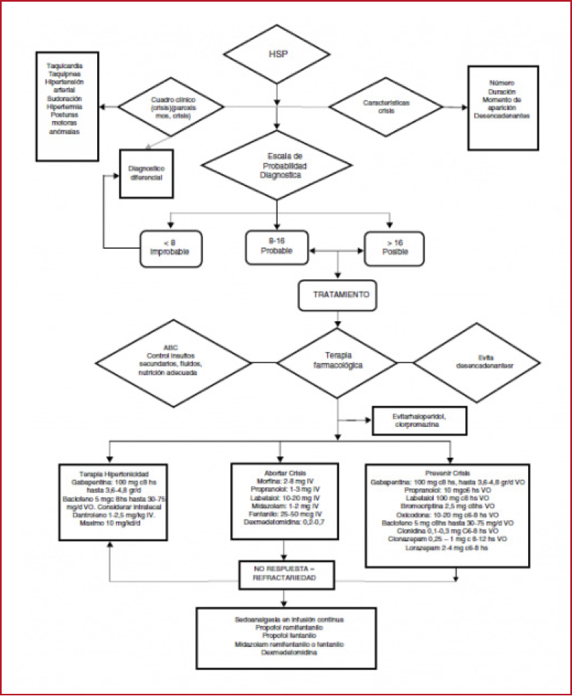
0087 A PROPÓSITO DE UN CASO:
EMPIEMA SUBDURAL
C Sanchez(1), LM
Lupaty(1), C Merida(1), D Soruco(1), D Nuñez(1), R Altamirano(1), D Becerra(1),
K Sivila(1), J Rivera(1)
(1) Hospital San Juan De Dios
Introducción: El empiema subdural es una acumulación de
material purulento entre la duramadre y la aracnoides. Es una complicación
potencialmente mortal de la sinusitis paranasal, la otitis, o la mastoiditis.
Caso clínico: Paciente masculino de 40 años, sin
antecedentes patologicos , cuadro clínico de 1 mes de evolución caracterizado
por otalgia izquierda, diagnosticado como otitis media supurativa con
tratamiento irregular con antibióticos y analgésicos , cuenta con TC de
encéfalo S/C donde se evidencia neumoencefalo frontotemporal izquierdo.
Neurológico Glasgow 4/15 pupilas isocóricas, y rigidez de nuca, inestable desde
el punto de vista hemodinámico . Se realiza cultivos correspondientes, PL con
obtención de líquido francamente purulento, se inicia soporte con
antibioticoterapia de amplio espectro; sometido a craniectomía frontoparietal
izquierda para drenaje de absceso en dos oportunidades. Rescates de
hemocultivo, LCR y absceso que reporta una KLEBSIELLA PNEUMONIAE: se dirige
antibioticoterapia según esquema con meropenem. A sus 16 días de internación,
con resolución de falla de órganos, con weaning exitoso es dado de alta por
nuestro servicio, paciente con secuelas neurológicas importantes.
Discusión: El síndrome clínico clásico se caracteriza
por una enfermedad febril aguda que está puntuada por un rápido deterioro neurológico
progresivo, y si no se trata, eventualmente conducirá a un coma con un
desenlace fatal. El tratamiento de pacientes con empiema subdural consiste en
la evacuación quirúrgica inmediata y un tratamiento antibiótico por 4 a 6
semanas.
Conclusiones: El empiema subdural se asocia con una alta
incidencia de morbilidad (es decir déficit neurológico), porque los pacientes
muy enfermos que habrían muerto en el pasado ahora sobreviven con secuelas
neurológicas. El diagnóstico y tratamiento temprano, la localización más
precisa con TC de encéfalo, el drenaje sinusal temprano y el reconocimiento del
papel destacado de los anaerobios en la enfermedad redujeron la tasa de
mortalidad en Empiema Subdural.
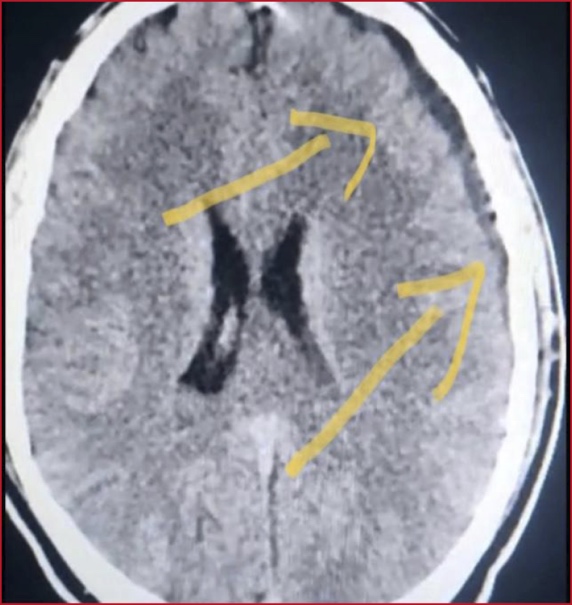
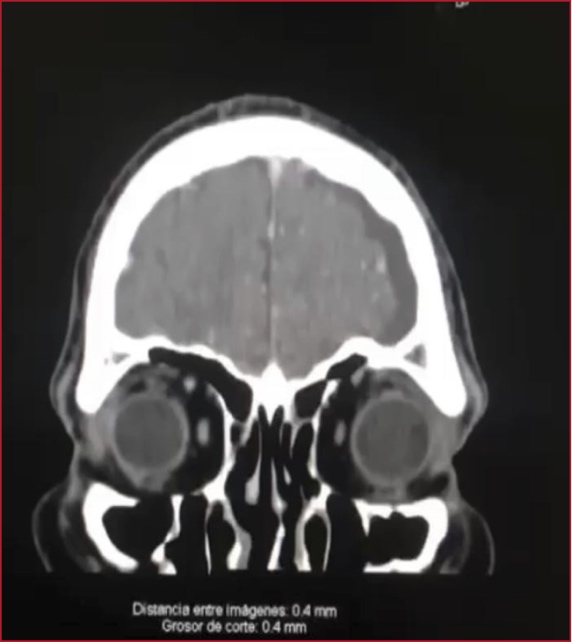
0088 IMPACTO DEL TRABAJO
MULTIDISCIPLINARIO SOBRE INFECCIONES ASOCIADAS A CATETER
F Monsalve(1), P
Pratesi(1), J Alvarez(1), W Cornistein(1), V Pousa(1), MA Salas(1), L
Navarro(1), JR Campos(1), E Bellone(1)
(1) Hospital Austral
Introducción: Las infecciones asociadas a catéter (IAC) son
causa importante de morbimortalidad del paciente crítico.
De igual modo que otras infecciones
nosocomiales las IAC son prevenibles mediante la aplicación de protocolos que
incluyan capacitación del personal, vigilancia activa y trabajo
multidisciplinario.
En el hospital iniciamos en 2021 un proyecto
de mejora dirigido a reducir las IAC que tuvo un fuerte impacto positivo.
Presentamos a continuación este proyecto y
sus resultados con el objetivo de exponer la importancia del trabajo
multidisciplinario, la capacitación del personal y el establecimiento de
protocolos.
Metodología: El proyecto está a cargo de un equipo
multidisciplinario integrado por médicos y enfermeros de los servicios de
cuidados intensivos y control de infecciones.
La estrategia consiste en el uso de checklist
durante la colocación, la implementación de bundles de prevención y auditorias
diarias que controlen la aplicación de los mismos. Estas últimas llevan a toma
de conducta en caso de detectarse incumplimiento.
El equipo completo se reúne dos veces por
mes. Se realiza una devolución de las auditorias y en casos donde existe un
nuevo evento de IAC se hace un análisis del caso para detectar los riesgos y
oportunidades de mejora.
La evaluación de resultados se hace mediante gráficos de comparación
percentilar (graficos1y2) donde se comparan los resultados del periodo evaluado
en relación a la media característica de la unidad.
Resultados: El desarrollo de este proyecto se implementó
a partir del enero del 2022.
Los resultados obtenidos durante el primer
trimestre llevaron a la toma de conductas activas aumentando las capacitaciones
del personal y auditorias.
A partir de la aplicación de estas medidas se
redujo significativamente la tasa de IAC en nuestra unidad. Actualmente con una
tasa de 0 IAC sostenida en los últimos tres trimestres.
Conclusión: La formación de un equipo multidisciplinario
que trabaje de manera activa para la prevención de IAC fue el primer paso de un
proyecto de mejora que demostró tener un impacto positivo en la atención de
nuestros pacientes.
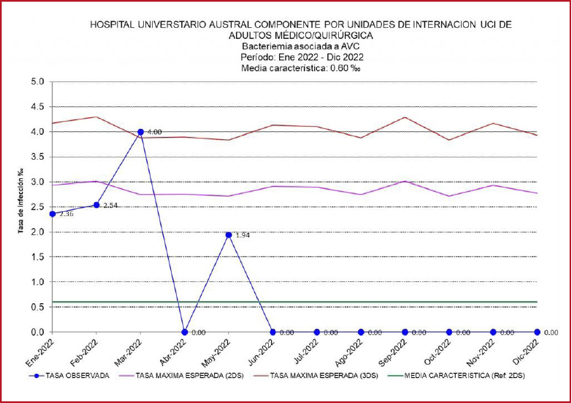
J Villegas(1), P
Ginger(1), A Pablo(1), J Maximiliano(1), I Lorena(1), P Vanina(1), K
Fernando(1), M Marcos(1), l puerto(1)
(1) El Carmen Osep Mendoza.
La trombocitopenia (menor a 150.000
plaquetas/mm3) en pacientes con sepsis se asocia con alta morbilidad y
mortalidad. Sin embargo, se ha investigado poco el impacto del descenso
relativo de plaquetas en pacientes sépticos durante las primeras 72 horas de
ingreso a Unidades de Terapia Intensiva (UTI).
Este estudio retrospectivo unicéntrico buscó
determinar si un descenso del 30% en el recuento plaquetario en las primeras 72
horas de internación en UTI se relacionaba con la mortalidad a los 28 días en
pacientes con diagnóstico de sepsis. Se comparó con el efecto de marcadores
pronósticos conocidos como APACHE II y SOFA, y la presencia de trombocitopenia
durante la primera semana.
Se incluyó pacientes adultos con sepsis
ingresados a la UTI entre enero de 2022 y febrero de 2023. Se excluyeron
aquellos con trombocitopenia por causas distintas a la sepsis. Se realizaron
análisis de supervivencia univariados y multivariados.
En 70 pacientes ingresados, 54,5% presentó trombocitopenia durante la
primera semana y 21,4% mostró descenso del 30% en las primeras 72 horas.
Fallecieron 31 pacientes (44,3%), de los cuales el 51,6% tenían
trombocitopenia. No se encontraron diferencias significativas en edad ni
duración de la estancia en la UCI entre sobrevivientes y fallecidos, pero sí en
los puntajes SOFA y APACHE II. El análisis mostró que el descenso del 30% en
las primeras 72 horas se asociaba con un mayor riesgo de mortalidad (hazard
ratio 2,7; IC95 1,22-5,98, p=0.014) en el análisis univariado (fig 1). Al
ajustar por edad, género, presencia de plaquetopenia en la semana, SOFA y
APACHE II el hazard ratio aumentó a 3,22 (IC95 1.16-8.97, p=0.025).
Un descenso del 30% en el recuento
plaquetario en los primeros tres días de ingreso a la UCI se relaciona con una
mayor mortalidad en pacientes sépticos. Estos hallazgos resaltan la importancia
de evaluar el descenso relativo de plaquetas como un indicador temprano del
pronóstico en pacientes sépticos.

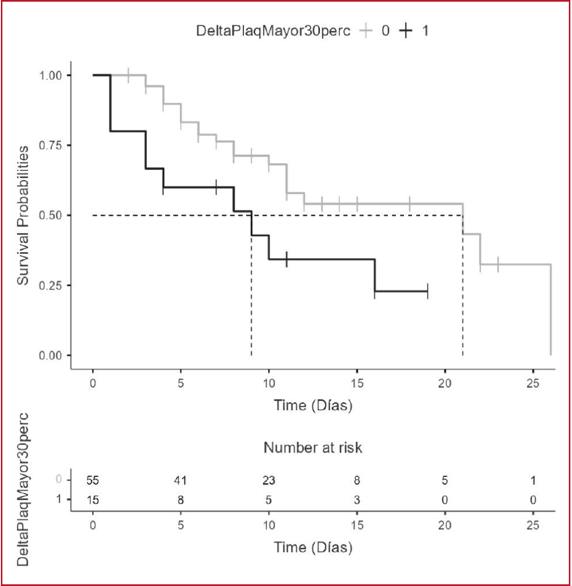
0090 CASO CLÍNICO: SÍNDROME
UREMICO HEMOLÍTICO
A Pablo(1), P
Ginger(1), J Maximiliano(1), P Vanina(1), K Fernando(1), M Marcos(1), j
villegas(1), l puerto(1)
(1) El Carmen Osep Mendoza
Introducción: El Síndrome Uremico Hemolítico (SUH) es una
microangiopatía trombótica (MAT) que presenta trombocitopenia, anemia
hemolítica no inmune y fallo renal agudo (FRA), producido por la cepa E. Coli
O157:H7 (mediante efecto citotóxico de la toxina Shiga), encontrada en aguas,
vegetales y carnes contaminadas.
Presentación: Paciente de 61 años con código B20,
Hipertensión arterial (HTA) y tabaquismo actual que ingresa por dolor abdominal
difuso, cólico, fiebre y diarrea de 5 días.
Ingresa en regular estado general, lúcida,
afebril, taquicárdica, normotensa, FR: 20 rpm, SatO2: 96% a 2L. Abdomen
distendido, doloroso a la palpación superficial y profunda de manera difusa,
RHA conservados. Se solicita analítica, Hemocultivos x2, coprocultivo, fresco y
filmarray de materia fecal: negativos. Inicia tratamiento con metronidazol y
ciprofloxacina. Por anuria de 12hs y FRA comienza con terapia de reemplazo
renal (TRR). A las 48hs presenta: Hto: 18%, Hb: 6,1 g/dl, VCM: 84 fL, HCM: 30
pg, CHCM: 36 g/dl, RDW: 19,2%, moderada anisocitosis, discreta microcitosis,
aislados esquistocitos, leucocitos: 26.370/mm3, NS: 20.300/ mm3, NC: 6%,
uremia: 97 mg/dl, creatinina: 3,92 mg/dl, GOT: 53 UI/L, GPT: 53,2 UI/L. Por
mala evolución ingresa a quirófano, se realiza hemicolectomía derecha ampliada.
Intercurre con crisis convulsiva y ACV
isquémico con necesidad de trombolisis. Por sospecha de SUH vs. púrpura
trombocitopénica trombótica comienza con plasmaféresis sin respuesta y se
solicita Ac IgM para E.Coli: positivo.
Discusión: Presentamos una paciente de sexo femenino,
sin antecedentes familiares, que ingresó con diagnóstico clínico de MAT,
abdomen agudo quirurgico y FRA con necesidad de TRR de urgencia, posteriormente
se otorga alta hospitalaria con internacion domiciliaria.
Dada su muy baja incidencia, este caso
representó un desafío para efectuar en forma precoz el correcto diagnóstico
diferencial y el inicio precoz del tratamiento.
Conclusión: El SUH es una patología con una incidencia de
0.05 casos por c/ 100.000 hab. en el adulto. El diagnóstico debe sospecharse en
pacientes con gastroenteritis que presenten disentería, FRA, trombocitopenia y
anemia hemolítica. El objetivo del tratamiento es el sostén con cristaloides
endovenosos y TRR.
AB Paez(1), LO
Gallardo(1), GG Echenique Fernandez(1), PD Astrada(1), MDC Medina(1), J
Rivera(2), L Huaiquinao(2), F Fernandez(1), R Ligarda(1), LJ Uranga(1), SN Zidarich(1)
(1) Hospital Italiano De Cordoba. (2)
Italiano De Cordoba
Introducción: La sepsis es un trastorno orgánico
potencialmente mortal causado por una respuesta desregulada del huésped a la
infección. El shock séptico, caracterizado por disfunción de uno o más órganos,
tiene graves consecuencias a nivel circulatorio, celular y metabólico. En la
patogénesis de la disfunción circulatoria se involucran la hipovolemia,
vasoplejia y depresión miocárdica.
Objetivos: Predecir el aumento de la mortalidad en
pacientes con shock séptico y compromiso miocárdico.
Materiales y métodos: Estudio prospectivo observacional de cohorte
en Terapia intensiva del Hospital Italiano de Cordoba. Se incluyeron pacientes
mayores de 18 años con diagnóstico de shock séptico, y se excluyeron a los
menores de 18 años. Se utilizaron dos scores de gravedad, APACHE II y SOFA,
para evaluar la gravedad de los pacientes. Se utilizó la técnica de
ecocardiografía “point of care ultrasound” (POCUS) para evaluar la función
cardíaca, tanto sistólica como diastólica, de los pacientes con shock séptico.
Resultados: La muestra consistió en 50 pacientes, en su
mayoría hombres, con una edad media de 72,8 años. Se encontró que el compromiso
miocárdico estaba presente en un 14% de los pacientes con disfunción sistólica,
y en un 58% de los pacientes con algún tipo de disfunción diastólica.
La mortalidad en la muestra fue del 62%, con
31 pacientes fallecidos y 19 dados de alta. Al comparar los scores de gravedad
con el compromiso miocárdico diastólico, se encontró que los pacientes con
disfunción diastólica tenían valores medios más altos en los scores de APACHE
II y SOFA, con diferencias estadísticamente significativas.
Conclusión: La disfunción miocárdica en pacientes con
shock séptico se asoció con una mayor mortalidad. Además, se encontró una
correlación significativa entre los scores de gravedad y la presencia de
disfunción miocárdica. La evaluación de la función cardíaca mediante
ecocardiografía en el punto de atención puede ser una herramienta valiosa para
la predicción del pronóstico en estos pacientes.

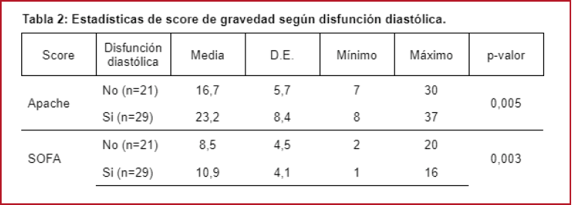
0092 PIODERMA GANGRENOSO COMO
MANIFESTACIÓN INICIAL DE ENFERMEDAD SISTÉMICA: REPORTE DE CASO
M Cruz(1), N Zelaya
De León(1), M Petasny(1), LG Duran(2), AV Millán(1), MG Montenegro
Fernández(1), NA Grassi(1), P Zorzano Osinalde(1), M Otamendi(1), FE
Espinoza(1)
(1) Hospital Municipal De Agudos Leónidas
Lucero. (2) Hospital Municipal De Agudos Leónidas Lucero - Departamento De
Ciencias De La Salud Uns
Introducción: El pioderma gangrenoso (PG) es una dermatosis
reactiva de probable etiología autoinmunitaria o neoplásica. Se caracteriza por
úlceras estériles y dolorosas, secundaria al fenómeno de patergia. Afecta a
mujeres entre 20-50 años. Debido a su etiología no infecciosa, el curso clínico
suele ser benigno si se controla la enfermedad de base. El objetivo del
presente reporte fue describir la evolución de una paciente con PG a fin de
jerarquizar la sospecha diagnóstica de enfermedades sistémicas a partir del
mismo.
Caso clínico: Paciente
femenina de 39 años con antecedentes de absceso glúteo necrotizante, que
consultó por lesiones secundarias a mordeduras de perro de una semana de
evolución. En la primera consulta se le suturó e indicó antibioticoterapia.
Presentó mala evolución, con heridas ulceradas en ambos miembros inferiores y
antebrazo izquierdo. Se realizó toilette y se internó en clínica quirúrgica.
Presentó nueva lesión ulcerada de 10cm en antebrazo derecho secundaria a lesión
por rascado. Evolucionó con progresión de lesiones en piel, shock y fallo
multiorgánico. Ingresó a terapia intensiva. Se interpretó el cuadro como PG por
biopsia compatible con proceso inflamatorio inespecífico. Se solicitó perfil
tiroideo, positivo para hipertiroidismo por enfermedad de Graves. Intercurrió
con hipogammaglobulinemia por IgG y recibió 35g de gammaglobulina inespecífica
humana por sospecha de inmunodeficiencia común variable (IDCV). Evolucionó con
mejoría de lesiones cutáneas. Luego de 43 días de internación, se otorgó alta
hospitalaria.
Discusión: El PG se caracteriza por pústulas estériles
que evolucionan a úlceras dolorosas crónicas. Suele presentarse asociada a
enfermedad sistémica y el control de la misma le otorga un curso benigno a esta
entidad. Nuestra paciente presentaba lesiones de características compatibles
con PG de tipo ulcerativo y obtuvimos asociación con hipertiroidismo por
enfermedad de Graves, para el cual iniciò tratamiento con buena evolución
clínica y remisión de las lesiones en piel.
Conclusión: Se enfatiza la importancia del PG como
diagnóstico presuntivo y disparador para el diagnóstico de patología sistémica
como ocurre con la enfermedad de Graves o IDCV. El conocimiento y control de
esta entidad le permiten un curso clínico benigno.
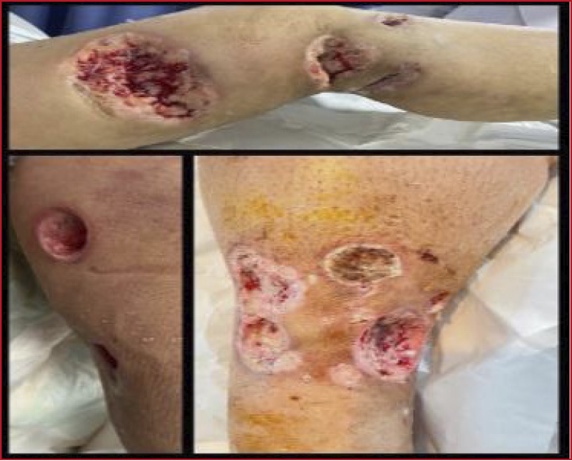
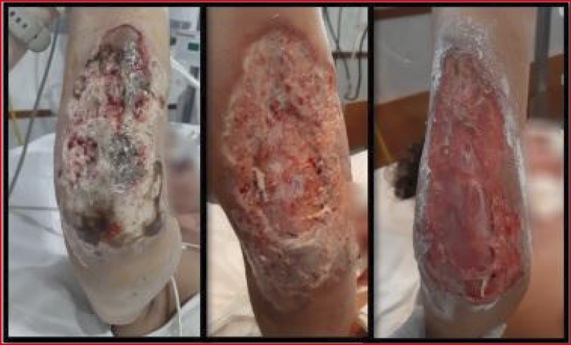
N Grassi(1), MG
Montenegro Fernández(1), P Zorzano Osinalde(1), N Zelaya De León(1), VA
Millan(1), M Cruz(1), M Petasny(1), FE Espinoza(1), M Otamendi(1), LG Duran(1)
(1) Hospital Municipal De Agudos Leonidas
Lucero
Introducción: Strongyloides stercoralis es un parásito que
tiene la capacidad de reproducirse dentro del ser humano, lo que explica su
persistencia por muchos años. Habitualmente vive en duodeno y yeyuno, ubicado
entre los enterocitos y se abre a la luz intestinal, generalmente no
sobrepasando la capa muscular. El presente reporte busca describir la evolución
de un paciente de 25 años con diarrea crónica.
Presentación de caso: Masculino de 25 años que consultó por
vómitos, dolor hipogástrico y equivalentes febriles. Antecedentes:
hipotiroidismo, colitis crónica en estudio en tratamiento con mesalazina,
múltiples consultas durante 4 años con síntomas gastrointestinales. En el último
año intercurrió con hemorragia digestiva alta (VEDA: hernia hiatal, resto
normal; rectosigmoidoscopia sin lesiones endoluminales, biopsia de mucosa
sigmoidea con patrón histológico de colitis crónica). Ingresó al hospital
crónicamente enfermo, adelgazado, mucosas hipocoloreadas, abdomen blando
doloroso, con ruidos hidroaéreos positivos. Laboratorio: hematocrito 38%,
eritrosedimentación aumentada, amilasemia y lipasa normal, anticuerpo
anti-transglutaminasa, anti-gliadina negativos, IgA normal, serologías para
HIV, hepatitis B, VDRL, citomegalovirus y Epstein-Barr negativos. Coprocultivo
no inflamatorio, flora habitual. Radiografía de abdomen: niveles hidroaéreos en
marco colónico esplénico y dilatación de asas intestinales. Se interpretó como
reagudización de enfermedad inflamatoria intestinal, inició corticoterapia.
Evolucionó con inestabilidad hemodinámica e insuficiencia respiratoria
secundaria a distrés. Pasó a Terapia Intensiva. Se realizó intubación
orotraqueal. Presentó caída del hematocrito, coagulopatía, acidosis metabólica
e insuficiencia respiratoria. Ingresó a quirófano donde se observó dilatación
de asas intestinales, aspecto acartonado en tercio terminal de íleon,
adenomegalias y petequias mesentéricas. Presentó hemoptisis, se sospechó
vasculitis por lo que inició pulso de metilprednisolona. Refractario al
tratamiento. Falleció a las 24hs de ingreso a UTI. Resultado de biopsia:
Strongyloides stercoralis (figura 1).
Discusión: En Argentina la infección por Strongyloides
stercoralis presenta una prevalencia entre 2-83%, con mayor cantidad en zonas
rurales. Existen reportes de casos con falla multiorgánica asociados a esta
parasitosis.
Conclusión: Típicamente en casos graves el diagnóstico se
confirma post mortem. El uso crónico de corticoides en este paciente aumentó la
carga parasitaria en la luz intestinal y solapó hallazgos bioquímicos
característicos como la eosinofilia. El estudio diagnóstico coproparasitológico
para Strongyloides spp presenta una sensibilidad <50%.

FJ Gutierrez(2), M
Mugno(1), PN Rubatto Birri(1), N Llovera(2), MJ Reberendo(2), SP Chapela(2), VS
Kanoore Edul(1), GE Murias(2), MO Pozo(2), A Dubin(1)
(1) Sanatorio Otamendi. (2) Hospital
Britanico De Buenos Aires
Introducción: El cociente respiratorio (CR) es la relación
entre la producción de dióxido de carbono (VCO2) y el consumo de oxígeno (VO2).
En condiciones anaeróbicas, se produce un súbito aumento en el CR.
El CR puede ser medido por el análisis de los
gases espirados por calorimetría indirecta. Se ha propuesto que la relación
entre la diferencia venoarterial de PCO2 y la diferencia de contenidos
arteriovenosos de O2 (Pv–aCO2/Ca–vO2) puede ser utilizado como un subrogante
para el CR.
Según nuestro conocimiento, estas variables
no han sido comparadas en pacientes críticamente enfermos.
Objetivos: Comparar el CR medido por calorimetría
indirecta con el radio Pv–aCO2/Ca–vO2. Nuestra hipótesis fue que las variables
no eran intercambiables.
Métodos: Fueron reclutados pacientes con shock
séptico, bajo asistencia respiratoria mecánica.
VO2, VCO2 y CR fueron registrados utilizando
calorimetría indirecta por un periodo de 30 minutos.
Al final del periodo se tomaron muestras de
sangre arterial y sangre venosa central para el cálculo del radio Pv–aCO2/Ca–vO2.
La correlación entre el CR y Pv–aCO2/Ca–vO2
fue evaluada usando el método de correlación de Pearson y se evaluó la
concordancia con el método de Bland–Altman.
Finalmente se realizó un análisis de
regresión lineal múltiple buscando los determinantes independientes de
Pv–aCO2/Ca–vO2.
Resultados: No se encontró correlación entre el CR medido
por calorimetría indirecta y Pv–aCO2/Ca–vO2 (r=-0.10, P=0.50) (figura 1). El
error sistemático entre las variables fue de 1.09, y el límite de concordancia
del 95% fue de -1.10 a 3.27.
El modelo de regresión lineal multivariado
demostró que la Hb, PCO2 venosa y la saturación venosa central de la
hemoglobina son determinantes de Pv–aCO2/Ca–vO2 (R2= 0.36, P=0.0007).
Conclusiones: Las variables no demostraron estar
correlacionadas y tienen límites de concordancia inaceptablemente altos. El
efecto Haldane y la anemia pero no el CR medido por un estándar de referencia
son determinantes de Pv–aCO2/Ca–vO2.
Nuestro estudio demuestra que Pv–aCO2/Ca–vO2
es un mal subrogante del CR y pone en duda su uso para la evaluación de la
oxigenación tisular.
0096 SINDROME POST RESECCION
TRANSURETRAL DE PROSTATA
AE Canchila De La
Espriella(1), M Rolando(1), G Gaudenzi(1), G Monti(1), K Banzer(1), J
Quiroz(1), O Ferrufino(1), M Mansur(1), D Parraga(1), K Gamarra(1), F Perez(1),
A Fernandez(1), A Gonzalez(1), J Pimentel(1), N Carlos(1)
(1) Central San Isidro
Introducción: El síndrome post RTU (resección transuretral
de próstata), descrito por primera vez 1991 por HAHN R. G., que es causado por
la absorción de soluciones libres de electrolitos, consiste en síntomas
neurológicos y cardiovasculares, secundarios a la sobrecarga hídrica y la
hiponatremia aguda causados durante el procedimiento. Los dispositivos de electrocirugía
que se utilizaban anteriormente para estos procedimientos, al tener un diseño
monopolar, eran incompatibles con el uso de soluciones que contienen
electrolitos, obligando a la utilización de soluciones libres de ellos
(glicina, sorbitol, manitol). Actualmente, con el uso cada vez más generalizado
de dispositivos bipolares o con láser este síndrome es cada vez menos
frecuente.
Objetivos: El objetivo de este caso es presentar a un
paciente con síndrome post RTU, requiriendo atención en el postoperatorio
inmediato en la unidad de cuidados intensivos.
Presentación del caso: Paciente masculino de 64 años, tabaquista, a
quien se le realizó resección transuretral de próstata programada por
hipertrofia prostática benigna, procedimiento que presentó una duración de 180
minutos, con utilización de 8 litros de agua destilada. En el intraoperatorio
intercurre con edema agudo de pulmón hipertensivo, con requerimientos de
intubación orotraqueal. Ingresa en el post operatorio inmediato a UTI. Se
realiza hallazgo de laboratorio postquirúrgico de hiponatremia severa aguda y
acidosis metabólica. Se realizó Tc de encéfalo, tórax y abdomen donde se
evidencio imagen compatible con edema pulmonar bilateral. Se interpretó dicho
cuadro como síndrome post RTU. Se realizó tratamiento con restricción hídrica,
vasodilatadores y diuréticos. Evolucionó con lesión renal aguda, requiriendo
terapia de reemplazo renal de manera transitoria.
Conclusión: Se presentó este caso por ser una
complicacion cada vez más infrecuente de este procedimiento, porque gracias al
uso de dispositivos más modernos ya no es necesaria la utilización de
soluciones libres de electrolitos durante el mismo. Esta, más el gran volumen
infundido y el tiempo prolongado de la cirugía fueron factores predisponentes
que precipitaron este síndrome en esta ocasión.

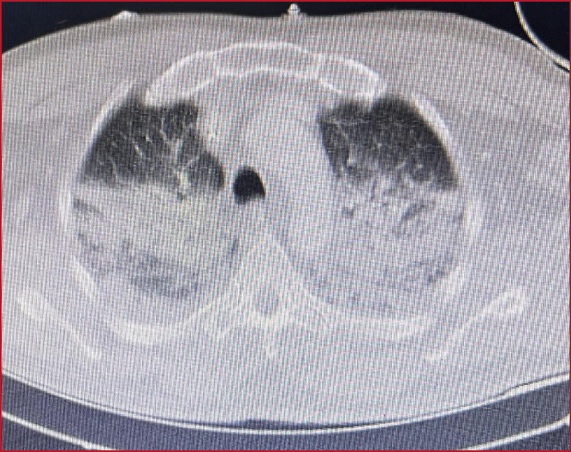
P Acosta(1), A Teves
Echazu(1), E Rodriguez(1), L Selvatici(1), L Landry(1)
(1) H. Garrahan
Introducción: La telemedicina utiliza la electrónica y
tecnologías de la comunicación para proporcionar un mayor y mejor acceso a la
salud cuando hay distancia física. Desde 2015, el Hospital Garrahan ha implementado
el programa de Tele-UCI, un modelo colaborativo e interdisciplinario para la
atención remota de pacientes pediátricos críticos. Este programa tiene como
objetivo fortalecer las capacidades locales, buscando alternativas de
diagnóstico y tratamiento que mejoren la atención del paciente y eviten
traslados innecesarios.
Objetivos: Describir la telemedicina como una
herramienta útil para disminuir el número de derivaciones evitables en
pacientes pediátricos críticos.
Metodología: Se realizó un estudio clínico descriptivo
retrospectivo que incluyó a todos los pacientes consultados a Tele-UCI entre el
01/09/2021 al 01/05/2023.
Se recopiló la información de forma
sistemática en una base de datos de tres planillas, generando indicadores para
evaluar el impacto del programa. Se registraron:
Intención inicial de derivación por parte del
centro consultante, en la planilla “percepción de expectativas” realizada
durante la primera videoconsulta.
Cantidad de derivaciones, en la planilla
“Registro de pacientes tras el cierre de la consulta de Tele-UCI”
Se calculó el porcentaje de derivaciones
evitadas en relación con los pacientes que inicialmente tenían la intención de
ser derivados.
Resultados: Durante el período de estudio, se consultaron
60 pacientes. De estos, se identificó una intención inicial de derivación en 10
casos. Al finalizar el seguimiento y completar el registro correspondiente, se
observaron 4 derivaciones. Esto indica que se logró evitar el 60% de las
derivaciones inicialmente solicitadas.
Conclusiones: La telemedicina, como herramienta de
intercambio de información a distancia , facilita el acceso a especialistas en
áreas donde no están disponibles y fomenta el trabajo multidisciplinario. Una
consulta oportuna y bien orientada puede proporcionar a los centros de origen
las herramientas necesarias, evitando derivaciones innecesarias y reduciendo
tanto los costos económicos como las implicancias personales para las familias
y el sistema de salud. El programa de Tele-UCI del Hospital Garrahan ha
demostrado ser efectivo en la disminución de derivaciones evitables, brindando
una atención especializada y de calidad a pacientes críticos pediátricos a
distancia.
P Acosta(1), S
Filippini(1), R Gallagher(1), J Fain(1), M Garcia(1)
(1) H. Garrahan
Introducción: La simulación in situ es una metodología
educativa que busca mejorar las habilidades clínicas y el trabajo en equipo en
un entorno realista y seguro.
Objetivos: Analizar la percepción de los participantes
sobre el programa de simulación in-situ en UCIP y su impacto en el desarrollo
profesional y calidad de atención al paciente.
Materiales y Métodos: Estudio exploratorio, descriptivo. Población
en estudio: médicos en formación en terapia intensiva pediátrica del Hospital
Garrahan del 15/06/2021 al 01/05/2023.
Se realizó un entrenamiento continuo de
resolución de casos clínicos, focalizando en el entrenamiento de habilidades
clínicas, comunicación y trabajo en equipo. Se realizaron 244 capacitaciones en
61 encuentros (Figura 1). Posteriormente se encuestó a los participantes para
evaluar su percepción. Se utilizó un enfoque cualitativo, recolectando los
datos en un cuestionario anónimo estandarizado con una escala Likert de 4
niveles.
Resultados: El 80% de los participantes respondieron la
encuesta (n 29). El 96.6% considera que la actividad se asemeja a la práctica
real; les ha aportado competencias; reforzado conocimientos y mejorado hábitos,
habilidades y destrezas necesarias para resolver situaciones críticas.
Considerando que ha sido útil en su proceso de formación profesional.
El 89.6% refieren haber ganado más seguridad
en la toma de decisiones; haber obtenido más herramientas de liderazgo y
mejorado sus habilidades de comunicación con el equipo frente a situaciones
críticas.
El 68.9% ha experimentado una disminución en
su nivel de estrés frente a situaciones críticas.
El 93.1% se muestra satisfecho con la
actividad y considera que ha cumplido sus expectativas (Gráfico 2).
Conclusiones: Este estudio destaca la importancia y el
impacto positivo del programa de simulación in situ en UCIP desde la
perspectiva de los participantes. Los hallazgos respaldan la continuación y el
fortalecimiento de la simulación in situ como una estrategia educativa en la
UCIP ya que promueven el desarrollo profesional, la mejora de habilidades
clínicas y el trabajo en equipo, lo que a su vez se traduce en una atención de
calidad y más segura para los pacientes.
P Acosta(1), J
Fain(1), S Pellegrini(1), S Filippini(1), E Kenny(1), M Truskowski(1), J
Selandari(1), M Garcia(1)
(1) H. Garrahan
Introducción: El ACV isquémico por embolismo aéreo venoso
retrógrado (EAVR) cerebral es excepcional, especialmente cuando no está
relacionado con procedimientos médicos o traumatismos. También es infrecuente
asociado a actividad sexual, siendo en este caso mayoritariamente arterial.
Caso Clínico: Paciente femenina 14 años, sin antecedentes,
consulta por deterioro de la conciencia durante actividad sexual consensuada.
Ingresa a ventilación mecánica por Glasgow 5/15. TAC inicial reveló imágenes
aéreas serpentiformes cortico-subcorticales (Figura 1). Se repite TAC a las 24
horas normal y RMN cerebral con lesiones isquémicas agudas de origen venoso.
Desgarro vaginal de 3 cm en la especuloscopia. En la anamnesis, la pareja
(varón 17 años) relata coito consensuado sin violencia ni uso de elementos.
Ecocardiograma sin shunt derecha-izquierda. Se identificaron imágenes aéreas en
venas lumbares y yugular interna izquierda en TAC de ingreso (Figura 2). Se
diagnostica ACV isquémico secundario a embolia aérea venosa retrógrada. La
paciente evolucionó favorablemente.
Discusión: Se trata de un ACV isquémico por EAVR durante
la actividad sexual, a partir de una laceración vaginal. Durante la penetración
un efecto pistón del pene en la vagina puede causar lesiones de la mucosa y
pared vaginal, impulsando el paso de aire a las venas endometriales, siendo
esto facilitado por la ingurgitación local. Este aire viaja por la vena cava
inferior hacia la aurícula derecha y en lugar de impactar en el ventrículo
derecho, continúa por la vena cava superior hacia las venas de la convexidad
cerebral. Ante ausencia de shunt de derecha a izquierda, este movimiento de
aire en sentido opuesto al flujo de sangre, parece estar facilitado por el bajo
peso específico de las burbujas respecto de la sangre, la posición de la cabeza
por encima del tronco, el diámetro de las venas y el índice cardíaco.
Conclusiones: Este caso ilustra la fisiopatogenia de una
vía venosa retrógrada debido a la presencia de aire en estructuras venosas
lumbares, cervicales e intracraneales, ausencia de shunt de derecha a izquierda
y lesiones isquémicas corticales de tipo venoso.

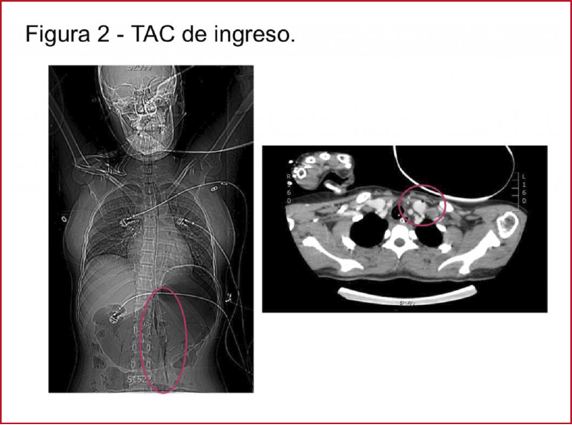
E Pavlik(1), I
Rossi(1), C Jose(1), P Angel(1), L Clara(1)
(1) Instituto De Cardiologia De Corrientes
Introducción: El accidente cerebrovascular isquémico
secundario a disección espontánea de carótida interna, constituye una entidad
de baja incidencia general (3 en 100000), su tratamiento optimo representa un
desafío debido a las limitaciones para establecer rápidamente un diagnóstico
definitivo.
Presentación del caso: Paciente de sexo masculino de 46 años, con
antecedentes de dislipemia, evoluciona con cefalea que cede parcialmente con
analgésicos. Progresa a las 48 horas con disartria y hemiplejia fascio braquio
crural derecha, por lo que consulta a centro de referencia. Al examen
neurológico afasia de expresión y comprensión con un NIHSS de 15. Angio
tomografía cerebral evidencia defecto de relleno de contraste que compromete
desde el tercio proximal del segmento C1 de arteria carótida interna izquierda
y se extiende hasta el segmento M2 de arteria cerebral media, incidental
hallazgo de imagen nodular de límites no bien definidos en región témporo
occipital derecha. Se realiza angiografía que evidencia disección arterial de
los segmentos antes mencionados, se intenta trombectomía mecánica siendo esta
fallida. Ingresa al servicio de Terapia Intensiva donde se realiza tratamiento
médico de sostén, el cual incluyo anti agregación sin anticoagulación. El
paciente evoluciona con mejoría de la afasia siendo dado de alta con persistencia
del foco motor.
Discusión: La evidencia actual sugiere que la isquemia
secundaria a disección carotidea debería recibir fibrinólisis sistémica de
encontrarse dentro de la ventana terapéutica, pero no establece con certeza el
beneficio en la utilización de terapia anti agregante y anti trombotica.
Algunos autores sugieren la utilización de anticoagulación en los casos de
disección extra craneal, mas no así en los casos de compromiso intracraneal por
el riesgo de hemorragia subaracnoidea, priorizándose en este caso la terapia
anti plaquetaria.
Conclusión: La disección espontanea de la arteria
carótida representa el 10 al 25% de los accidentes cerebrovasculares en menores
de 50 años, la cefalea es la principal manifestación, obligando al diagnóstico
diferencial con la hemorragia subaracnoidea. La etiología no se comprende
completamente, implicaría factores ambientales y genéticos. La mayoría afecta
también el territorio de la arteria cerebral media ipsilateral.

0102 Enfermedad de Degos en paciente
pediátrico asociado a dermatomiositis juvenil
E Paz(1), L
Menta(1), C Salazar(1), M Florencia(1), P Julieta(1), D Agustina(1), C
Karina(1)
(1) Hospital El Cruce
Introducción: La enfermedad
de Kholmeier Degos (EKD) es una angiopatía letal de vasos pequeños que afecta
piel, tracto gastrointestinal y sistema nervioso, puede desarrollarse en
contexto de una enfermedad autoinmune conocida, aunque existen variantes
primarias. Su base patogénica es desconocida, y su incidencia mundial ronda los
200 casos documentados en el mundo. Se presenta un caso de EKD en asociación
con dermatomiositis juvenil (DMJ).
Presentación del caso: paciente de 10 años con
diagnóstico previo de DMJ, que ingresa a nuestro centro por gastropatía severa.
Progresa a abdomen agudo quirúrgico, observándose múltiples úlceras gastro
duodenales e intestinales de variable gravedad. El paciente debió reingresar en
4 oportunidades a quirófano por nuevas perforaciones y dehiscencia de
reparaciones previas, demostrando actividad de su enfermedad de base. El
diagnóstico de EKD se realiza mediante biopsias cutáneas con lesiones
características. Se administraron tratamientos con corticosteroides,
inmunomoduladores y rituximab, logrando estabilización de la progresión con
este último. Intercurre durante su internación con convulsiones y lesiones
cerebrales tipo PRESS atípico, asociado al compromiso neurológico de la EKD,
con recuperación ad integrum. Permaneció en ARM un total de 5 meses,
requiriendo NPT desde octubre de 2022 a la actualidad. Con requerimiento de
manejo por especialistas de sedoanalgesia y cuidados paliativos, permaneció con
dosis elevadas de opioides incluso tras su destete de ARM. Actualmente a la
espera de nueva reexploracion quirurgica.
Discusión: Este caso muestra la evolución más típica de
la EKD, donde la isquemia, perforación intestinal y afectación del sistema
nervioso central son las causas de muerte. En este caso, se utilizó rituximab,
un anticuerpo monoclonal que se ha mostrado beneficioso en pacientes con
dermatomiositis, aunque no existen informes sobre su uso exitoso solo o en
combinación con otros medicamentos en casos de EKD.
Conclusión: EKD es una entidad poco comprendida y de
difícil manejo, y se requiere más investigación para desarrollar enfoques
terapéuticos efectivos. El rituximab en este caso mostró una respuesta positiva
en contraposición a otras terapéuticas. El soporte intensivo durante 5 meses en
un paciente que finalmente logró descomplejizarse, dependiendo únicamente de
NPT, demuestra los avances y la optimización en las terapias de soporte.
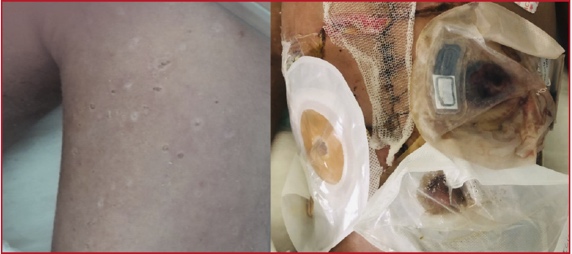
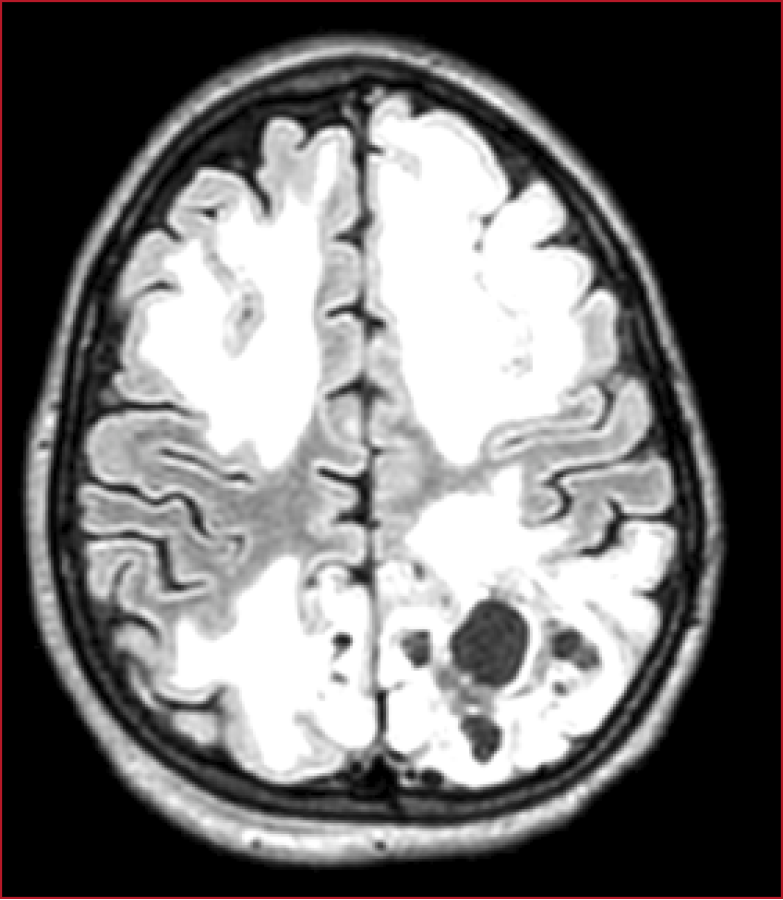
R Bragagnolo(1), J
Pérez(1), G Cardoso(1), A Vitale(1), D Gilgado(1), S Torres(1), W Davalos(1), N
Vergottini(1), A García(1), C Morán(1), M Bertozzi(1), A Rivera(1), R
Quiroga(1), A Masso(1), J Dorado(1), M Accoce(1)
(1) Sanatorio Anchorena De San Martín
Introducción: El objetivo principal de la ventilación
mecánica invasiva (VMi) en pacientes con enfermedad pulmonar obstructiva
crónica (EPOC) es reducir la hiperinsuflación disminuyendo el volumen minuto
ventilatorio. Sin embargo, la hipoventilación podría generar hipercapnia y
acidosis. Utilizar pausa teleinspiratoria (PI) demostró mejorar la eliminación
de CO2 arterial (PaCO2); sin embargo, podría empeorar la hiperinsuflación por
reducir el tiempo espiratorio, motivo por el cual se ha desestimado su uso en
pacientes con EPOC. Evaluamos el efecto sobre la eliminación de PaCO2 de una
estrategia convencional de hipoventilación controlada (EHC) contra una
estrategia de flujos inspiratorios altos más PI (FA+PI). Hipotetizamos que
FA+PI reducirá la PaCO2 sin aumentar la PEEP total comparado con EHC.
Métodos: Incluímos pacientes EPOC bajo VMi con
PaCO2>45mmHg y monitoreo invasivo de presión arterial. Fueron ventilados en
volumen control con onda de flujo cuadrada y relación I/E entre 1:3-1:5.
Aleatorizamos el orden de las estrategias, en EHC o FA+PI, donde la PI
representó 30-60% del tiempo inspiratorio. El tiempo inspiratorio total
permaneció inalterado, el flujo inspiratorio fue mayor en FA+PI. Cada
intervención duró 30 minutos y al final se obtuvo muestra de gases arteriales.
La variable principal fue PaCO2; secundariamente pH, ratio ventilatorio (RV) y
PEEP total.
Resultados: 11 pacientes fueron incluidos
(edad: 71,5±11,4 años; SAPS II: 49,4±13 puntos). La PaCO2 fue menor en FA+PI
(51,9±11,0 versus 56,8±10,7; diferencia de medias: -4,8 [95%IC, -8,2 a -1,4]
mmHg; p=0,009). En FA+PI, el pH aumentó (7,33±0,09 versus 7,31±0,10; p=0,020),
el RV disminuyó (1,67 [1,27-1,83] versus 1,80 [1,24-1,96]; p=0,014), sin
diferencias en PEEP total (8 [7-10] versus 7 [7-11] cmH2O; p>0,999)
comparado a EHC.
Conclusión: Utilizar flujos inspiratorios elevados y PI
mejoró la eficiencia ventilatoria, reduciendo la PaCO2 y aumentando el pH, sin
empeorar la hiperinsuflación comparado con una estrategia de ventilación
convencional en pacientes EPOC ventilados invasivamente. Esto permitiría
profundizar la disminución del volumen minuto durante estrategias de
hipoventilación controlada.

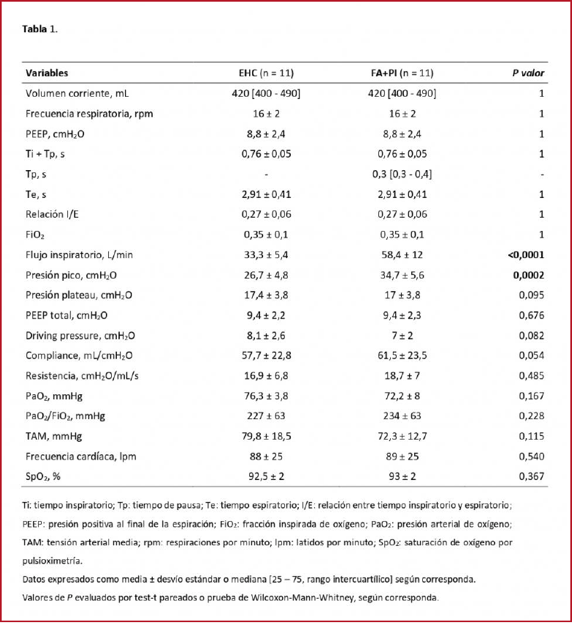
0104 CETOACIDOSIS DIABETICA Y
DENGUE GRAVE, A PROPOSITO DE UN CASO
MC Guarnaccia(1), M
Garachana(1), DA Rovira(1)
(1) Hospital Italiano Rosario
Introducción: La cetoacidosis diabética, se caracteriza por
altos niveles de glucosa en sangre y orina, deshidratación, acidemia, presencia
de cuerpos cetónicos, vómitos, dolor abdominal, taquipnea, deterioro del
sensorio incluso muerte. El dengue es una arbovirosis de tipo febril
hemorrágica que puede causar la muerte.
Caso clínico: Paciente femenina de 64 años con angioma
cerebral embolizado, epilepsia medicada con fenobarbital, diabética tipo 2
insulino requiriente ingresa por deterioro del sensorio, de 3 días de evolución
presenta fiebre de hasta 40°, mialgias, artralgias, astenia, hiporexia,
desorientación, dolor abdominal, náuseas y vómitos asociados a hiperglicemia.
Al ingreso paciente tendiente al sueño con
respuesta a órdenes verbales, parcialmente orientada, sin foco motor ni
sensitivo aparente, PIRS-MOE conservado. Suficiente respiratoria y
cardiovascular, estable hemodinamicamente.Examen abdominal sin particularidades.
Miembros inferiores petequias purpuricas, sin edemas, pulsos y temperatura
conservados.
Laboratorio: plaquetopenia severa ,
plaquetopenia moderada con macroplaquetas al frotis, hemoconcentración,
hiperglicemia, acidosis metabólica, cetonemia +, aumento de enzimas hepáticas
sin hiperbilirrubinemia.
TAC de cráneo: sin particularidades.
Cultivos: negativos.
Serología para dengue positiva.
PCR para dengue positiva para NS2 .
Se inician correcciones del medio interno y
medidas de sostén, con BIC de insulina e hidratación parenteral y antibióticos
empíricos.
Luego de 72hs ante buena evolución se decide
pase a sala general.
Discusión: Las infecciones conllevan un peor pronóstico
en pacientes diabéticos, en el caso del dengue hay una tendencia a formas
hemorrágicas debido a las modificaciones del endotelio vascular que llevan a un
aumento de la permeabilidad endotelial y de la fuga plasmática. A su vez hay un
cierto compromiso en la funcionalidad plaquetaria, que junto al daño endotelial
y al accionar del propio microrganismo sobre las plaquetas llevan a valores de
plaquetopenia severos en relación a pacientes no diabéticos. La absorción
gastrointestinal de los hipoglucemiantes orales es errática debido al vómito y
la diarrea durante el dengue, favoreciendo la descompensación diabética y la
evolución a la cetoacidosis.
Conclusión: El paciente diabético es considerado de alto
riesgo frente a la infección por dengue tanto por su déficit inmunitario como
por sus modificaciones endoteliales y hematologías, blancos del virus en
cuestión, lo que hace que presenten formas graves de infección y precipite
descompensación de su enfermedad de base.
0105 DISECCION DE ARTERIA
VERTEBRAL (AV) DE ORIGEN TRAUMÁTICO CASO CLÍNICO
JA Ramos Oliver(1),
E Adámoli(1), A Caruso(1), U Alegre(1), M Villa(1), F Peralta(1), A
Vallejos(1), A Culquicondor(1), A Torrillo(1), C Baez(1), F Amieva(1), MB
Polian(1), M Salazar(1), G José(1)
(1) Corporación Médica Sm
Introducción: Los eventos isquémicos cerebrales por
disección espontánea, arterial carotídea (0,25 a 0,3 %0) o vertebral (1 a 1,5
%0), a diferencia de la disección traumática es del 1 %0 por TEC grave o
traumas de baja energía como hiperextensión. Reportamos el caso de disección de
la AV izquierda luego de la práctica de artes marciales mixtas (MMA).
Caso clínico: Varón de 43 años , presenta vómitos y
somnolencia, post combate de MMA, sin foco motor, , nistagmos izquierdo,
pupilas isocóricas y reactivas, sin rigidez de cuello, afebril, Glasgow 15/15).
ECG ritmo sinusal. TC de cerebro sin lesiones agudas, PL con LCR cristal de
roca. ANGIO RMN imágenes que restringen en difusión en ambos hemisferios
cerebelosos y en tálamos, AV izquierda en corte sagital con imagen de
disección. Doppler de vasos de cuello normal. Doppler cardiaco transesofágico
sin trombos, no se observa shunt con doppler color y contraste hidrosalino.
Angiografía digital, la AV Izquierda, en su segmento (S) V3, Flap de disección
y oclusión de la PICA, reperfusión distal del S V4. Basilar, AICA, cerebelosa
superior y cerebral posterior sin patología, sin malformaciones A-V. A su
ingreso tratamiento con antieméticos, aspirina 300 mg, HBPM 60 mg c/12 hrs,
Atorvastatina 40 mgr c/ 12 hrs.
Discusión: Al no haber causas embolígenas en estudios
complementarios, se optó por terapia antiagregante, sin evidencia a favor de
anticoagulación. Respecto al tratamiento Endovascular, como trombectomía y
colocación de stent no hay evidencia concluyente, estos se realizaron en casos
aislados, como disecciones en S extracraneales SVI y SV2.
Conclusión: Si bien su etiología es traumática, requiere
de algoritmo que incluyen imágenes, y descartar otras causas como el FOP,
trombofilias, vasculitis, en el presente caso se solicitaron estudios para
trombofilia (SAF), vasculitis (ANCA), colagenogramas, panel viral en LCR
Bibliografía: 1. CanJNeurolSci.2008 mayo; 35(2):14652.
doi:10.1017/s0317167100008556. Disección extracraneal de la arteria carótida y
vertebral: una revisiónGary John Redekop.
2. Medicina (Baltimore). 202124
denoviembre;100(47): e27995.dos:10.1097/MD.0000000000027995. Tratamiento
Endovascular de la oclusión aguda de la arteria basilar por disección de la
arteria vertebral: reporte de un caso ChangchunJiang 1 2, jiahui liu 1 2,
jinfeng zhang 1 2
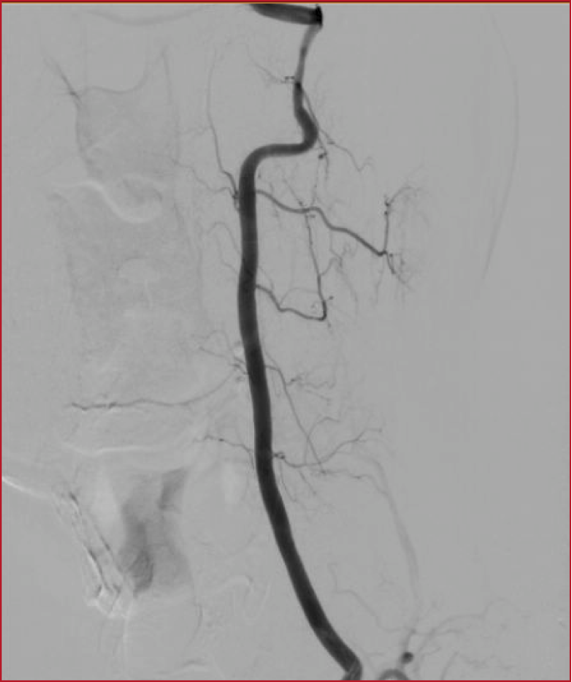
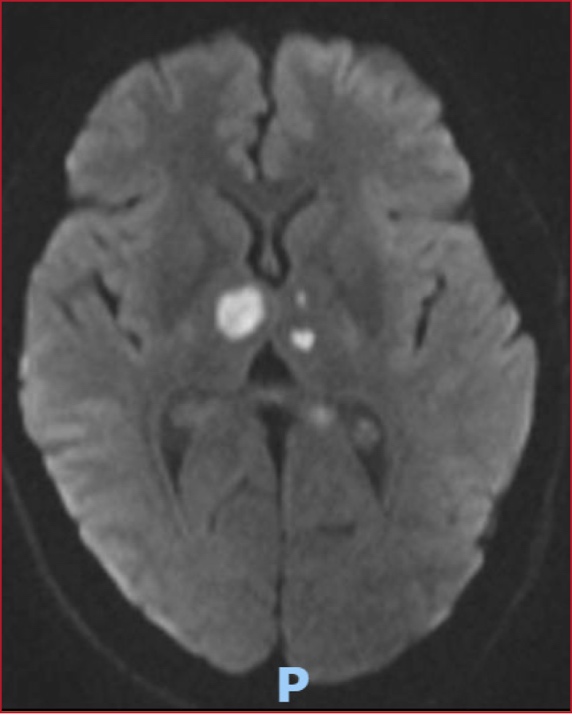
LP Marzoratti(1), E
Pavlik(1), CB Lopez(1), ML Braccini(1), FN Falcon(1), AE Piacenza(1), EF
Kulik(1), MA Vargas(1)
(1) Instituto De Cardiologia De Corrientes
Objetivos: Reportar el uso, el porcentaje de
recanalización y los resultados funcionales valorados por score de Thrombolysis
in Cerebral Infarction score (TICI) y score de la National Institute of Health
Stroke Scale (NIHSS) luego de una Trombectomía mecánica (TM) como tratamiento
del accidente cerebrovascular isquémico (ACV) en el Instituto de Cardiología de
Corrientes.
Métodos: Estudio unicéntrico, observacional de cohorte
retrospectiva.
Se analizó a los pacientes con ACV isquémico,
mayores de 18 años que fueron sometidos a TM en el periodo comprendido entre
junio de 2019 y abril de 2023, que requirieron internación en la unidad de
Terapia Intensiva. Se registraron los siguientes datos a partir de la historia
clínica electrónica: edad, sexo, factores de riesgo vascular, tiempo
transcurrido entre inicio de síntomas y TM, score de NIHSS previo a la TM,
sitio de obstrucción, grado de recanalización posterior valorado por el score
TICI.
Resultados: La edad promedio en la muestra analizada fue
de 66.04 años y el 52.38% fueron mujeres (n=11). El NIHSS promedio antes de la
TM fue de 11.81 y post TM de 7.33. El circuito afectado con mayor frecuencia
fue el de arteria cerebral media con un 71% (n=15). En el 71.5% de los
pacientes (n=15), se logró una recanalización exitosa (definida como un grado
IIb o III en el score TICI). En el 100% de los pacientes se empleó stent
retriver.
Conclusión: En nuestra experiencia la trombectomía
mecánica se asoció con un alto porcentaje de recanalización exitosa del vaso
tratado. El territorio más frecuentemente afectado fue el de arteria cerebral
media. El NIHSS valorado al alta institucional como indicador de funcionalidad,
evidencio una disminución del 37.89% (11.81 vs 7.33) con respecto al NIHSS de
ingreso. Como objetivo a futuro nos proponemos continuar el relevamiento y
realizar seguimiento funcional a través de la escala de Rankin Modificado.

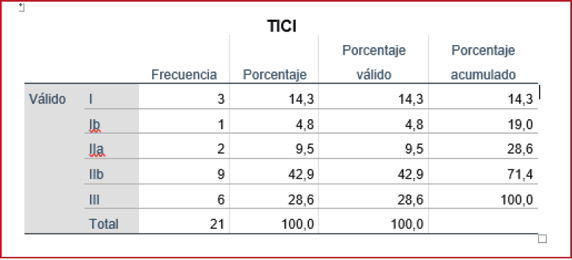
0107 EMBOLIA AEREA SISTEMICA
SECUNDARIA A NEUMATOSIS INSTESTINAL
A Furlotti(1), N Buzzi(1),
M Olave(1), A Garcia(1), L Pesce(2), E Asinari(1), I Bolatti(3)
(1) Hospital Misericordia Nuevo Siglo. (2)
Hospital Miseriordia Nuevo Siglo. (3) Hospital Misericordia Nuevo Siglo.
Introducción: La neumatosis intestinal (NI) es la presencia
de aire en el interior de la pared intestinal, puede afectar todo el tubo
digestivo.
Su etiología puede ser primaria o idiopática
(15%) de curso benigno, o secundaria (85%) que constituye un hallazgo
radiológico, presentándose como complicación de otras patologías, es una
urgencia quirúrgica.
Una complicación infrecuente de la NI es la
embolia aérea (EA) con diseminación del aire hacia la circulación del sistema
porto-mesentérico y sistémica, esta aumenta la mortalidad.
Caso clínico: Hombre de 61 años, internado en UTI con
diagnóstico de pancreatitis aguda BISAP 4, Balthazar D. Tórpida evolución con
íleo intestinal e hipertensión abdominal. Shock y fallo multiorgánico.
Se realiza ecografía al pie de la cama que
evidencia burbujas de aire en las cuatro cavidades cardiacas y circulación
hepática e imagen heterogénea en hígado.
TC evidencia imágenes con aumento del
diámetro del intestino delgado y grueso. Aire en el interior de la pared
intestinal desde esófago hasta el recto. Aire porto mesentérico en parénquima
hepático, con distribución periférica. Panceras heterogéneo.
Discusión: La NI, es una complicación de patologías
locales y sistémicos como isquemia intestinal, infección bacteriana o causas
mecánicas, iatrogénica, traumática, quimioterapia, inmunodepresión,
enfermedades autoinmunes, tratamiento con glucocorticoides, trasplante de
órganos, patologías pulmonares. La isquemia intestinal es la causa más
frecuente.
Principales factores de riesgo de la EA son
alteraciones de la pared intestinal, distensión intestinal y sepsis abdominal.
La ecografía abdominal evidencia
microburbujas que aparecen como partículas hiperecogénicos que fluyen dentro de
la vena porta y parches hiperecogénicos dentro del parénquima hepático con
sombras acústicas inconstantes. Predilección por el lóbulo hepático izquierdo,
que se extiende a la periferia. En modo M puede observarse el patrón de lluvia
de meteoritos.
Al pasar a la circulación sistémica se puede
evidenciar microburbujas en las cuatro cavidades cardiacas por ecocardiograma.
La asociación entre NI y EA esta poco
descripta.
Conclusión: La EA en la circulación sistémica y
portomesentérica, es una complicación rara de la NI que aumenta la mortalidad.
La ecografía al pie de la cama del paciente es un método fácil, no invasivo que
puede elevar la sospecha diagnostica.
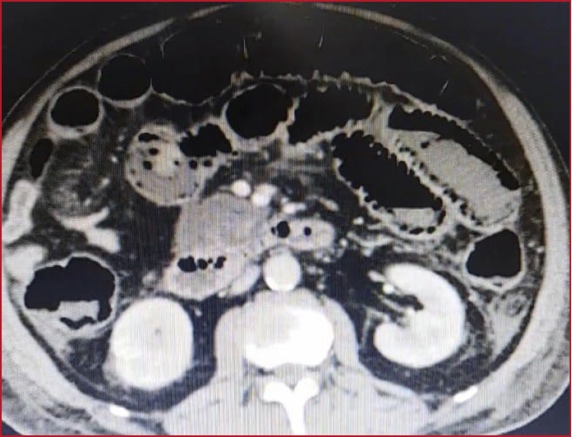
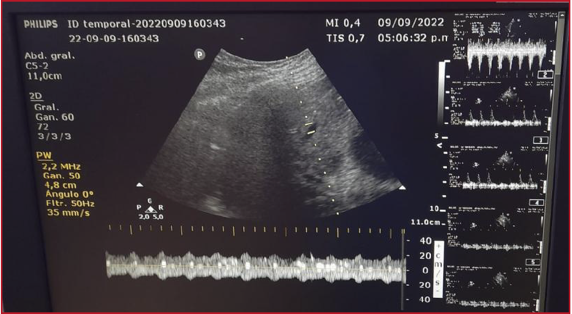
0108 Shock séptico por Rahnella
Aquatilis en paciente inmunocompetente
E Hidalgo Fredez(1),
D Paez(2), G Chiappero(2)
(1) J. A. Fernández. (2) J.a Fernández.
Introducción: Rahnella aquatilis es un bacilo Gramnegativo,
anaerobio facultativo, miembro de la familia Enterobacteriaceae.
Presentación: Paciente de 25 años, sin antecedentes de
relevancia, es derivada de una clínica privada, en postoperatorio inmediato de
mamoplastía aditiva, donde tras finalizar la intervención quirúrgica,
evolucionó con somnolencia, hipertermia (41ºC), taquicardia, diarrea, shock con
requerimiento de vasopresores y la necesidad de intubación orotraqueal. El
laboratorio de ingreso a terapia evidenciaba leucocitosis, alteración en la
coagulación, falla hematológica, hepática, renal y acidosis láctica, se tomaron
cultivos e inició antibioticoterapia empírica con imipenem/vancomicina.
Se aisló en hemocultivos Rahnella Aquatilis y
cumplió tratamiento antibiótico ajustado a sensibilidad (imipenem). Evolucionó
favorablemente, por lo que pasó a sala.
Discusión: Rahnella aquatilis fue identificada por
Gavini en 1976 en agua dulce y designada originalmente como “grupo H2”. En 1979
Izard lo confirmó como un nuevo miembro de la familia Enterobacteriaceae a
través de estudios de hibridación de ADN. Más tarde fue nombrado R aquatilis en
reconocimiento a Otto Rahn, un Bacteriólogo alemán y el papel del agua como
hábitat natural.
La mayoría son naturalmente resistentes a las
aminopenicilinas, carboxipenicilinas y cefalosporinas de primera generación por
la producción de β-lactamasa. También presentan resistencia innata a la mayoría de los
macrólidos, oxacilina, glicopéptidos, rifampicina y fosfomicina. Las Rahnellae
suelen ser sensibles a los aminoglucósidos, quinolonas, carbapenémicos,
trimetoprima/sulfametoxazol y algunas penicilinas y cefalosporinas
La mayoría de las infecciones graves por
Rahnella aquatilis descriptos en la literatura son en individuos inmunocomprometidos,
con muy pocos casos de bacteriemia informados en inmunocompetentes. Por lo que
se plantea que R aquatilis actúa como un patógeno oportunista.
Las infecciones atribuidas a este organismo
son bacteriemia, sepsis, infección respiratoria, infección del tracto urinario
e infección de heridas en inmunocomprometidos y endocarditis infecciosa en
pacientes con cardiopatías congénitas.
Se asocian a manipulación de catéteres, uso
de infusiones prolongadas, como la nutrición parenteral o administración de
infusiones contaminadas.
Conclusión: Creemos que es importante presentar este caso
para comunicar que R. Aquatilis puede desarrollar cuadros graves que ponen en
riesgo la vida, aún en sujetos inmunocompetentes.
0109 Empiema subdural- presentación
infrecuente
LI Castillo(1)
(1) Clinica Universitaria Reina Fabiola
Objetivo: Importancia de métodos complementarios y
trabajo interdisciplinario para diagnóstico precoz absceso cerebral y reducir
secuelas.
Caso clínico: Masculino 16 años, sin antecedentes previos,
con absceso cerebral secundario sinusitis.
Antecedentes de enfermedad actual: Ingresa por guardia por síndrome convulsivo
más hemiplejia braquio crural derecha, cefalea y fiebre.
Ingreso a UTI: Paciente lúcido, rigidez de nuca con
hiperreflexia, clonus y babinski derecho mas fiebre.
Laboratorio: hto 36.8 hb 12.4 gb 12600 plaquetas 230000
PCR 119 GSV 7.39/38/22/-1.9 ácido láctico 0.87.
Punción Lumbar: físico químico (GB 5 -Ns 55% Linf 45%- Gl 56
Rel 54% Prot 44), cultivo/ filmarray negativos.
Hemocultivos: Sin desarrollo.
EEG: Actividad interictal parietal izquierdo
lenta.
Tomografía cerebral: engrosamiento de mucosa en seno maxilar
izquierdo, niveles hidroaéreos en celdillas etmoidales y senos frontales.
RMN cerebral con gadolinio: empiema subdural, asociado a
leptomeningitis.
Punción seno maxilar izquierdo: peptostreptococcus.
Evolución: Diagnóstico empiema cerebral, interconsulta
con servicio de infectología y neurocirugía, se decide craneotomía con
evacuación de colecciones (cultivo de Streptococcus Intermedius) más
tratamiento antibiótico con ceftriaxona, metronidazol y vancomicina por seis
semanas, neurorehabilitación e imágenes control. Evoluciona afebril, sin
cefalea y recuperación progresiva de foco neurológico.
Discusión: El empiema cerebral es una patología poco
frecuente en adultos jóvenes inmunocompetentes, más aún como complicación de
sinusitis, su forma de presentación se encuentra descripta sólo en el 20% de
los casos, en la actualidad existe poca evidencia disponible sobre la misma
debido a su baja incidencia.
DM Roselló(1), MM
Berce(2), SP Sutera(2), SJ Casale(2), C Aranda(3), HF Cervantes(3)
(1) Complejo Médico Churruca Visca. (2)
Complejo Médico Churruca - Visca. (3) Hospital Carlos G. Durand
Las determinaciones de estado ácido-base, son
una herramienta diagnóstica fundamental utilizada al ingreso en la guardia
médica para evaluar a los pacientes. Por dicho motivo, nos parece fundamental
mostrar qué alteraciones se reflejan en nuestros centros asistenciales al
momento del ingreso a emergencias.
Materiales y métodos: Se realizó la determinación de estado
ácido-base durante los meses de enero y febrero de 2023 de pacientes ingresados
por guardia en el Hospital Churuca-Visca y Hospital General de Agudos Carlos G.
Durand. No se discriminó por edad y sexo. El criterio de exclusión fue la
presencia de valores de calcio iónico por debajo de 0,7 mmol/l (a fin de evitar
muestras con agregado espurio de heparina líquida). Las muestras fueron
remitidas en jeringas comerciales (con heparina de litio liofilizada), y
procesadas en analizadores multiparámetricos Cobas b221 (Roche Diagnostics). Se
analizaron 105 muestras totales, posterior a la exclusión de 6 muestras.
Resultados: Del total de 105 pacientes relevados, 77 (73
%) presentaron alteración del estado ácido-base, mientras que 28 (27 %)
presentaron un estado ácido-base normal. Cuando realizamos un análisis de toda
la población: 31 pacientes presentan alcalosis (29%), 28 presentan acidosis (27
%) y 18 presentan trastornos mixtos (17%).
Conclusiones: De acuerdo con el total de pacientes
evaluados, podemos concluir que no existe una prevalencia marcada entre los
disturbios del estado ácido-base, ya que están divididos en porciones
equivalentes. También existe un porcentaje importante de pacientes con trastornos
mixtos. Dentro de las subpoblaciones, el trastorno con mayor prevalencia es la
alcalosis respiratoria aguda, seguida de la acidosis respiratoria aguda.
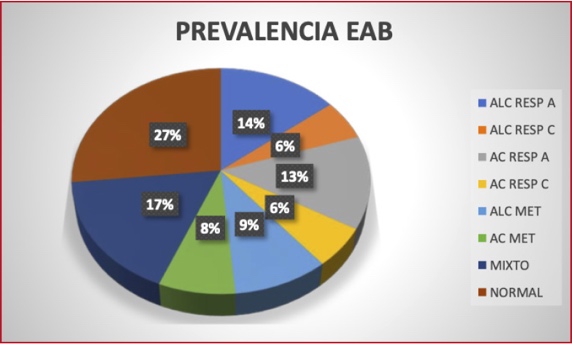
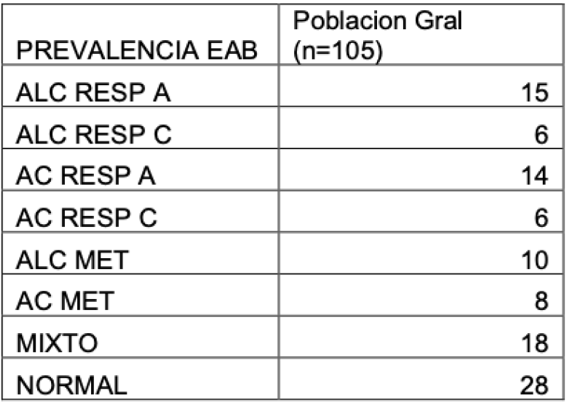
S Luques(1), V Rossi
Rios(1), E Agudo Franco(1)
(1) Sanatorio Santa Fe
Introducción: La hemorragia alveolar difusa es una
emergencia médica poco frecuente que puede poner en riesgo la vida.
Entra las causas de Hemorragia alveolar
blanda secundaria a fármacos, la terapia anticoagulante se encuentra primera.
Presentación del caso: Paciente femenina de 58 años, obesa,
tabaquista, DBT tipo II, reemplazo de Válvula Aortica mecánica, anticoagulada
con Acenocumarol.
Ingresa a UTI por Disnea CF 4 e hipotensión.
Al examen físico se encontraba somnolienta,
taquipneica, roncus bilaterales, saturando 86% AA, TA 90/50 mmHg, afebril.
Laboratorio: Hb 4,5 g/dl; VSG 110 mm/hora; TP
> 120 seg; KPTT 150 seg; Creatinina 1,97 mg/dL; Urea 1,28 g/L.
TAC de tórax que informa múltiples radiopacidades
tendientes a la consolidación, de distribución central y periférica
bilaterales. Derrame pleural bilateral leve.
Inicialmente se realiza soporte ventilatorio
con VNI, vía central, se transfunden hemoderivados, Vitamina K EV, y se inicia
tratamiento con Piperacilina-Tazobactam más Vancomicina ajustados a función
renal.
Sedimento urinario: hematíes 8-10/40x, con
morfología crenados.
Citológico de BAL: macrófagos 80%. Pigmento
férrico positivo en 45% de los macrófagos presentes, con cultivos negativos.
Por sospecha de enfermedad pulmón-riñón, se
solicita laboratorio inmunológico, serologías virales, biopsia renal, y luego
inicia tratamiento con pulso de Metilprednisolona durante 3 días.
Todos estos estudios informan negativos y la
biopsia renal, normal.
La paciente evoluciona afebril, con mejoría
clínica respiratoria e imagenológica, normalización de la función renal y
corrección de los tiempos de coagulación a rango terapéutico, motivo por el
cual se decide su pase a sala general.
Discusión: La hemorragia alveolar difusa atribuible al
uso de anticoagulantes es una complicación rara y potencialmente mortal.
Con respecto al caso presentado, confirmada
la hemorragia alveolar, en contexto de un sedimento urinario patológico y el
regular estado de la paciente, se decidió iniciar tratamiento con pulso de
corticoides por sospecha de vasculitis.
Conclusión: Al ser una entidad poco frecuente y con alta
tasa de mortalidad, la hemorragia alveolar difusa debe tenerse en cuenta dentro
de los diagnósticos diferenciales en pacientes anticoagulados con insuficiencia
respiratoria e imagen con radiopacidades centrales difusas bilaterales y caída
de la hemoglobina.
Un diagnóstico e intervención temprana puede
salvar la vida del paciente.

0115 DENGUE CON SIGNOS DE
ALARMA EN PACIENTE OBSTÉTRICA. PRESENTACIÓN DE UN CASO CLÍNICO
MV Garaña(1), O
Guaicha(1), F Medina(2), V Pais(1), M Balauz(1), L Santoro(1), G Hornus(1), J
Rodriguez(1), G Ramos(1), C Cozzani(1)
(1) Cosme Argerich. (2) Cosme Agerich
Introducción: Durante el 2023 se incrementó la incidencia y
mortalidad por dengue en la región. Actualmente en Argentina, los casos
acumulados son 48,4% por encima de los registrados durante el 2020. Existen
factores de riesgo para desarrollar formas graves: extremos etarios,
enfermedades crónicas y embarazo. La infección en pacientes gestantes,
representa un desafío tanto diagnóstico como terapéutico.
Presentación: Paciente de 42 años, hipertensa mal
controlada, embarazo 23.4 semanas. Viajó a Paraguay en el mes previo. Debuta
con fiebre, cefalea retroocular y disnea CF III de 72 hs de evolución. Ingresa
febril e hipertensa, con insuficiencia respiratoria, corrige inicialmente con
oxígeno por cánula, febril, con hallazgo de radiopacidades algodonosas
bibasales en Rx de tórax. PCR Covid negativo. Vitalidad fetal conservada.
Plaquetopenia (96.000 m/L), proBNP 800 pg/ml, proteinuria 0.92grs/24hs, ácido
úrico 6.1 mg/dl. Panel respiratorio por Film array y HC negativos, urocultivo
positivo para E coli MS. Inicia tratamiento antibiótico empírico con
ceftriaxona y claritromicina. Serología: Ag NS1 negativo, IgM positiva.
Intercurre a las 24hs con hipertensión e hipoxemia, rales crepitantes hasta
vértice y placa de tórax con redistribución de flujo, ecocardiograma TT con
alteración en la relajación e hipertrofia VI, interpretándose como EAP
hipertensivo versus síndrome de fuga capilar con compromiso pulmonar,
requiriendo balance negativo y dos ciclos de VNI. Se indica infusión de MgSO4 y
labetalol titulable. Posteriormente se recibe índice sflt1/Pigf 18.7.
Evoluciona con mejoría del cuadro sin requerimiento de oxigenoterapia, se
ajusta tratamiento antihipertensivo VO, pasa sala a 8 días del ingreso.
Discusión: Actualmente el dengue es un diagnóstico
diferencial que debe tenerse en cuenta en una embarazada con un cuadro febril
agudo. Requiere diagnóstico precoz por sus complicaciones como el síndrome de
leak, hemorragias y mayor probabilidad de preeclampsia. En este caso debimos
descartar cuadro respiratorio infeccioso, preeclampsia sobreimpuesta y EAP
hipertensivo.
Conclusión: En el marco epidemiológico actual, el dengue
debe ser sospechado en gestantes. Debe diferenciarse de otras patologías
obstétricas de presentación aguda, pero nunca omitirse. De confirmarse se debe
iniciar la terapéutica de sostén y monitoreo de la salud fetal como materna.
A Teves Echazu(1), P
Acosta(1), E Rodriguez(1), L Selvatici(1), L Landry(1)
(1) Garrahan
Introducción: La telemedicina permite mejorar el acceso a
la salud utilizando tecnologías de la comunicación cuando los participantes se
encuentran a distancia.
En 2015 se inició el Programa de Tele-UCI,
que integra servicios de Terapia Intensiva Pediátrica de Hospitales Públicos de
la República Argentina. Es un modelo colaborativo e interdisciplinario para la
atención a distancia de pacientes críticos, utilizando sistemas de comunicación
sincrónica, audiovisual y computarizada.
La telemedicina se aplica a la asistencia de
pacientes, la educación de los profesionales, la investigación y la gestión de
programas de salud pública.
Objetivos: Describir el impacto de la implementación de
Tele-UCi en la asistencia de pacientes críticos internados en Hospitales
Públicos de nuestro país.
Metodología: Estudio clínico retrospectivo. Se recabaron
datos de manera sistemática de todos los pacientes consultados a Tele-UCI en el
período comprendido entre 1 mayo de 2021 y 1 mayo de 2023 generando una base de
datos, a partir de distintos formularios. Se construyeron indicadores
asistenciales y vinculados con la comunicación a distancia para evaluar el
impacto del programa.
Se recabaron datos sobre la percepción de
expectativas de los equipos consultantes, las características de las conexiones
realizadas (tiempo de conexión, pacientes asistidos, participación de
especialistas), sobre el seguimiento de cada paciente en particular y sobre la
satisfacción de las sedes consultantes.
Resultados: En el periodo mencionado, se realizaron 52
conexiones, en ellas se asistieron 43 pacientes, participaron interconsultores
en 20 oportunidades, las especialidades que participaron con más frecuencia
fueron Epidemiología e Infectología (5), Cirugía general (3), Neurocirugía (3).
La satisfacción de los usuarios fue del 100%.
Conclusiones: La telemedicina permite mejorar el acceso a
la salud a partir del uso de tecnologías de la comunicación. El programa de
Tele-UCI en este sentido permite crear una red entre los distintos Hospitales
Públicos del país, posibilitando de esta manera seguimiento conjunto de
pacientes asistidos en diferentes ubicaciones geográficas.
N Santagati(1), V
Durand(1), F Palizas(1), CG Christian(1)
(1) Bazterrica
Introducción: La oxigenación por membrana extracorpórea es
considerada un método de rescate en el síndrome de distrés respiratorio agudo
refractario al manejo convencional con el objetivo de mantener el intercambio
gaseoso y prevenir la lesión pulmonar inducida por la ventilación mecánica. Aun
así, en algunos pacientes no se logra restaurar la oxigenación arterial
existiendo varios mecanismos y situaciones clínicas que pueden perpetuar la
hipoxemia severa durante el soporte extracorpóreo. Algunas pueden ser
corregidas fácilmente y otras requieren de maniobras más riesgosas que ante
manos inexpertas pueden desencadenar malos resultados.
Presentación del caso: Se describe en caso de un paciente varón de
46 años con antecedente de obesidad y epilepsia que cursó internación en
terapia intensiva por insuficiencia respiratoria secundaria a SARS-CoV 2 y paro
cardiorrespiratorio. Evolucionó con hipoxemia severa, acidosis respiratoria y
parámetros estáticos por encima de los límites recomendados sin respuesta a las
terapias convencionales requiriendo terapia de oxigenación por membrana
extracorpórea venovenosa (ECMO VV).
Presentó deterioro de la oxigenación
progresiva en contexto del colapso de parénquima pulmonar que se acentuó ante
otras situaciones clínicas .Cursó la mayor parte de su estadía en ECMO con una
presión arterial de oxígeno (PO2) menor a 50 mmHg con adecuado manejo de la
presión arterial de dióxido de carbono (PCO2) sin signos de hipoperfusión
tisular logrando el destete de ECMO tras 27 días con adecuada respuesta
neurológica y sin disfunciones orgánicas.
Discusión; La estrategia para el manejo del paciente que
persiste con hipoxemia severa consiste en identificar y tratar las causas. La
recirculación, la disfunción del oxigenador,la disminución de la función
pulmonar residual, el desbalance entre consumo de oxígeno, flujo del ECMO y el
gasto cardíaco son las principales. Frente al fracaso de las intervenciones
podría considerarse como estrategia la hipoxemia permisiva. Se han logrado
altas tasas de supervivencia sin secuelas neurocognitivas significativas en
paciente que presentaron hipoxemia refractaria con niveles de PCO2 normal.
Conclusión: La adecuación de la disponibilidad de oxígeno
es más importante que el nivel absoluto de hipoxemia para mantener la función
orgánica. Una vez evaluadas y tratadas las posibles causas, tolerar la
hipoxemia puede ser una estrategia.
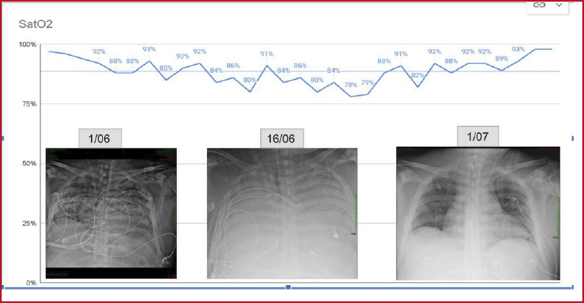
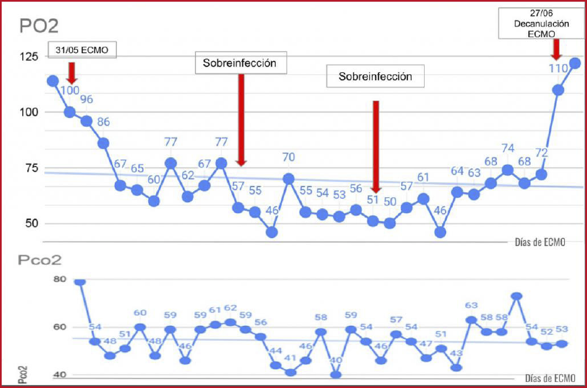
0121 PERICARDITIS PURULENTA A
STREPTOCOCCUS ANGINOSUS
B Meres(1), Rosario,
Santa Fe, FA Pirchio(1), Rosario, Santa
Fe, BA Sanchez(1), Rosario, Santa Fe, M Latimori(1), Rosario, Santa Fe, F
Garavelli(1), Rosario, Santa Fe, FR
Dipaolo(1), Rosario, Santa Fe, M Re(1),
Rosario, Santa Fe, NS Rochetti(1), Rosario, Santa Fe, SP Gattino(1),
Rosario, Santa Fe, CJ Settecase(1), Rosario, Santa Fe, DH Bagilet(1), Rosario,
Santa Fe
(1) Hospital Eva Peron Granadero Baigorria.
(2) Rosario. (3) Santa Fe
Introducción: La pericarditis purulenta (PP) es una entidad
poco frecuente, suele producirse por extensión desde un foco contiguo o
diseminación hemática. El cuadro clínico es severo y suele evolucionar a
taponamiento cardiaco, siendo muchas veces su forma de presentación. La PP por
Streptococcus Anginosus con una incidencia inferior al 6% no supera los veinte
casos publicados.
Caso: Mujer de 60 años con antecedentes de anemia ferropénica y
miocardiopatía dilatada en estudio. Ingresó a UCI por dolor precordial atípico,
asociado a signos de insuficiencia cardiaca y fiebre. Laboratorio: HB 10 g/dl;
HTO 30%; VES 43mm/h; Proteína C reactiva 23mg/dl ; Procalcitonina 0,2pg/ml;
Leucocitos 22.300 mm3; Plaquetas 521.000 mm3; Troponina T 0,034 - 0,033 ng/ml ;
pro-BNP 4900pg/ml . ECG: sin alteraciones. Se interpretó como síndrome
coronario agudo sin supradesnivel de ST. Evolucionó inestable hemodinámicamente
con requerimiento de vasoactivos. Ecocardiograma: derrame pericárdico con
signos de taponamiento cardíaco. Pericardiocentesis: líquido purulento, con
aislamiento de Streptococcus anginosus (EGA). Hemocultivos negativos. Realizó
tratamiento antibiótico dirigido. Luego de 20 días por buena evolución pasa a
sala general.
Discusión: Streptococcus Anginosus es colonizante
habitual de mucosa orofaríngea, intestinal y genitourinaria. La pericarditis
purulenta por EGA es una entidad rara, potencialmente fatal. Su tratamiento se
basa en el reconocimiento precoz, drenaje oportuno y antibiótico adecuado.
Requiriendo en la mayoría de los casos abordaje quirúrgico.
Conclusión: La pericarditis por EGA es infrecuente pero
rápidamente fatal. Puede ser adquirida en la comunidad sin diferencia por edad
ni condición de salud previa. El tratamiento eficaz es combinado: drenaje
pericárdico y antibioticoterapia.
M Burgos(1), J
Soria(1), A Alfaro(1), N Guedilla(1), C Vacaflor(1), AL Chávez Rodo(1)
(1) Hospital Papa Francisco.
Introducción: El desinflado del balón actualmente se viene
realizando en fases más avanzadas del proceso de decanulación, tras conseguir
la retirada definitiva del soporte ventilatorio mecánico. Este procedimiento
adelantaría esa medida a etapas más tempranas. Se convino sobre la evidencia que
existe en la extubación del tubo endotraqueal utilizando presión positiva del
respirador mecánico y por otro lado, el conocimiento sobre la alteración de la
encrucijada aerodigestiva debido al desuso, producido por el cese del aire a
través de la glotis.
Métodos: Estudio de cohorte transversal,
retrospectivo, descriptivo realizado en el hospital Papa Francisco de la Ciudad
de Salta, durante el 1º de Abril del año 2021 hasta el 30 de Marzo del 2023. Se
incluyeron 37 pacientes traqueostomizados.
El neumotaponamiento fue desinflado tras una
cuidadosa aspiración de las secreciones e higiene bucal, cabecera a 70 ° y
semiflexión de cabeza durante la ventilación mecánica. Estas medidas se
realizaron con el objetivo de estimular precozmente las estructuras de la
encrucijada aerodigestiva y lograr la limpieza de estructuras superiores con
presión positiva proveniente del ventilador mecánico en modalidad presión
soporte de 18 cmH2O , PEEP de 8 cmH2O, 100% de oxigeno durante 5 minutos.
Resultados: La función de la encrucijada aerodigestiva se
evaluó con la escala de disfagia y se reestableció en su totalidad en el 100 %
de los pacientes, el tiempo promedio transcurrido desde la desvinculación de
ventilación mecánica hasta decanulación fue de 5 días.
El fracaso en la decanulación, definido como
la necesidad de una nueva cánula tras el proceso de decanulación, fue del 0%.
Discusión: El desinflado del balón en etapas de la
ventilación mecánica no trajo complicaciones negativas en cuanto a
descompensaciones generales de oxigenación, disconford del paciente, vómitos o
alteraciones hemodinámicas. La complicación más temida es la aspiración de
secreciones al momento del desinflado del balón, sin embargo no encontramos esa
complicación en nuestros pacientes y existen estudios que demuestran la
seguridad de este procedimiento.
Conclusiones: La integridad de la encrucijada aerodigestiva
evaluada al momento de la desvinculación mecánica nos permitió adelantar con
seguridad la decanulación.

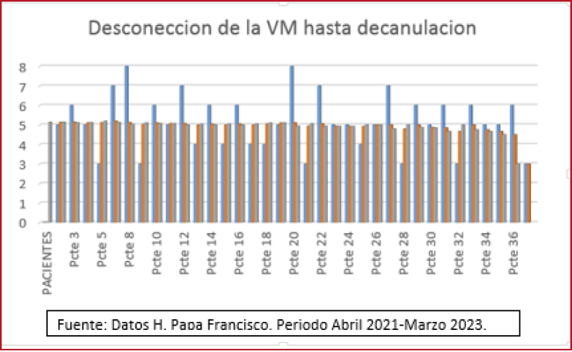
0123 SINDROME DE WALLENBERG
SECUNDARIO A DISECCION DE ARTERIA VERTEBRAL POR MANIPULACION CERVICAL
MC Palacio(1), C
Reyes(1), JC Medina(1), M Chamadoira(1), J Camargo(1), O Martinez(1), F
Avila(1), A Gutierrez(1), C Quintanillas(1)
(1) Sanatorio Anchorena Itoiz
Introducción: El Síndrome de Wallenberg es conocido como
una lesión isquémica lateral bulbar por oclusión de la arteria intracraneana
vertebral de etiología ateroesclerótica o emboligena en edad avanzada o
sospecha de disección de la arteria vertebral en caso de pacientes jóvenes, ya
sea por trauma o alteraciones del tejido conectivo etc.
Caso clínico: Paciente femenina de 41 años con antecedentes
de cervicalgia en tratamiento kinesiológico con manipulación cervical que acude
al Servicio de Urgencias por presentar dolor cervical, parestesias en
hemicuerpo izquierdo, episodios eméticos y ataxia izquierda. Ingresa a Guardia
donde se realiza TC cerebral sin evidencia de lesiones. Al examen físico
presenta bradilalia, nistagmos horizontal, ataxia izquierda, enoftalmos
izquierdo, leve miosis izquierda, parestesias y paresia en hemicuerpo izquierdo.
Se realiza Resonancia y angioresonancia cerebral constatando lesión isquémica
lateral bulbar izquierda y disección vertebral izquierda confirmado por
angiografía digital. Se realiza tratamiento médico según consenso
multidisciplinario de especialistas.
Discusión: El Síndrome de Wallenberg representado por la
triada que consiste en el Síndrome de Claude-Bernard-Horner, ataxia ipsilateral
y alteraciones sensitivas e isquemia lateral bulbar presenta diferentes
etiologías de acuerdo a edad. En el caso de nuestro paciente joven sin
cardiopatía previa y con manipulación cervical se debe sospechar en etiología
traumática. El tratamiento médico se realizó con el consenso de especialistas.
Conclusión; El síndrome de Wallenberg por isquemia bulbar
lateral secundaria a la disección vertebral por probable manipulación cervical
en una paciente joven descartando otros mecanismos etiológicos es un desafío
clínico y se debe tener un alto índice de sospecha de la entidad.
0124 EVALUACIÓN DE LA
SATISFACCIÓN FAMILIAR EN UTI DURANTE LA
PANDEMIA COVID-19
AL Muhlberger(1), JR
Bartoli(1), MB Heredia(1), M Guereschi(1), F Alvarez(1), J Murtula(1), S
Bernthal(1), G Martini(1), L Castillo(1)
(1) Clinica Universitaria Reina Fabiola.
Hipótesis: Un régimen de Terapia Intensiva Abierta, la
participación activa de la familia en la toma de decisiones médicas, y otras
variables demográficas, tienen impacto en la percepción sobre calidad de
atención médica durante la pandemia COVID-19.
Objetivos: Evaluar la satisfacción de los familiares de
los pacientes que cursaron su internación en UTI en cuanto a la atención y la
satisfacción con la toma de decisiones, a través de la aplicación del
formulario FS - ICU.
Resultados: La satisfacción con el cuidado, la toma de
decisiones y la satisfacción total mostraron porcentajes superiores al 80%. Los
familiares de las personas internadas durante el 2020 reportaron mayor
satisfacción en el cuidado (Mediana2020=92,72%
(RIQ=82,50-97,50) vs. Mediana2021=82,15% (RIQ=67,50-96,25), p=0,0080),
toma de decisiones (Mediana2020=91,46% (RIQ = 77,50-98,75) vs. Mediana
2021=82,29% (RIQ=71,00-96,00), p=0,0411) y satisfacción total (Mediana2020=91,56%
(RIQ=79,38-98,13) vs. Mediana 2021=81,70% (RIQ=69,51-96,43) ,p=0,0345).
El porcentaje de satisfacción total estuvo
asociado inversamente con ser madre o padre del paciente(β=-0,52,p=0,021), haber ingresado a UTI en el
2021(β=-0,63,p=0,016) y
la imposibilidad de realizar visitas por cuarentena estricta(β=-0,46,p=0,048).
Conclusión: Se detectó una satisfacción positiva y
completamente satisfactoria tanto en relación con el cuidado del paciente como
en la participación en la toma de decisiones médicas y con la satisfacción
global en la Unidad de Terapia Intensiva de la Clínica Universitaria Reina
Fabiola en el contexto de la pandemia COVID-19. Dicha valoración positiva, fue
independiente de un régimen de Terapia Intensiva Abierta, Polivalente y con
Flexibilización en el régimen de visitas.
Los familiares que no pudieron visitar a los
pacientes internados en UTI, a causa de las necesidades de aislamiento estricto
y restricciones a las visitas, mostraron un mayor grado de insatisfacción. Pudo
objetivarse que mientras más cercano es el vínculo de parentesco, menor es la
satisfacción con el cuidado y la toma decisiones. La principal demanda por
parte de las familias fue de una mejora en la comunicación por parte del
personal de salud con respecto a la frecuencia de los informes médicos recibidos,
y a la ausencia de infraestructura adecuada para la espera y acompañamiento de
sus familiares.
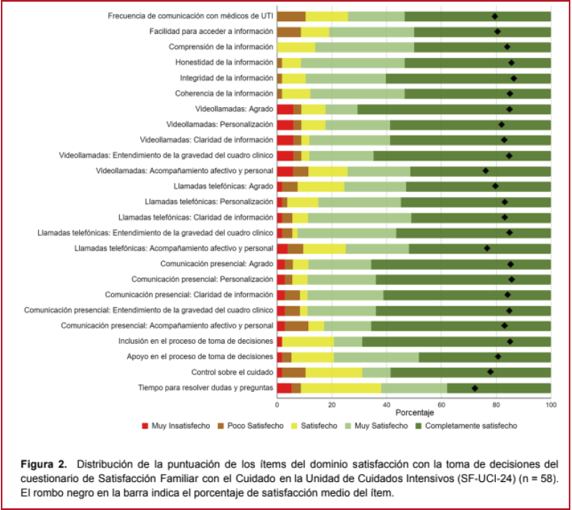
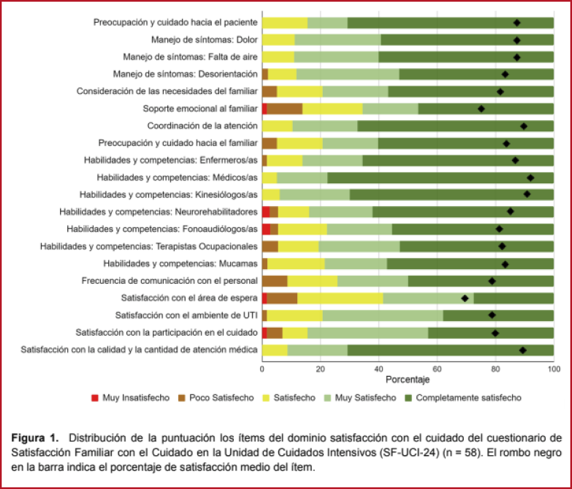
MM Massara(1), MD Sanchez(1),
A Canepari(1), ML Wamba(1), R Verburg(1), MX Iglesias(1), M Ricciardelli(1)
(1) Hospital Italiano De Buenos Aires
Introducción: La conformación de grupos interdisciplinarios
abocados al cuidado, seguimiento y evaluación de niños con traqueotomía y la
aplicación de protocolos de decanulación han demostrado ser seguros y mejorar
la frecuencia de retiro del dispositivo, pero no existen reportes en pediatría
sobre la disminución de los días de canulación con el uso de un protocolo.
Objetivo: Comparar los días de uso de la cánula de
traqueotomía en dos cohortes de pacientes, utilizando una de ellas un protocolo
guiado de decanulación aplicado por un grupo interdisciplinario de trabajo.
Materiales y métodos: Estudio de cohorte retrospectiva.
Ámbito: Sala de
internación, terapia intermedia y terapia intensiva del Hospital Italiano de la
Ciudad Autónoma de Buenos Aires (HIBA)
Periodo de estudio: Cohorte decanulación sin
protocolo: 2008-2011. Cohorte decanulación con protocolo: 2015-2017
Selección de Pacientes: Aquellos pacientes
que requirieron traqueostomía por ventilación mecánica prolongada durante los
períodos establecidos.
Resultados: En la cohorte sin protocolo de los 38 niños
traqueostomizados 20 alcanzaron la decanulación. En el grupo con protocolo
ingresaron de forma consecutiva los primeros 20 niños que alcanzaron la
decanulación, de un total de 24 pacientes traqueostomizados en ese periodo. La
mediana de edad fue de 58 meses, con RIQ (21,5-138), los diagnósticos de
ingresos para ambos grupos fueron de causa respiratoria 20% IC95% (10-35),
cardiovascular 15% IC95% (7-30), neurológica 17,5% IC95% (8- 33) y otras 47,5%
IC95% (32-63). Con respecto al tipo de procedimiento quirúrgico para la
realización de la traqueostomía el 52,5% fue percutanea con un IC95% (37-68)
mientras que el 47,5% fue quirúrgica con IC95% (32-63). La mediana de uso de la
cánula de traqueostomía fue de 46 días con un RIQ (29-144). Al analizar los
días de canulación en ambas cohortes, encontramos una mediana de 94 días con un
IC95% (51- 261) en el grupo sin protocolo y una mediana de 33 días con un IC95%
(23- 44) obteniendo un valor de Wilcoxon-Mann-Whitney p 0.0012.
Conclusión: El uso de un protocolo de decanulación
aplicado por un grupo de trabajo interdisciplinario mostró disminuir los días
de uso de cánulas de traqueotomía en pacientes pediátricos desvinculados de la
asistencia respiratoria mecánica.


0129 ACV ISQUEMICO COMO
PRESENTACIÓN DE ENDOCARDITIS INFECCIOSA BIVALVULAR
B Meres(1), Rosario,
Santa Fe, FA Pirchio(1), Rosario, Santa
Fe, BA Sanchez(1), Rosario, Santa Fe, M Latimori(1), Rosario, Santa Fe, F
Garavelli(1), Rosario, Santa Fe, FR
Dipaolo(1), Rosario, Santa Fe, M Re(1),
Rosario, Santa Fe, NS Rochetti(1), Rosario, Santa Fe, SP Gattino(1),
Rosario, Santa Fe, CJ Settecase(1),
Rosario, Santa Fe, DH Bagilet(1), Rosario, Santa Fe
(1) Hospital Eva Peron Granadero Baigorria.
(2) Rosario. (3) Santa Fe
Introducción: Las complicaciones neurológicas de la
endocarditis infecciosa (EI) son en ocasiones la primera manifestación clínica
de la enfermedad, pueden ser sub-diagnosticadas y están asociadas con un
importante aumento de la mortalidad.
Caso clínico: Hombre de 63 años, hipertenso, ingresa a
clínica por hemiparesia braquio crural derecha 2/5. Laboratorio: Hb 10,6 g/dl
Hto 30% GB 19.700/mm3 Plaquetas 177.000/mm3 Urea 18 mg% Creatinina 0,93 mg% Na
133; K 3.5; Cl 92 mEq/l. Tomografía de cráneo: área hipodensa parietal
izquierda compatible con ACV isquémico. Evoluciona febril. Hemocultivos 2/2
positivo a Streptococcus Mitis/Oralis sensible a Ceftriaxona. Ecocardiograma
transtorácico: vegetación móvil en válvula mitral de 19x7 mm y aórtica 4x6 mm.
Interpretado como ACV cardioembólico secundario a endocarditis bacteriana.
Realizó tratamiento con Ceftriaxona. Se solicitó derivación para reemplazo
valvular, durante la espera complica con edema agudo de pulmón por
insuficiencia valvular severa. Requirió asistencia ventilatoria por lo cual
ingresó a terapia intensiva, donde permaneció estable hasta su derivación a
cirugía para reemplazo bi-valvular.
Discusión: La EI puede presentar complicaciones
neurológicas entre 20% y 40%, lo cual predice aumento de morbimortalidad,
secuelas y discapacidad. En la mayoría de los casos la sospecha diagnostica es
clínica. Nuestro caso presento déficit neurológico agudo y leucocitosis.
Conclusión: La EI es una entidad que requiere alta
sospecha clínica y un abordaje multidisciplinario para mejorar la
morbimortalidad.
0130 Cavernoma sintomático en
mujer embarazada de 19 semanas
J Cittadini(1), M
Bellido(1), N Santagati(1)
(1) Sanatorio Finochietto
Introducción: El cavernoma es una de las malformaciones
vasculares del sistema nervioso más frecuentes, con incidencia anual del 0.4% y
riesgo de sangrado de 3%. Predomina en mujeres entre 30 y 39 años. Los signos
clínicos de presentación son sangrados y convulsiones. Presentamos el caso de
una paciente embarazada de 19 semanas con déficit neurológico agudo secundario
a un cavernoma.
Presentación del caso: Mujer de 34 años con antecedente de
hipotiroidismo, que cursa embarazo de 19 semanas de gestación, dos horas previo
a su consulta presenta paresia braquial y crural derecha. Se realiza resonancia
de encéfalo donde se observa lesión ocupante de espacio en protuberancia con
extensión hacia mesencéfalo que mide 17 x 15 mm que por sus características
impresiona corresponder a malformación vascular. Al examen físico se evidencia
tercer par incompleto izquierdo, paresia recto interno derecho, diplopía
horizontal, hemiparesia derecha braquiocrural. Ecografía obstétrica que informa
feto vivo. Se realiza ateneo en conjunto con servicios de Obstetricia,
Neurología y Neurocirugía, y se decide no realizar resolución quirúrgica.
La paciente evoluciona con profundización de
paresia braquial, por lo que se realiza nueva resonancia de encéfalo que no
presenta cambios con respecto a estudio.
Se realiza interconsultas a Neurocirujanos de
diferentes centros de Capital Federal, quienes sugieren no intervenir
quirúrgicamente. Evoluciona sin nuevas intercurrencias, alcanzando embarazo a
término. Se realiza cesárea programada sin complicaciones.
Discusión: La presentación de un paciente con
malformación vascular de sistema nervioso central, cavernoma, en particular una
paciente cursando embarazo, con déficit neurológico, es un desafío que debe ser
atendido de forma multidisciplinaria, teniendo en cuenta que el embarazo
representa un factor de riesgo para que ocurra sangrado del cavernoma. Para la
toma de decisiones, se revisó extensamente la literatura y se consultó con
equipos de neurocirugía de otras instituciones. Evaluando riesgos y beneficios
se ha decidido en conjunto no realizar intervención quirúrgica.
Conclusión: La ocurrencia de un cavernoma sintomático
durante el embarazo no es indicación de cirugía. Hay poca evidencia sobre los
posibles tratamientos. Se recomienda derivación a centros especializados y un
trabajo interdisciplinario entre las especialidades pertinentes.

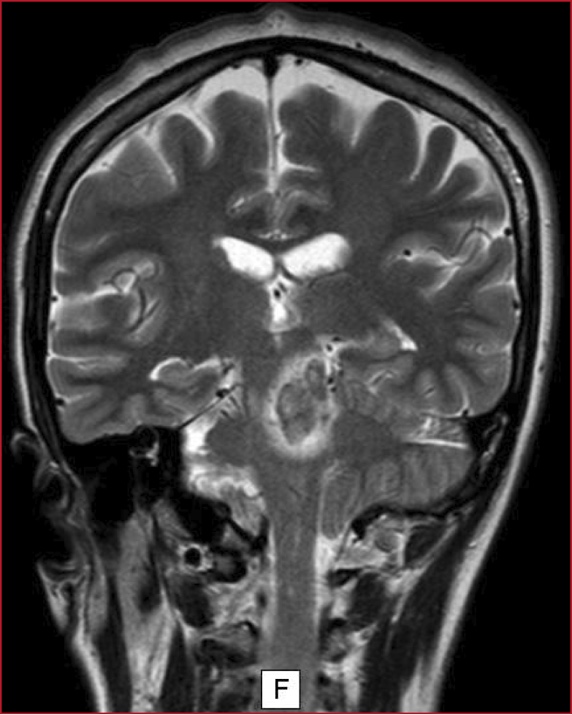
A Furlotti(1), I
Bolatti(1), N Buzzi(1), L Pesce(1), M Olave(2), A Garcia(2), E Asinari(2)
(1) Hospital Misericordia Nuevo Siglo. (2)
Hospital Miseriordia Nuevo Siglo
Introducción El síndrome de lisis tumoral (SLT) y la
acidosis láctica tipo B (AL) son urgencias oncológicas de enfermedades
hematológicas.
El SLT aparece posterior al inicio de
quimioterapia, la forma espontánea es más rara, es secundario a una lisis
masiva de células tumorales con liberación hacia la circulación de sus
productos conduciendo a la falla renal aguda como también alteración del SNC y
arritmias. Requiere tratamiento con hidratación, estimulación diurética hasta
terapia de remplazo renal, correcciones electrolíticas y tratamiento para
disminuir la producción de ácido úrico o estimular su remoción.
La AL tipo B de etiología multifactorial poco
clara, en ausencia de hipoperfusión tisular e hipoxemia. El efecto Warburg,
explicada por una tasa metabólica de las células tumorales muy alta, con
proceso glucolítico aberrante y conversión del piruvato en ácido láctico.
Requiere tratamiento con quimioterapia.
Caso clínico: Hombre de 45 años, con antecedente de SIDA,
cumple TARV, presenta poliadenpatias y masa bulky pectoral izquierda, la
biopsia de ganglio cervical informa linfoma no hodking de alto grado de células
B difuso y la TC evidencia metástasis hepáticas.
Evoluciona con depresión del sensorio, con
requerimiento de ARM, oliguria, hiperfosfatemia, hiperpotasemia, acidosis
metabólica e hiperlactacidemia.
Se hace diagnóstico de SLT espontaneo y AL
tipo B. Se inicia hidratación agresiva, sin respuesta diurética se inicia
hemodiálisis. Responde con descenso del ácido úrico y mejoría de parámetros
metabólicos y electrolíticos.
Por intercurrencia infectológica fallece
antes de iniciar tratamiento con quimioterapia.
Discusión: Los factores de riesgo para el desarrollo de
SLT son linfoma alto grado y leucemia linfoblástica aguda, masa bulky, alta
tasa proliferativa, gran carga tumoral, alta sensibilidad a quimioterapia,
linfocitosis y LDH elevada. La AL tipo B predomina en enfermedades
hematológicas malignas, principalmente linfoma No Hodking y menor incidencia en
tumores sólidos.
Describimos ambas urgencias en un mismo
paciente, aun sin recibir tratamiento quimioterápico, con diagnóstico de alto
riesgo para su desarrollo. Recibió soporte vital avanzado, con tratamiento
específico para SLT, por óbito no recibió quimioterapia.
Conclusión: La AL tipo B y SLT espontaneo, empeoran el
pronóstico de enfermedades hematológicas malignas, requiere rápido diagnóstico
y tratamiento. La asociación entre ambas no está descripta.
T Bergoglio(1), S
Villarroel(1), S Giannasi(1), S Bauque(1), I Huespe(1), E Prado(1)
(1) Italiano De Buenos Aires
Introducción: Durante el trasplante hepático (TH) las
pruebas viscoelásticas demostraron reducir el requerimiento de hemoderivados
durante el acto quirúrgico, logrando un mejor control de la hemostasia. Sin
embargo no está claro si el manejo de la hemostasia con ROTEM en el
intraoperatorio impacta positivamente en el postoperatorio en UCI.
Objetivos: Comparar el volumen de glóbulos rojos (GR)
recibidos en el postoperatorio inmediato en UCI, así como los días de
ventilación mecánica (ARM), de internación y mortalidad hospitalaria en
pacientes TH con optimización de la hemostasia dirigida por coagulograma
convencional (CC) vs. ROTEM durante el acto quirúrgico.
Materiales y Métodos: Estudio cohorte retrospectiva. Se incluyeron
TH entre 12/2010 al 12/2022. La cohorte se dividió en un grupo CC (previos a
2/2015) y grupo ROTEM (posterior 2/2015). Se comparó el volumen de GR recibidos
dentro de las 48 horas del ingreso a UCI, días de ARM y días de
hospitalización. Se realizó un modelo de regresión lineal ajustado por
potenciales confundidores.
Resultados: Se incluyeron 299 trasplantados, de los
cuales el 35% (n=106) se optimizó su hemostasia con CC y el 64% (n=193) por
ROTEM. El grupo guiado por ROTEM ingresó a UCI con APACHE y BMI más elevado
(Tabla 1).
Los pacientes del grupo guiado por CC
fallecieron el 7.5% (n=8) vs. 5.7 (n=11);p=0.5. El grupo ROTEM recibe menos GR
dentro de las 48 horas postoperatorias (508 ml [DE 67] vs. 251 ml [DE 35];
p<0.01), la diferencia se mantuvo significativa en el modelo ajustado (coef
ROTEM -364 [IC95% -543/-185];p<0.01). Se observaron diferencias en los días
de ARM en el modelo ajustado (coef ROTEM -0.6 [IC95% -1.17/-0.02];p=0.04) pero
no en los días de UCI (coef ROTEM -1.96 [IC95% -4.3/0.38];p=0.1).
Conclusión: El uso de ROTEM en TH reduce el requerimiento
de GR dentro de las 48 horas postoperatorias, y esto tiene impacto clínico
positivo, evidenciado en reducción en los días de ARM.


0133 Síndrome de Stiff: reporte
de un caso
S Napoli(1), C
Aguilera(1), R Villa(1), L Barrios(1), P Antón Lladó, C Rava, C Roggiero, M
Albarracín Reinoso, N Raimondi(1)
(1) Fernandez
Introducción: El síndrome de Stiff, conocido como espasmo
muscular rígido, es una enfermedad neuromuscular rara y crónica que se
caracteriza por rigidez muscular progresiva y espasmos involuntarios. Afecta
principalmente a los músculos del tronco, así como a los músculos de las
extremidades.
Caso Clínico: Paciente de 67 años con antecedentes de
hipertensión arterial, diabetes insulino requirente, hipotiroidismo. Ingresa al
hospital por presentar deterioro del sensorio en contexto de hipoglucemia con
excitación psicomotriz, se realiza tratamiento, evolucionando a las dos horas
con rigidez muscular y estridor laríngeo por lo que se decide asistencia
ventilatoria mecánica, interpretándose inicialmente como convulsiones se inicia
tratamiento y punción lumbar con evidencia de hiperproteinorraquia.
Ingresa a Terapia Intensiva donde repite
episodios de rigidez generalizada asociado a desaturación que responden a
propofol, realizandose electroencefalografía que no evidencia actividad
comicial aún durante crisis. Se completa con electromiografía con evidencia de
alteración de conducción intratroncal de reflejo trigéminofacial.
Se decide realizar tratamiento como
encefalitis autoinmune recibiendo gammaglobulina.
Posteriormente se reciben resultados
positivos para ANTI-GAD 65 tanto en suero como en líquido cefalorraquídeo.
Confirmando síndrome de Stiff.
El paciente fallece a los treinta días de
internación.
Discusión: El diagnóstico del síndrome de Stiff se basa
en la evaluación clínica de los síntomas, la exclusión de otras condiciones
similares y pruebas de laboratorio para detectar la presencia de anticuerpos
anti-GAD. La electromiografía puede ser útil para descartar otras enfermedades
neuromusculares.
Conclusión: Es importante el abordaje multidisciplinario
de estos pacientes a fin de poder llegar a un diagnóstico adecuado para su
tratamiento.
MD Sanchez(1), MM
Massara(1), A Canepari(1), ML Wamba(1), R Verburg(1), MX Iglesias(1), M
Ricciardelli(1)
(1) Hospital Italiano De Buenos Aires
Introducción: La traqueostomía es un procedimiento
quirúrgico de baja prevalencia en las Unidades de Cuidados Intensivos
Pediátricos (UCIP) por lo que existen escasos reportes de su impacto clínico y
evolución.
Objetivo: Describir las características y evolución de
niños traqueostomizados en una Unidad de Cuidados Intensivos Pediátricos.
Lugar de Aplicación: Hospital Italiano de
Buenos Aires (HIBA), Unidad de Cuidados Intensivos Pediátricos
Diseño: Observacional retrospectivo
descriptivo
Población: Se estudiaron niños
traqueostomizados en UCIP entre los años 2015 y 2019.
Materiales y Métodos: En el año 2015 se conformó un grupo
multidisciplinario de trabajo constituido por profesionales del servicio de
kinesiología y cirugía pediátrica del HIBA con el objetivo realizar el
seguimiento clínico y estandarización de cuidados de los pacientes traqueotomizados
en la UCIP.
Resultados: Ingresaron al registro activo 88 pacientes
traqueotomizados. El 53.6% eran de sexo masculino. Donde el 12,3% ingresó a la
UCIP por causa respiratoria, el 33,37% por causa cardiovascular, el 19,2% por
causa neurológica y el 24,27% ingresó por otros motivos. La mediana de edad de
la población estudiada fue de 18 meses con un rango intercuartil (RIQ) de
4-54.5 meses.
La mediana de días totales de AVM fue de 42
con un (RIQ 24.5-106.5) y la mediana de días de AVM hasta la realización de la
traqueostomía fue de 13,5 (RIQ 8-21). La mediana de días libres de AVM hasta la
decanulación fueron de 36.5 (RIQ 14-212)
De los 88 niños estudiados, el 59% (RIQ
48-69) pudo ser decanulado dentro de una mediana de 23 días (RIQ 14-99) desde
la desvinculación del respirador. En el 50,57% se aplicó un protocolo guiado de
decanulación. El 12% de los pacientes decanulados fallaron siendo los motivos
estenosis subglótica en el 10,9% y presencia de granulomas en el 1.1%.
La mortalidad hospitalaria total fue del
9.1%, la mediana de días de internación en UTIP fue de 56 (RIQ 32.5-98.5) y los
días totales de internación fueron de 91 (RIQ 58.5-148). El 51,58% estaban
canulados al momento del alta.
Conclusiones: Es el primer estudio epidemiológico de
Argentina que muestra las características y evolución de la población
pediátrica con traqueostomía.
Observando como fecha de realización de la
traqueostomia los 13 días de VMI.
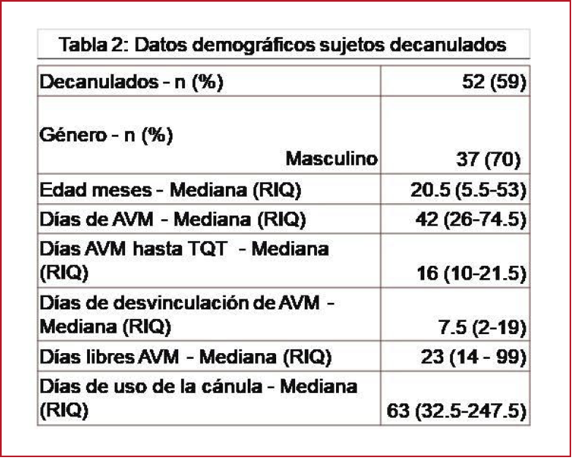
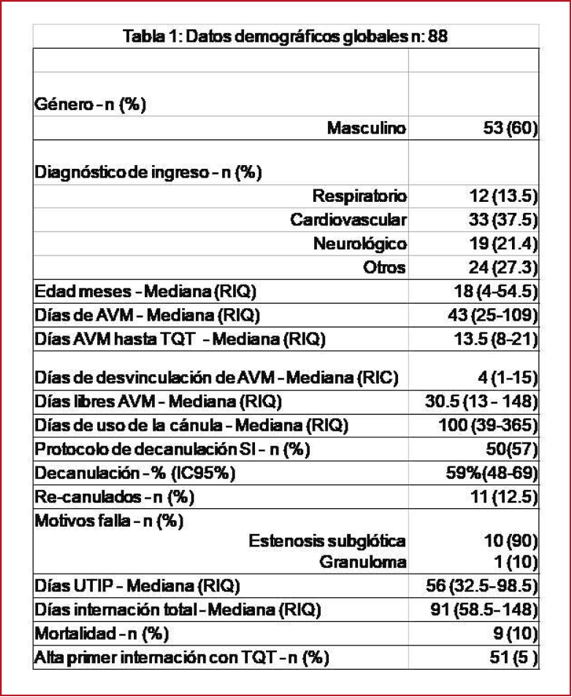
0135 VIRUELA SIMICA EN PACIENTE
INMUNODEPRIMIDO
JJ Navotka(1), AN Gutierrez(1),
MF Mendieta(1), JM Ochoa(1), L Maidana(1), J Gomez(1), AM Coceres(1), AM
Ojeda(1), G Coria(1), M Audizzio(1), A Larroza(1), G Garau(1), G Sanchez
Negrete(1), L Andrades(1)
(1) Hospital De Campaña Escuela Hogar
Introducción: La viruela símica es una zoonosis viral.
Pertenece al género Orthopoxvirus de la familia Poxviridae.
Varias especies animales han sido
identificadas como susceptibles al virus, como roedores, ardillas y monos. Se
transmite de una persona a otra por contacto cercano con lesiones, fluidos
corporales, gotitas respiratorias y materiales contaminados. El período de
incubación suele ser de 6 a 13 días, pero puede oscilar entre 5 y 21 días.
Suele ser autolimitada pero puede ser grave en población pediátrica, personas
gestantes o personas con supresión inmunitaria debido a otras condiciones de
salud.
Caso clínico: Paciente masculino de 24 años de edad,
oriundo interior de Corrientes, HIV de reciente diagnostico, sin otro
antecedente conocido. Consulta a centro de salud de su localidad por presenter
disnea CF II, tos seca, Perdida de pesos en los ultimos meses, fiebre, ulcera
en cavidad bucal,muguet, disfagia exantemas papulares, maculares y vesiculares
en miembros inferiores, genitales, region glutea,, por lo que es internado
asumido el cuadro como sindrome de consuncion y neumonia grave en paciente inmunodeprimido,
iniciando piperacilina tazobactam, vancomicina, TMS; 20 dias despues evoluciona
con neumotorax y neumomediastino derivandose a centro de mayor complejidad
ingresando a UTI, en mal estado general, se coloca tubo de avenamiento pleural
izquierdo, en insuficiencia respiratoria grave se conecta ARM. Se pancultiva e
inicia imipenem, vancomicina, TMS tratamiento por alta sospecha de pneumocystis
jiroveci. Por las lesiones cutaneas se solicita PCR para poxvirus Monkeypox la
cual da positiva, iniciando medidas de aislamiento y sosten sintomatico.
72hs a su ingreso en fallo multiorganico se
produce el obito.
(procalcitonina ingreso 4.72ng/ml,
hemocultivo negativo, BAL flora habitual, BAAR negativo, VDRL negativo,
SARSCOV-2 negativo).
Discusión: El manejo clínico de las personas con viruela
símica es sintomático, ante la sospecha clinica el diagnostico se realiza por
medio de PCR de material de la lesión cutánea.
Los tratamientos antivirales específicos,
como tecovirimat se encuentran aprobado pero no disponible en nuestro pais.
Conclusión: Si bien representamos una region no endemica,
hay que sospecharla en forma temprana para generar acciones para el control de
la transmission, rastreo y seguimiento clínico - epidemiológico principalmente
en grupos de mayor vulnerabilidad como pediatricos, embarazadas e
inmunocomprometidos.

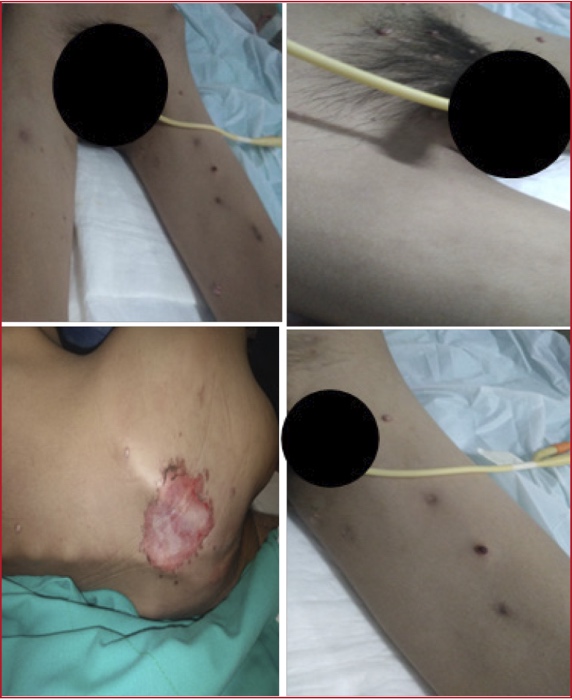
0136 Ubicación infrecuente de
actinomicosis
C Roggiero(1), N
Raimondi(1), M Albarracin(1), P Anton Llado(1), S Napoli(1), C Rava(1), L
Barrios(1)
(1) Fernandez
Introducción: La actinomicosis es una enfermedad infecciosa
crónica causada por bacterias del género Actinomyces, anaerobias
Gram-positivas. Se caracteriza por la formación de abscesos o tumores
preferencialmente en partes blandas.
Caso Clínico: Paciente masculino de 86 años de edad con
antecedentes de hipertensión arterial consulta por cuadro de astenia progresiva
asociado a somnolencia; al ingreso al hospital presenta convulsiones con
realizándose tomografía con evidencia de formación hipodensa expansiva
heterogénea talámica derecha y edema subcortical parietal posterior izquierdo
en dedo de guante; se realiza tratamiento anticomicial y pasa a Terapia
Intensiva.
Se completa estudios con resonancia magnética
de cerebro que informa dos colecciones heterogéneas localizadas sobre el tálamo
derecho y sobre la unión cortico subcortical del lóbulo parietal izquierdo, de
46 y 31 mm respectivamente, ambas hiperintensas en T2 con restricción en la
señal en difusión y realce periférico con contraste endovenoso.
Se programa con servicio de Neurocirugía
biopsia estereotáxica de lesión talámica con evidencia de colección de aspecto
purulento y anatomía patológica con hallazgo de filamentos de Actinomyces.
Iniciando tratamiento con penicilina.
A las cuatro semanas se realiza nueva
resonancia donde evidencia aumento de edema perilesional por lo que se realiza
evacuación de colecciones y se rota esquema antibiótico a vancomicina. Tras dos
semanas se repite resonancia magnética con disminución franca de colecciones.
Discusión: La actinomicosis es una enfermedad poco común
en la actualidad, que puede ser grave si no se diagnostica y trata
adecuadamente presentando buena evolución.
Conclusión: En esta localización infrecuente fue
importante el abordaje multidisciplinario para la evolución del paciente.
0138 REPORTE DE CASO: FALLA
HEPÁTICA FULMINANTE SECUNDARIA A CONSUMO DE COCAÍNA
F Medina(1)
(1) Hospital Argerich
Introducción: La insuficiencia hepática aguda se
caracteriza por falla hepática, encefalopatía y tiempo de protrombina elevado
en un paciente sin enfermedad hepática preexistente. Sin el tratamiento
adecuado el pronóstico es sombrío por lo que el reconocimiento y tratamiento
precoz son cruciales.
Presentación del caso: Masculino de 36 años, sin antecedentes
patológicos, acude a guardia externa por deterioro del sensorio en una fiesta
privada. A su ingreso hemodinámicamente estable, afebril , Glasgow 3/15,
pupilas intermedias isocóricas reactivas. Se realiza IOT/ARM y se decide su
internación. TC de cerebro de ingreso informa cefalohematoma parietooccipital
derecho, no significativo. Se realiza laboratorio que evidencia leve alteración
de la función renal y hepática. Toxicológico en orina positivo para cocaína,
serologías negativas. Evoluciona en 24 hrs con falla multiorgánica: IRA, falla
hepática hiperaguda, coagulopatía y plaquetopenia por lo que se decide su
internación en unidad cerrada. Se interpreta el cuadro como falla hepática
fulminante secundaria a consumo de cocaína por lo que se interconsulta con
servicio de trasplante hepático para eventual ingreso a lista de trasplante y
servicios de toxicología de hospitales Fernandez y Posadas. Paciente evoluciona
inestable, con requerimientos de vasoactivos y anúrico, en hemodiafiltración
veno-venosa continua. Presentó midriasis izquierda arreactiva evolucionando
rápidamente hacia la parada circulatoria.
Discusión: Los fármacos y tóxicos son la primera causa
de fallo hepático fulminante. La hepatotoxicidad inducida por cocaína está
descrita en animales pero existen muy pocos casos documentados en humanos. La
escasez relativa de estos casos a pesar del uso extendido de la droga sugiere
algún modo de susceptibilidad individual o asociación de cofactores en casos
graves.
Conclusiones: Dado el aumento de consumo de cocaína
consideramos que debe tenerse en cuenta como agente etiológico en casos de
hepatotoxicidad grave, considerando su rápida evolución a fallo multiorgánico.
Autores: Medina,F. País,V. Garaña,V. Guaicha
Pulla, E. Balauz, M. Pello, S. Santoro, L. Tonelli, C. Piccola, V. Cozzani, C.
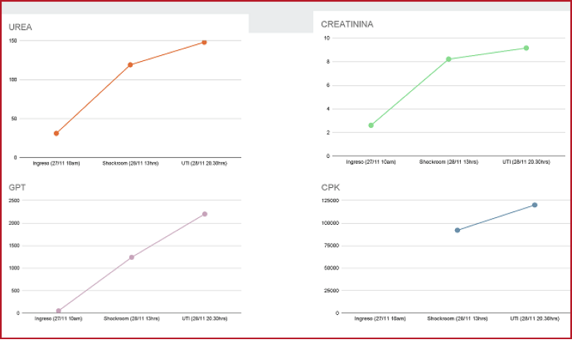
0139 ATEROEMBOLIA MASIVA
SECUNDARIA A AORTA SHAGGY O ESPICULOANFRACTUOSA
MC Palacio(1), C
Quintanillas(1), JC Medina(1), M Chamadoira(1), J Camargo(1), O Martinez(1), F Avila(1),
A Gutierrez(1), C Reyes(1), M Pataro(1)
(1) Sanatorio Anchorena Itoiz
Introducción: Se define como aorta Shaggy o aorta
espiculoanfractuosa a la degeneración ateromatosa extensa de la aorta con
superficie friable que predispone a su ulceración difusa con exposición del
contenido de la placa y complicaciones embólicas asociadas.
Introducción: Paciente masculino de 66 años, con
antecedentes de: hipertensión arterial, insuficiencia renal crónica,
tabaquista, internación reciente por ACV isquémico frontal derecho
cardioembólico por debris aórtico y anticoagulado.
Ingresa por cuadro de insuficiencia renal
crónica reagudizada con requerimiento de terapia de reemplazo renal y livideces
por embolias periféricas, digitales bilaterales, gemelos, glúteos y flancos.
Se realiza angiotomografia de tórax y abdomen
donde se reconoce ateromatosis parietal difusa de la aorta toracoabdominal, con
irregularidad parietal y zonas de reducción segmentarias, compatible con Aorta
espiculoanfractuosa o Aorta Shaggy.
Evoluciona tórpidamente con embolias distales
masivas, se realiza seguimiento por Servicio de hemodinamia y la colocación de
endoprotesis Aortica cubriendo Aorta descendente torácica por debajo de la
arteria subclavia izquierda por 20 cm. Se consensua tratamiento médico con
antiagregación plaquetaria y estatinas . Evoluciona con progresión de embolias
masivas. Multiples intercurrencias y fallece.
Discusión: En el Síndrome de Aorta Shaggy la
embolización distal difusa de partículas de colesterol puede presentar daño
renal agudo, pancreatitis, isquemia mesentérica y mielitis isquémica. Existe
fuerte asociación con factores de riesgo cardiovasculares. La anticoagulación
está contraindicada pues podría favorecer la inestabilidad de los trombos
murales y exacerbar el riesgo embolico. La reparación quirúrgica tiene un
riesgo muy elevado de embolia.
Conclusión: La Aorta Shaggy es una entidad grave con
riesgo ateroembolico masivo recurrente con grandes interrogantes en el manejo
medico e intervencionista.
0140 INSUFICIENCIA RENAL AGUDA
Y MORTALIDAD EN UTI
VP Lobo, M Isa(1), J
Perez Romero(1), R Dilaccio(2), R Casas(1), F Villemur(1), M Roth(1), D
Amaya(1)
(1) Clinica Regional Del Sud. (2) Clincia
Regional Del Sud
Introducción: La insuficiencia renal aguda (IRA) es un
síndrome clínico que se caracteriza por la pérdida brusca de la función renal,
que se asocia con frecuencia a un recorte de diuresis, y que da lugar a una
elevación de los productos nitrogenados en sangre y una alteración en la
homeostasis del organismo. La IRA puede desarrollarse en pacientes
ambulatorios, hospitalizados y más frecuentemente en pacientes críticos,
estando asociada, en sus formas más severas, a una elevada morbilidad y
mortalidad, generando un elevado gasto sanitario.
Materiales y Métodos: Se realizó un estudio descriptivo,
retrospectivo y observacional desde junio a octubre del 2022 en el Servicio de
Terapia Intensiva de la Clínica Regional del Sud, de la Ciudad de Río Cuarto,
Argentina de donde se recolectaron un total de 37 pacientes que ingresaron a
nuestra unidad.
Resultados: Entre los diagnósticos de ingreso a las
unidades en su mayoría con el 38% SEPSIS y en segundo lugar con el 5% abdomen
agudo perforado entre otros. Se determinó valores de clearence de creatinina
con metodo de MDR/CKD-EPI realizado al momento del ingreso y posteriormente al
alta en el que encontramos los siguientes resultados: al momento del ingreso el
AKI 0 es del 79% y al momento del alta independientemente al valor de AKI de
ingreso presentaron en un 40% valores compatibles con AKI III y un indice de
mortalidad del 48%.
Conclusión: Es de vital importancia que todo paciente que
ingresa a la unidad de cuidados críticos tenga su valoración de AKI con
Clearence de creatinina con el cálculo de estimación de filtrado glomerular de
MDR/CKD-EPI y así poder determinar los sesgos y realizar conductas de
tratamiento adecuada preservando la indemnidad de dicho órgano y disminuyendo
en lo mejor posible la toxicidad farmacológica, ya que en breve estudio se pudo
valorar el alto índice de mortalidad en los pacientes que presentan como diagnostico
iniciar IRA asociada a la patología de base.
A Feldman(1), G Sibila(1),
B Dagllio(1), D Varela(1), C Benay, J Aguirre, C Lopez, N Tiribelli, S Fredes,
M Lompinzano, M Aliaga(1), R Albarado(1), A Garcia(1), M Renk(1), C Benay(1), D
Quaranta(1)
(1) Churruca
Objetivos: Realizar un análisis de los hallazgos de la
ecografía pulmonar en pacientes criticos con neumonía viral
Material y métodos: Estudio descriptivo, retrospectivo y
observacional en el que se incluyeron los pacientes ingresados a (UTI) con
neumonía desde el 11/11/2023 hasta el 01/05/2023 que requirieron evaluación de
ecografía pulmonar. Las variables registradas edad, sexo, duración de ARM,
APACHE II, días de ARM, estadía y mortalidad. Los datos se expresaron como
media y DS, mediana, RI y %. Los exámenes de ultrasonido en el punto de
atención (POCUS) se realizaron con transductores convexos y lineales. El tórax fue
escaneado en 12 áreas pulmonares: anterior, lateral y posterior
(superior/inferior) bilateralmente. Se escanearon los miembros inferiores para
detectar trombosis venosa profunda y se realizó una angiografía tomográfica
computarizada de tórax para excluir sospecha de embolia pulmonar (EP). El POCUS
de seguimiento se realizó semanalmente y antes del alta de UTI.
Resultados: Ingresaron 180 pacientes, 26 con neumonía
viral. La edad 52 ± 16 y el 60 % hombres. El APACHE II 15 ± 8. La mediana de
duración de la ventilación mecánica 11 (RI 10-18) días; duración de la estancia
en la UTI fue 22 (RI 20-25) días; tasa de mortalidad 28,1%. Al ingreso en la
UTI, POCUS detectó líneas pleurales irregulares bilaterales (78,6%) con líneas
B confluentes, consolidaciones (61,7%) y derrames pleurales y cardíacos (22,4%
y 13,4%, respectivamente). La trombosis venosa profunda se identificó en el
6,8% de los pacientes, mientras que la angiografía tomográfica computarizada de
tórax confirmó EP en 14,7%. Cuatro semanas después del ingreso, POCUS detecto
tasas significativamente más bajas (P < 0.05) de anomalías pulmonares.}
Conclusiones: La ecografía en el punto de atención mostró
líneas B, irregularidades de la línea pleural y consolidaciones variables. Los
hallazgos de la ecografía pulmonar disminuyeron significativamente con el alta
en la UTI, lo que sugiere una resolución persistente pero lenta de algunas
lesiones pulmonares. Aunque POCUS identificó trombosis venosa profunda en menos
del 10%, se encontró que 14% tenían EP probada por tomografía computarizada
0143 Investigación clínica con
redacción asistida por inteligencia artificial: Estudio CRAW
I Huespe(1), J
Echeverri(2), A Khalid(3), I Carboni Bisso(1), C Musso(1), S Surani(4), V
Bansal(4), R Kashyap(4)
(1) Hospital Italiano De Buenos Aires. (2) Universidad Javeriana. (3) Harvard Medical
School. (4) Mayo Clinic
Introducción: Este estudio investigó la capacidad de la
herramienta asistida por inteligencia artificial (IA), ChatGPT, para redactar
la introducción de un manuscrito sobre insuficiencia renal aguda (AKI) en
pacientes con sepsis en comparación con investigadores médicos de nivel
intermedio y superior.
Métodos: Estudio observacional, de corte transversal y
multicéntrico. Se generaron tres introducciones (una escrita por ChatGPT, una
escrita por un investigador intermedio y una escrita por un investigador
superior) y se evaluaron en una encuesta ciega dirigida a investigadores con
diferentes rangos de índice H. Los investigadores evaluaron la calidad de las
introducciones de acuerdo a los cuatro componentes de las directrices STROBE, y
trataron de identificar cuál fue escrita por humanos y cuál por IA.
Resultados: Un total de 80 investigadores de 5
continentes participaron en la encuesta, con un rango de índice H de 1 a 96. En
comparación con los investigadores humanos, ChatGPT obtuvo una puntuación más
alta en los cuatro componentes de las introducciones. La sensibilidad y
especificidad de los participantes para identificar si la redacción fue
realizada por humanos o por ChatGPT fue baja (22,4% y 57,6%, respectivamente).
Conclusión: El estudio encontró que ChatGPT, la
herramienta asistida por IA, puede crear contenido de investigación comparable
a la redacción de un investigador médico experto. ChatGPT obtuvo una
calificación más alta que los investigadores de nivel intermedio y superior en
la redacción de la sección de antecedentes de un estudio clínico en cuidados
intensivos. Asimismo, los participantes tuvieron dificultades para distinguir
entre la redacción de ChatGPT y la de los investigadores humanos.
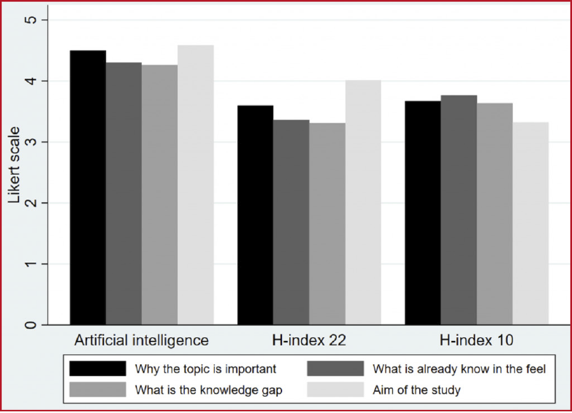
MM Abbate(1), J
Epele(1), S Reynoso(1), V Thomas(1), C Goddio(1), G Saraví(1), M Alarcón(1), C
Brandan(1), J Carminatti(1)
(1) Hospital Zonal De Trelew
Introducción: Una fístula esofagopleural constituye una
eventualidad poco reportada en la literatura cómo complicación tras la
colocación de una sonda de Sengstaken Blakemore (SSB). La terapéutica es
compleja e incluye un manejo multidisciplinario.
Caso clínico: Paciente de 52 años con antecedentes de
hepatitis C tratada, hipertensión portal y várices esofágicas ingresa por shock
hipovolémico secundario a hemorragia digestiva alta. Se realiza VEDA de
urgencia: várices esofágicas sangrando activamente. Se coloca SSB. Ingresa a
UTI en AVM, inestable hemodinámicamente, requiere vasopresores, octeotride y
hemoderivados. A las 36 horas se retira SSB , sin evidencia de sangrado.
Intercurre con intolerancia a alimentación
enteral; la radioscopía muestra sonda K108 en hemitórax derecho. En VEDA y
posterior TAC se diagnostica fístula esofagopleural de 8 centímetros, sin
afectación mediastínica. Se coloca tubo pleural y stent esofágico.
Posteriormente se constata stent migrado y empiema. Requiere yeyunostomía para
alimentación. Se decide terapia de vacío endoluminal (endoVAC) intracavitario,
con VEDA para lavado y recambio de sonda cada 72 horas. Evoluciona
favorablemente disminuyendo la brecha a 5 centímetros.
Intercurre con shock séptico, no se progresa
con maniobras invasivas por solicitud familiar y obita.
Discusión: En casos de hemorragia variceal no
controlada, se recurre al taponamiento con SSB por 24 horas como puente a otra
terapéutica. Puede complicarse con necrosis y perforación, por lo que se debe
controlar la presión y volumen de la SSB.
Si bien la perforación esofágica es una
complicación descripta, la fístula esofagopleural constituye un evento poco
documentado en la bibliografía, de alta mortalidad y difícil tratamiento.
En nuestro paciente el stent esofágico falló
por migración. Ante dicho escenario decidimos realizar endoVAC. Pese a ser una
brecha grande, disminuyó el tamaño de la fístula esofagopleural y el foco
infeccioso con tratamiento médico, endoscópico y quirúrgico.
Conclusión: La fístula esofagopleural constituye un
evento excepcionalmente reportado en la literatura como complicación de la
colocación de una SSB. Por la complejidad de su manejo obliga en ocasiones a
recurrir a recursos terapéuticos como el endoVAC, constituyendo una experiencia
inédita en nuestra institución.
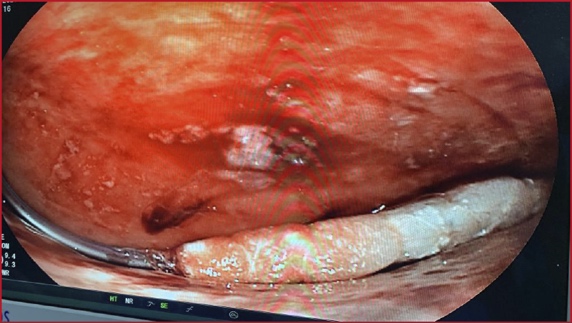
0146 TROMBOSIS VENOSAS
MÚLTIPLES DE ETIOLOGÍA DESCONOCIDA
F Pirchio(1), B
Sanchez(1), B Meres(1), M Latimori(1), F Garavelli(1), F Dipaolo(1), M Re(1), N
Roncchetti(1), S Gattino(1), C Settecase(1), D Bagilet(1)
(1) Hospital Escuela Eva Perón
Introducción: La enfermedad tromboembólica (ETEV) es
resultado de varios factores: condiciones hereditarias y adquiridas (embarazo;
puerperio; fármacos; enfermedades mieloproliferativas; neoplásica).
Caso: Mujer de 49 años, antecedentes de ligadura
tubaria. Ingresó por deterioro del sensorio y convulsiones. Normotensa, febril,
GCS 13/15, bradipsiquia, paraplejia, paresia braquial derecha 2/5 y braquial
izquierda 4/5, Babinsky positivo bilateral, sin meningismo. Laboratorio: Hb 8,5
g/dl; Gb18.000mm3; Plaquetas 325000 mm3; Cr 0,7mg%; Ur 40mg%; TP 12¨; KPTT 21;
Fibrinógeno 290 mg/dl; Dímero D 4 mµ/ml. Tomografía de cráneo normal. LCR:
turbio, presión normal, 5 elementos, 0,68 g/l glucosa, 0,5 gr/l proteínas,
lactato 2 mmol/l. Inició Ceftriaxona-Aciclovir. Resonancia de encéfalo:
hemorragia intraparenquimatosa (HIPE) parietal izquierdo de 10x25mm; hemorragia
subaracnoidea. Defectos de rellenos en los senos venosos sagital superior,
transverso, sigmoideo derecho y vena yugular. FILMARRAY LCR: negativo. Inició
anticoagulación con enoxaparina. Evolucionó con disnea y dolor torácico.
Tomografía de tórax y abdomen: trombosis pulmonar y vena renal izquierdas. Se
aumentó dosis de enoxaparina. Frotis normal. Mutación JAK2-BCR ABL negativas;
Vitamina B12 y homocisteina normales. ACL-B2G6PI: negativo; IGM e IGG ANTI B2
GPI: 3,2 U/ML; ACS anticardiolipinas normales; ACL - B2G6PI: negativo; IGM –
IGG ANTI B2 GPI: 3,2 U/ML; Ac. lúpico:1,25; FR: 8; FAN: Negativo. C3-C4-CH50:
normales. MUT G20210A y G1691A: negativas. Proteína C, S, antitrombina, CEA, CA
125, CA 19,9, CA 15.3: negativos. Ecografías ginecológica y tiroidea: normales.
Externada con recuperación neurológica completa.
Discusión: En ETEV la afectación de senos venosos,
miembros superiores, lecho esplácnico y renal es inusual. La trombosis venosa
cerebral (TVC) puede asociarse a hemorragia subaracnoidea o
intraparenquimatosa. La asociación con TEP es infrecuente. Las trombosis múltiples,
idiopáticas, recurrentes o en sitios inusuales obligan descartar neoplasia
oculta (4,7 – 23%). Conclusión: La TVC debe considerarse ante pacientes jóvenes
con cuadros neurológicos poco claros. HIPE no es contraindicación para el
inicio de anticoagulación ante su coexistencia.

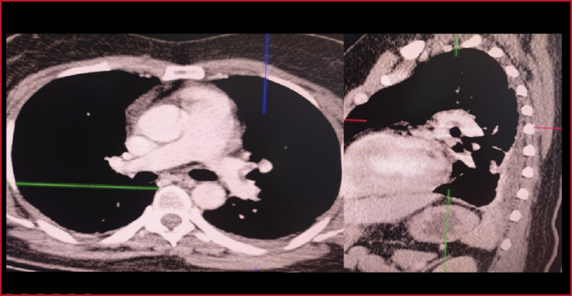
0147 SOSTEN DE POTENCIAL
DONANTE CON HIPOXEMIA REFRACTARIA EN POSICIÓN PRONO
F Arancibia(1), B
Fernandez(1), C Claros(1), T Huanca(1), A Montes De Oca(1), W Videtta(1), N
Montaño(1), L Montaño(1), S Quintana(2), S Jerez(3), J Cardozo(1), A
Rodriguez(4), D Romero(1), D Barrientos(1), J Morales(1), M Wilches Therán(1)
(1) Municipal Eva Perón De Merlo. (2)
Municpal Eva Perón De Merlo. (3) Municipal Evas Perón De Merlo. (4) Municvipal
Eva Perón De Merlo.
Introducción: Se reporta caso clínico de politraumatismo,
SDRA y muerte cerebral, cuya hipoxemia refractaria demanda el decubito prono
incluso para su traslado hasta quirofano.
Objetivo: Destacar la utilizacion del estudio
PROSEVA y demás metas del ARDS network para sostener potencial donante con
hipoxemia refractaria generadora de FOMS.
Caso clínico: Masculino de 20 años que ingresa por
politraumatismo por accidente vehicular, bicicleta sin casco/autobús, con
deterioro de conciencia y convulsión tónico clónica generalizada. Se realiza
estabilización, IOT y AVM. TC de encéfalo: hemorragia subdural laminar
izquierda en región de la tienda del cerebelo, contusión frontal sin desviación
de la línea media, múltiples focos contusivos puntiformes frontales, en núcleo
lenticular y cápsula interna. fractura de los huesos propios de la nariz,
cuerpo maxilar inferior derecho y ángulo del maxilar inferior izquierdo. TC de
columna cervical sin alteraciones. TC de tórax fractura de primero y segundo
arcos costales derechos, contusión pulmonar bilateral. Neumotorax laminar
izquierdo. RX : fractura de fémur izquierdo. Neurocirugía con conducta
expectante. traumatología: colocación de férula de yeso en miembro inferior
izquierdo para estabilización. Cirugía sin conducta.
Ingresa a UTI con TC de control sin cambios.
Intercurre con hipoxemia refractaria que requiere analgosedación polimodal y
BNM. Se prueban vacaciones de sedación con mala respuesta. se optimiza
analgosedación y BNM. Se efectua primer ciclo de prono por 48 horas sin
respuesta, se supina con PAFI 146. Por caída de PAFI y mala mecánica
ventilatoria, se decide segundo ciclo de prono por 24 horas con PAFI de 198.
Presenta diabetes insípida, se indico Desmopresina. Posteriormente se torna
midriático bilateral.conserva drive respiratorio. TC de control con edema
cerebral difuso con hipodensidad a nivel del tronco encefálico. En Tórax:
consolidación bibasal más broncograma aéreo. Presenta SDRA refractario,
midriasis bilateral arreactiva, reflejos corneal y tusígenos negativos. CUCAIBA
diagnóstica muerte encefálica y certifica el fallecimiento. Con inestabilidad
hemodinámica, un nuevo ciclo de prono y mantenimiento a corto plazo de la
función orgánica, finalmente ingresa a quirófano para ablación de órganos:
hígado, riñones y córneas. sin complicaciones.
Conclusiones: No se encontro ningún reporte similar
pudiendo sentarse un precedente de un procedimiento para otro otro grupo de
profesionales.
M Noemi(1), J
Cardozo(1), F Arancibia(1), A Rodriguez(1), S Jerez(1), L Montaño(1), S
Quintana(1), D Romero(1), D Barrientos(1), C Claros(1), W Videtta(2), A Montes
De Oca(1), A Tamayo(3), S Carabajal(1), B Fernandez(1), T Huanca(1)
(1) Municipal Eva Perón De Merlo. (2)
Municipal Eva Perón Der Merlo. (3) Munipal Eva Perón De Merlo
Introducción: Colección focal dentro del parénquima como
consecuencia de infecciones, traumatismos o cirugía por propagación directa de
organismos de un sitio contiguo como el oído.
Objetivos: Conocer y aplicar conocimientos sobre el
absceso cerebeloso secundario a OMC en adultos , para el diagnóstico y
tratamiento.
Caso clínico: Masculino de 35 años con antecedentes de
otitis recurrentes desde la infancia, ingresa por cuadro de 1 mes de evolución
caracterizado por otalgia izquierda, cefalea, con exacerbación del cuadro con
otorrea, mareos, náuseas, vómitos y malestar general se indica internación en
sala y ceftriaxona. TC : aumento del espesor del seno sigmoideo izquierdo con
aérea hipodensa que presenta realce periférico de 13x8 mm. oído izquierdo con
ocupación de oído medio y de celdillas mastoideas, ostomastoiditis aguda
izquierda. RMN :presencia de absceso cerebeloso de 28x13 mm, en comunicación
con el oído medio y celdillas mastoideas en correlación con otomastoiditis
complicada con absceso cerebeloso izquierdo.
Se realiza drenaje de absceso cerebeloso
secundario a otomastoiditis complicada, otorrinolaringología efectúa abordaje
por oído izquierdo donde se observa secreción purulenta , se indica anatomía
patológica y cultivos , Neurocirugía realiza craniectomía suboccipital lateral
izquierdo evidenciando absceso , realiza corticotomia cerebelosa mas lavado y
toilette más duroplastia con fascie de musculo y cierre.
Cursa POP inmediato en UTI ,Glasgow 15/15, se
escala tratamiento antibiótico vancomicina , metronidazol y ceftriaxona. TC de
encéfalo a las 48 Hr colecciones hemáticas residuales signos de neumoencefalo
con línea media conservada, colección en cara anterior de región cervical
izquierda, corroborándose con ecografía. sin conducta quirúrgica.
Posteriormente paciente evoluciona
clínicamente estable sin complicaciones postquirúrgica con cultivos de Hueso,
LCR y Secreción, Hemocultivos negativos con Serologías negativas pasa a sala .
en seguimiento por otorrinolaringología y neurocirugía.
Conclusión: El absceso cerebral puede ocurrir como una
complicación de la OM supurativa aguda y crónica. Debemos sospechar de abscesos
otogénicos en pacientes con antecedentes de enfermedad crónica del oído y
nuevos síntomas de fiebre, cefalea y náuseas como los más comunes. Actualmente,
la TC Y RNM simple y contrastada, permiten el diagnóstico de las lesiones
cerebrales sospechosas de absceso, siendo rara en adultos. Su pronóstico
depende del diagnóstico oportuno, y combinación de antibióticos y drenaje quirúrgico.
0154 REPORTE DE CASO
CLÍNICO: ENCEFALITIS AUTOINMUNE
ANTI-RECEPTOR N-METIL-D-ASPARTATO
R Carballo
Orozco(1), A Aller(1), C Barrios(1), C Balasini(1), M Capriles(1), P
Sánchez(1), W Argana(1)
(1) Pirovano
Introducción: La encefalitis asociada a anticuerpos contra
el receptor N-metil-D-aspartato (NMDAR) se caracteriza por la presencia de
anticuerpos contra la subunidad GluN1 del NMDAR. Los pacientes suelen ser
adultos jóvenes, predominantemente mujeres, y niños/as que presentan de manera
rápida y secuencial: psicosis, movimientos anormales, disfunción autonómica y
coma.
Presentación del caso: Femenina de 24 años que consulta por cuadro
de cefalea holocraneana, acufenos, alucinaciones auditivas e irritabilidad, de
72 hs de evolución. Se realiza TC de cerebro y un laboratorio completo, ambos
sin particularidades, Se interpreta como un brote psicótico, se le otorga el
alta con risperidona y lorazepam. Evoluciona en forma ambulatoria con crisis
tónico clónica y deterioro del sensorio. Ingresa GCS 8/15 (O2V2M4), afebril,
con movimientos mucolinguofaciales estereotipados y desconexión con el medio ,
se realiza intubación orotraqueal-ARM, carga y mantenimiento de fenitoína,
angioTC cerebro, pantomografía y laboratorio sin alteraciones, punción lumbar y
FilmArray de panel meníngeo e hisopado para COVID negativo. Se evidencia en el
electroencefalograma actividad epileptiforme focal derecha. Inicia tratamiento
con solumedrol 3 dosis y Gamaglobulina por 5 dósis sin mejoría. Una nueva
punción lumbar informa anti-NMDA positivo, confirmando el diagnóstico de
Encefalitis Autoinmune y se inicia tratamiento de con rituxumab a dosis de 6,25
gr semanal por cuatro dosis, con franca mejoría a tratamiento.
Discusión: Las mujeres, representan 80% de los casos
notificados, siendo el teratoma de ovario y la infección por virus del herpes
simple (VHS) los desencadenantes más frecuentes. Los diagnósticos diferenciales
que más importantes son la esquizofrenia, encefalopatía de Hashimoto,
vasculitis primaria del sistema nervioso central, encefalopatía por priones,
linfomas primarios del SNC y la gliomatosis de lóbulo temporal, entre otras
entidades.
Conclusiones: La encefalitis anti NMDAR representa un
síndrome de gran importancia a considerar en la práctica clínica, es una
afección grave y potencialmente mortal que puede confundirse inicialmente como
un trastorno neuropsiquiátrico. El reconocimiento precoz es fundamental porque,
a pesar de su gravedad, la mayoría de los pacientes responden a la
inmunoterapia.

D Romero(1), A
Rodriguez(1), W Llanos(2), W Videtta(1), A Montés De Oca(1), H Collazos(1), A
Tamayo(1), F Arancibia(1), N Montaño(1), C Rojas(3), S Quintana(1), J
Cardozo(1), S Jerez(1), R Nuñez(4), D Albarrán(5), G Alvarez(2), ME Gonzalez(4)
(1) Municipal Eva Peron De Merlo. (2)
Hospital Mariano Y Luciano De La Vega. (3) .mariano Y Luciano De La Vega. (4)
Mariano Y Luciano De La Vega. (5) Marino Y Luciano De La Vega
Introducción: La Fibrobroncoscopia (FBC) como guía de la
Traqueostomía Percutanea (TP) tiene ventajas al compararla con la Cirugía
abierta, con un menor número de complicaciones.
Objetivo: Evaluar las complicaciones mayores y menores
periprocedimiento de la TP por médicos de UTI versus la quirúrgica.
Material y métodos: Estudio de cohorte prospectivo descriptivo,
de pacientes internados en 2 UTI de los Hospital Municipal Eva Perón de Merlo y
Provincial de Moreno de Enero 2019 a Diciembre 2022 , 4 años. Criterios de
inclusión: Edad mayor de 18 años, indicación de TP guiada por FBC, firma de
consentimiento informado. Se registraron como Complicaciones inmediatas,
durante el procedimiento o con presentación después de la inserción de la
cánula de traqueotomía, Tempranas (< 7 días) y tardías (> 7 días ). Se
anotaron variables clínica-demográficas y registro de complicaciones presentes.
Resultados: Registramos 84 pacientes a quienes se les
practicaron traqueostomia, 48 (57,1%) convencional y 36 (42,9%) TP, 52 ( 61,9%)
hombres. La diferencia de edad entre los grupos fue de 60 a 75 años para la TQT
con técnica abierta y menos de 45 años TP. Se estimo el valor la p pacientes
con TP y de 22 para la convencional, Las indicaciones de la TP fueron AVM
prolongada 84 % vs 62 % de la abierta, lesión neurológica 32,2% vs 22.2%.
Existieron 2 complicaciones menores inmediatas en el grupo de la TP guiada por
FBC, Arritmia cardiaca (taquicardia en 6 pacientes y bradicardia sinusal
en 2 ) y sangrado moderado en 2. Dos tipos de
complicaciones mayores tardías (fístula traqueoesofágica en 2 pacientes y una
f. traqueocutánea) y 6 menores inmediatas (sangrado moderado, desaturación
leve, hipotensión transitoria y taquicardia sinusal en el grupo de Cirugía
tradicional, sin reporte de mortalidad en ambos grupos.
Conclusiones: La TP guiada por FBC es una técnica segura y
efectiva para la realización de traqueostomía cuando se efectúa por personal
entrenado con seguimiento de Protocolos, sin presentación de complicaciones
mayores, con mayor eficacia al tener un tiempo más corto de realización, sin
necesidad de conversión a una técnica abierta y con mortalidad 0.
0156 DENGUE EN TERAPIA INTENSIVA.
REPORTE DE CASOS
V Chediack(2), V
Chediack(1), P Saul(2), Y Lamberto(2), S Caceres(2), L Gonzalez(2), M
Galindo(2), MDLM Nano(2), R Gregori Sabelli(2), L Doldan(2), V Emede(2), L
Milar(2), A Pacovich(2), E Cortes(2), ER Cunto(2)
(1) Hospital Muñiz. (2) Muñiz
Introducción: El dengue es una enfermedad que afecta a
cuatrocientos millones de personas a nivel mundial, con una tasa de mortalidad
de 2.5%. El 2% de los pacientes presentan dengue grave. En el 2023 en Argentina
se registraron hasta la semana epidemiológica 20, 106.672 casos, con 57
pacientes fallecidos. Se reportan pacientes ingresados en terapia intensiva
desde enero a abril de 2023.Se evaluó sexo, presencia o no de comorbilidades,
serotipo y mortalidad. Se realizo estadística descriptiva: porcentaje, Media
(M) y rango (R) (mínimo-máximo)
Reporte de casos: Fueron 18 pacientes, de los cuales dos fueron
importados, 12 fueron serotipo DEN- 2,1 DEN-1 y 5 no determinado. 72% fueron de
sexo femenino, M y R de la edad fue 43 años (16 -74 años), mortalidad del 11%
(2 pacientes), con comorbilidades: 66.6% (diabetes mellitus, hipertensión
arterial, cardiopatía, peritonitis purulenta, fenilcetonuria, enfermedad por
Citomegalovirus). Dengue grave:55.5%, con signos de alarma 38.8%. La M y R del
hematocrito al ingreso fue: 42.5% (32.5-52%), recuento de plaquetas:48833/ԋl (3000-143000), transaminasas: GOT:312.4
UI/ml (15-1178), GPT:245.2 UI/ml (29 -992). Un paciente presento compromiso
renal,11 compromiso hepático (3 pacientes con hepatitis). El 100% de los
pacientes presentaron dolor abdominal.
Discusión: El dengue es una enfermedad con
presentaciones que requieren internación en terapia intensiva. En nuestro
hospital se diagnosticaron hasta la última semana de mayo, 635 casos de dengue
y 18 requirieron internación en terapia intensiva, con 2 pacientes fallecidos,
uno por peritonitis purulenta y otro por coinfección por Citomegalovirus.
Ningún paciente presentaba antecedentes de dengue previo, uno presento
enfermedad por Chikungunya previa y se descartaron otras etiologías de síndrome
febril inespecífico. En la literatura el porcentaje de internación en terapia
intensiva es similar a nuestro reporte, pero el predominio era de sexo
masculino. Es importante el alto porcentaje de dolor abdominal como signo de
alarma.
Conclusión: Presentamos un reporte de casos ya que la
circulación de varios serotipos aumenta el riesgo de casos graves. Si bien,
solo un pequeño porcentaje requiere internación en terapia intensiva, el
reconocimiento precoz de los signos de alarma, internación y tratamiento mejora
la sobrevida.
0157 UROPERITONEO Y UROTORAX NO
TRAUMATICO
E Artigas(1), A
Rodriguez(1), N Lista(1), E Aguirre(1), R Gregori(1), V Auteri(1), E Di
Virgilio(1), I Prieto(1), D Dominguez(1), M Flores Monte(1), G Piovano(1), S
Santillan(1), M Cielicovsky(1), E Cunto(1)
(1) Htal Dr Prof Francisco J. Muñiz
Introducción: Urotórax y uroperitoneo se definen como
presencia de orina en espacio pleural y espacio peritoneal.
Se pueden dividir en dos categorías: obstructivo,
por uropatía obstructiva bilateral o traumático, debido a una lesión traumática
unilateral del sistema urinario.
Se presenta este caso como una complicacion
infrecuente de litiasis renal multiple.
Presentación del caso: Paciente femenina de 30 años, hiv de
trasmision vertical indetectable, litiasis ureteral bilateral, hipertension,
endometriosis. 3 Días de evolución de dolor abdominal y lumbar, asociado a
náuseas y vómito. Sin fiebre disuria, polaquiuria y tenesmo vesical.
Al ingreso álgida, deshidratada, con injuria
renal aguda. Ingresa a terapia intensiva para monitoreo de la función renal y
manejo del dolor.
Evoluciona con distension abdominal y
progresion del dolor a pesar de infusion continua con opioides. Se realizan
ecografia abdominal constatandose ascitis, dilatacion pielocalicial bilateral
asociado a litiasis multiples en via urinaria. Se complementa con tomografia de
torax, abdomen y pelvis, observandose derrame pleural bilateral a predominio
izquierdo. Ascitis moderada. Adelgazamiento del parénquima renal bilateral,
uronefrosis bilateral y litiasis ureteral multiple. Se realiza paracentesis,
muestra compatible con orina.
Se coloca cateter doble jota bilateral, tras
inyección de contraste no se evidencia fuga de contraste.
Evoluciona con disminucion del dolor,
resolucion de ascitis y derrame pleural, recuperacion de la funcion renal.
Tras la evolucion del cuadro, con resolucion
ad integrum tras desobtruccion de via urinaria se concluye cuadro como
uroperitoneo y urotorax atraumatico.
Discusión: En pacientes con urinotórax, el derrame
pleural suele tener las características bioquímicas de un trasudado, con un ph
inferior a 7,30 y una relación líquido pleural/creatinina sérica superior a 1.
Características no siempre presentes y poco específicas.
Si bien han sido pocas veces descriptos
probablemente son más frecuente de lo que se reconocen debido al bajo índice de
sospecha.
Conclusión: En ocasiones el diagnostico de urotorax y
uroperitoneo es retrospectivo cuando el derrame y la ascitis se resuelven
rápidamente con eliminación de la obstrucción del tracto urinario.
0159 Encefalitis por
Anticuerpos Antirreceptor de N-metil-D-Aspartato (NMDA): Reporte de un caso.
L Bertorello
Andrade(1), V Ortega(1)
(1) Aleman
Introducción: Las encefalitis autoinmunes presentan una
incidencia del 5%, siendo la Encefalitis por anticuerpos antirreceptor NMDA la
segunda más frecuente, careciendo de una terapéutica estandarizada.
Presentación del caso: Mujer de 16 años que posterior a cuadro
gripal, presentó excitación psicomotriz, alucinaciones, labilidad emocional y
cambios conductuales. Ingreso a unidad cerrada por estatus no convulsivo con
requerimiento de ventilaciòn invasiva. Presentaba neuroimágenes, punción lumbar
y FAMEN sin alteraciones; videoelectroencefalograma con desorganización difusa
con foco epileptoico bitemporal. Por alta sospecha de cuadro encefalítico
autoinmune se solicitaron anticuerpos anti NMDA. Debido a su alta asociación
con procesos oncológicos se realizó Resonancia de pelvis y marcadores tumorales
que resultaron negativos.
Acorde con la clínica de la paciente se
inició tratamiento, recibió 5 días de metilprednisolona 1000 mg y
gammaglobulina 2g/kg, sin respuesta, persistiendo con excitación, mutismo,
falta de conexión, movimientos involuntarios peribucales y de miembros. Se
inició segunda línea con rituximab 1000 mg; recibió 2 ciclos objetivando
mejoría clínica tras 6 semanas.
Egreso vigil, verbal, respondiendo órdenes,
orientada, capaz de reconocer familiares, movilizando miembros voluntariamente,
con secuela neurocognitiva.
En plan de nueva infusión de rituximab. Se
recibió posteriormente resultado detectable para anticuerpos anti NMDA en suero
y LCR.
Discusión: Descrita en 2007, asociada al sexo femenino,
jovenes y patologia oncologica hasta en un 55%. Se han descrito 3 fases, una
prodrómica con sintomatología gastrointestinal o respiratoria inespecífica.
Posterior un cuadro psicótico con desorientación, alteraciones en el
comportamiento, alucinaciones, déficit de memoria y alteraciones en el lenguaje
y última fase con letargia, convulsiones, disautonomía y movimientos anormales.
En nuestro caso se objetivan las 3 fases
típicas.
El único método diagnóstico certero es el
dosaje de anticuerpos anti NMDA, aunque ante alta sospecha clìnica no se debe
aguardar el resultado y retrasar la terapéutica.
El tratamiento de elección es la terapia
inmunosupresora, habiendo recibido nuestra paciente ambas líneas de
tratamiento, persistiendo en la actualidad con deficiencias neurocognitivas.
Conclusión: La encefalitis por anticuerpos anti-NMDA debe
ser siempre considerada cuando prime un cuadro clínico compatible. Al tratarse
de una patología autoinmune el manejo con inmunosupresores es la terapéutica
utilizada.
Es considerada una entidad tratable con una
baja mortalidad pero elevada morbilidad. Son necesarios màs estudios para
implementar un correcto tratamiento.
0160 TRATAMIENTO ENDOVASCULAR
EN HIPERTENSION PULMONAR TROMBOEMBOLICA CRONICA A PROPOSITO DE UN CASO
AJ Perez De Andes(1),
P Pratesi(1), J Bonorino(1), S Cosenza(1), R Almanza(1), E Bellone(1), C
Steer(1)
(1) Hospital Austral
Introducción: La hipertensión pulmonar tromboembólica
crónica (HPTC) es una entidad poco frecuente y con alta mortalidad.
Los síntomas son tardíos con compromiso del
50% de la circulación pulmonar. En algunos casos las manifestaciones clínicas
aparecen en contexto de nuevos trombos que llevan a la descompensación.
El manejo de estos pacientes es un desafío.
El tratamiento de elección es tromboendarterectomia y eventualmente el uso de
trombolíticos en pacientes con trombosis agudas sobreimpuestas.
El tratamiento endovascular podría ser útil
en pacientes con HPTC descompensados que no son candidatos al tratamiento
quirúrgico.
Caso Clínico: Paciente de 79 años con antecedentes
coronarios, múltiples eventos de trombosis venosas profundas y cáncer de
vejiga.
Consultó por disnea progresiva a clase
funcional IV, síncope y requerimiento de O2 suplementario por hipoxemia.
Se realizó angiotomografía que evidenció TEP
bilateral de moderado - alto riesgo (PESI 139) de evolución subaguda – crónica.
Ecocardiograma con compromiso del ventrículo derecho (TAPSE 14mm), PSAP 75mmhg
y Fey38%. Laboratorio con ProBNP 7991. Recibió bolo de heparina sódica e inició
anticoagulación.
En ausencia de mejoría clínica se decidió
realizar tratamiento endovascular (trombolíticos locales y tromboaspiración).
El paciente evolucionó favorablemente con PSAP 40mmhg en ecocardiograma de
control y disminución del requerimiento de O2.
Con mejoría del estado general se otorgó
egreso hospitalario.
Discusión: La tromboendarterectomía supone un
tratamiento con elevada morbimortalidad que requiere una adecuada seleccion de
pacientes y centros con experiencia.
El tratamiento endovascular es una opcion
terapeutica para pacientes que no son candidatos al tratamiento quirúrgico.
Conclusión: El elevado riesgo quirúrgico de nuestro
paciente represento un desafio a la hora de definir la conducta terapeutica. El
tratamiento con tromboaspiracion y trombolíticos locales permitió la resolución
del cuadro clínico.

MC Guarnaccia(1), M
Garachana(1), DA Rovira(1), PG Urbinati(1)
(1) Hospital Italiano Rosario
Introducción: El Streptococo Pyogenes forma parte de flora
del organismo y en determinadas circunstancias causa infecciones sistemicas en
cualquier edad. Se reporto un aumento de casos y muertes relacionado a
infecciones sistemicas.
Caso clínico: Paciente de 17 años sin antecedentes ingresa
a UTI desde otra institución por fiebre + celulitis axilar de 5 dias de
evolucion, semana previa visito islas del delta del Parana, sufre traumatismo
punzante en mano derecha.
Posteriormente presenta cefalea,
fiebre,mialgias, artralgias, inyección conjuntival, petequias y equimosis
sospechando dengue grave inicia tratamiento sintomático, 48hs despues por mala
evolución se cultiva, inicia antibioticoterapia de amplio espectro, se deriva a
nuestra institución.
Ingresa en mal estado general, afebril,
hemodinámicamente estable, hiperdinamico, ventilacion espontáne con oxígeno
suplementario GCS 15/15 sin irritación meníngea, inyección conjuntival,
ictericia, petequias, livideces distales, rales crepitantes en base derecha.
Celulitis en parte lateral de tórax derecho. Anuria. Hematoma en región
inguinopubiana izquierda,dolor 8/10 en MMII. Resto sin particularidades.
Laboratorio: leucopenia, hemoconcentración,
hipertransaminasemia, hiperbilirrubinemia, falla renal, coagulopatia acidosis
metabólica severa
TAC: edema celular subcutáneo desde bases del
cuello, región antero lateral derecha del tórax y la pared abdominal lateral
derecha hasta flanco. Compromiso de planos grasos supraclaviculares derecho con
extensión a grasa del mediastino anterior. Aumento de volumen, alteración de la
densidad del pectoral mayor derecho,doral ancho.
Se solicita serología para enfermedades
endémicas, ecocardiograma y cultivos.
Expansion con cristaloides, correccion del
medio interno y antibioticoterapia empírica de amplio espectro.
Por persiste hiperdinamico se decide
vinculación a ARM y posterior paro cardiorrespiratorio, sin respuesta a
maniobras de rcp. 24hs postmortem se recibe HCX3 con streptococo pyogenes.
Discusión: Ante un síndrome febril inespecífico por
epidemiologia de la región se plantearon como diagnósticos diferenciales fiebre
hemorrágica argentina, dengue grave, leptospirosis, endocarditis, fascitis
necrosante, shock toxico. Con tomografía y cultivos de ingreso se llego
diagnóstico.
Conclusión: La fascitis necrotizante por estrepotococo
pyogenes es una infección infrecuente del tejido subcutáneo y de la fascia, con
una tasa de mortalidad entre 30 y 70% por progresion rapida a shock y falla
multiorganica. Se desarrolla tras un traumatismo o lesión previa.Clinicamente
presenta fiebre, celulitis,edema,crepitación, bullas, necrosis y sepsis. El
diagnóstico,tratamiento temprano y agresivo es esencial. Esto incluye inmediata
y amplia debridación, antibioticoterapia de amplio espectro y terapia con
oxígeno hiperbárico.
0163 BLOQUEO
AURICULOVENTRICULAR COMPLETO SECUNDARIA
A TRAUMA CERRADO DE TORAX
BA Sanchez, FA
Pirchio(1), B Meres(1), M Latimori(1), F Garavelli(1), FR Dipaolo(1), MD Re(1),
NS Rocchetti(1), SP Gattino(1), CJ Settecase(1), DH Bagilet(1)
(1) Hospital Escuela Eva Perón
Introducción: El trauma cardiaco puede ocurrir sin trauma
de tórax evidente. Su incidencia oscila entre 16-76%. Mortalidad del 75%.
Electrocardiograma (ECG) normal y troponina negativa lo descartan (VPN 95%). La
lesión puede ser: penetrante o contusa ocasionada por fuerzas directas y/o por
movimientos de aceleración/desaceleración. Las estructuras cardiacas pueden ser
afectadas con diversos grados de frecuencia y severidad. El bloqueo
auriculo-ventricular completo (BAVC) es infrecuente, aparece en las primeras 72
horas del trauma, la mitad de los pacientes recuperan el ritmo sinusal en la
primera semana.
Caso: Varón de 58 años, sano previo, ingresó por
trauma de craneo grave y de tórax cerrado. Tomografías de tórax, abdomen y
pelvis, sin particularidades; Tomografía de cráneo: múltiples áreas hiperdensas
en todo el parénquima y edema. PIC de 20 mmHg. Normotenso. Presentó
bradicardia. ECG evidenció BAVC. Se colocó marcapaso transitorio. Laboratorio:
GOT 38 mUI/ml (6-40); CPK 599 mUI/ml (10-190); CPK-MB 71 mI/ml (4-24);
TroponinaT al ingreso 0.017 ug/l ( 0- 0.0014) y a las 24 hs 0.044 ug/l.
Ecocardiograma: fracción de eyección 63%, sin alteraciones. Evolucionó febril
con neumonia asociada a respirador a Proteus mirabilis y Acinetobacter
baumanii. Inició antibioticos. Evolucionó desfavorable, falleció a los 11° día
del ingreso.
Discusión: El BAVC producido durante el trauma, se debe
principalmente al trauma sobre ventrículo derecho, puede ser transitorio o de
aparición tardía. Para su detección se sugiere realizar ECG; ecocardiograma y
dosaje de troponinas T, cuya positividad, se asocia a mayor mortalidad.
Conclusión: Sospechar trauma cardiaco en pacientes
politraumatizado. Solicitar ECG y troponina como examen inicial para
descartarlo.

P Donati(1), Buenos Aires, Argentina, P Otero(4), L Tarragona(4), M
Martín Flores(5), Cornell University, A
Dubin(7), Ulp
(1) Unidad De Cuidados Intensivos Cooperativa
Veterinaria (ucicoop). (2) Buenos Aires. (3) Argentina. (4) Facultad De
Ciencias Veterinarias Uba. (5) College Of Veterinary Medicine. (6) Cornell
University. (7) Famacología Aplicada. (8) Ulp
Introducción: La valoración del índice de resistencia (IR)
del flujo de los órganos abdominales con ultrasonografía Doppler, podría
favorecer la detección temprana de las alteraciones hemodinámicas de la circulación
esplácnica.
Objetivos: Evaluar el IR del flujo esplénico en perros
hospitalizados con alteraciones circulatorias y la valorar la respuesta del IR
a un bolo de fluido. Como hipótesis se plantea que los perros con alteraciones
hemodinámicas presentan un IR de flujo esplénico mayor en comparación con los
perros hemodinámicamente estables (grupo control) y que índice experimenta una
disminución significativa tras la expansión con fluidos en los perros con
alteraciones circulatorias.
Métodos: Este estudio clínico prospectivo fue
realizado en un Hospital veterinario. Se realizó un Doppler esplénico
utilizando un ecógrafo portátil en un total de 18 animales durante su ingreso
hospitalario. En los animales con alteraciones circulatorias, estas mediciones
fueron repetidas luego de un bolo de 30 mL/kg de solución Ringer lactato. Se
utilizó la prueba de Mann-Whitney U test o el Wilcoxon signed-rank test según
correspondiera y se construyeron curvas tipo Característica Operativa del
Receptor (ROC). El cálculo del tamaño muestral se basó en los resultados de un
estudio previo (Corradi y col., 2012).
Resultados: Un total de 18 perros fueron escaneados de
los cuales 9 presentaron alteraciones hemodinámicas. La mediana del IR del
flujo esplénico en perros con compromiso hemodinámico fue mayor que el del
grupo control [mediana (IIQ) 0,64 (0,62–0,77) vs 0,54 (0,51–0,54), p <
0,001)]. El mejor valor de corte para discriminar entre los dos grupos fue
0,61, con un área bajo la curva ROC de 1,00 (IC 95% 1,00–1,00), una
sensibilidad del 100% (IC 95% 66,4%–100%), una especificidad del 100% (IC 95%
66,4%-100%), un valor predictivo positivo de 100% (IC 95% 66,4%–100%) y un
valor predictivo negativo de 100% (IC 95% 66,4%-100%). Luego de la expansión
con fluidos, se observó una disminución significativa en el IR del flujo
esplénico [(0.64 (0.62–0.77) vs 0.57 (0.54–0.71), p = 0.007)
Conclusiones: El IR del flujo esplénico podría ser de
utilidad para la valoración de la perfusión esplácnica en de pacientes con
inestabilidad hemodinámica.
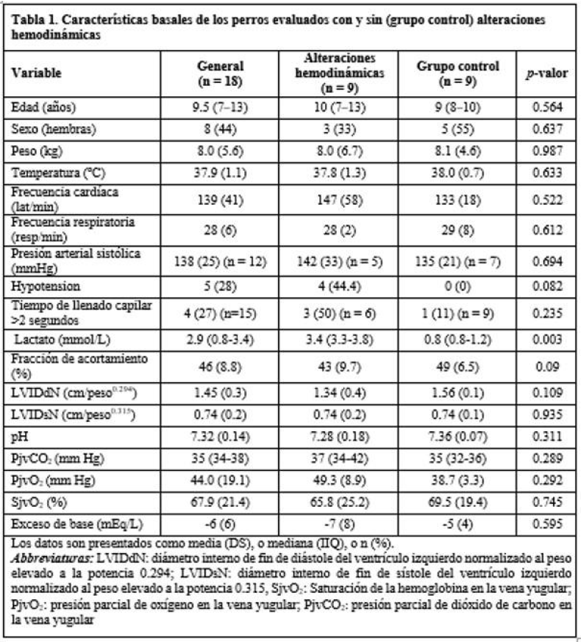
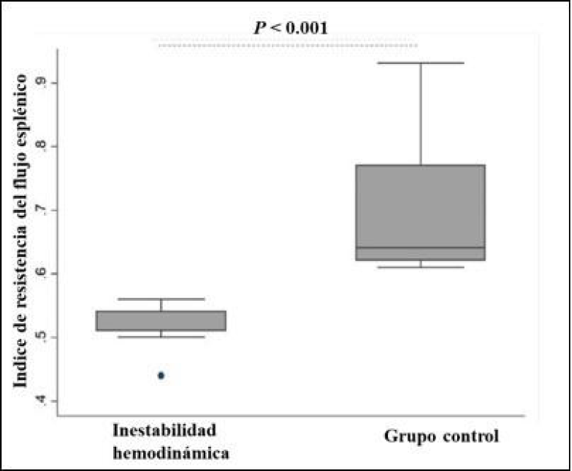
P Donati(1), L
Tarragona(2), G Plotnikow(3), A Zaccagnini(2), N Nigro(2), A Díaz(2), P
Otero(2)
(1) Facultad De Ciencias Veterinarias Uba.
(2) Facultad De Ciencias Veterinarias. Uba. (3) Hospital Británico De Buenos
Aires
Introducción: Si bien se ha sugerido que en perros el
volumen corriente (VC) normal es de 15 mL/kg de peso real, existe una marcada
variabilidad individual. La selección del VC basado en la driving pressure (DP)
permite ajustar el VC a la compliance estática del sistema respiratorio
(CstatSR) y en consecuencia al tamaño pulmonar real.
Objetivos: Comparar la selección del VC en función de la
DP con la selección del VC en función del peso real. Las hipótesis del presente
estudio son que la selección del VC basada en la DP se asocia a un mayor valor
de EtCO2/PaCO2 y a un mayor valor de CstatSR. Se hipotetiza que en los perros
con una mayor capacidad inspiratoria (CI), el VC empleado en la estrategia
basada en la DP es significativamente mayor.
Métodos: El presente es un ensayo clínico aleatorizado
cruzado realizado en perros sanos sometidos a cirugía de castración. Luego de
anestesiar a los animales se realizó una maniobra de reclutamiento alveolar
(MRA) y se midió el volumen espirado luego de la maniobra (CI). Los animales
fueron luego ventilados con un VC fijo (15 mL/kg) o el VC basado en la DP (7
cmH2O) según los resultados de la aleatorización. Luego de cada estrategia se
recolectaron datos de mecánica ventilatoria y se realizaron gases arteriales.
Resultados: Se incluyeron 15 perros. No se observaron
diferencias significativas en el EtCO2/PaCO2 entre ambas estrategias (p =
0.099). Se observó un aumento significativo en la CstatSR en los perros que
fueron ventilados con la estrategia basada en la DP [mediana (IQR) 2,32 mL/kg
(1,9–2,8) vs. 2,1 ml/kg (1,9–2,4); p = 0.030)]. La CI mostró una gran
variabilidad. En el cuarto cuartil de CI, el VC empleado en la estrategia de DP
fue significativamente mayor que el empleado en la estrategia de VC fijo (p =
0.010) (Figura 1). Adicionalmente, se observó una correlación lineal positiva
entre la CI indexada al peso y el VC (mL/kg) empleado en la estrategia de DP
(Figura 2).
Conclusiones: La estrategia ventilatoria basada en la DP
permitió ajustar el VC en proporción al volumen de pulmón aireado.

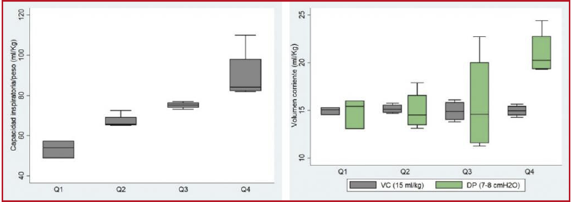
0166 ESTATUS EPILEPTICO EN
ADULTO MAYOR. UNA SERIE DE CASOS
A Aliaga(1), L
Rocha(1), F Freile(1), R Segovia(1), N Muicela(1), J Voss(1), G Jacob(1), A
Luquetti(1), J Moreno(1), M Nahra(1)
(1) Español
Introducción: El estatus epiléptico es una urgencia
neurológica, siendo la forma de presentación más severa de la epilepsia por su elevada
morbi-mortalidad. La Liga Internacional contra la Epilepsia lo define como la
falla en los mecanismos responsables de la terminación de las convulsiones que
conduce a episodios anormalmente prolongados estableciendo un tiempo de corte
de 30 minutos. Aunque este tiempo es considerado excesivo para el inicio de
tratamiento por lo que es difícil encontrarlo en la práctica diaria.
El estatus epiléptico presenta mayor
incidencia después de los 60 años, con un aumento marcado en la mortalidad en
esta etapa de la vida, llegando al 50% según lo referido en la literatura. La
información con la que se cuenta es escasa, sobre todo ajustado a la población
de adulto mayor.
Desarrollo: Se realizó un análisis retrospectivo de los
pacientes ingresados en la Terapia Intensiva con diagnóstico de estatus
epiléptico durante el año 2022; la información se obtuvo de la historia clínica
digitalizada.
Se contabilizaron 10 ingresos; con una edad
promedio de 75 años y un Apache II de 20 pts; su principal forma de
presentación fue Tonico-clonica de Inicio Generalizado (60%) seguido de Inicio
Focal con conciencia alterada (30%) Con un diagnostico predominantemente
clínico.
Las causas fueron variadas, pero las
estructurales representaron aproximadamente el 50 % de los casos y la etiología
autoinmune un 20%.
Los días promedio de internación en UTI
Fueron 22; con un promedio de 11 días de asistencia respiratoria mecánica.
El tratamiento inicial siempre fue
benzodiacepinas, como segunda línea se utilizó difenilhidantoina y
levetiracetam. No se registraron efectos adversos significativos para estos
tratamientos.
La mortalidad global de esta serie fue del
60%.
Conclusión: El estatus epiléptico represento un 4.5% de
los ingresos en nuestra terapia intensiva, dada su elevada mortalidad cobra
relevancia tanto su estudio como el ingreso precoz a terapia intensiva para el
correcto tratamiento y monitoreo neurointensivo.
También resulta de interés comprender la
etiología para el correcto tratamiento del mismo, destacándose la presencia de
un 20 % de origen autoinmune, una entidad poco frecuente que debemos pensar.
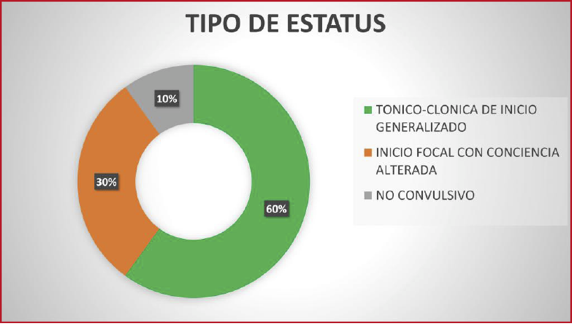
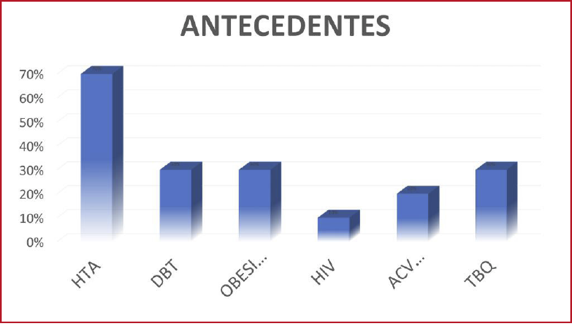
J Caridi(1), L
Faure(1), E Monteverde(1), P Neira(1)
(1) Hospital De Niños Dr. Ricardo Gutiérrez
Introducción: La infusión de albúmina es frecuentemente
utilizada en la práctica clínica con el objetivo de mejorar el manejo hídrico
de los pacientes con escasa respuesta a diuréticos y en la mayoría de los casos
se indica con la intención de restablecer la presión oncótica de los pacientes
con hipoalbuminemia. También se ha propuesto que la administración de albúmina
podría tener un efecto favorable en la farmacocinética de la furosemida.
Objetivo: Revisar la evidencia disponible acerca del
efecto de la infusión de albúmina sobre la diuresis y el manejo de líquidos en
pacientes críticamente enfermos con hipoalbuminemia, pediátricos y en la
población general.
Métodos: Se realizó una búsqueda en MEDLINE, Cochrane
y LILACs. Se incluyeron ensayos clínicos, metaanálisis y estudios
observacionales sobre pacientes críticos pediátricos y de todas la edades
utilizando los siguientes términos: albumin, hypoalbuminemia, diuretic,
critical care. Se excluyeron artículos realizados exclusivamente en subgrupos
clínicos, como síndrome nefrótico o cirrosis hepática.
Resultados: Se
identificaron 101 estudios elegibles, excluyendo 97 por criterios de inclusión
o exclusión. Dos artículos adicionales se identificaron a partir de las
referencias. Al aplicar el filtro de población pediátrica la búsqueda arrojó 0
(cero) resultados, siendo los 6 artículos de la selección final realizados en
población adulta. Las características comunes fueron la inclusión de pacientes
críticos con hipoalbuminemia. En cinco se compararon resultados entre un grupo
que recibió albúmina y furosemida con otro que recibió sólo furosemida. Se
encontró heterogeneidad en las subpoblaciones incluidas y las intervenciones
realizadas (dosis y régimen de administración), dificultando la comparación de
resultados. Respecto al efecto de la albúmina sobre la diuresis y el balance
neto de fluidos, los resultados fueron variables entre los diferentes estudios.
Conclusión: Los resultados no fueron concluyentes. Se
requieren más estudios de alta calidad para establecer conclusiones respecto a
la utilidad de la albúmina para el manejo hídrico de los pacientes críticos,
especialmente en la población pediátrica. Por el momento, al no tener eficacia
ni efectividad demostrada, su uso en la práctica clínica debería balancearse
con los costos que implica y el incremento en la mortalidad evidenciado en
algunas publicaciones.
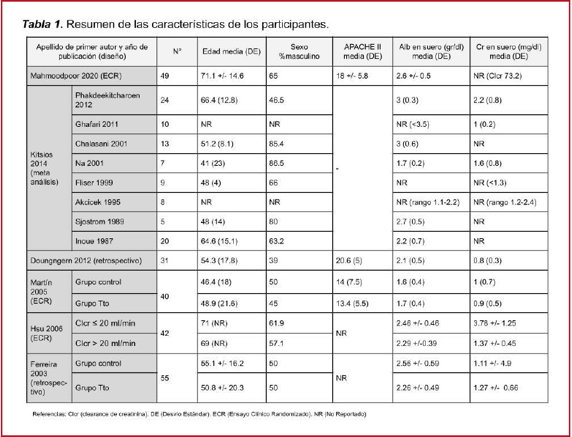
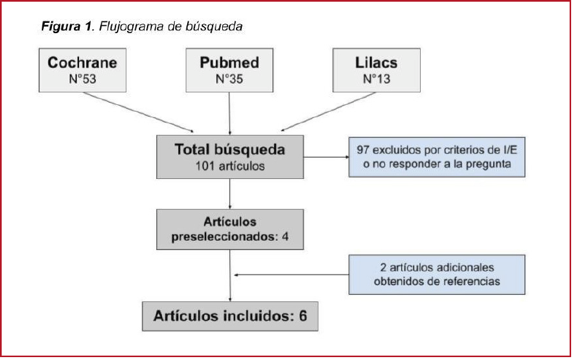
0168 AUTOLISIS POR ACIDO
VALPROICO, A PROPOSITO DE UN CASO
W Llanos(1), A
Tamayo(1), R Nuñez(1), D Lacaze(1), C Rojas(1), D Albarrán(1), G Alvarez(1), ME
Gonzalez(1)
(1) Mariano Y Luciano De La Vega
Introducción: El acido valproico es un compuesto de cadena
ramificada de a. carboxílico, utilizado en el manejo de las crisis de ausencias
simples y complejas, mioclonias y convulsiones tonico-clonicas generalizadas,
crisis parciales, migraña y en el trastorno bipolar (manía) Por su bajo volumen
de distribución y peso molecular y su unión a las proteínas plasmáticas,
posibilitan su eliminación extracorpórea en caso de intoxicación grave. Aumenta
los niveles del GABA y prolonga la recuperación de los canales de sodio
inactivados.
Objetivos: Resaltar su metabolismo ,características
clínicas y Laboratrio acorde para su manejo.
Caso clínico: Femenina de 19 años que ingresa por cuadro
clínico de somnolencia post ingesta de 40 comprimidos de ácido valproico de 250
mg, como intento de autolisis, Glasgow 13/15,ECG normal, se realizan medidas
convencionales como lavado gástrico y carbón activado. Evoluciona con deterioro
del sensorio, se procede a IOT y AVM para protección de vía aérea, se inicia
analgosedación con midazolam +fentanilo TAC de encéfalo normal, tórax:
consolidación a basal izquierdo, Servicio de Toxicología del Posadas indica
envíar muestra y dosificación sérica del AV con informe de 1000ug/ml. En UTI, bajo
sedonalgesia, se conecta a monitor multiparamétrico, signos vitales dentro de
parámetros normales, RAAS – 5, pupilas mioticas hiperreactivas, se suspende
sedación se deja analgesia, se interconsulta con Nefrología para inicio de
hemodiálisis, y con Toxicología quienes sugieren administrar l carnitina ev,
intercurre con cuadro de hipotensión arterial requiriendo noradrenalina a 0,02
ug/kg/h. Se inicia L carnitina dosis de carga 4 gr diluido en 250 ml sol
fisiológica 0,9% pasar en 30 minutos.
Se efectúan segunda sesión de hemodiálisis
posteriormente se envía muestra para dosaje a servicio de Toxicologia, quienes
informan 160ug/ ml de AV sérico y amonio con rango normal. Presenta mejoría
neurológica, apertura ocular al llamado, pupilas isocóricas foto reactivas. se
suspende medidas extracorpóreas y administración de l carnitina. Queda en plan
de weaning con extubación programada y posterior pase a Clínica Médica el
28/05/23
Conclusiones: Su elevada prescripción actual ocasionando
mayores numeros de intoxicaciones leves a moderads postingesta > a 200mg/Kg
a graves con concentraciones séricas >850mu/ml requiere contar con una
Laboratorio adecuado para decir las mejores opciones terapaéuticas.
0169 Hipertensión maligna y
encefalopatía hipertensiva asociadas a microangiopatía trombótica
M Grajeda(1), S
Sarquis(1), C Dueñas(1), G Navia(1), M Majul(1), C Sosa(1)
(1) Hospital De Clinicas (jsm)
Introducción: La Hipertensión Arterial Maligna (HTAM) es
una forma infrecuente y de mal pronóstico de presentación de la hipertensión
arterial. Se caracterizada por su rápida instauración e inducción de disfunción
orgánica. En este contexto, la asociación de encafalopatía hipertensiva y
microangiopatía trombótica es poco frecuente. Su pronóstico puede ser fatal en
caso de no diagnosticarse y tratarse en forma tardía.
Se presenta el caso de un paciente masculino
de 47 años con antecedentes de HTA y Enfermedad Renal Crónica que ingresa a
terapia intensiva bajo ventilación mecánica por deterioro de la conciencia
posterior a cefalea holocraneana, vómitos y síndrome confusional. Presión
Arterial 200/125 mmHg; FC 75/min; FR 18/min, TºC axilar 35.5.
Electrocardiograma: ritmo sinusal; FC 88 pm, onda P: 80 ms, PR 160 ms, QRS 80
ms. Infra-desnivel ST: DII, DIII, aVF, V4 - V6; T negativas de V1-V6 y DIII.
QT: 480 ms. Eje de +60º. Fondo de ojo: Edema de Papila e infiltrados
algodonosos. Ecocardiograma: FEVI 52% e hipertrofia concéntrica del VI. TC
encéfalo: hipodensidad difusa en la sustancia blanca periventricular y profunda
en región frontal izquierda y derecha adyacente al asta anterior y borramiento
de surcos. PL: presión de apertura 44 cmH2O. Leucocitos 8 (100% linfocitos);
glucorraquia 78 mg%, proteínas 77 mg%, lactato 3.3 mmol/L. En sangre:
Hematocrito 19%; leucocitos 12710/mL, plaquetas 127000 mL, urea 117 mg/dl,
creatinina 3.45 mg/dl. Troponina 14756 ng/l, CK-MB 35 UI/l. Coombs negativo.
Frotis de sangre periférica: anisopoiquilocitosis y esquistocitos 4 por campo.
Sedimento urinario: proteínas ++, hematíes campo semicubierto, cilindros céreos
granulosos oscuros. Adams 13 negativo. FAN, AC anti RO/LA negativos, C3 y C4
normales. Requirió catéter de PIC (24 mmHg), medidas anti-edema por 48 hrs y
tratamiento con Labetalol (EV). Evolucionó con remisión de las disfunciones
orgánicas. Biopsia renal: remodelación de capilares glomerulares (dobles
contornos), mesangiolisis moderada y lesiones arteriales conforman cuadro
compatible con Microangiopatía Trombótica Aguda (MAT).
Discusión: La posibilidad de desarrollo de MAT asociada
a encefalopatía hipertensiva debe ser tenido en cuenta en pacientes con
hipertensión arterial maligna para su tratamiento precoz.
0170 PACIENTE CON RASH CUTÁNEO
Y FALLA ORGÁNICA POR SÍNDROME DE DRESS
F Salun(1), C
Garlisi(1), A Bianchi(1), N Göldy(1), E Gonzalez(1), N Ortiz(1), G
Izaguirre(1), L Talamonti(1), S Sanchez(1), G Elias(1)
(1) Hospital Provincial Rosario
Introducción: Paciente femenina de 41 años con probable
enfermedad renal, hipertensa. Realizo tratamiento con amoxicilina /acido
clavulanico por infección urinaria. Posteriormente agrega rash cutáneo
generalizado asociado a hipotension y oliguria. Laboratorio: u 155 cr 6,12
leucocitos 50620 eosinofilos 7400 tgo 145 tgp 259 fal 1048 ggt 1370 bt 12,7 bd
9,4 bi 3,2 tac de tórax: patrón en vidrio esmerilado bilateral. Serologias
virales negativas. Igm mycoplasma pneumoniae positiva 1/30. Se realiza
tratamiento de sostén y se rota atb a cefepime .
Biopsia de piel: intensa dermatitis de
interfase con edema dérmico y numerosos queratinocitos necroticos.
Por sospecha de dress, se suspenden fármacos
potencialmente causales y antibióticos luego de negativizacion de cultivos.
Comienza corticoides endovenosos. Se inicia claritromicina. Intercurre con
probable nih con buena evolución , resolución del rash cutáneo y de la falla
orgánica.
Discusión: El síndrome de dress es una reacción adversa
grave, de hipersensibilidad tipo iv asociado a drogas o sus metabolitos.
Los fármacos mas vinculados a farmacodermias
son los antibióticos y antiinflamatorios no esteroideos. Puede ser
desencadenado por ciertas infecciones virales como virus del herpes simple tipo
6 y mycoplasma.
Puede afectar a múltiples órganos como
hígado, riñón y pulmón.
Biopsia: infiltrados linfociticos
perivasculares superficiales, eritrocitos extravasados o eosinofilia.
Queratinocitos apoptoticos.
El tratamiento consiste en la suspensión del
fármaco causante y corticoterapia sistémica . En casos graves y refractarios se
utilizan inmunoglobulina endovenosa, plasmaféresis e inmunosupresores.
Nuestra paciente se presento con rash cutáneo
y falla orgánica con dress confirmado por biopsia que se interpreto asociado a
dos factores causales presentes: consumo de antibióticos e infección a
mycoplasma.
Conclusión: Dada la gravedad del cuadro con requerimiento
de cuidados críticos y su presentación infrecuente nos pareció útil el reporte
del caso para tenerlo en cuenta como diagnostico diferencial en el paciente con
falla orgánica.
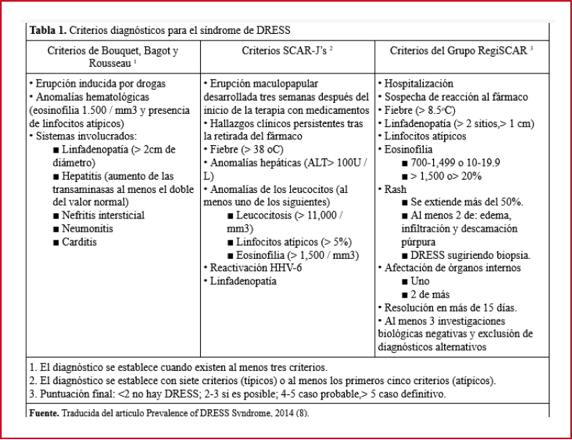
0171 Mortalidad e Impacto
Económico del paciente Neuro-Critico en UCI
E Pereyra Zamora(1),
MC D´amico A.(1), LC Castro(1), A Chanampa(1), J Parodi(1), V Monroy(1), RA
Gomez(1)
(1) Enrique Vera Barros
Objetivo: Analizar la mortalidad de los pacientes
neurocriticos de origen traumático (TX) y no- traumático (NTX) en nuestra UCI y
el impacto económico que genera.
Material y método: Estudio retrospectivo observacional de
pacientes neurocríticos TX y NTX ingresados del 1/7/2022 al 30/4/2023. Se
valoró la mortalidad esperada, mediante Score Apache II, SOFA, delta SOFA,
edad, sexo, requerimiento de AVM, días de internación, días de AVM,
extubaciones, reintubaciones, traqueotomías y costo de día/cama Uti.
Resultado: De una muestra de 167 pacientes neurocríticos
ingresados en el periodo mencionado, se eligieron 72 pacientes que requirieron
AVM.
El costo día/uti de paciente ventilado es de
$ 95000 en nuestra provincia insumiendo cada paciente TX $1.900.000/
internación y los pacientes NTX $ 1.474.000/internación. Lo cual arroja un costo
de $72.200.000 para asistencia de los 38 pacientes TX ingresados al estudio y
de $48.450.000 para los 34 NTX.
Conclusión: El desbridamiento de los datos y el análisis
de la mortalidad esperada por indicadores pronósticos validados, demostró que
la mortalidad de los pacientes neurocriticos no traumáticos supero a los
traumáticos, encontrándonos en cifras superiores a las estipuladas por dichos
scores, probablemente debido a complicaciones desarrolladas durante la
internación en UCI y a la presencia de comorbilidades y edad superior en el
grupo NTX. Esta población de pacientes representa un porcentaje importante en nuestra
unidad, requieren alta complejidad de asistencia, personal calificado, diversas
prácticas e intervenciones insumiendo un costo sanitario extremadamente elevado
que puede reducirse trabajando sobre las complicaciones que aumentan la
mortalidad y prolongan la estancia hospitalaria así como la prevención primaria
de la patología traumática, y los factores de riesgo asociados a la patología
cerebrovascular.
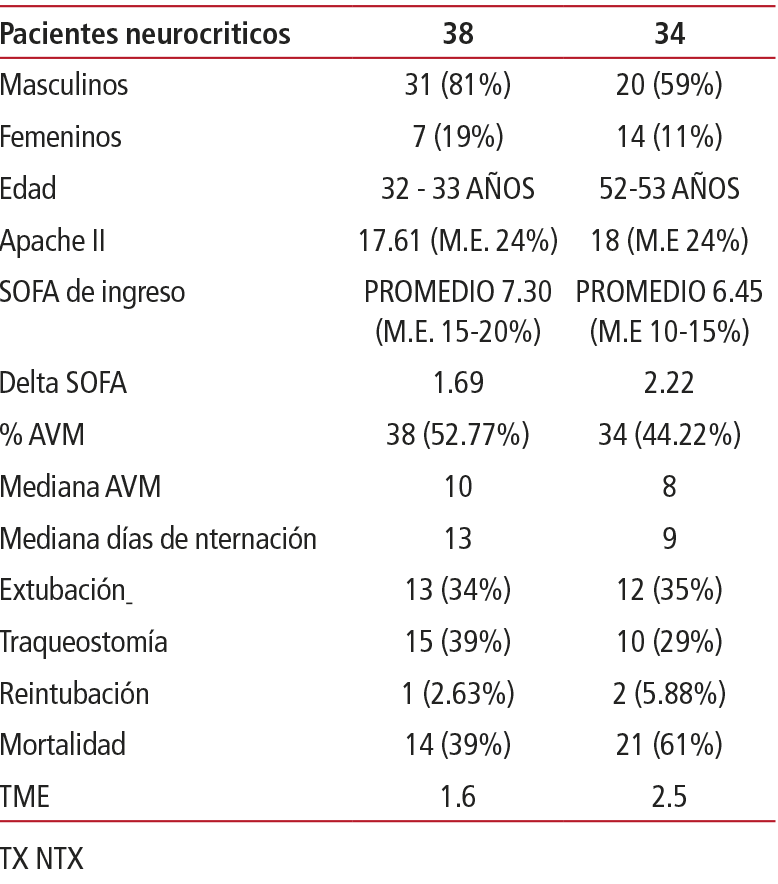
0172 MEDIASTINITIS NECROTIZANTE
DESCENDENTE DE ORIGEN ODONTOGENO POR STREPTOCOCCUS CONSTELLATUS
F Pirchio(1), B
Sanchez(1), B Meres(1), M Latimori(1), F Garavelli(1), F Dipaolo(1), M Re(1), N
Rocchetti(1), S Gattino(1), C Settecase(1), D Bagilet(1)
(1) Hospital Escuela Eva Perón.
Introducción: Mediastinitis necrotizante descendente (MND).
Infección polimicrobiana aguda; secundaria a infección odontógena (60-70%),
faríngea o cervical. El Streptococcus Constelatus (SC), flora habitual de la
cavidad oral, potencialmente agresivo es una causa infrecuente de MND. Caso:
Varón de 38 años, obeso (grado II), alérgico a penicilina. Presentó flemón
odontógeno con antibioticoterapia incompleta. Consultó por fiebre, odinofagia y
trismus. Agregó hemoptisis e insuficiencia respiratoria aguda, requirió
traqueotomía de urgencia por vía aérea dificultosa. Ingresó a UCI para soporte
ventilatorio y hemodinámico. Inició Vancomicina-Ceftriaxona-Clindamicina.
Laboratorio: GB: 24.500 elem/mm3. VES: 34mm/1h. PCR: 45mg/dl. Tomografía de
cráneo, cuello y tórax: colección líquida con burbujas en espacio
retrofaríngeo, prevertebral y mediastino posterior; se extiende al piso de la
boca de manera bilateral, colapsa oro, nasofaringe y laringe en espacio
supraglótico. Neumomediastino. Derrame pleural bilateral y consolidaciones
pulmonares bilaterales. Se realizó cirugía: drenaje de colecciones, avenamiento
pleural bilateral y drenaje mediastinal. Cultivo de absceso: SC. Se rotó
Vancomicina-Meropenem. Se externó a los 21 días con antibióticos.
Discusión: Los abscesos odontógenos pueden extenderse al
mediastino por continuidad o diseminación. Criterios diagnósticos de MND:
infección orofaríngea clínicamente grave; mediastinitis imagenológica o
quirúrgica; relación infección orofaríngea y MND. El trauma o la cirugía puede
facilitar la infección por el SC en pacientes sanos o inmunocomprometido. Las
coinfecciones sinérgicas con anaerobios inhiben la fagocitosis de las bacterias
aérobicas. Conclusión: La MND infección severa con elevada mortalidad. El diagnóstico y
tratamiento médico-quirúrgico rápido y adecuado mejora la sobrevida. Considerar
al SC como agente causal en inmunocompetentes y no un contaminante.
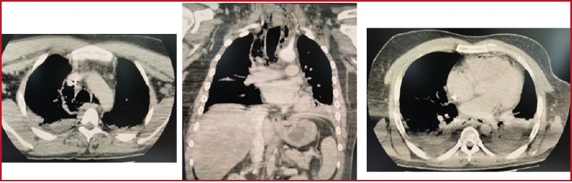
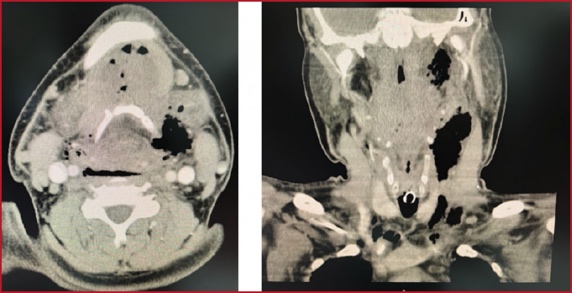
0173 DEMENCIA POTENCIALMENTE REVERSIBLE:
UN DESAFÍO DIAGNÓSTICO
MDC Piangatelli
Ivani, LC Perez Illidge(1), S Vega(1), ML Ojeda(1), GR Pantoja(1), C
Ballesteros(1), G Tuhay(1), LY Haddad(1), F Klein(1)
(1) Hospital Universitario Fundacion Favaloro
Introducción: La demencia potencialmente reversible
constituye un síndrome caracterizado por el deterioro global de las funciones
cognitivas, de carácter orgánico, que origina una desadaptación social del
paciente; con una incidencia del 0 al 37%. Las causas que la originan pueden
agruparse bajo la mnemotecnia “DEMENTIA” cuyas siglas en inglés corresponden a
Drug (drogas con actividad anticolinérgica); Emotional (depresión); Metabolic
(hipotiroidismo); Eyes and Ears declining (déficits visuales y auditivos);
Normal pressure hydrocephalus; Tumor; Infection; y Anemia.
Presentación del caso: Mujer de 74 años, con cuadro clínico de 2
meses de evolución caracterizado por trastorno de la marcha, incontinencia
urinaria, desorientación temporoespacial y alucinaciones visuales; con
tomografía cerebral que muestra lesión supraselar compatible con craneofaringioma,
ingresa a Terapia Intensiva en posquirúrgico inmediato de resección del mismo.
Extubada a las 48 horas, evoluciona con alternancia del estado de conciencia
entre somnolencia y estupor, con monitoreo neurointensivo de diámetro de la
vaina del nervio óptico de 4.5mm bilateral, doppler transcraneal sin
alteraciones y EEG con actividad epileptiforme corregida. Además de
panhipopituitarismo con requerimiento de suplementación y corrección de niveles
hormonales, tromboembolismo pulmonar con requerimiento de FVC y
anticoagulación, hematoma subdural ex vacuo y neumoencéfalo post quirúrgico
resuelto e infección urinaria y sospecha de meningitis aséptica tratadas. Ante
la persistencia del estado de conciencia alternante luego de 47 días,
corregidas las intercurrencias, se sospecha demencia potencialmente reversible
secundaria a Hidrocefalia normotensiva. Se realiza Tap-test modificado con
resultado positivo, se coloca derivación ventrículo peritoneal evidenciando
mejoría clínica del nivel y contenido de conciencia.
Discusión: Se presenta caso de deterioro persistente de
la conciencia en el post-quirúrgico de resección de craneofaringioma, con
diagnóstico retrospectivo de hidrocefalia normotensiva como causa de demencia
potencialmente reversible mediante TAP-test modificado.
Conclusión: A partir del diagnóstico retrospectivo de
hidrocefalia normotensiva versus craneofaringioma como causa de demencia
potencialmente reversible; este caso pretende remarcar la importancia de la
reinterpretación diagnóstica como desafío que debe atravesar el médico en la
práctica clínica cotidiana.

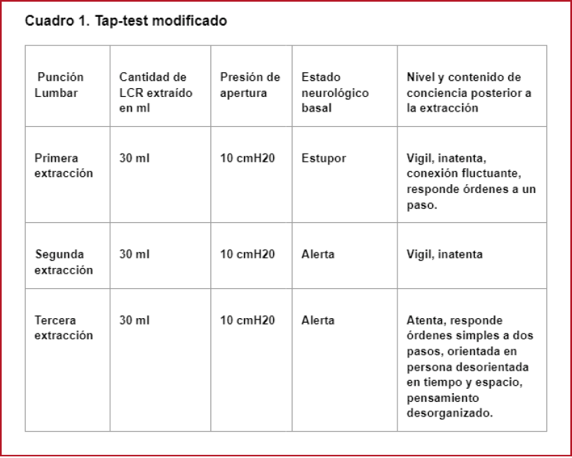
FA Castro Mangui(1),
HD Vega Cuadrado(1), G Moujan(1), A Fernández(1), D Biénzobas(1), X Castro(1)
(1) Hospital Nacional Posadas
Introducción: La intoxicación por cocaína puede provocar
daño isquémico generalmente por vasoconstricción mediada por el efecto
simpaticomimético. Acerca del consumo en el país, dice SEDRONAR que “el 5,3 %
de la población entre 12 y 65 años la consumió alguna vez en su vida, lo que
implica un incremento del 100% con respecto al estudio del 2010. En comparación
con el año 2010 se triplicó el consumo alguna vez en la vida entre
adolescentes.”
Presentación del Caso: Masculino de 34 años, con antecedentes de
etilismo y consumo de cocaína. Ingresa al Servicio de Emergencias con deterioro
del sensorio (M1V1O1) e hipoglucemia. Presenta laboratorio compatible con falla
multiorgánica, dosaje de drogas en orina positivo para cocaína y alcoholemia de
0.56 gr/lt, requerimiento de Asistencia Ventilatoria Mecánica (AVM) y drogas
vasoactivas. En Tomografía se evidencia Neumatosis Portal. Evoluciona con
débito hemático por SNG, VEDA sin sitio activo de sangrado, se realiza
Tromboelastograma y se transfunden hemoderivados. Evoluciona con Shock
Refractario y Paro Cardíaco sin respuesta a Maniobras de Reanimación.
Discusión: Se trata de un paciente con diagnóstico de
intoxicación por cocaína con falla multiorgánica y Neumatosis Portal en
Tomografía sugestivo de Isquemia Intestinal.
Existen reportes aislados de presencia de
Neumatosis de la Vena Porta con alta sospecha de Isquemia Intestinal asociado a
Sepsis con una mortalidad que alcanza hasta 90%.
Así mismo, se reporta rabdomiólisis con
requerimiento de hemodiálisis por consumo conjunto de cocaína y alcohol
(Cocaetileno).
Conclusión: Los pacientes con antecedentes de consumo de
cocaína pueden presentarse con falla multiorgánica ocasionado por el efecto
vasoconstrictor. Se debe tomar en cuenta la sinergia del uso concomitante de
Alcohol y Cocaína. Sospechar Isquemia Intestinal ante el hallazgo de Neumatosis
Portal asociado a Falla Multiorgánica, debido a alta tasa de mortalidad con
reportes de hasta el 90%. El tratamiento oportuno y medidas de sostén podrían
mejorar el pronóstico de dichos pacientes.

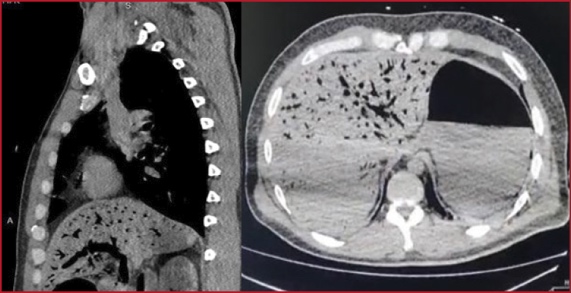
0175 SINDROME NEUROLEPTICO
MALIGNO EN MERGENCIA. PRESENTACION DE CASO
JD Gonzalez
Sanchez(1), LM Lépori(2), BM Manoukian(2), AM Fernández(2), D Bienzobas(2), XG
Castro(2)
(1) Hospital A. Posadas. (2) Hospital
Nacional A. Posadas
Introducción: El SNM tiene incidencia de 0,01 a 3,2 % en
pacientes tratados con antipsicóticos, es una respuesta idiosincrásica que
provoca hipertermia, alteración neurológica, rigidez muscular y disautonomía,
con 11,6 % de mortalidad. Por las dificultades de diagnóstico y tratamiento más
la carencia de datos de incidencia local se presenta caso de paciente que
ingresa a urgencias con datos sugerentes de esta patología.
Presentación del caso: Mujer de 33 años, en tratamiento hace 3
semanas por trastorno psiquiátrico inespecífico (divalproato de sodio 250 mg
día, risperidona 8 mg día, levomepromazina 50 mg día, lorazepam 10 mg día),
progresivamente manifiesta pérdida de autonomía, fiebre, taquicardia y
taquipnea. Al ingreso rigidez espástica, enclaustramiento y posición de
decorticación, sin requerimiento de AVM o vasoactivos. CPK (1426), sin mejoría
neurológica y persistencia febril. A las 24 hs se administran 2 dosis de dantroleno
70 mg EV, con respuesta favorable. Al día 3 evoluciona a temblores finos en 4
miembros, rueda dentada en MMSS y distonias, se descarta encefalitis
autoinmune, se deja con diazepam, biperideno y tratamiento de soporte. Al dia 8
afebril, sin rigidez y 7 semanas después se externa, autovalida, sin déficit
motor o sensitivo, con ligero temblor simétrico en manos.
Discusión: El DSM- 5 describe el SNM como reacción
adversa farmacológica no dosis-dependiente por uso de antipsicóticos, de
fisiopatología compleja, con hipercatabolismo, alteraciones dopaminérgicas
hipotalamo-hipofisiarias, variaciones en estructuras corticales y límbicas que
originan la sintomatología neurológica. En este caso se desestimó patología
infecciosa – autoinmune y por persistencia de fiebre, parkinsonismo y uso de
antipsicóticos previos se diagnosticó SNM. En una revisión sistemática de serie
de 405 casos, la mortalidad asociada al tratamiento con dantroleno,
bromocriptina fue más baja, con supervivencia del 90%.
Conclusiones: El SNM es un diagnóstico de exclusión donde
el paso inicial es la suspensión de psicotrópico. La finalidad de este reporte
es complementar la práctica del tratamiento de cuadros neuropsiquiátricos
severos como el SNM. Se necesitan más estudios que generen evidencias sólidas
frente al abordaje integral de la patología.

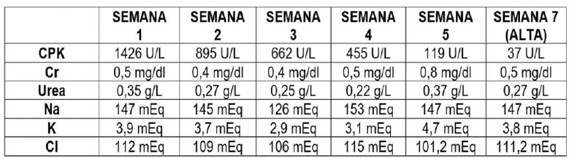
0176 Intoxicación por
hidrocarburos. A propósito de un caso
E Massa(1), G
Reinoso(2)
(1) Hospital Materno Infantil De San Isidro.
(2) Hospital “prof. Dr. Juan P. Garrahan”
Introducción: La intoxicación por hidrocarburos, es de baja
prevalencia y prevenible, ocurre con mayor frecuencia en niños. Su importancia
radica en su elevada mortalidad y su gran impacto clínico, pudiendo causar una
amplia variedad de síntomas, siendo sus principales órganos diana
Caso clínico: Paciente de 3
años consulta por dificultad respiratoria a las horas de haber ingerido tiner,
uno de cuyos compuestos es el N-Hexano, hidrocarburo aromático. En guardia
constatan dificultad respiratoria severa, realizan intubación orotraqueal y
derivan a terapia intensiva. Evoluciona con distrés respiratorio agudo moderado
y disfunción miocárdica con requerimiento de ARM e inotrópicos, agregando
hematoquecia y hematuria, sin compromiso de mucosa intestinal. Requirió medidas
habituales de distrés logrando extubación electiva a los 7 días con evolución
clínica favorable.
Discusión: El objetivo consiste en alertar sobre la
rápida afectación respiratoria secundaria a inhalación de hidrocarburos,
manifestándose clínicamente a los 30 minutos, con máxima expresión a las 24-48
horas llevando al shock y paro respiratorio. Un tratamiento oportuno y precoz,
como la protección de la vía aérea estaría asociado a mejoras en la
morbimortalidad.
Conclusión: Es importante destacar que el sistema
respiratorio es el principal órgano afectado, manifestándose en la mayoría de
los casos como una neumonía intersticial bilateral. Los síntomas de deterioro
del SNC se correlacionan con hipoxemia, neumonía y fiebre; aunque puede ocurrir
sin afectación pulmonar subyacente. Es de relevancia detectar la afectación
respiratoria y clasificarla dada la rápida progresión a la claudicación, con el
objetivo de una ventilación precoz y disminución de la comorbilidad.
MA Navarro(1), CV
Benítez(1)
(1) Higa Vicente López Y Planes De General
Rodríguez
Introducción: La unidad de cuidados intensivos (UCI) es un
servicio especializado en la atención de pacientes críticamente enfermos.
Numerosos estudios epidemiológicos han informado las características y la
evolución de los pacientes internados, pero no necesariamente son traspolables,
con lo cual resulta relevante que cada unidad estudie su propia población.
Objetivo: El objetivo de este estudio fue describir las
características y evolución de los pacientes que ingresaron en la UCI del
Hospital Interzonal General de Agudos (HIGA) Vicente López y Planes.
Materiales y método: Se realizó un estudio observacional,
descriptivo y retrospectivo. Se analizó la base de datos de la UCI, durante el
período comprendido entre el 1 de enero y 31 de diciembre 2022.
Fueron incluidos aquellos pacientes mayores
de 15 años, de ambos sexos, que ingresaron a la UCI del HIGA Vicente López y
Planes.
Resultados: Durante el período citado ingresaron y se
analizaron 371 sujetos de las cuales todos fueron incluidos en este trabajo.
Del total de la muestra, 215 fueron del sexo masculino (57,95%). La mediana de
edad de la muestra fue de 53 años (RIQ) 35-64. Los antecedentes prevalentes
fueron; Hipertensión 17,33%; Diabetes 23,66%; Obesidad 30%; Cardiológicos 29%.
El diagnostico de ingreso con mayor frecuencia fue la patología neurológica
critica presente en 97 sujetos (26,14%). La mediana de estadía en UCI fue de 4
días (RIQ) 2-11. 168 sujetos (45.28%) ingresaron provenientes del servicio de
emergencias. La cantidad de sujetos que requirieron ventilación mecánica fue de
180 (48,51%), de los cuales 51 (13,74%) sujetos fueron traqueostomizados y 104
sujetos fallecieron en UCI (28%), 267 sujetos fueron derivados a otros
servicios (71,96%), siendo el destino con mayor porcentaje clínica médica 117
(31,53%).
Conclusión: Las principales características de la
población analizada fueron; el sexo masculino, la patología neurológica como
motivo de ingreso prevalente y los antecedentes obesidad y cardiovasculares
como patologías preexistentes de mayor frecuencia.


C Torancio(1), V
Ariztimuño(1), A Manti(1), C Arnaudin(1), A Perez(1), Y Adala(1), G
Lorenzetti(1), P Lufiego(1), C Orellano(1), N Dargains(1), J Mereles(1), J
Godoy(1), D Garcia Esquivel(1)
(1) San Juan De Dios
Introducción: Entre el año 2000 y 2021 se observó un
promedio de 8 casos por año de tétanos en Argentina. Durante el año 2022 se
notificaron 6 casos. Desde el 2000 no se registraron fallecimientos por esta
causa.
Previo a la implementación de la vacunación
al calendario, entre 1967 y 1977, se notificaron 4.260 casos en todo el
territorio argentino (tasa de incidencia de 1.6 casos cada 100.000
habitantes/año).
Presentación del caso: Paciente con antecedentes de tabaquismo,
consumo de exotóxicos y calendario de vacunación incompleto que sufre siniestro
vial con fractura expuesta de falange distal del dedo medio de mano izquierda
de aproximadamente 1 mes de evolución.
Consulta por fiebre y contracturas
musculares. Por progresión sintomática y espasmo laríngeo requiere intubación
orotraqueal y asistencia ventilatoria mecánica. Se sospecha tétanos iniciando
tratamiento con inmunoglobulinas, antibióticos y se traslada a nuestro
hospital, realizándose traqueostomía.
Traumatología realiza amputación de falange
distal y se envía muestra para cultivo y patología, negativo para
osteomielitis.
Luego de 35 días se decanula sin
complicaciones.
Habiendo cumplido tratamiento antibiótico, se
otorga alta médica. Se completa calendario de vacunación.
Discusión: Definición de caso:
- Probable: caso sospechoso con elevación de
enzimas (CPK, aldolasa), leucocitosis, cultivo de C. tetani (que puede no
aislarse en todos los casos).
- Confirmado: caso sospechoso que es
confirmado por un médico entrenado. No hay hallazgos de laboratorio
característicos de tétanos. La base para la clasificación de casos es
completamente clínica y no requiere confirmación del laboratorio.
Los diagnósticos diferenciales más frecuentes
son: tetania hipocalcémica, distonías inducidas por fármacos, abstinencias a
exotóxicos, meningoencefalitis, envenenamiento por estricnina y trismus debido
a infecciones dentales.
Conclusión: La cobertura de vacunación se mantuvo por
encima del 90% hasta el año 2017, luego existe una tendencia al descenso. En
2021 se observó un leve recupero desde el inicio de la pandemia de COVID-19.
Nuestro objetivo es compartir un caso poco
frecuente de infección grave por Clostidium Tetani, y conocer su presentación
clínica característica, haciendo hincapié en la relevancia de la sospecha
diagnóstica.
0180 TETANOS EN TERAPIA
INTENSIVA: UNA ENFERMEDAD INMUNOPREVENIBLE. REPORTE DE CASOS
Y Lamberto(2), N
Chacon(1), P Saul(1), C Dominguez(1), R Gregori Sabelli(1), JJ Videla(1), S
Caceres(2), A Bueno(1), CV Amaya(1), MDLM Nano(1), A Rodriguez(1), G
Cabrera(1), V Chediack(1), E Cunto(1)
(1) Hospital Muñiz. (2) Muñiz
El tétanos es causado por el Clostridium
tetani, no erradicable controlable a través de la inmunización. Sintetiza dos
toxinas: tetanospasmina y tetanolisina. La tríada clásica es contractura
tónica, espasmos/paroxismos o contractura clónica y si es grave, disfunción
autonómica. Se presentan 3 casos en pacientes adultos ingresados a terapia
intensiva.
Casos clínicos: Caso 1: hombre,39 años, vacunación
antitetánica en el 2014. Presenta herida de arma de fuego en brazo izquierdo.
Evolucionó con dolor, cianosis, contractura tonica e impotencia funcional del
brazo. El día 10° progresa con contractura tonica generalizados y trismus;
requirió traqueostomía (TQT) y ventilación mecánica (VM). Tratamiento:
metronidazol, piperacilina-tazobactan, vancomicina, gammaglobulina antitetánica
10000 UI endovenosa (EV) y vacuna antitetánica (VAT). Se realizó fasciotomía y extracción
del proyectil. Alta hospitalaria día 42° de internación.
Caso 2: mujer,83 años, antecedentes
cardiovasculares, vacunación antitetánica en el 2002. Refirió caída de su
propia altura, con excoriaciones leves. El día 12º comienza con disfagia,
trismus, y contractura tónica, requirió TQT y VM. Tratamiento: metronidazol,
gammaglobulina 6000 UI EV y VAT. Evolucionó con shock séptico por Pseudomonas
aeruginosa. Fallece el 6° día de internación.
Caso 3: hombre,60 años, antecedentes de
enolismo, sin vacunación, herida de clavo en pie derecho. 21 días después
consultó por trismus y disfagia, a las 48 horas comenzó con disautonomías y
contracturas tónicas generalizadas. Requirió TQT y VM. Tratamiento:
metronidazol, gammaglobulina 3000 UI EV y VAT. Se realizó toilette del pie.
Alta de TI al día 32°.
Discusión: Los casos expuestos recuerdan la necesidad de
llegar a tasas adecuadas de vacunación antitetánica. Se enfatiza que habían
consultado previamente y escaparon a un diagnóstico precoz. Tenían déficit en
la inmunización y ocurrieron en un lapso de 6 meses. Destacamos las
recomendaciones del manejo de heridas e inmunoprevención
Conclusión: El tétanos es una problemática mundial. Es
controlable, inmunoprevenible no erradicable. La herramienta para su control es
la vacunación. Datos publicados demuestran que la pandemia, causó el mayor
descenso sostenido generando un retroceso en inmunizaciones. Es importante
interpretar el cuadro, para realizar el tratamiento adecuado y precoz ante la
sospecha.
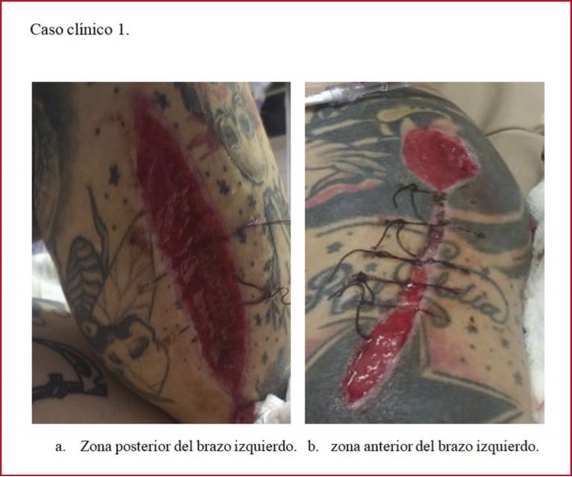
HF Cervantes(1), C
Aranda(1), SJ Casale(2), DM Roselló(2), MM Berce(2), SP Sutera(2)
(1) Hospital General De Agudos Carlos G.
Durand. (2) Hospital Churruca-visca
Las determinaciones que comprenden el
ionograma (sodio, potasio, cloro), son una herramienta diagnóstica fundamental
utilizada al ingreso en las guardias médicas. Por dicho motivo, nos parece
fundamental evaluar qué refleja la misma en nuestros centros asistenciales.
Materiales y métodos: Se realizó la determinación de sodio, potasio
y cloro durante los meses enero y febrero de 2023 de pacientes ingresados por
guardia en el Hospital Churuca-Visca y Hospital General de Agudos Carlos G.
Durand. No se discriminó por edad y sexo. El criterio de exclusión realizado
fue la presencia de valores de calcio iónico por debajo de 0,7 mmol/l, a fin de
evitar las muestras a las que se les haya hecho agregado espurio de heparina
líquida. Las muestras fueron remitidas en jeringas comerciales con heparina de
litio liofilizada y procesadas en analizadores multiparámetricos Cobas b221
(Roche Diagnostics). Se analizaron 89 muestras totales, posterior a la
exclusión de 4 muestras.
Resultados: Del total de 89 pacientes relevados, 49
presentaron alguna alteración del medio interno (55%), mientras que 40 (45%)
pacientes presentaron un medio interno normal.Cuando realizamos el análisis de
los pacientes con alteraciones en el potasio, observamos que 61 pacientes (69 %
de los evaluados), no presenta alteraciones en los valores de potasio, mientras
que 27 pacientes (30%) presentan hipocalemia, y solo un 1 paciente (1%)
presentaba hipercalemia.
Conclusiones: De acuerdo con el total de pacientes
evaluados, es significativa la presencia de hipocalemia sobre el total de
pacientes/muestras evaluadas, siendo la alteración del medio interno más
relevante en los pacientes ingresados por guardia. Con respecto a la hipercalemia,
podemos concluir que, en las muestras procesadas, dicha alteración es
irrelevante.

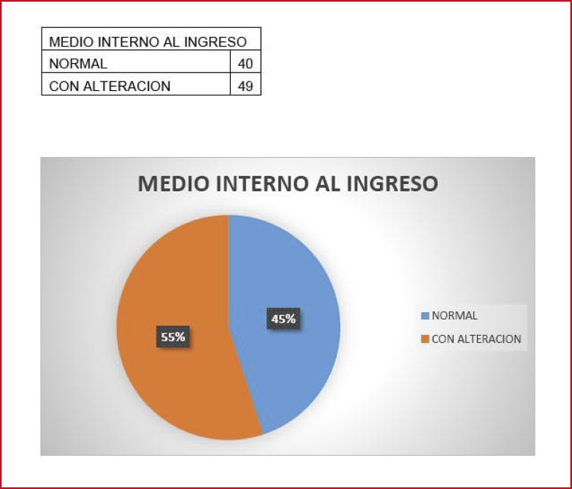
ER Brizuela(1), GM
Brunetti(1), JM Villagrasa(1), G Blanco(1), C Miranda(1), D Rodriguez(1), D
Salas(1), M Petre(1), P Centeno(1)
(1) Hospital De Alta Complejidad Del
Bicentenario De Esteban Echeverria
Objetivo: Describir variables de mecánica ventilatoria
y oxigenación en pacientes potenciales donantes de pulmón al día de la ablación
de órganos. Además se busca analizar secundariamente la tasa de donación de
pulmón dentro de la muestra en estudio.
Métodos: Estudio de diseño retrospectivo, transversal
y observacional. Se incluyeron pacientes potenciales donantes de pulmón con
certificación de muerte encefálica internados en un hospital de alta
complejidad de la provincia de Buenos Aires desde enero de 2021 hasta diciembre
de 2022. Variables ventilatorias: modo ventilatorio, volumen tidal, frecuencia
respiratoria, presión positiva al final de la espiración total, flujo, presión
plateau, presión pico, compliance estática, resistencia, driving pressure, mechanical
power y ratio ventilatorio. variables de oxigenación: relación presión arterial
de oxígeno/ fracción inspirada de oxígeno (PaO2/FiO2) y cociente arterio
alveolar (a/A)
Resultados: La muestra se compuso de 30 pacientes
potenciales donantes de pulmón internados en la unidad de terapia intensiva,
conformada por 21 sujetos (70%) de sexo masculino y el restante femenino. La
media de la edad fue de 38,3 años (DS 12,46). En cuanto a las variables de
ventilación mecánica se observó que los PD fueron ventilados entre 6 y 8 ml/kg
con una media de 6,93 (DS 0,96), FR 19,13 (DS 3,31), Ppl 17,13 (DS 2,43), DP
9,07 (DS1,96); con respecto a los días de AVM se observó una mediana de 2 (RIQ
2-3). Las variables de oxigenación presentaron una media de PaO2/FiO2 de 372,38
(DS 66,73) y a/A de 0,64 (DS 0,13). La tasa de donación de órganos reportada
fue del 100% (n=30), mientras que el 20% (n=6) fue donante efectivo de pulmón,
de los cuales cinco corresponden a donantes ideales y uno a donante marginal.
Conclusión: Los potenciales donantes de pulmón recibieron
asistencia ventilatoria mecánica de acuerdo a las recomendaciones de soporte
ventilatorio establecidas para esta población, sin embargo, a pesar de cumplir
con los criterios de donante ideal o marginal, sólo un 20% de los PD fueron
considerados aptos para la ablación de pulmón.
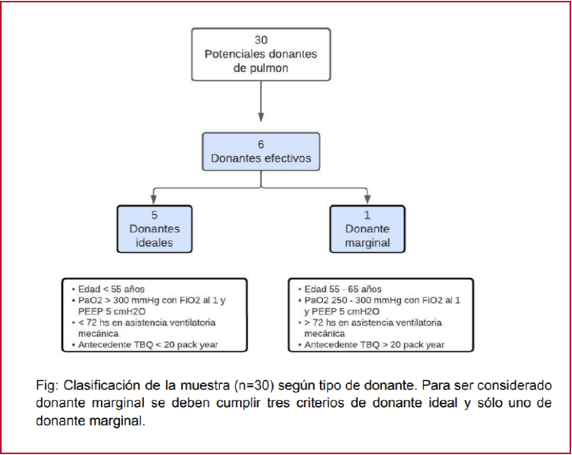

I Fernandez
Ceballos(1), M Marcos(1), J Gonzalez Anaya(1), LA Navarro Rey(1), JM Nuñez
Silveira(1), J Ems, I Carboni Bisso(1), E Steimberg(1), M Las Heras(1)
(1) Italiano
Introducción: El seguimiento del trasplante pulmonar mediante
espirometría es crucial, dado que la disminución FEV1 se asocia con mayor
mortalidad y disfunción crónica del injerto. En el trasplante unipulmonar,
donde coexisten dos pulmones con propiedades elásticas diferentes, la
evaluación del FEV1 mediante espirometría convencional es inexacta, ya que
representa la combinación del FEV1 de cada pulmón. La tomografía por impedancia
eléctrica (TIE), al evaluar los volúmenes pulmonares de forma regional, puede
inferir el FEV1 de cada pulmón por separado.
Objetivos: Evaluar el FEV1, FVC y FEV1/FVC de cada
pulmón en pacientes con trasplante unipulmonar y compararlos con la
espirometría convencional.
Métodos: Serie de casos de 3 pacientes con trasplante
unipulmonar con diferentes enfermedades subyacentes EPOC, enfisema/fibrosis
(síndrome combinado) y fibrosis pulmonar. Se utilizó la TIE para medir la
variación de la impedancia pulmonar y se comparó con la espirometría
convencional.
Resultados: En el paciente EPOC, el FEV1, FVC y el
FEV1/FVC regional del pulmón nativo (PN) fue 0.84 /1.45 /0.58, mientras que en
el pulmón trasplantado (PT) fue de 0.73/1.84 /0.40. El FEV1% del PT (FEV1%PT)
medido por TIE fue 62.4% en comparación con el 59% medido por la espirometría
convencional.
En el paciente con síndrome combinado el
FEV1, FVC y el FEV1/FVC del PN fue 0.98/1.86 lts/0.53, en comparación con el PT
que fue 1.11 / 2.56 / 0.43. El FEV1%TL y el FEV1% fueron del 62.8% y 66%
respectivamente.
En el paciente con fibrosis pulmonar, el
FEV1, FVC y FEV1/FVC del PN fue 1.17/1.3/0.9, mientras que en el PT fue
1.45/1.63/0.89. El FEV1%PT y el FEV1% fueron del 65.4% y 73% respectivamente.
Conclusiones: La TIE permitió determinar los volúmenes y
flujos regionales de cada pulmón en los 3 pacientes con trasplante unipulmonar.
En los pacientes con síndrome combinado y fibrosis pulmonar, la espirometría
convencional sobreestimó el FEV1% del pulmón trasplantado, mientras que en el
paciente con EPOC fue subestimado.
J Gonzalez(1)
(1) Del Bicentenario De Ituzaingo
Introducción: La pandemia por COVID-19 produjo
consecuencias negativas sobre la salud psicológica de la población mundial. El
objetivo de este estudio fue describir las experiencias y percepciones de
las/os enfermeras/os que asistieron a pacientes con sospecha o estaban enfermos
por Covid-19 en la Unidad de Cuidados Críticos (UCC) del Hospital del
Bicentenario de Ituzaingó.
Métodos: El estudio es de corte transversal mediante
una encuesta de experiencias y percepciones. El instrumento que se aplicó fue
la encuesta de “Impacto psicológico de la pandemia de COVID-19” desarrollada en
España (Sandín, B., et al, 2020), y adaptada mediante Grupo Delphi a esta
investigación.
Consta de dos etapas:
• Etapa 1: Validación de contenido del
cuestionario piloto, y selección de dimensiones y preguntas a incluir en la
encuesta mediante un grupo Delphi.
• Etapa 2: Administración del cuestionario en
estudio de corte transversal
Para el análisis de los datos, se calcularon
la mediana desvío estar dar y las medias para cada categoría de las variables
del perfil de los encuestados, y de la experiencia con el coronavirus.
La significancia estadística se analizo
mediante el test de Kruskal-Wallis.
Población: personal de enfermería que realiza
asistió en cuidados críticos a pacientes con Covid-19 en la UCC. La encuesta
fue aplicada a 50 enfermeras/os, compuesta por un 64% femenino y un 36%
masculino.
Resultados: El 34% vivía con niños menores de 12 años y
el 60% con personas que tenían alguna enfermedad crónica. El 82% se contagió
por Covid-19,. El 76% presentó síntomas de miedo a la perdida de algún
familiar. Más del 50% tuvo síntomas de tristeza, depresión, intranquilidad.
Siendo el miedo el que recibió mayor puntuación para los distintos perfiles,
seguida por el estrés y en tercer lugar el estrés postraumático.
Conclusiones: Las experiencias y percepciones del personal
de enfermería que asistió pacientes con Covid -19 fueron de temor a contraer la
enfermedad y llevar el virus a sus hogares, tristeza, depresión e
intranquilidad por la experiencia vivida, principalmente el grupo de enfermería
que convivía con niños menores de 12 años, todos estos síntomas incidieron
significativamente sobre la salud del personal de salud del los profesionales
que asistieron.
0186 Hemorragia alveolar, la
gran simuladora
S Gasparotti(1), LM
Rodriguez(1), E Milioto(1), FP Bertoletti(1)
(1) Clinica San Jorge
Introducción: La hemorragia alveolar difusa (HAD) se define
clínicamente por la presencia de hemoptisis, anemia, hipoxemia e infiltrados
alveolares bilaterales y difusos en la radiografía de tórax. Se puede
clasificar por su histología en: sangrado pulmonar con y sin capilaritis; y
sangrado por daño alveolar difuso. Dentro de las capilaritis, que son 88% de
las HAD, la causa más frecuente es la granulomatosis de Wegener (GW) con un 32
%.
La GW es una vasculitis sistémica primaria
granulomatosa con una incidencia de 2,4 a 10 casos por millón de habitantes.
Genera lesiones en el tracto respiratorio, glomerulonefritis y vasculitis de
vasos de pequeño calibre. Su diagnóstico se basa en clínica, laboratorio
inmunológico (C-ANCA), y anatomopatológico (granulomas necrosantes).
Presentación del caso: Paciente femenina de 63 años con antecedentes
de HTA, EPOC, anemia crónica, hipotiroidismo y epiescleritis. Ingresa a UTI por
disnea CF IV, tos y hemoptisis, se interpreta como NAC grave e inicia
tratamiento antibiótico. Evoluciona con insuficiencia respiratoria aguda que
requiere ARM. Se realiza TAC de Tórax que evidencia bloque consolidativo y
broncograma aéreo de compromiso parcheado y aleatorio. Se solicita laboratorio
inmunológico FAN 1/80 LATEX AR 26.2 / ANCA-C 1/80. Se agrega inmunosupresores
(corticoides) por alta sospecha de GW. Evoluciona con DMO, entre ellas falla
renal con requerimientos de hemodiálisis. Falleció a las 24 hs del diagnóstico.
Discusión: La HAD es una patología infrecuente pero debe
sospecharse ante pacientes con infiltrados pulmonares difusos asociados a
anemia. Considerar los antecedentes del paciente podrían hacer sospechar la
etiología inmunológica. La decisión terapéutica de iniciar tratamiento
inmunosupresor en pacientes con sospecha de enfermedad infecciosa se justifica
por la gravedad del cuadro.
Conclusión: La HAD es un cuadro que puede ser
catastrófico a pesar de su tratamiento. Su diagnóstico etiológico es un gran
desafío. Esta entidad como presentación de una GW, es una forma inusual y
pareciera que representa una variante fulminante de esta, en la cual también el
compromiso renal es muy prevalente
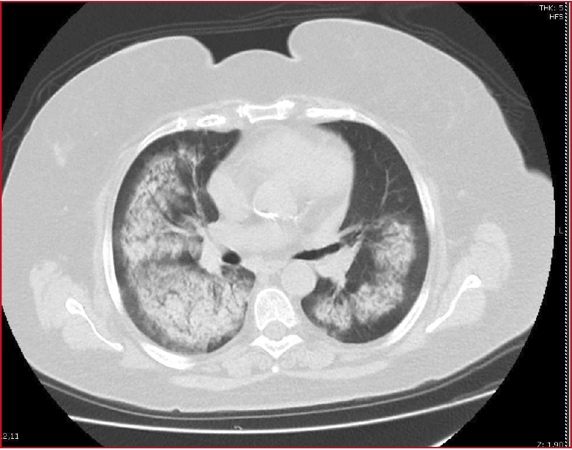
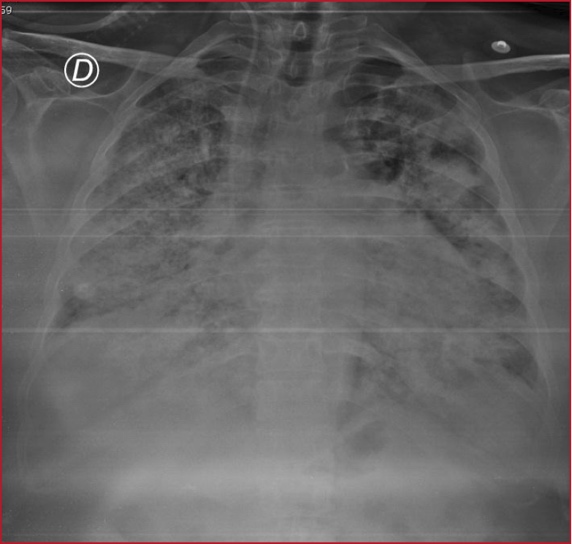
0187 Hidrocefalia comunicante
por Síndrome de Froin
L Flores Trusso(1), ML
Campassi(2), D Banegas(2), F Repetto(2), G Gomez(2), B Tiseyra(2), I
Ramirez(2), C Fauez(2), N Picard(2)
(1) Clínica Lpf. (2) Lpf
Introducción: El síndrome de Froin, se define como la
elevación de Proteínas, hipercoagulabilidad y xantocromía en LCR como
consecuencia de un bloqueo en la circulación del mismo,secundario a la
presencia de una masa o absceso a nivel medular o irritación meníngea.Por
ejemplo los abscesos epidurales causando hiperviscosidad del LCR pudiendo
provocar hidrocefalia comunicante por obstrucción en sitios de absorción.
Caso clínico: Paciente de 48 años ATC:30 p/y.
Cursando internación en sala general por
cuadro de 2 meses de evolución caracterizado por registros febriles, pérdida de
peso y tumoración cervical derecha dolorosa.
TAC cervical: Evidencia
colecciones.Tórax:cavitaciones de contenido líquido.
Se realiza hemocultivo y drenaje de
colecciones cervicales por punción. Iniciando tratamiento antibiótico.
Se solicita ETE descartando endocarditis
Evoluciona con disnea CF IV, solicitando pase
UTI.
TAC cervical: colecciones,Tórax: derrame
pleural bilateral.Se realiza drenaje de colecciones por punción y
Toracocentesis bilateral: F/Q exudado complicado derecho se realiza DPP con
toma de cultivo.
RMN:absceso epidural que se extiende de C1 a
C5.
Informe de hemocultivo con crecimiento de
Bacilos anaerobio, se rota tratamiento AMS+Metronidazol.
Presenta Deterioro del sensorio, mal manejo
del lago faríngeo requiriendo IOT.
TAC Encéfalo:Hidrocefalia, absceso sin
cambios.
Se realiza PL con FQ: HiperPr, Leucocitosis,
Se decide Colocación de DVE con toma FQ Evidenciando disociación entre ambos
LCR.
Evoluciona con Cuadriparesia: se realiza RMN
cervical: edema centro medular comprometiendo bulbo raquídeo.
Por ARM prolongado se realiza Traqueostomía.
Por presentar RMN:sin epidural,TAC cervical
sin colección, se suspende ATB
Se decide colocación de DVI, por presentar
hidrocefalia post cierre DVE.
Discusión y Conclusión: El absceso epidural es una patología poco
frecuente,raramente por gérmenes anaerobios,la terapéutica recomendada es el
drenaje quirúrgico combinado con antibioticoterapia, en algunas situaciones
está justificado el tratamiento conservador.Las complicaciones de los abscesos
epidurales están mediadas por diferentes mecanismos Compresión
mecánica,tromboflebitis séptica, inflamación por toxina.La obstruccion del LCR
en el síndrome de froin requiere una alto sospecha para realizar un diagnóstico
y tratamiento precoz.La disociacion entre los LCR podría explicarse por la
compartimentalización de los espacios, descrita en la bibliografía y discutida
al mismo tiempo.
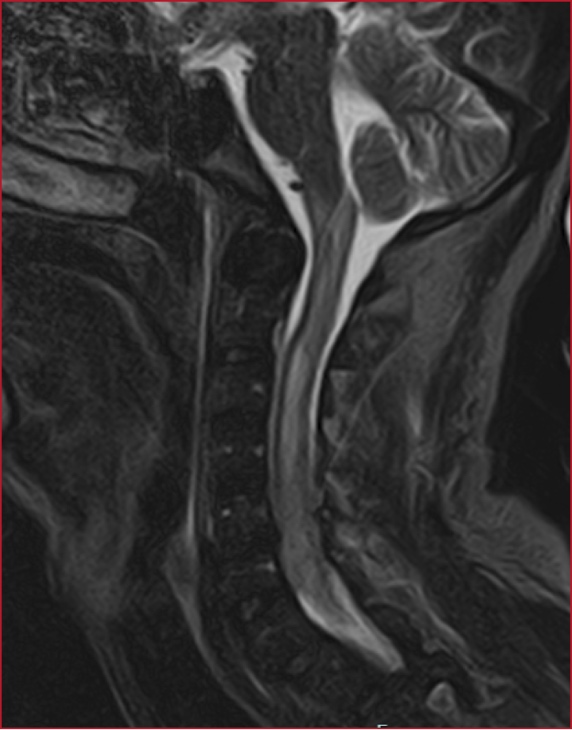

0188 SARS-CoV-2 Y DAÑO PULMONAR
SEVERO CON ABSCESOS PULMONARES: RESOLUCION PERCUTANEA
E Minoldo(1), P Calcagno(1),
C Galletti(1)
(1) Sanatorio Allende
Introducción: La aparición de cavitaciones aumenta la
morbi-mortalidad y suele asociarse a hemoptisis y neumotórax. Se ha reportado
la aparición de cavitaciones en pacientes con infección activa o pasada, a
pesar de ser un hallazgo poco frecuente y no estar clara su fisiopatogenia. Se
plantea un origen multifactorial, donde destacan la sobreinfección bacteriana
y/o fúngica, favorecida por los efectos inmunosupresores de los
glucocorticoides.
Presentación del caso: Sexo masculino 55 años, hipertenso y
diabético. Internado por SARS-CoV-2. Requirió ventilación mecánica, pronación,
traqueostomía, múltiples esquemas antibióticos y corticoides. Intercurrencias:
NAVM por Pseudomona A., trombosis femoral, abscesos pulmonares bilaterales (el
mayor de 9 cm de diámetro), neumotórax. Sostenido inicialmente con Presión de
Soporte no pudiendo destetarse por la presencia de abscesos no resueltos y
debilidad muscular extrema. Por el nivel de compromiso cirugía contraindica la
resolución quirúrgica. Se practica evacuación percutánea por catéteres.
(Imágenes 1 y 2), con progresiva mejoría externándose de UCI a los 62 días de
la internación.
Discusión: El mecanismo fisiopatológico de las
cavitaciones es desconocido. Estudios han demostrado que la reacción inducida
por la infección, lesiona las células bronquiales provocando necrosis y
apoptosis, y esto conlleva a la formación de cavitaciones. La morbimortalidad
tras la aparición de cavitaciones es de hasta el 30%. (1-3), en
inmunodeprimidos la mortalidad asciende hasta un 75%. El factor más influyente
en la evolución es la presencia de comorbilidades (diabetes y corticoterapia).
Los abscesos primarios responden al tratamiento antibiótico en un 90-95% de los
casos. El aislamiento de gérmenes aeróbicos como Pseudomona y Klebsiella
empeora el pronóstico. El drenaje percutáneo, está indicado ante el fracaso del
tratamiento antibiótico, o si tratamiento quirúrgico esté contraindicado o es
de muy alto riesgo (4). El tiempo medio de permanencia del drenaje es de 15
días, en el caso presentado fue de 18 días.
Conclusión: El SARS-CoV-2 puede complicarse con abscesos
siendo esta una situación de extrema gravedad. El drenaje percutáneo es el
tratamiento alternativo en pacientes sin respuesta a la antibioticoterapia y/o
no candidatos a cirugía.
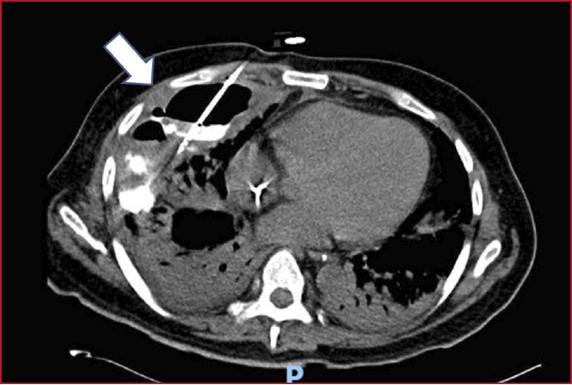
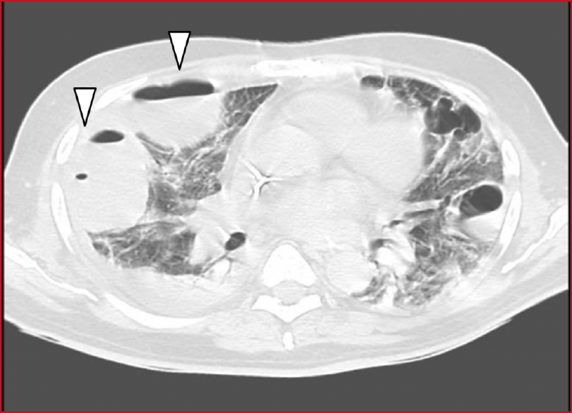
ME Nanni(1), MA
Quiroga Encinas(1), MC Cervantes Contreras(1), Y Saad(1), B Dorfman(1), N
Pistillo(1)
(1) El Cruce
Introducción: En el contexto de la gestión basada en
procesos y el cuidado humanizado, el control del dolor, la sedación y el
delirio busca mejorar la seguridad y el confort de los pacientes internados en
terapia intensiva.
Objetivo: Evaluar la eficacia del uso de una lista de
chequeo diario electrónico para mejorar la calidad de atención médica.
Materiales y métodos: Tipo de estudio: Prospectivo, descriptivo y
observacional.
Procedimiento: Los pacientes internados en
terapia intensiva fueron evaluados diariamente mediante una lista de chequeo
electrónica. La encuesta estuvo orientada a garantizar un correcto tratamiento
de la sedación y analgesia, favorecer el diagnóstico temprano del delirio y
mejorar la seguridad del tratamiento. Se establecieron metas institucionales de
calidad, que incluyeron una sedación y analgesia correcta en al menos el 90% de
los encuestados.
Resultados: Se realizaron 5240 encuestas. El 72.1% de la
población requirió tratamiento quirúrgico, el 63.2% recibió ventilación
mecánica y el 27.1% tuvo COVID-19. El 98.7% de los pacientes no refirió dolor o
este fue leve. Solo el 0.8% requirió disminución de la analgesia y el 1.1%
aumento. La sedación también fue adecuada en una proporción alta (98%). El
82.4% tuvo un RASS de 0, el 4.1% un RASS de -1 y -2 y el 13.5% un RASS de -3 y
-4. Se detectó delirio en el 8.5% de los casos y de los cuales el 81% requirió
tratamiento médico (81%). La figura adjunta muestra las drogas sedantes y
analgésicas utilizadas. El análisis de seguridad demostró que las dosis de los
medicamentos estaban ajustadas al peso y la función renal/hepática en el 95.3%
de los casos. Se solicitó trigliceridemia en el 67.2% de los pacientes tratados
con propofol por más de una semana y control del QT en el 99.3% de los
medicados con haloperidol.
Conclusiones: La implementación de una lista de chequeo
preventiva es útil para mantener una correcta sedación y analgesia en pacientes
internados en terapia intensiva. Además, contribuye a la detección temprana del
delirio, permite limitar las complicaciones asociadas con el tratamiento y
ayuda a evaluar el proceso de atención en todas sus etapas.
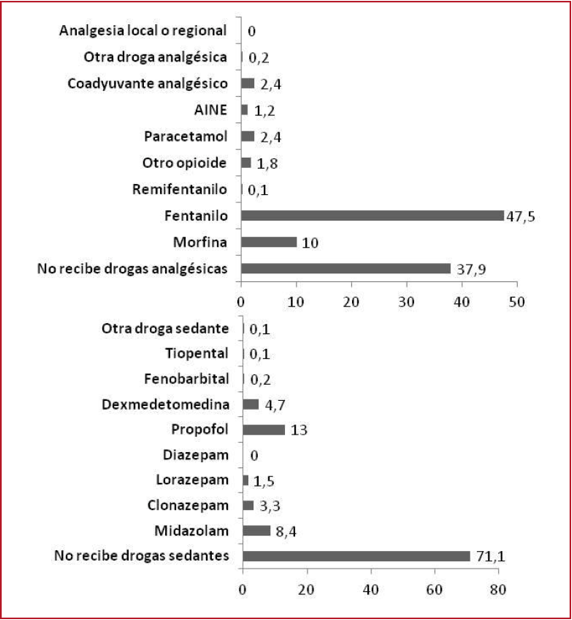
0192 USO DEL OXIDO NÍTRICO EN
INSUFICIENCIA RESPIRATORIA AGUDA PEDIÁTRICA
G Gonzalez(1), MDP
Arias López(1), GV Morales(1), A Cairnie(1)
(1) Hospital De Niños Ricardo Gutiérrez
La insuficiencia respiratoria aguda (IRA) es
uno de los principales motivos de ingreso e indicación de asistencia
ventilatoria mecánica (ARM) en las Unidades de Cuidados Intensivos Pediátricos
(UCIPs).
El Óxido Nítrico (ON) es una de las terapias
de rescate propuesta para pacientes con hipoxemia refractaria, con resultados
variables en la evolución y la mortalidad.
Objetivo: Determinar la prevalencia de la utilización
de ON en pacientes con IRA e hipoxemia refractaria en una UCIP polivalente y
describir las características de la población en las que se indicó, así como
sus resultados (evolución de las variables de oxigenación y mortalidad).
Material y Métodos: Diseño retrospectivo, observacional. Análisis
de base de datos SATI-Q. Pacientes ingresados en la UCIP de un Hospital público
pediátrico universitario de CABA que recibieron ON entre 01-01-2021 y
31-12-2022. Se usó estadística descriptiva para caracterizar la población. Para
comparar los pacientes fallecidos con aquellos que sobrevivieron se usaron de
acuerdo a su distribución test no paramétricos (Mann-Whitney U test) r
(variables continuas) y χ2 (variables categóricas). Se consideró significativo
un valor de p<0,05. Se realizó análisis multivariado para ajustar los
resultados por factores confundidores Se expresa la fuerza de asociación con
Odds Ratio ajustado (OR) e IC 95%.
Resultados: Ingresaron durante el periodo estudiado 39 pacientes.
La prevalencia de utilización de ON fue 5.2 % (IC 95% 3.6-6.8 %).
La edad mediana fue de 41 meses (RIC
8-123.50). La estadía mediana fue de 26 días (RIC 15.5-48). La mediana de días
de ON fue de 5 (RIC 2.5-9.75). La mortalidad fue de 41% (16 pacientes).
En la tabla 1 se presentan las
características generales de los pacientes de acuerdo al resultado (sobrevive
vs fallece). En la tabla 2 se describen los parámetros ventilatorios en ambas
poblaciones
Los pacientes que sobrevivieron tuvieron una
menor edad 17 meses (RIC 5-50) vs 125 meses (RIC 15.25-137), p 0.019; infección
viral 18 (78.3%) vs 4 (25%), p 0.003; menos enfermedad maligna 0 vs 6 (37.5%),
p 0.006; menor FiO2 a las 48 hs 0.6 (RIC 0.58-0.6) vs 0.8 (RIC 0.6-0.86)
p0.028; menor Presión media de la vía aérea 24 hs. 18.3 (RIC 14.65-20.95) vs
22.20 (RIC 16.70 vs 25.40),p 0.018.
En el análisis multivariado la edad,
presencia de infección viral y el valor de albumina al ingreso se asociaron con
mortalidad en forma independiente de la probabilidad de muerte (PIM3). El OR
ajustado e IC 95% para edad, infección viral y albúmina al ingreso fueron 1.03
(1-1.063), 0.038 IC (0.001-0.43) y 0.038 (IC 0.0015-0.31) respectivamente.
Conclusiones: La terapia con ON se indica en una pequeña
proporción de pacientes con IRA, su uso sería beneficioso en pacientes con
menor edad, con infección viral, con mejor nivel de albúmina. La mejora de la
PMVA24, IO48 y Fio2 48 indicarían mejor pronóstico.
0193 NEUROCISTICERCOSIS
PARENQUIMATOSA. REPORTE DE UN CASO
M Capriles(1), AV
Lugo(1), A Sirino(1), R Carballo Orozco(1), W Argana Montan(1), P Sánchez(1), B
Vázquez(1), P Falvo(1), D Denis(1), A Veitia Valencia(1), A Agustín(1), F
Luna(1), M Di Fabio Riviere(1), C Lawdansky(1), G Smurra(1), C Balasini(1)
(1) Pirovano
Introducción: La neurocisticercosis (NCC) es una infección
del sistema nervioso central originada por el estadio larvario de Taenia
solium. Constituye la forma más frecuente de epilepsia adquirida del
adulto. Hay 14.9 millones de personas con neurociticercosis en la Región de las
Américas y el Caribe, y entre 450mil y 1350 millones sufren de epilepsia
causada por la enfermedad.
Caso clínico: Mujer de 78 años, nacida en Perú. Vive en
Argentina. Consulta por mareos, cefalea y ataxia. Posteriormente agrega
diplopía.
Fondo de ojo con edema de papila.
Hipertensión endocraneana en TC. Se decide la excéresis quirúrgica de los
quistes con ruptura de algunos ejemplares, con posterior vaciamiento completo.
Pasa a terapia intensiva extubada. Se inicia
corticoterapia y antiepilépticos por sospecha de neurocisticercosis. Se expecta
inicio de antiparasitarios.
TAC de cerebro postquirúrgica sin presencia
de hipertensión endocraneana. Se inicia albendazol a las 48 horas. Anatomía
patológica que informa neurocisticercosis.
Discusión: El ser humano puede ser huésped tanto
intermediario como definitivo de Taenia solium, que adquiere por
ingestión de huevos del parásito mediante transmisión fecal-oral a partir de un
portador de la tenia. Los quistes pueden tener varias localizaciones en el
cuerpo. La infección por T. solium habitualmente es asintomática. Las
manifestaciones clínicas dependen de la localización. Las formas
parenquimatosas provocan cefalea y convulsiones, mientras que las
extraparenquimatosas suelen presentarse con hidrocefalia. El déficit focal
neurológico se presenta en el 20% de los pacientes, frecuentemente con síntomas
motores asociados a lesiones piramidales. La presencia de imágenes
significativas en TC o RM, con serologías negativas, no descartan el NCC. Los
quistes nodulares sólidos en etapa degenerativa con escólex y los de estadío
coloidal, muestran mejor respuesta antiparasitaria. Los quistes calcificados no
requieren tratamiento antiinfeccioso. La corticoterapia debe acompañar el
tratamiento antiparasitario. La resección quirúrgica de las lesiones
parenquimatosas se indica en casos puntuales.
Conclusión: La TC y la RM constituyen una de las piedras
angulares para el diagnóstico de NCC. En las personas con síntomas oculares,
debe descartarse la presencia de quistes intraoculares y valorar la presencia
de edema de papila.


IJE Figueroa(1), CE
Espindola(1), MC Olivera(1)
(1) Hospital Escuela De Agudos Dr. Ramón
Madariaga
Introducción: Este estudio compara las diferencias en la
asignación de prioridades del sistema de triage de tres colores del principal
hospital de la Provincia de Misiones con la información bibliográfica. El
triage de tres colores es ampliamente utilizado a nivel extrahospitalario, pero
en la atención hospitalaria la falta de protocolos y criterios específicos en
la asignación de prioridades presenta desafíos. Con el objetivo de aumentar la
calidad, es crucial comprender el estado actual del triage para proponer
mejoras, asignar recursos de manera adecuada y reducir costos en la atención.
Objetivo: Comparar la asignación de colores de
prioridades en el triage, según la información bibliográfica y la realizada por
los responsables del triage en un hospital público de Posadas en 2023.
Metodología: Cuantitativo, observacional y
transversal con una población de 16 profesionales responsables del triage. Se
realizó una búsqueda bibliográfica en fuentes académicas para obtener criterios
de asignación de prioridades en el triage de tres colores, seleccionando cuatro
artículos. La recolección de datos se realizó mediante observación directa
durante el proceso de triage, utilizando una planilla para registrar el color
asignado por el servicio y el color correspondiente según criterios seleccionados
de la información bibliográfica.
Resultados: Se tomaron en cuenta un total de 549 casos
para comparar la asignación de colores en el triage, con un nivel de confianza
del 95% se encontró que existe relación entre la asignaciones de colores
realizada por los responsables del triage y los criterios encontrados en la
información bibliográfica, sin embargo resalta una diferencia significativa en
la asignación del color rojo (4 vs 12), se evidencia que con la información
bibliográfica se detectaron más casos que representan riesgo vital.
Conclusión: No hubo diferencias significativas entre la
asignación de colores de casos estables, pero se evidencia la necesidad de
mejorar la detección de los casos críticos. Se requieren más investigaciones en
este ámbito. Se recomienda implementar propuestas de mejora incluyendo la
evaluación de otros sistemas de triage hospitalarios, una estandarización de
protocolos y criterios basados en consenso multidisciplinario donde se utilice
un lenguaje común que reduzca barreras y garantice una asignación precisa.

0197 Complicaciones
posquirúrgicas de resección transeptoesfenoidal: a propósito de un caso
MP Anton Llado(1), L
Barrios(1), S Napoli(1), R Camila(1), R Candela(1), M Albarracin Reinoso(1), N
Raimondi(1)
(1) Fernandez
Introducción: Las resecciones transeptoesfenoidales son
procedimientos quirúrgicos que se realizan en la región del seno esfenoidal.
Aunque son generalmente seguras, como cualquier procedimiento quirúrgico,
pueden presentarse algunas complicaciones.
Caso Clínico: Paciente de 49 años de edad con antecedentes
de hipertensión arterial con mala adherencia al tratamiento y resección parcial
de macroadenoma hipofisario gigante vía transesfenoidal hace seis años. Ingreso
al hospital en plan quirúrgico de resección de macroadenoma no funcionante
recidivante que comprimía el quiasma óptico.
Ingresa a Unidad de Terapia Intensiva en
contexto de postoperatorio de resección y evacuación transeptoesfenoidal,
evolucionando a las seis horas con amaurosis bilateral y midriasis arreactiva,
con tomografía que evidenció hematoma selar y supraselar con compresión quiasma
óptico, requiriendo evacuación del hematoma por vía transesfenoidal de
urgencia.
Progresa con shock séptico a foco meníngeo
con aislamiento de Klebsiella pneumoniae en líquido cefalorraquídeo,
refractario a tratamiento dirigido. Agregando neumoencéfalo y neumoventrículo
por presencia de fístula nasal posquirúrgica realizándose cierre de flap
nasoseptal con accidente cerebrovascular de arteria cerebral anterior, sumando
diabetes insípida de difícil manejo.
Evoluciona con shock séptico refractario y
falla multiorgánica y fallece a los diez días de su ingreso.
Discusión: Es importante tener en cuenta que las
complicaciones pueden variar según el paciente y la complejidad de la cirugía,
debido a la ubicación de las lesiones y las estructuras que presentan cerca.
Conclusión: Si bien son infrecuentes las complicaciones
hay que estar atentos para realizar el tratamiento oportuno y evitar sus
consecuencias.
L Bujan Molins(1), J
Sinner(1), E Prado(1), IA Huespe(1), C Musso(1), N Contrera(1), J Cantos(1)
(1) Hospital Italiano De Buenos Aires
Introducción: El cálculo del Estado del Volumen Plasmático
(EVP, del inglés Plasma Volume Status) es un parámetro de fácil estimación que
mide el grado en que los pacientes se han desviado de su volumen plasmático
ideal. Este puede ser un útil parametro de reanimación en el Síndrome de
Dificultad Respiratoria del Adulto (SDRA). En este estudio evaluamos la
relación entre el EVP, al ingreso a UCI, con mortalidad en pacientes con
neumonía severa por COVID-19.
Métodos: Estudio de cohorte retrospectivo unicéntrico.
Se incluyeron pacientes ingresados a UCI por COVID-19 entre marzo del 2020 y
julio de 2022. El EVP se calculó en base al volumen plasmático real (VPA) y el
volumen plasmático ideal (VPI) mediante la fórmula de Kaplan-Hakim:
EVP=(VPA-VPIVPA)×100%
donde:
VPA=1-hct× a+b×peso corporal (Hombre a=1,530,
b=41; mujeres a=864 b=47.9)
VPI=c×peso corporal (Hombre c=39; mujeres
c=40)
El objetivo del estudio fue analizar la
mortalidad intrahospitalaria relacionada con el EVP. Para ello primero
realizamos un análisis gráfico de la relación entre de EVP con mortalidad con
un gráfico LOWESS (locally estimated scatterplot smoothing). En base a la
relación entre la variable continua y el log odds de probabilidad de muerte
transformamos la variable en EVP en categorías.
Resultados: Se incluyeron 399 pacientes, con una edad
media de 63,0 años (DE 13,8) (tabla 1). Se observó que los pacientes con
valores de EVP inferiores a -3 (figura 1) tuvieron menor mortalidad que
aquellos con valores de EVP superiores (33% [IC95% 28% - 40%] frente a 44%
[IC95% 36% - 52%]; p=0,032). Los pacientes con EVP alta tuvieron APACHE 2 y
Charlosn significativamente mayores (tabla 1).
Discusión y conclusión: El EVP refleja el estado de hemostasia entre
compartimientos corporales. Los métodos existentes como el EV-1000 de
estimación de líquido pulmonar son costosos, pero el EPV es un parámetro de
fácil estimación y puede ser un parámetro que oriente hacia la reanimación con
fluidos en pacientes con SDRA.
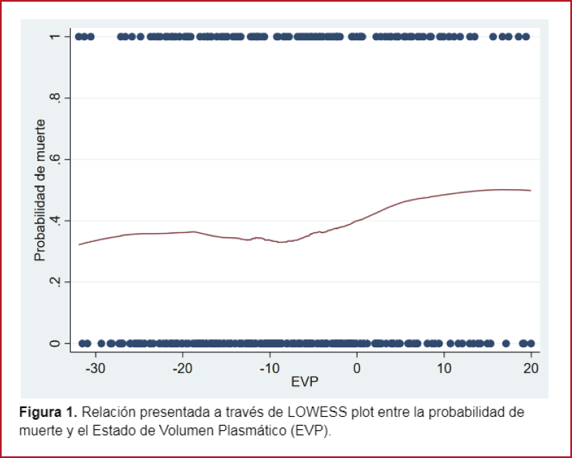
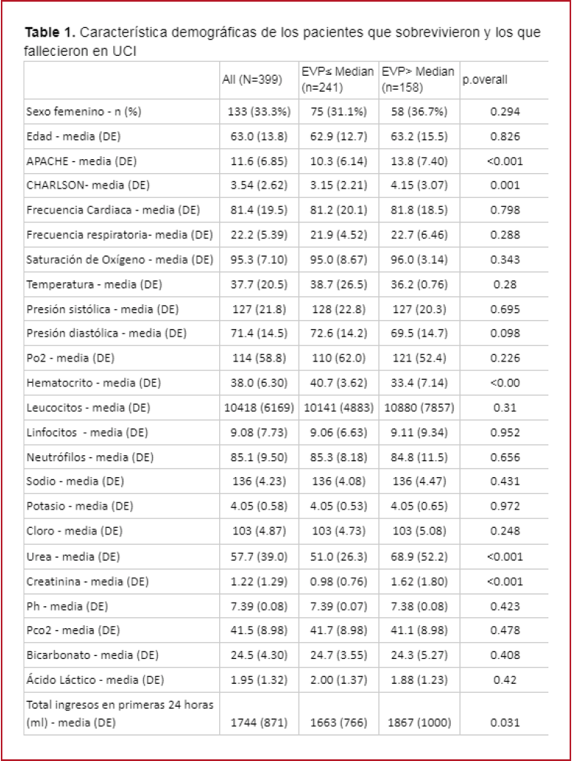
0200 SÍNDROME DE MAY-THURNER
COMO CAUSA DE SHOCK HIPOVOLÉMICO REPORTE
DE CASO
L Broilo(1), FI
Tello(2)
(1) Clínica Privada Vélez Sarsfield. (2)
Clnica Privada Velez Sarsfield
Introducción: El Síndrome de May-Thurner (SMT) se describe
como la compresión de la vena ilíaca
común izquierda (VICI) por la arteria ilíaca
derecha sobre el cuerpo de la quinta vértebra lumbar o el promontorio. La
superposición de vasos es anatómicamente normal, en algunos casos la compresión
induce obstrucción mecánica e hiperplasia intimal, originando congestión
venosa, pudiendo presentar complicaciones graves. El 20-25% de la población
normal tiene la condición anatómica de SMT y sólo el 1-5% desarrollará SMT
sintomático.
Condición subvalorada, debe considerarse ante
eventos no claros de trombosis.
Descripción del caso: Paciente femenina, 64 años, sin antecedentes,
ingresa desde guardia con dolor en miembro inferior izquierdo irradiado a fosa
iliaca izquierda y oliguria. Al examen hipotensión y
taquicardia, dolor en fosa iliaca izquierda
(FID), sin defensa ni reacción peritoneal.
Laboratorio: Hb 4.2 Hto 13 Plaquetas 88000
Acidosis metabólica.
TAC de abdomen y pelvis con contraste:
colección de aspecto hemática retroperitoneal izquierdo, a nivel perirrenal,
espacio pararrenal posterior y anterior, con extensión hacia FID de 256mm x
150mm. Ensanchamiento de 6mm de espesor de la arteria renal izquierda.
Sin fugas agudas. Engrosamiento compatible
con trombosis de la vena ilíaca y femoral izquierdas, por debajo de la arteria
ilíaca izquierda (SMT).
Se realiza diagnóstico de shock hipovolémico
por hematoma retroperitoneal (Índice de shock 1,7) requiriendo transfusiones de
hemoderivados. Hemodinamia y cirugía vascular periférica expectan conducta.
Evoluciona favorablemente. Hematología indica anticoagulación.
Discusión: La ecografía doppler es el estudio más usado
para diagnosticar trombosis venosa profunda, pero la flebografía por TAC tiene
sensibilidad del 95%.
La anticoagulación asociada a el tratamiento
endovascular trata la compresión mecánica y permite la colocación de stent en
la estrechez. La ruptura de la vena ilíaca es una urgencia quirúrgica. El
diagnóstico definitivo se alcanza con la laparotomía exploradora, permitiendo
la sutura de la pared vascular y eventual trombectomía.
Conclusión: Si se omite el diagnóstico, las
complicaciones graves conducirán a una morbimortalidad significativa, asociado
a importantes costos para los sistemas de salud.

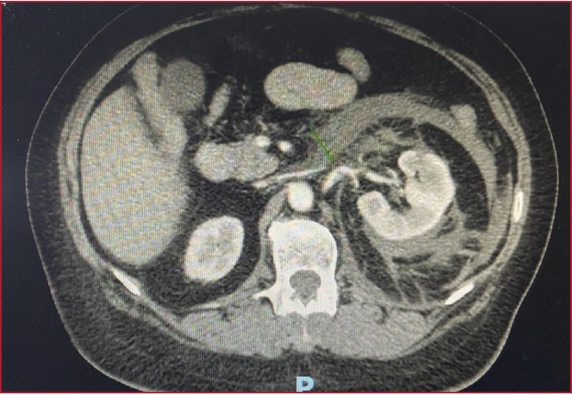
0201 El score NAS falla en
dimensionar el recurso humano en una población de pacientes críticos
FJ Gutierrez(1), MA
Arias(1), Y Segovia(1), J Lazarte(1), G Garay(1), GE Murias(1)
(1) Hospital Britanico De Buenos Aires
Introducción: El correcto dimensionamiento del recurso
humano de enfermería es clave para brindar una atención de calidad sin
incrementar innecesariamente los costos. Se han utilizado a lo largo de la
historia varios escores destinados a calcularlo. El Nursing Activities Score
(NAS) se encuentra entre los más difundidos. Sin embargo, un importante
componente subjetivo en algunos de sus ítems y la atribución de cargas de
trabajo por tareas que usualmente no realiza enfermería en nuestro medio,
plantean limitaciones potenciales en su uso. Nuestro objetivo, en una primera
instancia, fue valorar la confiabilidad de la escala en función del impacto de
su componente subjetivo.
Materiales y métodos: Cuatro observadores altamente entrenados
evaluaron el NAS de 15 pacientes internados en la UTI de nuestro hospital en
forma simultánea pero independiente. Comparamos los resultados obtenidos por
cada uno de los observadores y analizamos el grado en el que las diferencias
observadas dependían de los pacientes y de los observadores.
Resultados: Análisis interobservadores: La Tabla 1
muestra los puntos de NAS asignados por cada uno de los observadores y la
cantidad de minutos de trabajo de enfermería necesarios estimados a partir de
esos puntajes. El observador que asignó un mayor puntaje NAS a nuestra
población de pacientes estimó un requerimiento de personal de enfermería 2,5
veces mayor que el que asignó a los mismos pacientes en el mismo momento un
menor puntaje NAS.
Análisis intra e interpacientes: El
coeficiente de correlación intraclase fue de 0.17 (IC 95%: 0.00 a 0.45);
p=0.94). La Figura 1 muestra que, a diferencia de lo que sucedía con los
diferentes observadores, la varianza entre pacientes es baja.
Conclusiones: En nuestra población de pacientes, el NAS no
es una herramienta fiable para determinar el requerimiento de recurso humano de
enfermería.

![]()
G Navia(1), J
Hurtado(1), M Grajeda(1), M Majul(1), S Sarquis(1), C Sosa(1)
(1) Hospital De Clínicas José De San Martín
Introducción: La neumatosis intestinal y la enterocolitis
neutropénica son complicaciones con alta morbimortalidad, en pacientes
neutropénicos, especialmente en aquellos que reciben quimioterapia con
citotóxicos. Este caso destaca la importancia de un enfoque multidisciplinario
y una evaluación temprana para guiar las decisiones quirúrgicas en dichos
pacientes.
Presentación del caso: Se presenta un varón de 55 años con
antecedentes de un osteosarcoma maxilar, con gastrostomía y traqueostomía, que
se encontraba cursando internación en día 11 post quimioterapia evolucionando
con diarrea, dolor abdominal, fiebre, hipotensión y requerimiento de
vasoactivos, por lo que se inicia antibioticoterapia empírica, se toman
cultivos, y se decide su pase a terapia intensiva.
Ingresa con requerimientos de noradrenalina y
vasopresina, mottling, relleno capilar enlentecido, y abdomen doloroso con
defensa. Laboratorio que presenta hiperlactacidemia, caída del hematocrito, y
neutropenia profunda. Se realiza tomografía de abdomen que evidencia gas en la
vena porta, engrosamiento de asas de intestino delgado con neumatosis y líquido
libre. Es valorado por servicio de cirugía y se realiza una laparotomía
exploratoria con evidencia de líquido libre, realizándose lavado de cavidad. Presenta
desarrollo en hemocultivos de Leuconostoc mesenteroides, por lo que culmina
tratamiento antibiótico.
Se realiza monitoreo hemodinámico mínimamente
invasivo con patrón distributivo, evolucionando con suspensión de vasoactivos,
afebril, desvinculado del ventilador, reiniciando alimentación por
gastrostomía.
Discusión: La enterocolitis neutropénica es una
enterocolitis necrotizante, causada por una mucositis por citotóxicos, e
infección por bacterias y/o hongos. Cursa con fiebre y dolor abdominal y se
diagnostica mediante hallazgos tomográficos característicos. La neumatosis
intestinal es la presencia de gas dentro de la pared intestinal, pudiendo ser
un hallazgo incidental o verse en condiciones asociadas con necrosis e indicar
la necesidad de cirugía de emergencia. La misma está indicada cuando coexiste
con signos de peritonitis, acidosis metabólica, hiperlactacidemia o gas en la
vena porta. En el caso presentado, el paciente sufre un shock debido a
enterocolitis neutropénica con neumatosis intestinal, y la laparotomía
exploratoria descarta la presencia de isquemia intestinal.
Conclusiones: El tratamiento no quirúrgico con
antibioticoterapia, sonda nasogástrica a descarga, fluidoterapia, soporte
nutricional y soporte de hemoderivados son fundamentales, aunque es importante
considerar los diagnósticos diferenciales, un enfoque multidisciplinario y una
evaluación temprana para guiar las decisiones quirúrgicas.
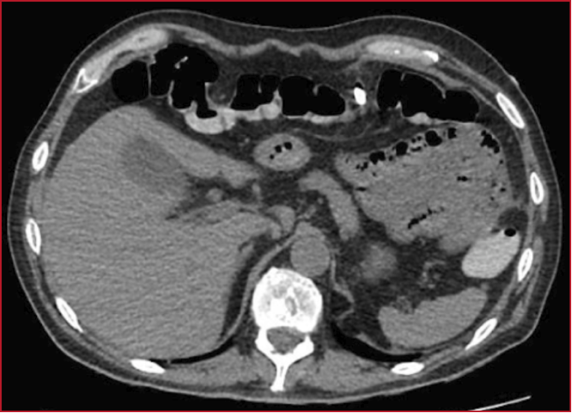

0204 Encefalitis Autoinmune por
anticuerpos contra receptor NMDA, reporte de caso clìnico
E Guaicha(1), F
Medina(1), V Pais(1), V Garaña(1), L Santoro(1), V Picolla(1), C Cozzani(1)
(1) Cosme Argerich
Introducción: Con una incidencia de 2 a 3 casos por millón,
una asociación variable a tumores y el rápido avance en el conocimiento de
anticuerpos, la encefalitis autoinmune ha ampliado el campo de neurología
crítica.
Presentación de caso: Paciente femenina de 18 años presenta cuadro
caracterizado por sialorrea, periodos de desorientación y alucinaciones de dos
meses de evolución. Ingresa a guardia externa al agregarse al cuadro
convulsiones tónico clónicas generalizadas y registros febriles. Ingresa a
unidad cerrada bajo asistencia respiratoria mecánica por status epiléptico. Se
inicia proceso diagnóstico por sospecha de encefalitis por lo que se realiza
RMN, filmarray en LCR, cultivo de LCR, con resultados negativos. Se solicita
panel de anticuerpos en LCR NMDA IgG con resultado positivo. Interpretándose
cuadro como encefalitis autoinmune.
Por probable asociación a teratoma se realiza
ecografía obstétrica y TC de cerebro, tórax, abdomen y pelvis los cuales no
evidenciaron particularidades.
Durante su internación, evoluciona con
múltiples intercurrencias infecciosas (neumonía, ITU, bacteriemias) a gérmenes
multi-resistentes, persistentemente febril, siempre con rescates
microbiológicos, retrasándose el inicio de tratamiento inmunosupresor por
encontrarse con una infección en curso. Por lo que tras completar tratamiento
antibiótico y obtener cultivos negativos durante 72 horas se inicia tratamiento
con metil prednisolona e inmunoglobulina. La paciente evoluciona sin mejoría de
cuadro neurológico, por lo que se inicia tratamiento de segunda línea con
rituximab tres semanas después. Intercurriendo con shock séptico y falla
multiorgànica a las 48 horas posteriores a la primera infusión, finalmente
falleciendo.
Discusión: El diagnóstico de encefalitis autoinmune se
realiza en base a características clínicas y luego de haber excluido las causas
infectológicas mediante cultivos y búsqueda agentes patógenos a través de PCR
en LCR. Dado que los resultados inmunológicos tardan en llegar, no se pueden
esperar los resultados para iniciar tratamiento. Finalmente, los grandes
riesgos acerca del tratamiento inmunosupresor en pacientes infectados supone un
reto al momento de decidir cuándo iniciar los mismos.
Conclusión: Se requiere mayor evidencia para establecer
pautas acerca del inicio de tratamiento inmunosupresor para encefalitis
autoinmune en contexto de paciente cursando infección activa.
0205 Envenenamiento por Medusa
en Mar Argentino
R Lobo Herrera(1), M
Montenegro(1), AC Di Nuzzo(1), A Ojeda(1), D Toledo(1), M Centurion(1), J
Sereno(1), C Degastaldi(1), A Ortiz(1), E Mikulic(1), K Ugo(1)
(1) Hospital Militar Central
Introducción: Los envenenamientos por medusas vienen en
ascenso a nivel mundial en los últimos 20 años, debido al aumento de su
población,consecuencia del calentamiento global y pesca sin control que afecta
a sus depredadores naturales. Hay 3 clases principales de medusas. En nuestro
medio, Olindias Sambaquiensis es la principal involucrada en los
envenenamientos graves. El envenenamiento se presenta de forma variada, desde
eritema en el sitio de contacto, hasta posible muerte, causada principalmente
por cardiotoxicidad.
Presentación del caso clínico: Paciente de 72 años con antecedentes de HTA,
ACV y asma, que 5 días previos al ingreso hospitalario, presentó picadura de
medusa en MI izquierdo en la costa atlántica argentina. Evolucionó con sepsis a
foco de piel y partes blandas, rabdomiolisis e IRA. Cursó internación
prolongada en UTI, con múltiples intercurrencias: sepsis a foco endovascular
con rescate de ABA y K. Pneumoniae, bacteriemia asociada a Alcaligenes faecalis
y enteritis por C. difficile. Evoluciona con distensión e intolerancia a
nutrición enteral alternando episodios de íleo paralítico y diarrea,
refractarios a tratamiento médico. Se realiza VCC, donde se evidencia abundante
aire, con mucosas inflamatorias y friables. Evoluciona con abdomen agudo,
shock, requerimiento de IOT-AVM. PCR 7 min.TC abdomen informa perforación a
nivel del sigma. Se realiza cirugía de Hartmann de urgencia. Progresa con falla
renal, requerimiento de hemodiálisis. Intercurre con FAARV con descompensación
hemodinámica, seguida de PCR, sin respuesta a maniobras de RCP avanzada.
Conclusión: El envenenamiento por contacto con medusas es
de diagnóstico principalmente clínico basado: en las características de las
lesiones, los síntomas de leves a potencialmente mortales y el antecedente de
baños en regiones endémicas de dichos animales. Es importante conocer la forma
de presentación y mantener un elevado índice de sospecha para hacer un
diagnóstico precoz.
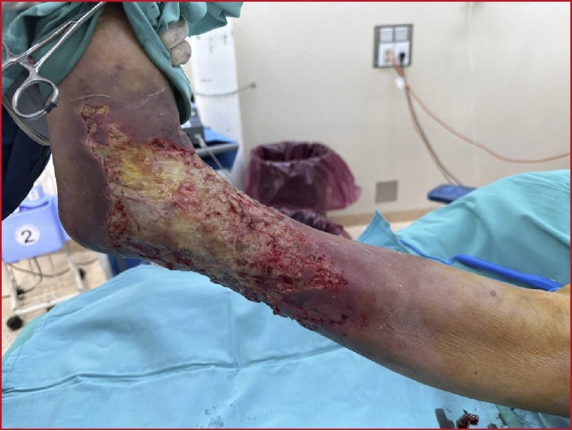
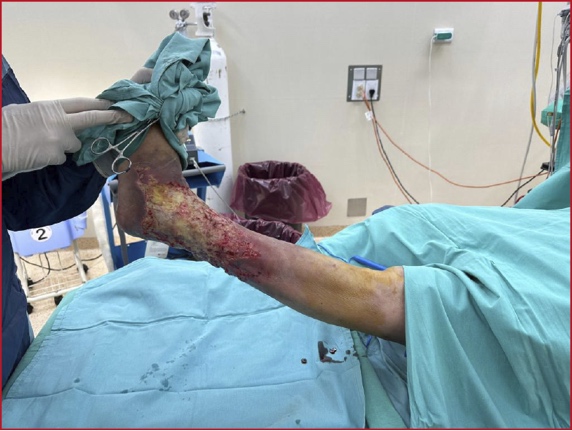
0206 COMPLICACIÓN TROMBÓTICA EN
EXÉRESIS DE FEOCROMOCITOMA
LJ Antoniow(1), D
Sanchez(1), M Vazquez(1), C Armoa(1)
(1) Hospital El Cruce
Introducción: La enfermedad veno-oclusiva es una
complicación post operatoria potencialmente grave en la exéresis del
feocromocitoma, de difícil manejo pero poco frecuente.
Presentación del caso: Paciente femenina de 36 años con antecedentes
de Hipertensión Arterial, diabetes (NIR).
RMN 9/22: evidencia masa adrenal derecha
hipertensa en T2 heterogénea con realce tras la administración de contraste
endovenoso. Promedio los 77 x 60 mm. Se observa extensión a vena cava inferior.
Ingresa a UTI en POPI de exéresis de tumor
suprarrenal más trombectomía total de vena cava inferior. Ingresa con 2
drenajes, uno pericárdico tipo JP y otro abdominal abocado al lecho quirúrgico.
Se realizó ecocardiograma transtorácico de
control visualizándose imagen compatible con trombo a nivel de vena cava
inferior de aproximadamente 4 cm.
Angiotomografía de tórax: informa imagen
hipodensa en vena cava inferior sin realce tardío compatible con trombosis
venosa.
Inicia tromboprofilaxis de alto riesgo con
heparina sódica 5.000 UI cada 8 hs. Intercurre con derrame pericárdico severo
con colapso del VD, evidenciado por ecocardiografía, servicio de cirugía
cardiovascular realiza pericardiocentesis guiada por ecografía a bolsa
colectora con debito hemático de 300 cc.
Requiere soporte transfusional.
Evaluada por servicio de hematología se
desescala a tromboprofilaxis convencional.
Luego de 48 hs. se realiza seguimiento
ecocardiográfico que no evidencia hemopericardio, se retira drenaje.
Inicia anticoagulación con heparina de bajo
peso molecular en plan de cabalgamiento con acenocumarol.
Otras intercurrencias: bacteriemia a
Klebsiella pneumoniae, realizó tratamiento con AMS.
Discusión: Actualmente la paciente se encuentra de alta
hospitalaria luego de la resección de tumor suprarrenal derecho más resección
del tumor dentro de VCI, en seguimiento por el servicio de hematología y
oncología, en buen estado general, a pesar de intercurrido con una complicación
poco frecuente.
Conclusión: La cirugía del feocromocitoma no siempre
conduce a la curación de los pacientes. Las complicaciones trombóticas y
hemorrágicas condicionan a evolución y permanencia del paciente en UTI. En
nuestro paciente se concatenaron complicaciones trombóticas y hemorrágicas que
requirieron la intervención de cirugía cardiovascular, hematología y UTI.
MC Palacio(1), JC
Medina(1), N Aguilar(1), V Murillo(1), M Beck(1), FJ Villalba(1), M
Chamadoira(1)
(1) Sanatorio Anchorena Itoiz
Introducción: El Ecocardiograma transesofagico ETE es el
instrumento más importante para el diagnóstico de cardioembolia con una
superioridad diagnostica en términos de sensibilidad y especificidad respecto
al ecocardiograma transtoracico. La cardioembolia causa entre 20% y 50% de los
ACV isquémicos, en algunos casos hay más de un mecanismo posible de ACV en un
mismo paciente, llamada etiología indeterminada. Sin embargo, el rol del ETE en
el estudio rutinario de pacientes con ACV isquémico es contradictorio, incluso
en menores de 45 años, en quienes aumenta la probabilidad de encontrar una
fuente cardioembolica como casos de prolapso de válvula mitral, foramen oval
permeable, aneurisma del septum interauricular, comunicación interauricular,
endocarditis no bacteriana y mixomas. Nos proponemos como objetivo primario
explorar la relevancia clínica de la realización sistemática de ETE en
pacientes con ACV isquémico y su importancia en el cambio terapéutico.
Materiales y Métodos: Se realizó un estudio observacional
prospectivo de pacientes consecutivos ingresados en el Servicio de terapia
intensiva por ACV isquémico, realizado desde noviembre del 2017 hasta abril del
2023. Un total de 45 pacientes fueron incluidos en el estudio. Después del
resultado del ETE se evaluó si se cambió la indicación terapéutica. Se
consideró un cambio de indicación terapéutica la indicación de nueva droga, una
nueva meta terapéutica o una nueva intervención no farmacológica.
Resultados: Después del informe del ETE en 45 pacientes
se cambió la indicación terapéutica en 11 pacientes 24,5%.
Loa cambios terapeuticos fueron colocacion de
Amplatzer, anticoagulacion, antiagregacion plaquetaria y estatinas por
hallazgos de foramen oval permeable y aneurisma del septum interauricular,
comunicacion interauricular, ateromatosis aortica compleja, trombo de auricula
izquierda y contraste espontaneo en orejuela de auricula izquierda.
Discusión: En nuestro estudio observamos que los 11
pacientes que se cambió la conducta terapéutica por el informe del ETE
presentaron 9 pacientes mecanismo indeterminado definido por igual o más de 2
causas identificables, criptogenico o estudios incompletos y 2 pacientes de
etiología cardioembolica.
Conclusión: Aportamos a favor la utilización de ETE como
herramienta etiológica de los ACV, además de poder cambiar indicaciones
terapéuticas en forma significativa considerando que es un estudio seguro,
rentable y aporta información relevante.
0208 PARACOCCIDIOIDOMICOSIS
DISEMINADA EN MUJER ADULTA
C Garlisi(1), C
Garlisi(2), F Salum(2), N Goldy(2), A Bianchi(2), E Sanchez(2), N Ortiz(2), G
Izaguirre(2), L Talamonti(2), S Sanchez(2), G Elias(2)
(1) Htal Provincial De Rosario. (2) Provincial
De Rosario
Introducción: La paracoccidioidomicosis es una de las
micosis profundas más prevalentes en América Latina. En nuestro país el área
endémica comprende las provincias del noreste y noroeste. La forma crónica
constituye la presentación más frecuente. La presentación de compromiso
pulmonar es la más común, la diseminación hematógena con compromiso de SNC no
es de lo más frecuente y en mujeres la incidencia es 1/22.
Presentación del caso: Mujer de 65 años oriunda de Chaco,
hipertensa, tabaquista, etilista, Chagas positiva, alergia a la penicilina y
cursando 5° día post operatorio de exeresis MOE cerebelosa. Ingresa por
insuficiencia respiratoria aguda. Se realizan ARM, vasoactivos y antibioticoterapia.
Hemocultivos, urocultivo, cultivo de esputo, PCR para Covid e Influenza y HIV
negativos. TAC de tórax: patrón micronodulillar bilateral difuso con árbol en
brote, imágenes subsólidas subpleurales bilaterales, bronquiectasias e imágenes
quísticas con consolidación biapical y engrosamiento de septos. RMI cráneo:
hemisferio cerebeloso izquierdo lesión sólida, heterogénea, de márgenes
irregulares con realce periférico tras la administración de contraste. Anatomía
patológica: proceso inflamatorio crónico con elementos micoticos con morfología
sugestiva de paracoccidioides. Se inicia tratamiento con Anfotericina b +
Trimetropim sulfametoxazol.
Complica con sepsis intrahospitalaria, fallo
multiorgánico y posterior óbito.
Discusión: La Paracoccidioidomicosis afecta a
inmunocompetentes e inmunodeprimidos, se asocia a desnutrición, tabaquismo y
alcoholismo. Es poco común en mujeres.
Su clínica inespecífica puede provocar un
diagnóstico tardío con avance de la enfermedad.
La forma pulmonar ocurre en el 80% a 90%, la
diseminación hematógena con compromiso del sistema nervioso central ocurre en
el 9% - 25% generalmente de presentación pseudotumoral con ubicación en
cerebelo como sitio preferencial.
Los métodos complementarios para el
diagnóstico son TAC, RMI y detección de anticuerpos por inmunodifusión en
suero. La confirmación del diagnóstico es a través de anatomía patológica.
El tratamiento médico consiste en
Anfotericina B y Cotrimoxazol.
Conclusión: Motiva el reporte de caso la baja incidencia
de esta patología en nuestro medio, el hecho de haberse presentado en paciente
femenina y la forma peculiar de presentación como enfermedad diseminada con MOE
cerebelosa a punto de partida pulmonar probablemente propiciada por su baja
sospecha clínica inicial.

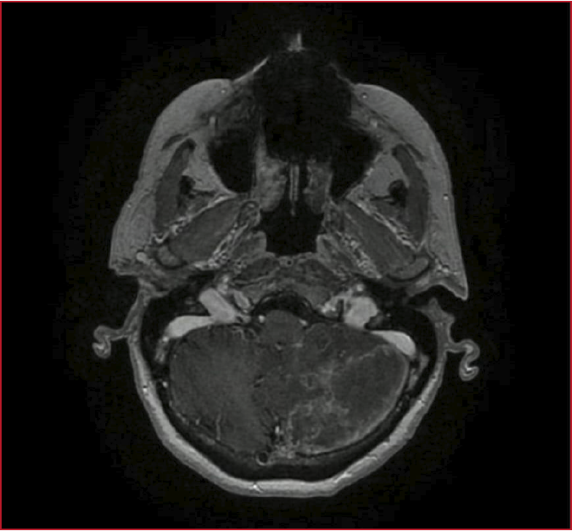
0209 REPORTE DE CASO: ACCIDENTE
CEREBRO VASCULAR DE CAUSA POCO FRECUENTE EN MUJER JÓVEN
L Sequeira(1)
(1) Dr. Louis Pasteur.
Introducción: El accidente cerebro vascular isquémico en
personas menores de 50 años ocurre en un 10%, mereciendo especial mención por
las variadas etiologías que difieren de los pacientes adultos, algunas de ellas
de dificultad diagnóstica, clasificándose en vasculares, hematológicas y
misceláneas.
Presentación del caso: Paciente femenina de 30 años, tabaquista, con
antecedente de celiaquismo, ingresa por sospecha de ACV isquémico,
presentándose con vértigo, diplopía y cefalea occipital izquierda; en la TC se
observa lesión hipodensa occipital izquierda; ECG y laboratorio normal; examen
neurológico: síndrome del tercer par craneal. Se realizó angioRMN cerebral que
muestra lesiones focales en sustancia blanca y corteza occipital izquierda que
sugieren presencia de lesiones isquémicas o inflamatorias. Ecodoppler de vasos
del cuello y cardíaco: normales. Por sospecha de vasculitis se realiza pulso de
metilprednisolona de 1 gr/día por 3 días. Se solicitó perfil inmunológico y
para SAF con resultados negativos. Evoluciona con parestesia crural derecha por
lo que se realiza segunda RMN donde presenta nuevo foco occipital izquierdo,
con angioRMN de vasos del cuello normal; se decide anticoagulación y se
solicita perfil trombofílico y homocisteína basal y poscarga de metionina con
aumento de los valores poscarga (40.2 μmol/L; valor de referencia hasta 29
μmol/L). Se decide suspender anticoagulación y comenzar tratamiento con ácido
fólico y complejo vitamínico B. Es dada de alta con mejoría de la paresia
crural, pupilas isocóricas, reactivas y ptosis palpebral izquierda.
Discusión: La sospecha inicial de ACV secundario a
vasculitis y tratamiento inmediato se debe a hallazgos de focos múltiples en
lugar de un territorio vascular completo, teniendo en cuenta la progresión
clínica, se opta por suspender corticoides e iniciar anticoagulación por
sospecha de enfermedad hematológica. Se solicitó dosaje de homocisteína basal y
poscarga de metionina que da como resultado hiperhomocisteinemia poscarga,
siendo ésta una causa poco frecuente de ACV, a su vez se encontraron escasos
casos de la enfermedad asociados a celiaquismo.
Conclusión: Los casos de ACV en jóvenes con
hiperhomocisteinemia poscarga identifica pacientes que pueden presentar
deficiencias nutricionales o defectos enzimáticos, tales como deficiencia de
cistatiotina beta sintasa o metilentetrahidrofolatoreductasa, pudiendo provocar
lesión endotelial de pequeños vasos.

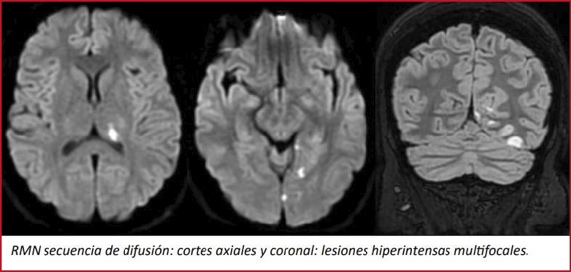
0210 Síndrome Urémico
Hemolítico Atípico: reporte de caso
CDR Rava, L
Barrios(1), P Antón Lladó(1), S Napoli(1), C Roggiero(1), M Reinoso
Albarracín(1), N Raimondi(1)
(1) Fernandez
Introducción: El síndrome urémico hemolítico atípico es una
entidad caracterizada por una alteración en la vía alternativa del complemento.
Presentándose con fallo renal asociado a microangiopatía trombótica.
Caso Clínico: Paciente de 49 años con antecedentes de
internación previa en otra institución por bicitopenia e insuficiencia renal
aguda, interpretado inicialmente como síndrome nefrítico con panel autoinmune
positivo: FAN (1/640) patrón moteado grueso, ANA positivo, complemento normal,
serologías negativas, ADAMS13 normal. Interpretado como probable Lupus
Eritematoso Sistémico, recibió pulsos de metilprednisolona y ciclofosfamida sin
respuesta mediata. Evolucionando con glomerulonefritis rápidamente progresiva y
hallazgos tomográficos sugestivos de hemorragia alveolar por lo que se realiza
nuevamente corticoterapia sin respuesta. Se deriva a nuestro hospital para
realizar plasmaféresis por probable Síndrome de Goodpasture.
Evolucionó con requerimiento de asistencia
respiratoria mecánica y progresión de falla renal asociado a profundización de
bicitopenia. Se realizó lavado bronquioalveolar con evidencia de hemorragia
alveolar; punción biopsia renal con evidencia de microangiopatía trombótica
aguda. Bajo contexto de síndrome pulmón-riñón, se decidió iniciar ciclos
alternos de plasmaféresis y hemodiálisis.
Posteriormente, se obtuvieron resultados de
panel para microangiopatías primarias, compatible con Síndrome Urémico
Hemolítico Atípico. Progresando con sangrado digestivo, pulmonar y en sitios de
venopunción sin respuesta a soporte hemodinámico. Se decide tratamiento de
rescate con Rituximab, sin mejoría clínica falleciendo a los 45 días de
internación.
Discusión: El tratamiento específico puede mejorar el
pronóstico de la enfermedad, instaurado tempranamente. El difícil diagnóstico
de esta enfermedad, dificulta el tratamiento oportuno.
Conclusión: Los cuadros autoinmunes son catastróficos sin
un tratamiento oportuno y adecuado.
0211 ENFERMEDAD TROFOBLASTICA E
HIPERTIROIDISMOS
C Garlisi(1), C
Garlisi(2), F Salum(2), N Goldy(2), A Bianchi(2), E Sanchez(2), N Ortiz(2), G
Izaguirre(2), L Talamonti(2), S Sanchez(2), G Elias(2)
(1) Htal Provincial De Rosario. (2)
Provincial De Rosario.
Introducción: La enfermedad trofoblástica gestacional se
caracteriza por la proliferación anormal del epitelio trofoblástico. Tiene un
potencial de invasión local o emisión de metástasis, dentro de ellas la mola
hidatiforme. El trofoblasto genera la gonadotrofina coriónica humana la cual
presenta analogía con la tirotropina, como también entre sus receptores, altos
niveles de HCG pueden inducir a un cuadro de hipertiroidismo secundario.
Presentación del caso: Paciente de 21 años, G0, AB0, con diagnóstico
de embarazo, consulta por cuadro caracterizado por ginecorragia y dolor abdominal
hipogástrico de 12 hs de evolución asociado a vómitos.
Se solicita ecografía abdominal que informa
útero con abundante cantidad de material eco génico de aspecto mixto a expensas
de múltiples quistes y vesículas que ocupan cavidad endometrial. El dosaje de
Sub B HCG 1.584.300. Se decide evacuación uterina y por presentar abundante
sangrado intraprocedimiento y requerir transfusión de hemoderivados con
inestabilidad hemodinámica posterior se decide su paso a UTI.
Al ingreso presenta palidez cutáneo mucosa
generalizada, hipotensión y taquicardia. Debido a que la paciente persiste
taquicardica a pesar de la mejoría en la serie roja, se solicita dosaje de TSH
menor a 0.01 T4 mayor a 30. Se mantiene conducta expectante respecto a
tratamiento. Curso 48 hs de internación en UTI y fue dada de alta por servicio
de ginecoobstetricia.
Discusión: Se estima un caso de mola hidatiforme para
cada 2.000 gestaciones, es la enfermedad trofoblástica la más común. Las
concentraciones séricas por encima de 400.000 mUI.L-1 HCG generan la
estimulación tiroidea con la supresión de la liberación de TSH hipofisario en
un 100% de los casos. La producción trofoblástica de HCG no sufre inhibición
por el aumento de las hormonas tiroides. En menos de un 10% de los casos, puede
haber un hipertiroidismo clínico. La utilización de sustancias con yodo puede
desencadenar la crisis tirotóxica.
Conclusión: Debido a que es poco frecuente que pacientes
con enfermedad trofoblastica curse internación en unidad de cuidados críticos
me pareció importante mencionar que puede cursar con una complicación severa
como la tirotoxicosis por aumento persistente de producción de hormona tiroidea
y ausencia de sistema de regulación.
0212 NECROLISIS EPIDÉRMICA
TÓXICA, DESAFÍO INFRECUENTE EN UTI
A Bianchi(1), C
Garlisi(1), F Salun(1), MN Goldy(1), E Gonzalez(1), N Ortiz(1), P Pafundi(1), P
Rosso(1), G Izaguirre(1), L Talamonti(1), S Sanchez Isla(1), G Elias(1)
(1) Hospital Provincial De Rosario
Introducción: La necrólisis tóxica epidérmica es una
reacción adversa cutánea severa usualmente relacionada con medicamentos que
requiere cuidados críticos al comportarse como un gran quemado.
Presentación del caso: Paciente mujer de 54 años, testigo de Jehová,
trastorno bipolar y depresión mayor, medicada con sertralina, fluoxetina y
lamotrigina, este último instaurados días previos al inicio de síntomas.
Consulta por edema facial y lesiones de piel en tronco, palmas y plantas tipo
urticariforme asociado a fiebre que progresan a ampollas, extendiéndose
posteriormente a un 45% de la superficie corporal total, con signo de nikolsky
positivo comprometiendo también conjuntivas, cavidad oral y genitales. Se toman
biopsia de lesiones, comienza tratamiento con dexametasona endovenosa. Se
indica AMS cubriendo foco cutáneo. Requiere intubación orotraqueal para
protección de vía aérea. Biopsia: epidermis con vacuolización de la capa basal,
espongiosis, degeneración hidrópica y necrosis de queratinocitos. Separación
dermoepidermica con formación de ampollas asociado a edema dérmico y presencia
de eosinofilos consistentes con Síndrome de Steven Johnson/ Necrolisis
Epidermica toxica. Continúa con corticoides a altas dosis, curación de heridas
y comienza tratamiento con Ciclosporina 200 MG c/12hs. Actualmentre continua
cursando internación vinculada a ARM con mejoria de las lesiones cutaneas.
Discusión: Las farmacodermias son entidades frecuentes y
sus manifestaciones graves representan un bajo porcentaje.
Es consecuencia de una extensa muerte celular
de los queratinocitos en la unión dermoepidérmica, que resulta en la separación
de importantes áreas de la piel, con la producción resultante de ampollas,
seguida de la erosión de la piel, progresando de forma rápida.
Clínicamente es indistinguible del Síndrome
de Steven Johnson (SSJ), ambos constituyen un espectro de la misma enfermedad,
solo diferenciable por la extensión de las lesiones.
Presenta una mortalidad entre 25 y 70 % y
deja secuelas serias en los sobrevivientes. Tiene una incidencia de 1 a 2 casos
por millón de habitantes.
El diagnóstico se realiza por biopsia y su
tratamiento consiste en corticoides, plasmaferesis, inmunoglobulinas e
inmunomoduladores.
Conclusión: El desafío implica inicialmente sospecharlo e
identificar el potencial agente causal. Luego el manejo interdisciplinario de
dicho cuadro, debido a alta mortalidad y a las secuelas graves. En este caso
particular la limitación terapéutica en dicha paciente por no poder utilizarse
compuestos biológicos.
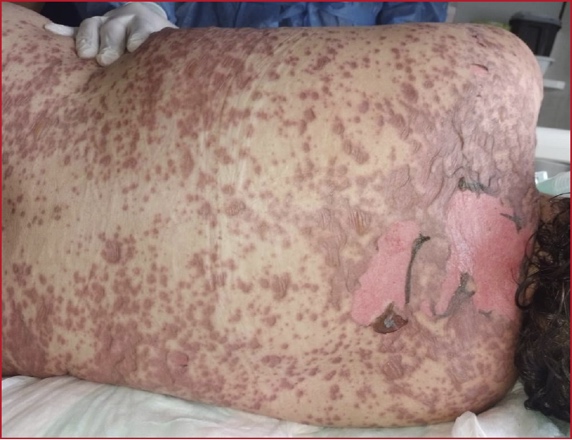

CME Zalazar(2), DE
Miño(1), LM Braccini(2), AE Piacenza, AE Garrido(2)
(1) Policlinico De Neuquen. (2) Instituto De
Cardiologia De Corrientes
Introducción: La decisión de extubar a pacientes
neurocriticos tiene un alto grado de incertidumbre, estos se encuentran
excluidos en los estudios de donde se basan las recomendaciones internacionales
para la extubacion debido a que en ellos no se contemplan características como
la causa que lo llevo a la ventilación mecánica las cuales muchas veces no
están resueltas completamente y al tener como variable la respuesta neurológica
sabemos que la misma puede persistir alterada indeterminadamente.
El score de VISAGE es una herramienta más
para predecir el éxito o el fracaso en la extubacion, el cual evalúa el
seguimiento visual, el intento de deglución, la edad 10. Cuanto mayor sea la
puntuación, mayor será la probabilidad de éxito en la extubación.
Caso clínico: Paciente masculino de 30 años que ingreso por
TEC grave, se realizó tomografía de cerebro que evidencio lesiones compatibles
con score de Marshall III y en tórax neumotórax grado II, siendo derivado a
centro de mayor complejidad. Ingreso a UTI donde se realizo tomografía de
control que evidencio empeoramiento de lesiones realizándose tratamiento
escalonado de la hipertensión endocraneana y colocación de tubo de avenamiento
pleural. Se realizo tomografía de control con mejoría imagenológica decidiéndose
vacación de sedación y weaning. Se retiro tubo de avenamiento pleural. Se
realizó RNM de cerebro que evidencio lesiones compatibles con daño axonal
difuso. Presento intercurrencia infecciosa por neumonía asociada a la
ventilacion mecanica cumpliendo esquema antibiotico. Evolucionando con buenos
parámetros de oxigenacion y ventilatorios, P01 1, PiMax -50, Tobin 60, score de
VISAGE resulto de 2 y 3 puntos, se decide extubacion lograndose desvinvulacion
de la ventilacion mecanica a los 7 dias. Evoluciono con Glasgow 12/15 y paso a
sala general.
Discusión: El proceso de extubacion en pacientes
neurocriticos resulta un desafío ya que tanto el fracaso como el retraso en la
misma aumentan la morbimortalidad y la estancia en UTI. Utilizamos el score de
VISAGE con la hipótesis de predecir la extubación exitosa.
Conclusión: El empleo del score de VISAGE puede ser
considerado como una herramienta más al momento de decidir la extubacion de los
pacientes neurocriticos.

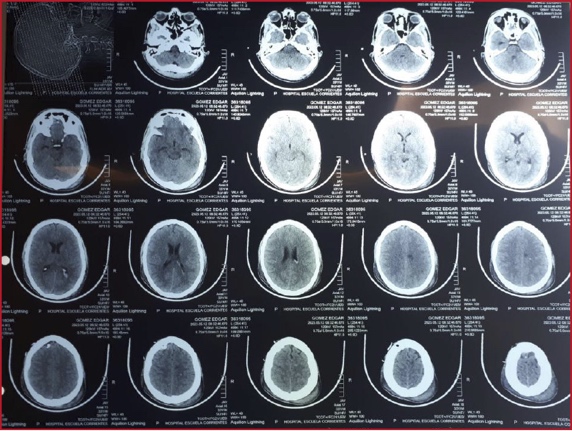
AR Campos(1), MS
Forsyth, SM Fernandez(1), EP Lopez
(1) Papa Francisco
Introducción: Existen muchas herramientas para evaluar el
RN. Pocas se han diseñado y validado específicamente para los pacientes
críticos en ARM que se encuentran en las unidades de terapia intensiva (UTI).
Se ha creado un instrumento específico para los pacientes de las UTI, la puntuación
mNutric Score, que permite evaluar el RN en pacientes conectados ARM, durante
las primeras 24 - 48 horas de su ingreso e iniciar el SE.
Objetivo: Conocer el RN y su relación con el tiempo de
inicio del SE y otras variables de interés en pacientes críticos afectados por
COVID-19 en ARM.
Método: Observacional. Descriptivo de corte
Transversal retrospectivo.
Muestra: Se analizaron 91 historias clínicas de
pacientes con diagnóstico de COVID-19.
Resultados: La Organización Mundial de la Salud (OMS) declaró
al COVID-19 cómo pandemia. Las instituciones de salud, han diseñado e
implementado diversos protocolos para la atención de éstos individuos. Fue
factible la utilización del mNutric Score en los pacientes críticos. El sexo
masculino predomino en la investigación en un 71%, presentando el mayor
porcentaje Alto riesgo Nutricional (ARN) y a su vez una evolución desfavorable.
La obesidad, como principal factor de riesgo se vio reflejada en el 53% de los
pacientes. El 74% presentó ARN iniciando un 65% de éstos SE de forma precoz. Se
logró estudiar la relación entre el Tiempo de Inicio del SE y RN no encontrando
asociación entre ambas variables. El Sexo y la Edad influyeron en la
determinación del RN; siendo los datos estadísticamente significativos solo para
la variable edad al presentar un valor p (0,0431).
Conclusión: El nutricionista puede utilizar este
instrumento de tamizaje para identificar a pacientes con ARN e implementar un
abordaje nutricional individualizado a través de una estrategia precoz y
oportuna.
Palabras claves: Riesgo Nutricional. Tiempo de Inicio. mNutric
Score. COVID-19. Paciente Crítico.
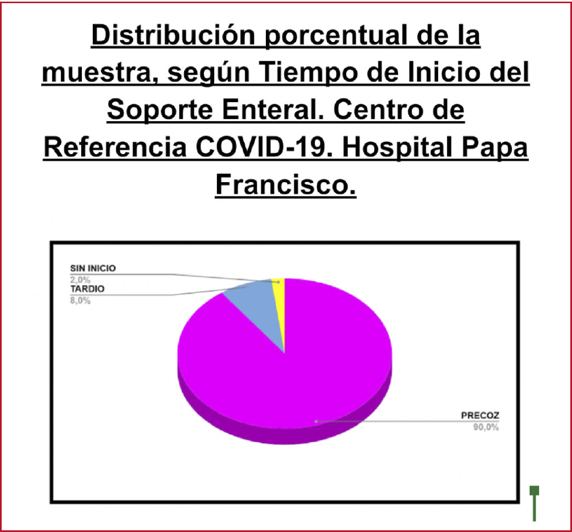

0217 Monitoreo hemodinámico con
catéter en la arteria pulmonar en trasplante hepático
DG Sanchez(1), B
Karina(1), P Nestor(1)
(1) Hospital El Cruce
Introducción: El trasplante hepático (TH) es una opción de
tratamiento instaurado para estadios terminales de la enfermedad hepática o
para la falla hepática aguda. El receptor del trasplante se encuentra sometido
a grandes cambios hemodinámicos en el intraoperatorio que repercuten en el
posoperatorio inmediato.
Objetivos: Evaluar factores de riesgo asociados con
mortalidad en el posoperatorio de trasplante hepático
Materiales y Métodos: Estudio prospectivo, observacional y
descriptivo realizado en un hospital de alta complejidad asociado con la
universidad pública. Criterios de ingreso: pacientes adultos que cursan el
postoperatorio de trasplante hepático. Criterios de exclusión: fallecidos
dentro de las 24 horas. Procedimiento: Se analizaron variables clínicas, de
laboratorio y hemodinámica dentro de las primeras 24 horas del postoperatorio
de trasplante hepático. El APACHE II fueron calculados con los peores valores
del ingreso (24 horas). Se considero mortalidad al día 28 de la cirugía. Se
realizó al menos una medición hemodinámica y gasométrica dentro de las 24
horas. Se definió el patrón hemodinámico durante el ingreso, éste fue
clasificado como: hipovolémico, distributivo, cardiogénico, obstructivo y mixto
(combinación de hipovolémico y distributivo). Los datos se presentan como
mediana e IQ 25-75 o porcentaje según corresponda. Se realizó un análisis de
regresión múltiple para determinar la relación entre la muerte y las siguientes
variables: 1) Edad >60 años, 2) Injuria renal renal, 3) tipo de shock, 4)
tiempo de isquemia fría, 5) balance hidrosalino >2000 ml en 24 horas, 6)
Volúmen sistólico >90 ml, 7) Volumen sistólico
Resultados: Se estudiaron 24 pacientes. La tabla adjunta
resume los datos principales. El análisis de regresión multivariado determinó
que la presencia de shock mixto (p=0.006) y la insuficiencia renal (p=0.02)
están fuertemente asociadas con el riesgo de muerte en terapia intensiva.
Conclusiones: La insuficiencia renal y la asociación entre
shock hipovolémico y distributivo resultaron ser factores independientes
asociados con la muerte de pacientes que recibieron trasplante hepático.
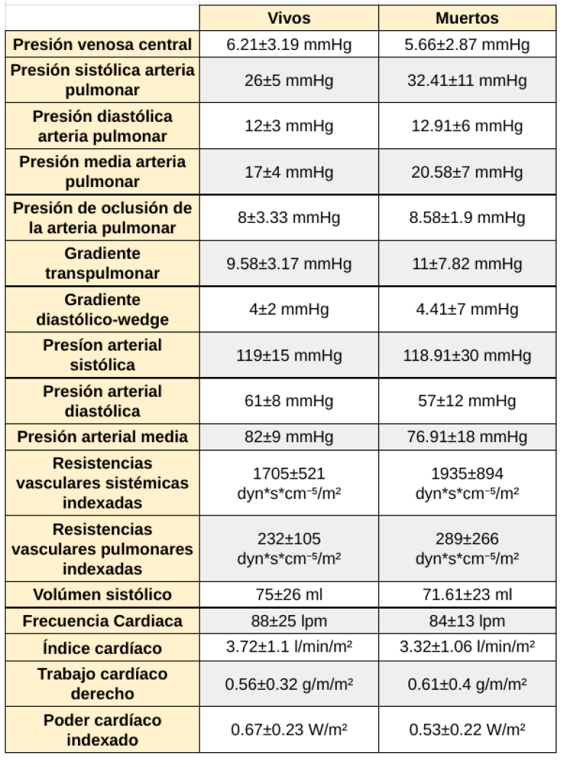

0218 REPORTE DE UN CASO:
TAPONAMIENTO CARDIACO POR NOCARDIOSIS SISTÉMICA
A Perez(1), C
Palacio(1), J Medina(1), M Chamadoira(1), E Jimenez(1), C Quintanillas(1)
(1) Sanatorio Itoiz Anchorena
Introducción: La infección por Nocardia es una entidad rara
que suele presentarse en pacientes inmunodeprimidos. El compromiso cardiaco es
poco frecuente y se manifiesta como endocarditis o pericarditis. La vía de
contagio es inhalatoria y el pulmón es el principal órgano blanco, donde se
presenta generalmente como bronconeumonía. En pacientes OMSB-24 son graves e
infrecuentes. Su incidencia se estima entre 0.19 – 0.3%.
Presentación del caso: Paciente masculino de 49 años OMSB24,
enolista severo, carga viral menor a 20 copias/ml y CD4 750 cél/ml, en
tratamiento antiretroviral, que ingresa derivado de otra institución con
diagnóstico de neumonía grave de la comunidad. Ingresa con parámetros clínicos
y hemodinámicos de shock, requiriendo conexión a ventilación mecánica.
Tomografía de tórax: múltiples imágenes
bilaterales nodulares, derrame pericárdico de 24 mm de espesor, y adenomegalia
axilar derecha de 26 mm de diámetro.
Ecocardiograma: movimiento anormal septal
(interdependencia con leve hipocinesia global), función sistólica del
ventrículo izquierdo del 50%. Derrame pericárdico circunferencial severo,
predominantemente anterior (25 mm), sin colapso diastólico.
Pericardiocentesis con evacuación de 1500 ml
de líquido purulento.
Cultivo de punción ganglionar axilar y de
líquido pericárdico positivo para nocardia farcinica.
Hemocultivos, lavado bronquioalveolar y
cultivo de líquido cefalorraquídeo negativos para nocardia.
Recibió tratamiento con imipenem y amikacina.
El paciente evoluciona con disfunción
multiorgánica con requerimientos de hemodiálisis y fallece a los 20 días.
Discusión: La nocardiosis es una infección bacteriana
causada por Gram positivos aeróbicos con capacidad de causar enfermedad
supurativa localizada o sistémica. La tinción de Gram
Es el método más sensible para visualizar e
identificar las nocardias en las muestras clínicas.
Para la enfermedad sistémica grave se
recomienda el tratamiento combinado de imipenem con amikacina.
Conclusión: Las características clínicas de las
infecciones por nocardia son inespecíficas y la mayor parte de los pacientes se
encuentran en situación avanzada de inmunosupresión. En nuestro caso, creemos,
además que el estado de inmunosupresión que facilitó la infección por Nocardia
fue el etilismo crónico, definido como el consumo de alcohol mayor a 40-60
mg/día.
0220 INTERVENCIONES
FARMACÉUTICAS EN PACIENTES TRASPLANTADOS: GENERANDO SINERGIAS
V Soria(1), M
Marques(1), G Lemonnier(1)
(1) Hospital De Alta Complejidad En Red El
Cruce Dr. Néstor Carlos Kirchner
Introducción: La alta complejidad farmacoterapéutica del
paciente trasplantado requiere realizar un abordaje multidisciplinario, en
donde el farmacéutico contribuye mediante el seguimiento farmacoterapéutico a
la mejora de los resultados.
Objetivos: Evaluar el aporte del farmacéutico a la
mejora de la calidad asistencial del paciente trasplantado renal y hepático,
mediante las intervenciones farmacéuticas (IF) realizadas.
Metodología: Estudio observacional, retrospectivo
realizado en un hospital de alta complejidad del conurbano bonaerense. Se
analizaron las IF registradas durante el período agosto/22 - abril/23, de los
pacientes trasplantados renal y hepático.
Las variables consideradas fueron:
interlocutor de la IF, etapa del proceso, clasificación y aceptación.
Se calculó el indicador: N° de Intervenciones
aceptadas/ N° total de intervenciones.
Resultados: Se realizó seguimiento a 71 pacientes, 40
(56,3%) trasplantados renales y 31 (43,7%) hepáticos.
Se registraron 67 IF; 0,9 IF/paciente
seguido, con una prevalencia de 0,85 renal y 0,97 hepático.
Respecto al indicador de aceptación obtuvimos
que 64 (95,5 %) de las IF fueron aceptadas. De las restantes, 1 no aceptada con
justificación, 1 no aceptada sin justificación y una no evaluable.
Para las demás variables:
• Interlocutor: 50,7 % Servicio Tx Renal;
44,8 % Servicio Tx Hepático; 4,5 % Enfermería.
• Etapa del proceso: 35,8 % prescripción,
59,7 % seguimiento, 4,5 % administración.
• Clasificación: 26,8 % omisión de
prescripción en sistema; 19,4 % relacionado con posología; 17,9 % duración del
tratamiento; 13,4 % omisión de medicamento necesario; 6,0 % preparación; 4,5 %
vía de administración, 4,5 % prescripción confusa, 7,5% otras.
Conclusión: Se observó que las principales IF fueron por
omisión de prescripción en sistema, detectando así, una oportunidad de mejora
en busca de estrategias de prevención. Le siguen las relacionadas a posología,
duración de tratamiento y medicamento necesario, de gran relevancia por la
repercusión que hubieran podido tener en el paciente. El farmacéutico, como
actor transversal, interactúa activamente no sólo con médicos, sino también con
enfermeros interviniendo en las distintas etapas del proceso asistencial.
Tras analizar el % de IF aceptadas (95,5%),
vemos que se generó sinergia con la integración del farmacéutico, lo que se
traduce en una mejora a la calidad asistencial del paciente trasplantado.

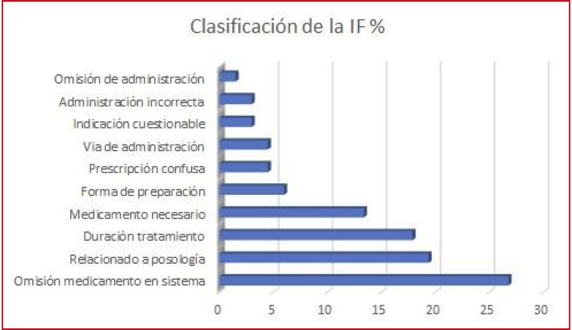
I Cruz Muñoz(1), AE
Carrera(2), SD Ribak(2), NP Barreto(2), C Correia Da Silva(2), R Ostrowski(2),
JP Romero(2)
(1) Hospital Dr. Ramon Madariaga. (2)
Hospital Madariaga
Introducción: La muerte encefálica se define como el cese
completo e irreversible de las funciones de los hemisferios cerebrales y del
tronco encefálico. El doppler transcraneal (DTC) es una prueba instrumental
utilizada para su diagnóstico qué permite demostrar la parada circulatoria
cerebral (PCC) que acompaña a la muerte encefálica. Mediante ultrasonografía
Doppler transcraneal se pueden visualizar los patrones de flujo intracraneal
específicos que indican un paro circulatorio cerebral.
Objetivo: Describir los hallazgos sonográfico más
frecuentes del doppler transcraneal encontrado en pacientes con muerte
encefálica.
Métodos: Se realizó un estudio retrospectivo, en el
Hospital Escuela de Agudos Dr Ramón Madariaga en el período comprendido entre
enero del 2021 y diciembre del 2022; se incluyeron 44 pacientes con diagnóstico
clínico de ME en los que se utilizó el doppler transcraneal para confirmar el
diagnóstico. Un flujo oscilante o reverberante y picos sistólicos se
consideraron compatibles con PCC. Los que realizaron el DTC fueron 3 operadores
expertos y con experiencia en el método.
Resultados: El estudio mostró predominio del sexo
masculino con 72.72% sobre el femenino con 27.27 %, el trauma cráneoencefálico
como primera causa de muerte encefálica con 52.27% superando al ACV con 34.09%.
La ACM, ACA y la ACP fueron isonadas a través de la ventana temporal; mientras
que la AB y las AV fueron isonadas a través de la ventana transforaminal, se
encontraron patrones de parada circulatoria cerebral, compatibles con la
primera evaluación clínica positiva para ME, explorados antes de cada examen de
DTC realizado para apoyar dicho diagnóstico. Se encontró un patrón de espigas
sistólicas aisladas (64%) como patrón de parada circulatoria cerebral
predominante, seguido del patrón de flujo diastólico invertido o flujo
reverberante en 33% de las arterias exploradas, mientras que el patrón de
ausencia de flujo solo se encontró en un 3 % de las mismas
Conclusiones: En nuestra experiencia el patrón sonográfico
con DTC encontrado con mayor frecuencia en el diagnóstico de la muerte
encefálica fue el de espigas sistólicas aisladas, datos que no difieren a otros
series publicadas.
0222 Sindrome de Lyell, manejo
en una unidad quemados. A propósito de un caso
LM Fuentes Godoy(1),
GP Reinoso(1), C Montero(1), N Tramonti(1)
(1) Samic Dr. Juan Pedro Garrahan
Introducción: El síndrome de Lyell o necrólisis epidérmica
tóxica (NET) es una enfermedad grave, infrecuente, con elevada mortalidad.
Compromete piel y mucosas producto de reacciones idiosincráticas tras la
administración de fármacos o secundario a enfermedades infecciosas y no
infecciosas. Se produce una necrosis de queratinocitos afectando la epidermis,
con severa exfoliación cutáneo-mucosa >30%. La disfunción sistémica junto a
la rápida evolución de la afectación corporal origina lesiones ampollares
diseminadas, afectación hidroelctrolítica, disregulación térmica, hemorragias
gastrointestinales, insuficiencia respiratoria, siendo la sepsis la principal
causa de mortalidad.
Caso clínico: Paciente de 12 años , con cuadro inicial de
fiebre y odinofagia. A las 72 horas evoluciona con desmejoría de la curva
febril, compromiso de mucosa yugal, eritrodermia y exfoliación epidérmica
generalizada ingresando a unidad de quemados. Evoluciona con lesiones
ampollares, nikolsky positivo, por sospecha clínica de NET recibió pulsos de
metilprednisolona y Gammaglobulina. Para sostén y tratamiento de lesiones en
piel ingresó en 3 oportunidades a quirófano. Se evaluó compromiso del 95% de
superficie corporal, utilizando cobertura transitoria con membrana amniótica en
zonas cruentas, piel cadavérica en mucosa labial. Se utilizaron protocolos
hidroelectrolíticos y nutricionales recomendados en el paciente quemado.
No se obtuvo etiología certera.
El paciente evolucionó con reepitelización
completa, egresando con controles ambulatorios a los 18 días desde su ingreso.
Discusión: En este tipo de patología las alternativas
terapéuticas ninguna es concluyente, el tratamiento de sostén en una unidad de
quemados es fundamental para optimizar el manejo cutáneo, hidratación, control
del dolor, identificación y suspensión de noxa farmacológica probable.
El tratamiento con corticoterapia o
Inmunoglobulina posee eficacia no determinada de manera significativa. por lo
cual su uso continúa siendo controvertido.
Dentro del manejo cutáneo existe consenso en
la importancia de requerir vendaje no adherente. En nuestro caso fue
beneficioso el uso de amnios como piel temporal, ante la ventaja de aliviar
dolor, prevenir infecciones y acelerar el proceso de curación.
Conclusión: La NET es una enfermedad con alta
morbimortalidad que requiere para su tratamiento manejo en unidad de quemados
que asegure temprano soporte clínico abordando al paciente con metas
terapéuticas similares a un gran quemado, teniendo como recurso coberturas
transitorias biológicas. Ello asegura disminución de días de internación,
complicaciones y secuelas.
AC Bosquiazzo(1), F
Valarín(1), H Conde(1), L Lopez Maccan(1)
(1) H.e.c.a.
Introducción: Enfermedad cerebrovascular grave pero potencialmente
tratable. Poco frecuente, mayor frecuencia en mujeres jóvenes. Factores de
riesgo: anticonceptivos orales, embarazo / puerperio, terapias hormonales,
ciertas enfermedades autoinmunes. Cuadro clínico altamente variable por ser un
proceso dinámico y según seno venoso o venas afectadas. Su diagnóstico radica
principalmente en la sospecha clínica a parir de datos epidemiológicos y
clínicos.
Presentación de casos: Tabla 1: Métodos diagnósticos: Se
realizaron TC, RNM con venografía. Tabla 2: Tratamiento: las cuatro
pacientes recibieron HBPM, luego acenocumarol, además del tratamiento en
relación a las complicaciones y necesidades en UTI.
Evolución: Se realizaron estudios inmunológicos. Las
cuatro pacientes cursaron internación en UTI, tres requirieron AVM, dos
requirieron traqueostomía, las cuatro fueron dadas de alta de UTI con
diferentes cuadros neurológicos secuelares y/o complicaciones asociadas a
internación prolongada en UTI.
Discusión: Cada paciente tenía al menos un factor de
riesgo asociado, siendo las cuatro mujeres. El método diagnóstico más sensible
y específico Resonancia Magnética con venorresonancia. La venografía por
tomografía computarizada es una buena alternativa por resultados equiparables a
los de la RNM. El tratamiento con heparina es en la actualidad el más aceptado.
Tiene una mortalidad del 10% y la recurrencia se sitúa en 2,8 por cada 100
casos a pesar de terapia anticoagulante.
Conclusión: El diagnóstico de TVC se inicia con la
sospecha a partir de datos epidemiológicos y clínicos; la confirmación mediante
estudios por imágenes. La evolución puede ser favorable si la sospecha y por lo
tanto el tratamiento se realizan de manera oportuna.

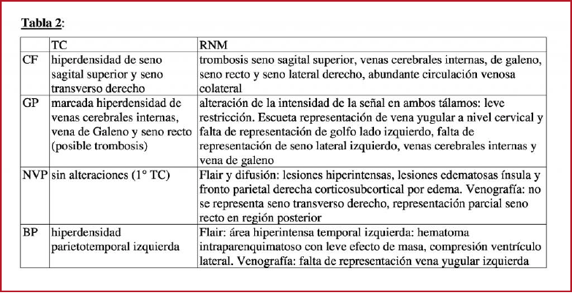
JM Storani(1), SB
Soli(1), GM Garelli(1), FA Aranda(1), KI Diaz Saez(1), B Demarchi(1), DS
Diaz(1), DA Rovira(2)
(1) Hospital Italiano Rosario. (2) Hospital
Italano Rosario
Introducción: Los continuos avances médicos y tecnológicos
en cuidados intensivos han resultado en una mejor supervivencia de los
pacientes críticamente enfermos, aumentando la estancia en la UCI, las
complicaciones y el consumo de recursos, constituyendo así, una preocupación
actual.
Objetivos: Describir las características demográficas y
la evolución de los pacientes con estancia prolongada en UCI.
Materiales y métodos: Se incluyeron todos los
pacientes ingresados a la UCI, mayores de 18 años, internados por un período
igual o mayor a 14 días, de septiembre 2022 a abril 2023. Estudio descriptivo,
observacional, retrospectivo y transversal.
Resultados: Durante el período del estudio, ingresaron
598 pacientes a la UCI, 40 (6,68%) requirieron internación prolongada, siendo
la proporción femenino y masculino de 45% (18) y 55% (22) respectivamente. El
promedio de edad fue de 65,7 ± 13,11 años. El Score de Charlson promedio fue
2,25 ± 1,77 (0-8). El 75% (30) procedieron del servicio de urgencia, 25% (10)
de la sala de internación. El motivo de ingreso clínico fue el más frecuente,
33 pacientes (82,5%), siendo la insuficiencia respiratoria la primera causa de
ingreso, en 42,5% (17), seguido de las causas neurológicas en 11 pacientes
(27,5%). Gráfico 1. El APACHE y SOFA promedio fue de 22,9 ± 8,38 (7 a 44) y
7,25 ± 2,75 (1-12) respectivamente. El promedio de estancia en la terapia
intensiva fue de 21.57 días ± 7,23 (14 a 40 días, IQR 10,25) y hospitalario
total 28,81±12,65. El Score de TISS-28 promedio fue 39,94 ± 7,18. Las
terapéuticas y complicaciones se resumen en la tabla 1. La mortalidad en UCI
fue del 45% (18) y la mortalidad hospitalaria global fue del 50% (20).
Conclusión: El porcentaje de los pacientes que
requirieron internación prolongada en nuestro trabajo y los hallazgos
demográficos fueron similares a otros estudios. La estancia media fue
ligeramente menor. Se observaron pacientes con APACHE y SOFA promedio altos, que
requirieron alta intensidad de intervención terapéutica, lo que podría
justificar una mortalidad en el límite alto de lo descripto.
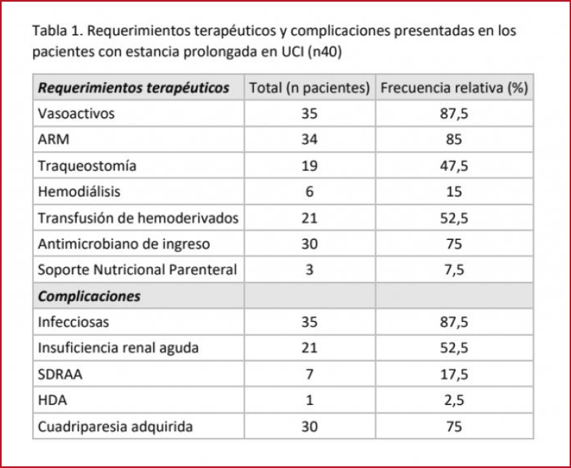
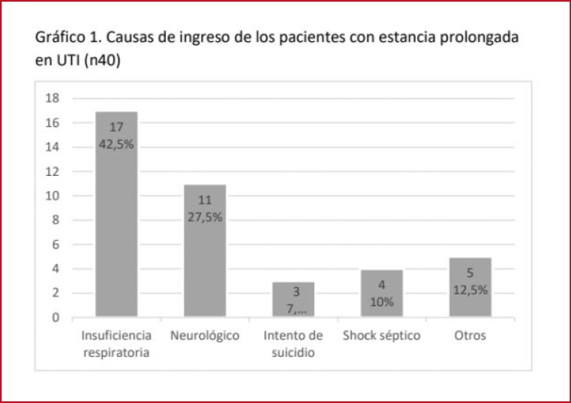
S Diodati(1), DH
Bagilet(1), NS Rocchetti(1), CJ Settecase(1), M Re(1), SP Gattino(1)
(1) Eva Peron
Introducción: La enfermedad por el coronavirus 2019 causada
por el coronavirus 2 del síndrome de distrés respiratorio del adulto (SDRA)
tiene alta contagiosidad y severidad. El 80% de los pacientes desarrolla un
cuadro oligosintomático, mientras que el 20% restante, neumonía bilateral y/o
insuficiencia respiratoria. A nivel mundial, entre el 5 y el 32% requirió
internación en UCI´s (Unidades de cuidados intensivos). En Argentina se
registraron cuatro olas de contagios.
Objetivos: Describir características clínicas y
evolución de pacientes con COVID-19 en UCI y analizar predictores de
mortalidad.
Materiales y Métodos: Estudio descriptivo-analítico, observacional,
de corte transversal; que incluyó pacientes mayores de 18 años del 15 de julio
al 31 de diciembre del año 2020, con COVID-19 confirmado.
Resultados: Se incluyeron 182 pacientes. La mediana de
edad fue 55 años y el 76,4% fueron hombres. La comorbilidad más frecuente fue
sobrepeso/obesidad. La mediana de tiempo entre inicio de síntomas e ingreso a
UCI fue 8 días y el 82,4% requirió asistencia ventilatoria mecánica (AVM) con
mediana de PaO2/FiO2 al ingreso de 93. La mediana de días de AVM fue 10 y el
41,3% de los intubados requirió ventilación en decúbito prono. La traqueotomía
percutánea se realizó en 14 pacientes. Las complicaciones más frecuentes fueron
insuficiencia renal aguda, bacteriemia asociada a catéter y neumonía asociada a
ventilador. La mortalidad global fue del 68% y la mediana de tiempo de
internación de 11 días. Las variables independientes asociadas con mortalidad
fueron: APACHE II, NEWS 2, PaO2/FiO2 al egreso de UCI e insuficiencia renal
aguda.
Discusión: El porcentaje de pacientes con
SDRA grave y requerimiento de AVM fue alto con elevada mortalidad. Los escores
APACHE II y NEWS 2, PaO2/FiO2 final inferior a 100 e insuficiencia renal aguda
presentan significancia estadística en modelos de regresión logística como
factores predictivos de muerte.
Conclusiones: Nuestro estudio proporciona experiencias
iniciales respecto a las características clínicas, evolución de pacientes
críticos con COVID-19 y factores predictores de muerte.
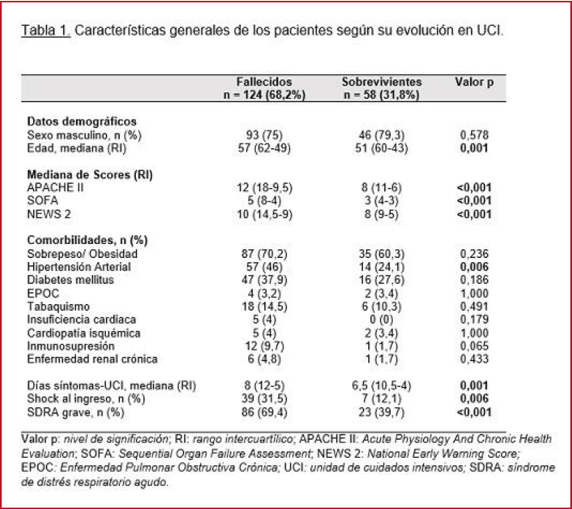

V Pais(1), E Guaicha
Pulla(1), F Medina(1), V Garaña(1), P Balmaceda(1), L Santoro(1), A
Nishioka(1), C Diano(1), V Picolla(1)
(1) Argerich
Presentación del caso: Femenino de 46 años con antecedentes de HIV
en buen status inmunológico, con diagnóstico de toxoplasmosis cerebral hace 6
meses, que acude por guardia presentando convulsiones tónico-clónicas que
cedieron espontáneamente. Ingresa postictal, Glasgow 8/15, resto del examen sin
particularidades. TC de cerebro informa imágenes hipodensas en cápsula interna
y corticosubcortical de lóbulos parietal izquierdo, temporal y frontal derecho.
Profundización de los surcos no acorde a la edad.
En laboratorio presenta hipocalemia moderada.
Evoluciona con status epiléptico que requiere
IOT/ARM e internación en unidad cerrada.
En UTI evoluciona bradicardica (40 LPM) e
hipotérmica (T: 34,3). Bajo sedoanalgesia profunda, pupilas mioticas,
reactivas. Equimosis en puente nasal secundario a traumatismo durante periodo
ictal. Edemas en rostro y miembros con fóvea.
Se inicia isoprotenerol, sin respuesta y por
encontrarse estable hemodinámicamente se tomó conducta expectante.
Se solicitan hormonas tiroideas: TSH 0,5 T3≤
0,4, T4 2,49.
Se interpreta cuadro como probable coma
mixedematoso. Se realiza interconsulta con endocrinología e inicia tratamiento
con levotiroxina 500 MCG por SNG por falta de medicación endovenosa y se
solicita perfil hormonal. Se interconsulta con servicios de imágenes quienes
realizan una nueva valoración de la TC inicial e informan presencia de
aracnoidocele selar.
La paciente evoluciona con mejoría de los
signos vitales. Se extuba con buena tolerancia a los 6 días del ingreso a UTI.
Discusión: El coma mixedematoso es la máxima expresión
del hipotiroidismo no tratado siendo una entidad infrecuente, con una
incidencia estimada en 0.22/millón/año. Las manifestaciones clínicas son
variadas, siendo la hipotermia y la bradicardia los signos más frecuentes. El
hipopituitarismo genera depleción de TSH y dentro de las causas, el “síndrome
de silla turca vacía” es bastante infrecuente.
Conclusión: El coma
mixedematoso provoca un compromiso sistémico grave que puede ser fatal de no
llegarse a un diagnóstico precoz y un tratamiento intensivo. Es una emergencia
médica cuya evolución depende de la sospecha e inicio temprano del tratamiento.
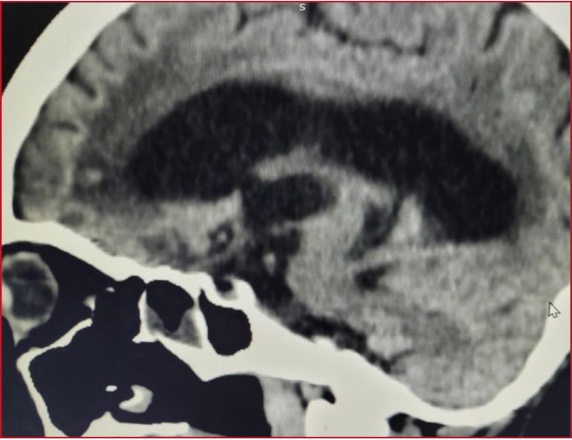
0228 SINDROME DE TAKOTSUBO EN
PACIENTE JOVEN POLITRAUMATIZADO
M Garachana(1), MC
Guarnaccia(1), DA Rovira(1), PG Urbinati(1)
(1) Hospital Italiano Rosario
Introducción: El síndrome de Takotsubo se caracteriza por
la morfología reversible que adopta el ventrículo izquierdo secundario a la
hipocinesia de segmentos apicales e hipercontractilidad de basales asociado a
elevación del segmento ST en derivaciones precordiales. Su forma de
presentación es el dolor torácico o la disnea, pudiendo existir una moderada
elevación de los biomarcadores cardíacos. A diferencia del SCA los pacientes no
presentan enfermedad aterotrombótica ni factores de riesgo cardiovascular.
Caso clínico: Paciente de 28 años sin antecedentes ingresa
a UTI derivado por SEM por politraumatismo secundario a AVP moto-camión con uso
de elementos de protección.
Al ingreso suficiente cardiovascular y
respiratorio, estable hemodinamicamente, sin requerimiento de O2, GCS 15/15 sin
signos meníngeos, con heridas cortantes en rostro, con elementos de
inmovilización, hematoma en región inguino-escrotal, herida cortante en muslo
derecho con fractura expuesta de pierna, herida cortante en MMSS derecho y
deformidad ósea en MMSS izquierdo. Resto sin particularidades.
TAC: contusiones frontales izquierdas. Lisis
bilateral de L5. MMSS izquierdo fractura diafisiaria radiocubital distal. Fx
expuesta Gustillo 3B en pierna derecha.
Al segundo día intercurre con dolor
precordial opresivo 7/10 de 30 minutos de duración, sin irradiación, asociado a
náuseas e hipotensión. ECG: regular sinusal, FC 100 LPM, infradesnivel ST
inferolateral en V4, punto J lateral alto. Laboratorio: aumento de CPK, LDH y
troponina I resto conservado. Ecocardiograma: función del VI severamente
disminuida,motilidad conservada apical, antero apical e ínfero apical. Resto de
los segmentos con hipoquinesia severa. FEY 20%.
Servicio de cardiología inicia tratamiento
para SCA y solicitan troponinas ECG y ecocardiogramas seriados mostrando
mejoría. Se interpreta como Sdme de Takotsubo.
Discusión: Debido a que la presentación inicial suele
ser similar a un IAM, lo primero es descartarlo. Estaremos probablemente ante
un síndrome de Takotsubo si hubo antecedentes de evento estresante y ausencia
de factores de riesgo cardiovascular.
Conclusión: El sdme de takotsubo se considera un
trastorno benigno. Puede ocurrir en cualquiera donde haya descarga excesiva de
Catecolaminas. Su presentación clínica, ECG y biomarcadores simula un SCA;
aunque la diferencia radica en la ausencia de estenosis en las arterias
coronarias y reversibilidad precoz del cuadro.
0229 PARADA CARDIACA SECUNDARIA
A HIPOTERMIA, UNA RARA COMPLICACION DEL HIPOTIRIOIDSIMO SEVERO
MG Olave Avila(1), E
Asinari(1), A Garcia(1), N Buzzi(1), I Bollati(1), A Furlotti(1)
(1) Misericordia Nuevo Siglo
Introducción: El coma mixedematoso es una afección clínica
rara y potencialmente mortal en pacientes con hipotiroidismo grave. Su causa generalmente
la desencadena el abandono del tratamiento con levotiroxina y las infecciones.
La mayoría de los pacientes no están en coma y la entidad representa más bien
una forma de hipotiroidismo descompensado grave. La hipotermia es una
manifestación que lleva al colapso cardiovascular, provocando parada cardiaca.
Caso Clínico: Mujer de 57 años, ingresa a nuestro servicio
con diagnóstico de parada cardiaca reanimada secundario a hipotermia
(Temperatura 29ºC), con necesidad de conexión a ventilación mecánica y de
vasopresores. Destacaba facie abotagada, edema bipalpebral y estigmas de
quemaduras en zona abdominal y muslos. Analítica TSH > 90mUI/l- T4 libre
1,07 ng/dl , leucocitosis e hipercapnia. Recibió calentamiento pasivo
alcanzando solo 31ºC. Evoluciona con fallo renal con requerimiento de
hemodiálisis.
Recibió tratamiento con levotixona endovenosa
dosis 200 mcg/día, por un periodo de 3 meses, con múltiples intentos fallidos
de pasaje a via oral, con profundizaciones de la crisis mixedematosa. Se
realizó VEDA con toma de biopsia que descarta enfermedad celiaca asociada.
Proceso de weaning dificultoso, disfunción
diafragmática e hipercapnia. Traqueostomia. Múltiples intercurrencias
infectologicas. Miopatía del paciente crítico.
Discusión: El coma
mixedematoso es una emergencia endocrinológica rara, con una mortalidad hasta
del 50%; y uno de los predictores es la hipotermia, que si no es diagnosticada
y tratada a tiempo termina en parada cardiaca, y en ocasiones el calentamiento
pasivo provoca arritmias ventriculares, e infarto de miocardio. Se puede
encontrar en el ECG la onda Osborn, característico de la hipotermia.
Conclusión: El coma mixedematoso a menudo se presenta con
compromiso multisistemico, por lo que la sospecha diagnostica temprana hacen
que la manifestación cardiaca sea una rareza.
DP Acosta(1), D
Vazquez(1), N Fermin Paredes(1), A Solarte(1), D Montano(1), G Valverde(1), JL
Scapellato(1), C Bernal(1)
(1) Sanatorio Anchorena Recoleta
Objetivo: Evaluar el valor predictivo de parámetros de
shock oculto como Tiempo de Relleno Capilar (TRC)>3 segundos, exceso de base
(EB)12mE1/L, y Lactato>18mg/dL, para predecir mortalidad en pacientes
ingresados a UTI con sospecha de infección.
Materiales y métodos: Estudio de cohorte prospectiva. Población:
adultos que ingresan a UTI con sospecha de infección definida por toma de
hemocultivos y/o inicio de antibióticos entre 02/06/2022 al 03/05/2023.
Resultados: Ingresaron 65 pacientes de los cuales,
38(58%) evolucionaron a shock séptico.
Al ingreso, 27(41%) presentaron TRC>3s, con un AGAP>12mEq/L en
37(56%), a razón de 15,4[13,20–17,3] y lactato>18 mg/dL en 32(49%) con valor
de 31,3[23,7 - 39]. Los controles a las 6h fueron: 20(31%) pacientes con
TRC>3s, 41(63%) pacientes con AGAP>12mEq/L (14,9[13,7-16,9]) y 32(49%)
pacientes con lactato>18mg/dL (26,9[21,1-39,9]). A las 12 hs, 17(26%)
presentaron TRC>3s, 25(38%) presentaron AGAP>12mEq/L (13,9[12,7–16,9]) y
29(44%) con lactato>18mg/dL (23[19,5-34,6]). A las 24 hs, 15(23%)
presentaron TRC>3s, 28(43%) presentaron AGAP>12mEq/L (15,1[13,8 – 17,6])
y 24(36%) pacientes con lactato>18mg/dL (26,20[20,7-37,4]).
Recibieron cristaloides a razón de
1750[1125-2875]ml, 29(76%) requirieron vasoactivos, 27(71%) ARM y, hemodiálisis
de urgencia en 5(38%). La mortalidad fue de 17(44%) pacientes.
En el análisis multivariado, el
AGAP>12mEq/L al ingreso fue predictor independiente de mortalidad (OR
1,21[1,008-1,46]p 0.04), a las 6 hs lo fue el TRC>3s (OR 3.81 [1,11- 13.11]
p 0.03), mientras que el lactato no lo fue en ningún análisis. Como outcome
secundario, el TRC>3s al ingreso fue predictor independiente de shock
séptico (OR 6.79 [1,76-26,14] p 0,003).
Conclusiones: De los tres parámetros de shock oculto
evaluados en pacientes con sospecha de infección al ingreso a UTI, el TRC a las
6 hs fue predictor independiente de mortalidad, así como también de shock
séptico al ingreso. El AGAP fue predictor independiente de mortalidad al
ingreso. Nos parece de gran relevancia resaltar estos resultados, especialmente
para el TRC, ya que es una evaluación sencilla de realizar en cualquier
contexto, rápida, bedside y sin costo.
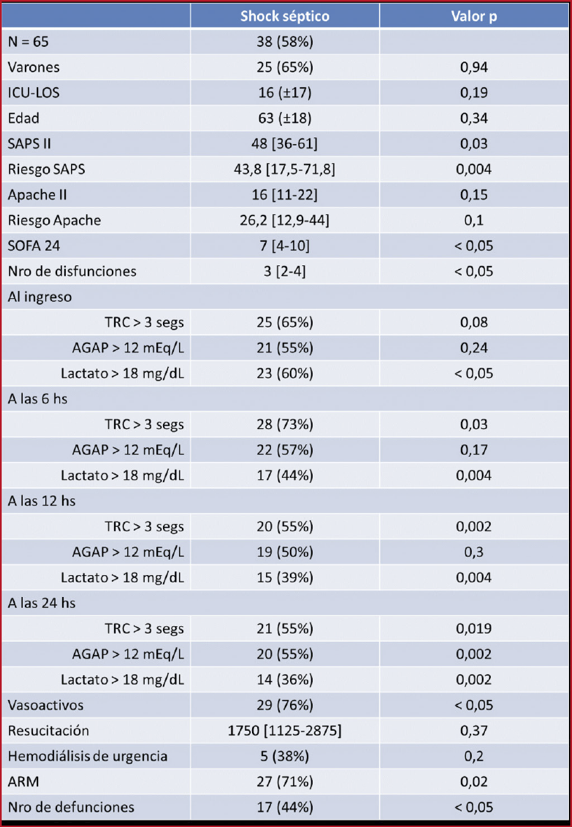

AE Lopez Lapira(1)
(1) Humberto Notti.
Introducción: El linfoma no Hodking representa la tercera
causa de cáncer infantil. Dentro de este grupo el 10-15% corresponde al Linfoma
anaplásico a células grandes T. La enfermedad se caracteriza por afectar a los
ganglios, principalmente periféricos, mediastínicos y abdominales. Con menor
frecuencia afecta tejidos extraganglionares, considerando la localización
endobronquial muy rara, alrededor de 1%. Luego de realizar una revisión
bibliográfica en Pubmed se observaron tan sólo 7 casos reportados desde 1998
hasta la actualidad con este tipo de presentación.
Presentación del caso: Paciente de 8 años de sexo masculino, que
presentó síndrome febril prolongado con tumoración inguinal izquierda, que
coincide inicialmente con un antecedente de traumatismo. Por agregar
hemoptisis, dificultad respiratoria y descenso de peso se decide su internación
hospitalaria. Evoluciona con compromiso respiratorio por un tumor endobronquial
con oclusión del 100% de la luz del bronquio fuente izquierdo provocando
atelectasia masiva del mismo pulmón con requerimiento de asistencia ventilatoria
mecánica. En las primeras biopsias no se logra arribar al diagnóstico, con
múltiples intentos frustros de permeabilizar el bronquio fuente izquierdo y con
mayores dificultades en la ventilación se decidió finalmente realizar exéresis
del tumor mediante endoscopia quirúrgica con conexión a bomba de circulación
extracorpórea. Tras esta intervención se arribó al diagnóstico por anatomía
patológica de linfoma anaplásico de células grandes T, consiguiendo extubar al
paciente e iniciar tratamiento quimioterápico.
Discusión: El hallazgo de una masa endobronquial obliga
al diagnóstico diferencial entre las lesiones benignas (hamartomas,
hemangiomas, papilomas) y malignas (tumor carcinoide bronquial, adenoma
bronquial). En los casos publicados se describe un crecimiento generalmente
lento e insidioso, con sintomatología poco específica, por lo que el
diagnóstico precoz resulta difícil.
Conclusión: Si bien una tumoración endobronquial puede
diagnosticarse mediante exámenes complementarios de imagen, la
fibrobroncoscopia permite localizar la masa, realizar toma de biopsia y
facilitar el tratamiento local de la enfermedad permitiendo la mejoría de la
capacidad ventilatoria del paciente. La circulación extracorpórea permite
optimizar la tolerancia del paciente a los tiempos quirúrgicos y los resultados
del procedimiento.
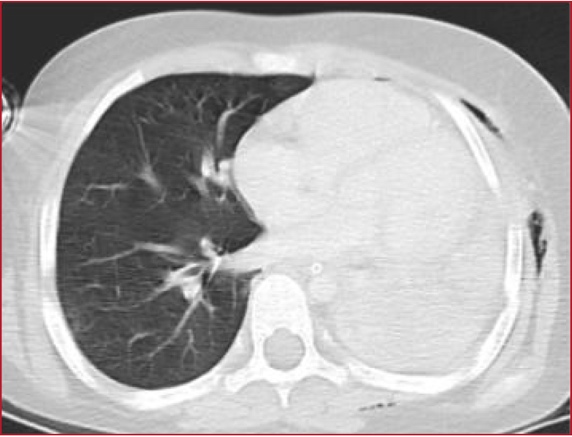
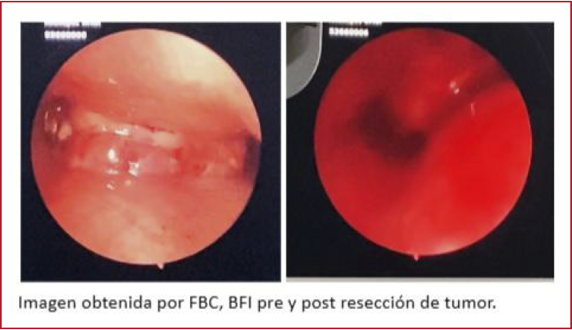
0232 FLEGMASIA CERÚLEA DOLENS
EN PACIENTE CON AGENESIA DE VENA CAVA INFERIOR. REPORTE DE CASO
K Vence(1), L
Macagno(1), A Lescano(1), N Carrizo(1)
(1) José María Cullen
Introducción: La flegmasia cerúlea dolens constituye una
complicación grave y poco frecuente de la trombosis venosa profunda.
La agenesia de vena cava inferior es una
malformación vascular congénita extremadamente infrecuente que da lugar a un
drenaje venoso anómalo de las extremidades inferiores y es reportada como
factor de riesgo para el desarrollo de trombosis venosa profunda.
Presentación del caso: Paciente de 34 años derivado a nuestra
institución por dolor, edema y cianosis del miembro inferior izquierdo junto a
estudio doppler confirmatorio de trombosis venosa profunda. En nuestro hospital
ante el diagnóstico de flegmasia cerúlea dolens se realizó venografía en la
cual no se visualizó vena cava inferior, lo que modificó el tratamiento que iba
a instaurarse inicialmente (colocación de filtro de vena cava y trombectomía
quirúrgica). Se realizó flebotomografía de tórax, abdomen y pelvis
objetivandose la agenesia de vena cava inferior. Se decidió iniciar entonces
anticoagulación con heparina no fraccionada asociado a elevación a 45º del
miembro afectado, con notable mejoría clínica.
Discusión: No existe consenso en cuanto al tratamiento
más efectivo, pero la anticoagulación con heparina, la fibrinólisis sistémica,
la trombectomía percutánea con fibrinólisis local y la trombectomía quirúrgica
con colocación de filtro de vena cava inferior son algunos de los tratamientos
propuestos.
En nuestro caso al ingreso del paciente se
planificó junto al equipo de cirugía vascular la trombectomía quirúrgica con
colocación de filtro de vena cava, lo cual fue suspendido ante el hallazgo de
una vena cava inferior agenesica. Se procedió entonces a anticoagular con
heparina no fraccionada y elevar la extremidad afectada a 45º, bajo monitoreo
estricto en la unidad de cuidados críticos con la disponibilidad inmediata de
fibrinolíticos sistémicos ante la aparición de compromiso de la circulación
arterial de la extremidad y/o embolia de pulmón. El paciente evolucionó
favorablemente sin complicaciones y continuó el tratamiento con anticoagulación
Conclusión: La flegmasia cerúlea dolens constituye una
emergencia médica, cuyo reconocimiento precoz puede salvar el miembro e incluso
la vida del paciente. El abordaje terapéutico debe ser multidisciplinario. La
agenesia de vena cava inferior es una causa infrecuente de trombosis venosa
profunda en pacientes jóvenes (<5%) pero cuando se halla presente debe
considerarse en la elección del tratamiento.

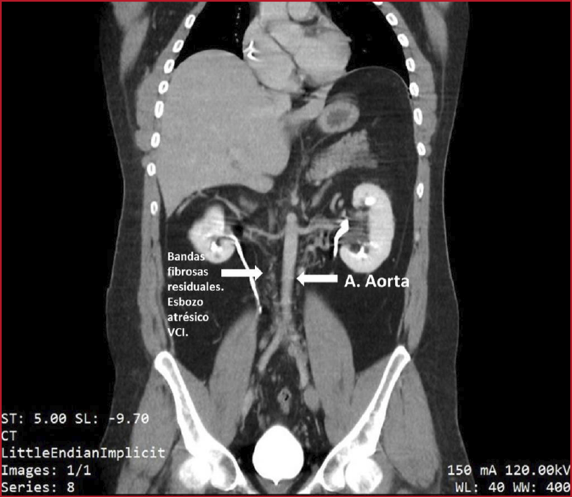
MC Gonzalez(1), A
Traverso(1), A Giordana(1), D Latasa(1), J Rodriguez Louzan(1), L Carlos(1)
(1) Sanatorio Parque
Introduccion: Uno de los índices que aporta la
termodilución transpulmonar es la fracción de eyección global (GEF) que
proporciona información del funcionamiento cardíaco. El cálculo del GEF se
realiza mediante la fórmula (VS/ GEDV)*4. En hipovolemia y baja GEDV podrían
presentar valores de GEF alterados. De la misma manera valores de volumen sistólico
(VS) bajos podrían generar GEF bajos por acoplamiento matemático sin que esto
signifique un trastorno en la contractilidad cardíaca. Nuestro objetivo fue
evaluar si el deterioro en GEDVI y en el VS pueden constituir un limitante para
la interpretación del GEF y describir características de los pacientes que
presentaban GEF deteriorado. En forma secundaria quisimos determinar factores
asociados en forma independiente al desarrollo de GEF deteriorado.
Materiales y Metodos: Se realizó un estudio retrospectivo en una
UTI de 24 camas. Se registraron las características basales,variables
hemodinámicas de la medición de apertura. Los pacientes se clasificaron según
GEF, GEDVI y VS.
El análisis estadístico se realizó mediante
Mann Whitney, prueba t de Student y Chi² de Pearson. Para determinar los
factores asociados de forma independiente con la presencia de FMAM deteriorado,
se realizó regresión logística binaria.
Resultados: Se incluyeron 95 pacientes con shock. Las
variables hemodinámicas se muestran en la Tabla 1. 47 (49%) pacientes habían
disminuido GEDVI 534±82 ml/m², 26 (27%) pacientes habían aumentado GEDVI 901
±73 ml/m² y 22 pacientes tenían GEDVI normal (23%). De los 47 pacientes con
GEDVI disminuido, GEDVI bajo y GEF bajo coexistieron en 27 (57%) pacientes. De
todos los pacientes con disminución del GEF, 36 (65%) tenían SV baja. Por otro
lado, 47 pacientes presentaron VS baja, en 37 de ellos (79%) el GEDVI fue bajo.
Los factores asociados independientemente con
el deterioro en GEF fueron disminución de GEDVI, VS y gasto cardíaco.
Conclusiones: En un alto porcentaje de pacientes coexistió
GEF bajo y VS o GEDVI bajos. Bajo GEDVI y gasto cardíaco bajo se asociaron de
forma independiente con la alteración del GEF. Podría haber acoplamiento
matemático entre GEDVI y GEF, por lo que en pacientes hipovolémicos con
deterioro en el GEDVI, el GEF también podría verse alterado sin que esto
implique trastornos en el inotropismo cardíaco.

![]()
F Garavelli(1), M
Re(1), N Rocchetti(1), F Di Paolo(1), B Sanchez(1), M Latimori(1), B Meres(1),
F Pirchio(1), S Gattino(1), C Settecase(1), D Bagilet(1)
(1) Hospital Eva Peron
Introducción: Son escasos los estudios a nivel local que
analizan modelos pronósticos de mortalidad y evolución funcional en pacientes
con trauma craneoencefálico grave (TCEG).
Objetivos: Evaluar factores demográficos, clínicos,
analíticos, imagenológicos, evolutivos y modelos pronósticos de mortalidad y
evolución funcional en pacientes que ingresan con TCEG en un hospital de tercer
nivel de complejidad.
Materiales y Métodos: Estudio analítico, observacional, de cohortes
prospectivas. Incluyó pacientes internados consecutivamente por TECG en una
Unidad de Cuidados Intensivos (UCI) de centro de tercer nivel de complejidad en
Argentina, entre el 01/01/2022 y el 01/05/2023. Incluyó mayores de 18 años;
ingreso primario a UCI con TECG. Análisis estadístico: las variables
cualitativas se expresaron como porcentajes, cuantitativas como medianas y
rango intercuartilo (Q3-Q1). Se realizó análisis de regresión logística binaria
univariado para expresar la fuerza de la asociación entre mortalidad y factores
pronósticos. Se asumió significativa p≤0,05, se calculó Odds Ratio (OD) e
intervalo de confianza 95% (IC).
Resultados: Durante el estudio se registraron 88
pacientes, 45 (50,5%) con TCEG; 39 (84,8%) hombres, mediana de edad 31,5 años
(16-69). Mediana de estancia en UCI:10 días (1-41). Fallecieron en UCI 7
(15,2%). Presentaron, solo TECG 15 (32,6%). Se dividió en dos grupos: GRUPO 1=
fallecidos 7 (15,4%) vs. GRUPO 2= sobrevivientes 39 (84,8%) encontrándose
diferencia estadística: tabaquismo, moto-pavimento, moto-auto y auto-auto,
SOFA, ISS, RETRASCORE, arreactividad pupilar y anisocoria. Se evaluó el estado
funcional al alta, a través del Glasgow Outcome Score (GOS), con un punto de
corte de 4, GRUPO 1= GOS mayor o igual 4: 17 (37%) vs. GRUPO 2= GOS menor a 4:
28 (60%) encontrándose significación estadística en las variables:
arreactividad pupilar, hematoma subdural, colocación de catéter de medición de
presión intracraneana, días de requerimiento de inotrópicos, complicaciones
infecciosas intrahospitalarias en UCI y días totales de internación en UCI.
Conclusión: La mortalidad fue de 15,2%, menor a la
reportadas en la bibliografía, pero con características demográficas similares.
Las variables al ingreso mencionadas previamente se relacionaron con mortalidad
en UCI y GOS <4 a la externación hospitalaria.
LA Navarro Rey(1), I
Fernandez Ceballos(1), J Gonzalez Anaya(1), J Ems(1), E Steimberg(1), JM Nuñez Silveira(1),
I Carboni Bisso(1), M Las Heras(1), R Cornejo(2)
(1) Italiano. (2) Hospital Clinico
Universidad De Chile
Introducción: El lavado broncoalveolar (BAL) se utiliza en
el diagnóstico de neumonía en pacientes con ventilación mecánica invasiva.
Consiste en la instilación de solución salina, lo cual se asocia con el colapso
pulmonar y la posibilidad de empeorar la hipoxemia. Colocar la cabecera del
paciente en posición de 0° podría aumentar la pérdida de volumen pulmonar y
agravar la hipoxemia. Una opción terapéutica para mitigar este efecto podría
ser realizar este procedimiento con la cabeza elevada a 30°.
Objetivos: Evaluar los cambios en los volúmenes
pulmonares mediante la Tomografía de Impedancia Eléctrica (TIE) en relación con
la posición de la cabeza del paciente antes y después del BAL.
Métodos: Serie de casos con 3 pacientes. Se realizaron
mediciones de la impedancia pulmonar al final de la espiración (EELI)
utilizando el equipo pulmovista V500 en las siguientes situaciones: cabecera a
30° antes del BAL, 0° antes del BAL, 0° después del BAL y 30° después del BAL.
Resultados: En los pacientes 1 y 2, el cambio de la
posición de la cabeza de 30° a 0° antes del BAL resultó en una disminución
general de la EELI (Paciente 1: 83.1% - Paciente 2: 20.2%). Realizar el BAL
aumentó la disminución general de la EELI, con una expresión mayor en las
regiones donde se realizó el BAL. Después de completar el BAL, en ambos
pacientes, el reposicionamiento de la cabeza a 30° produjo un aumento en la
EELI global sin alcanzar los valores iniciales (Paciente 1: 80.5% - Paciente 2:
52.9%).
En el paciente 3, el cambio de posición de la
cabeza de 30° a 0° antes del BAL mostró una disminución del 12.5% en la EELI.
El BAL profundizó la caída de la EELI general (-44.4%), al igual que el
reposicionamiento de la cabeza a 30° (-70%).
Conclusión: Los cambios en la posición de las cabecera
antes del BAL resultaron en una reducción de la EELI en los 3 pacientes. El
reposicionamiento de la cabeza después del BAL tuvo un comportamiento
heterogéneo, aumentando la EELI en los pacientes 1 y 2, y disminuyéndola en el
paciente 3.
J Gonzalez Anaya(1),
I Fernandez Ceballos(1), LA Navarro Rey(1), MB Hornos(1), N Ciarrocchi(1), M
Berdiñas Anfuso(1), JM Nuñez Silveria(1), CG Videla(1), I Carboni Bisso(1), E
Steimberg(1), M Las Heras(1)
(1) Italiano
Introducción: El test de apnea (TA) es una práctica común
en el diagnóstico de muerte cerebral. Consiste en desconectar al paciente de la
ventilación mecánica para demostrar la ausencia del drive respiratorio. Dado
que esta maniobra puede inducir colapso pulmonar e hipoxemia, su realización en
posibles donantes de pulmón es controvertida. Se ha demostrado que realizar la
TA en modo CPAP mejora la oxigenación, pero su impacto en los volúmenes
pulmonares sigue siendo incierto. Describimos un caso clínico donde se utilizó
la Tomografía de Impedancia Eléctrica para monitorear los volúmenes pulmonares
durante la AT.
Objetivos: El objetivo del estudio fue comparar los
efectos de la impedancia pulmonar al final de la espiración (EELI) y la
variación tidal (Vt) durante el TA en modo CPAP vs desconexión de la ventilación
mecánica.
Métodos: Reporte de caso. Se utilizó el equipo de EIT
Pulmovista 500 para monitorear la variación de la impedancia pulmonar.
Resultados: Antes del TA, se implementó una estrategia
ventilatoria con un volumen tidal de 8 ml/kg, PEEP de 10 cmH20 y una frecuencia
respiratoria necesaria para obtener una PCO2 de 40 mmHg (+/- 2). El TA en modo
CPAP (ATAcpap) se realizó con PEEP de 10 cmH2O y FiO2 de 1, y tuvo una duración
de 10 minutos.
La EIT mostró una variación tidal y EELI de acuerdo
con el VT y PEEP establecidos durante el período previo a la ATcpap. Una vez
iniciada la ATcpap, se documento la ausencia de la impedancia tidal,
evidenciando la ausencia de movimientos ventilatorios. El EELI se mantuvo sin
cambios.
Cuando se realizó la AT con desconexión total
de la VM, la variación de la impedancia tidal cesó y los valores de EELI se
acercaron a 0. Posteriormente, se realizó una maniobra de reclutamiento
alveolar, obteniendo valores de EELI más altos que los iniciales.
Conclusión: El uso de EIT en este paciente demostró el
beneficio de realizar la ATcpap, al prevenir el colapso pulmonar generado
durante la desconexión total de la VM. La EIT también nos permitió documentar
la ausencia de variación tidal durante ambos procedimientos.
D Roggensack(1), L
Soliz(1), CF Chavez(1), F Ferreira(1), J Cardozo(1), R Dominguez(1), MB
Vazquez(1), C Pozo(1), N Grubissich(1), D Pina(1)
(1) Hospital Cesar Milstein
Introducción: Ochrobactrum anthropi (OA) es un
microorganismo Gram negativo no fermentador, implicado en infecciones
oportunistas nosocomiales. En una revisión en 2020, sólo encontraron 128 brotes
de infecciones por Ochrobactrum spp, la mayoría en pacientes inmunosuprimidos,
asociados a bacteriemias e infecciones por catéteres. Se presenta caso de
paciente adulto mayor inmunocompetente con meningitis post neuroquirúrgica por
OA.
Presentación del caso: Masculino de 76 años, ingresa a Terapia
Intensiva por hematoma subdural izquierdo crónico reagudizado con
requerimientos de asistencia respiratoria mecánica. Cursa postoperatorio
inmediato siendo extubado a las 24 horas con alta FIO2 por evidencia de neumoencefalo
en tomografía. A las 72 horas presenta Glasgow 13/15, disartria, somnolencia y
delirio, se realiza tomografía de encéfalo sin lesiones agudas intra-extra
axiales, evolucionando con fiebre, inestabilidad hemodinámica y por Glasgow
3/15 reintubación. Ante la evolución clínica se interpreta shock séptico foco
probable endovascular vs sistema nervioso central (SNC), se realizan
hemocultivos, punta de catéter y cultivo de LCR iniciando antibioticoterapia
con vancomicina, meropenem- colistin por tratamiento empírico de la
institución. Se detecta Ochrobactrum anthropi en LCR e inicia tratamiento
dirigido. Fallece al 5to día postoperatorio.
Discusión: La infección por OA puede formar biopelículas
sobre materiales estériles. Es rara su presentación en inmunocompetentes.
Filogenéticamente similar a Brucella, requiere cultivo en MacKoney para
diferenciarlos o métodos de identificación automatizados. La meningitis por OA
es poco común y comparte con otros casos la presencia de trauma por
instrumentación del SNC y asociado a catéter venoso. La identificación oportuna
y tratamiento son claves en la resolución del cuadro, como también uso de
tecnologías de identificación, dado que el antibiótico empírico para meningitis
post neuroquirúrgicas no es efectivo contra este.
Conclusión: Las infecciones por OA son infrecuentes y se
la relaciona a los cuidados de la salud. Los métodos microbiológicos avanzados
deberían ser utilizados como estándar en los pacientes con sepsis o shock
septico, dado que este germen pertenece a los gram negativos, causal de en las
meningitis post neuroquirúrgicas, pero con una amplia diferencia en su
tratamiento y cultivo. En esta era microbiológica, debería protocolizarse el
uso de sistemas automatizados para detección de gérmenes no comunes intranosocomiales.
0239 Sedación inhalatoria en
terapia intensiva: experiencia en una serie de casos
C Discepola(1), I
Carboni Bisso(1), G Vecchio(1), L Navarro(1), J Gonzalez Anaya(1), I Fernández
Ceballos(1), M Las Heras(1)
(1) Hospital Italiano De Buenos Aires
Introducción: Las pautas actuales de sedación se basan
principalmente en el uso de agentes intravenosos. Sin embargo, los sedantes
inhalatorios (SI) presentan características farmacocinéticas favorables, como
una rápida eliminación a través de la ventilación pulmonar, un metabolismo
hepático limitado y la ausencia de acumulación. Estas características podrían
reducir los eventos adversos y mejorar los resultados en comparación con la
sedación intravenosa. El objetivo de este estudio fue describir las características
clínicas de los pacientes que recibieron SI y documentar las complicaciones
clínicas y operativas asociadas con su uso.
Métodos: Estudio retrospectivo, observacional y
unicéntrico desarrollado en una unidad de cuidados intensivos de un hospital de
alta complejidad de la Ciudad de Buenos Aires. Se incluyeron todos los
pacientes que requirieron SI entre junio de 2022 y junio de 2023.
Resultados: Durante el período de estudio, cinco
pacientes recibieron sevoflurano mediante un dispositivo de inhalación. Cuatro
de ellos eran hombres, con una mediana de edad de 40 años (RIC 36-46) y un
puntaje APACHE II de 3 (RIC 4-17). En todos los casos, la indicación de SI fue
sedación profunda o dificultad para lograr la sedación deseada. Todos los
participantes alcanzaron el nivel de sedación objetivo sin necesidad de
sedación intravenosa adicional. Asimismo, se observó una reducción entre el 50
y el 80% de los analgésicos opiáceos.
La complicación operativa más frecuente fue
la obstrucción del dispositivo de inhalación (2 de 5). Un paciente tuvo que
interrumpir prematuramente la infusión debido a esta complicación. No se
observaron complicaciones clínicas relacionadas con el uso de SI, aunque
ninguno de los pacientes recibió SI por un periodo mayor a 5 días.
Conclusiones: En base a nuestra experiencia, el uso de SI
se presenta como una alternativa válida a los sedantes intravenosos,
demostrando ser efectivo para alcanzar los objetivos deseados de sedación sin
presentar complicaciones graves. Sin embargo, se requiere un adecuado
entrenamiento del personal sanitario para garantizar un uso seguro de estos
agentes. En nuestro conocimiento, esta es la primera serie que informa la
experiencia de uso de SI en Argentina. Se necesitan más estudios para extraer
conclusiones generalizables.
0241 Bloqueo auriculo
ventricular secundario a absceso anular de válvula protésica aórtica
S Gasparotti(1), LM
Rodriguez(1), FP Bertoletti(1)
(1) Clinica San Jorge
Introducción: La endocarditis infecciosa (EI) sobre válvula
protésica constituye una enfermedad con una mortalidad entre el 23% y el 64%.
El absceso periprotésico constituye una grave complicación, en donde el bloqueo
auriculoventicricular (BAV) podria indicar que el proceso infeccioso ha
invadido la “cortina mitroaórtica”. Los antibióticos suelen ser ineficaces,
debiendo ser agresivo en el diagnóstico y en el tratamiento. La ecocardiografía
transesofágica (ETE) ha permitido acortar el período diagnóstico y el inicio
del tratamiento, siendo el recambio protésico precoz la terapia de elección.
Presentación del caso: Paciente masculino de 79 años con
antecedentes de HTA, DLP, FAC, CRM 3 puentes y RVAo con prótesis biológica.
Derivado a nuestra institución para
colocación de MCP definitivo por síncope secundario BAV 3° que requirió de MCP
transitorio. Evoluciona con shock séptico, DMO, PCR recuperado, rescate de S.
epidermidis en cultivos. Se retira MCP transitorio por sospecha de foco
infeccioso, presentando signos de bajo gasto, requiriendo su recolocación.
Se realiza ETE con diagnóstico de
endocarditis de válvula protésica aórtica con absceso perivalvular y
endocarditis de válvula mitral con vegetación y perforación de valva anterior.
Insuficiencia mitral leve-moderada
Presenta deterioro de parámetros
hemodinámicos, con posterior fallecimiento.
Discusión: Ante la evaluacion de un paciente con BAV
habiendo descartado etiologias comunes, y ante la sospecha clinica concomitante
de una EI debemos descartar el absceso periprotesico. Alrededor del 20 % al 30%
de las EI desarrollan esta complicacion, siendo más común sobre válvulas
protésicas y una de las causas más frecuentes de resolución quirúrgica. En el
48% de los pacientes es clara su etiología, siendo los estafilococos y
estreptococos los más frecuentes. Su mortalidad se relaciona a la insuficiencia
cardiaca congestiva, sepsis o ambas. La cirugía precoz conlleva alta mortalidad
en comparación con la cirugía electiva, siendo un riesgo aceptable por reducir
la mortalidad estimada para un abordaje conservador.
Conclusión: Los abscesos perivalvulares protesicos son
complicaciones graves de la EI. Ante transtornos electrocardiograficos en un
paciente con fiebre sin foco claro, debemos sospecharlo. Se debe realizar
tempranamente un ecocardiograma para su diagnóstico, siendo el trabajo conjunto
multidisciplinario de vital importancia para su tratamiento precoz.

0244 A PROPOSITO DE UN CASO PIELONEFRITIS
ENFISEMATOSA
D Nuñez(1), LM
Lupaty(2), D Soruco(2), C Merida(2), C Sanchez(2), R Altamirano(2), D Becerra(2),
K Sivila(2)
(1) Regional San Juan De Dios. (2) Hospital
San Juan De Dios
Introducción: La pielonefritis enfisematosa es una urgencia
urológica, grave y de alta mortalidad, pero de baja frecuencia, que suele
presentarse en población con factores de riesgo, dentro de los que destacan la
diabetes mellitus tipo 2, la uropatía obstructiva, el etilismo y la
inmunosupresión.
Caso clínico: Femenina de
64 años con antecedente de Diabetes Mellitus 2 e infecciones urinarias a
repetición, cuadro clínico de 7 días alzas térmicas no cuantificadas, dolor
abdominal en región lumbar izquierda, disuria, evoluciona con alteración del
estado de sensorio falla multiorgánica. Examen físico estuporosa, pupilas
isocóricas fotoreactivas, no foco motor, no signos meníngeos, inestable desde
el punto de vista hemodinámico. Con antibiótico de amplio espectro.
EGO: Patológico, Hemocultivo x2: Negativos,
Cultivo de Punción Lumbar Negativo, TC encéfalo y tórax s/c sin
particularidades. TC tórax abdomen y pelvis s/c objetiva gas pararrenal y
destrucción del parénquima renal izquierdo, en contexto de pielonefritis
enfisematosa, por inestabilidad hemodinámica y estado crítico, se realiza
Nefrostomía izquierda percutánea guiada por Tomografía, se punciona y se extrae
160cc de debito purulento. Urocultivo E. Coli BLEE, Cultivo de Absceso E. Coli
BLEE.
A los 8 días de su internación evoluciona sin soporte de vasoactivos,
con resolución de la fallas orgánicas, se inicia protocolo de desacople,
weaning exitoso, con evolución favorable es dada de alta.
Discusión: En la pielonefritis enfisematosa se requiere
de la acertada sospecha clínica y el uso adecuado de los exámenes
complementarios, en particular la tomografía axial computarizada. La sospecha
clínica acertada y las conductas intervencionistas tempranas son esenciales,
para modificar el pronóstico y reducir la mortalidad
Conclusiones: La
pielonefritis enfisematosa es una enfermedad renal necrotizante causada
frecuentemente por Escherichia Coli, la diabetes mellitus y la obstrucción
proporciona un nicho favorable para el desarrollo de la infección fulminante, a
pesar de los esfuerzos sigue siendo una de las infecciones urológicas con mayor
mortalidad, gracias a los avances en los métodos radiológicos y radiología
intervencionista y la efectividad de la antibioticoterapia se ha logrado
modificar la modalidad del manejo hacia la preservación renal.
![]()
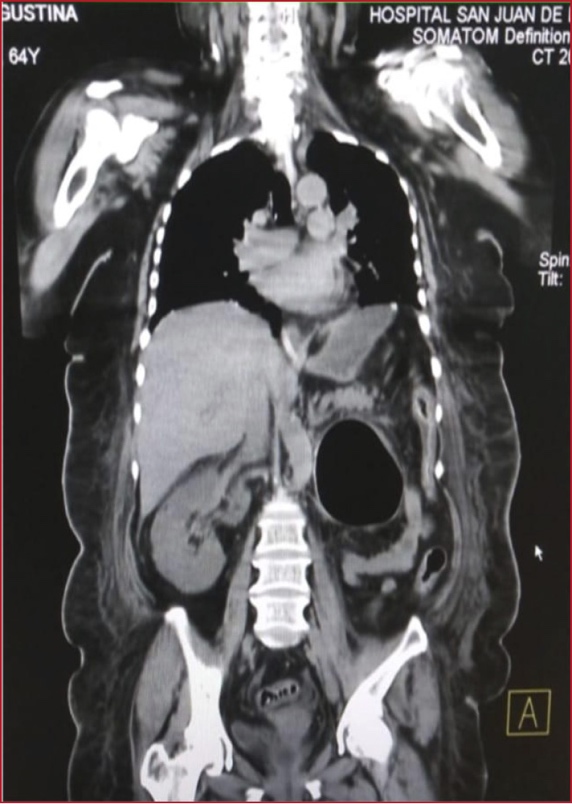
0245 A PROPOSITO DE UN CASO
PERICARDITIS TUBERCULOSA
D Nuñez(1), LM
Lupaty(2), D Soruco(2), C Sanchez(2), C Merida(2), R Altamirano(2), D
Becerra(2), K Sivila(2), W Olguin(2), E Arancibia(2), I Navajas(2)
(1) Regional San Juan De Dios. (2) Hospital
San Juan De Dios
Introducción: La pericarditis tuberculosa es una
manifestación extrapulmonar infrecuente de la tuberculosis (TB), con una
incidencia de presentación menor al 4% de todos los casos de la enfermedad.
Caso clínico: Paciente masculino de 22 años, sin
antecedentes, cuadro clínico caracterizado por disnea de esfuerzo progresiva
que llega a clase funcional IV y se asocia a precordalgia. Al examen físico
presenta pulsos disminuidos, R1 y R2 hipofonéticos, ingurgitación yugular.
Electrocardiograma con taquicardia supraventricular mas supradesnivel ST, DII,
DIII, AVF , V4 , V6, DI, que revierte espontáneamente. Troponinas Positivo.
Ecocardiograma, función sistólica deprimida FEY 41%, cavidades derechas
dilatadas TAPSE de VD deteriorada. Derrame pericardico severo, con colapso
diastólico de cavidades derechas. Pericardiocentesis diagnostica se obtiene
debito purulento. Se realiza ventana pleuro-pericárdico con toma de cultivo.
Genexpert de líquido pericardio: Positivo para Mycobacterium tuberculosis. Se
inició tratamiento con drogas de primera línea y corticoterapia. Mejoría
clínica, estable hemodinámicamente, pasa a sala general.
Discusión: La pericarditis tuberculosa es una rara
manifestación extrapulmonar que afecta a menos del 4% de los pacientes con
tuberculosis (TB), con alta morbimortalidad ante diagnósticos tardíos,
especialmente en aquellos pacientes inmunocomprometidos. Su presentación es
inespecífica y la sintomatología deriva de la velocidad de instauración del
derrame pericárdico, registrándose casos mortales debido a taponamiento
cardiaco.
Conclusiones: La pericarditis tuberculosa, manifestación
infrecuente, tiene morbi-mortalidad elevada; con un diagnóstico oportuno y
tratamiento temprano podría obtenerse la resolución del cuadro. Sin embargo, su
diagnóstico es un desafío, dado que la presentación clínica es inespecífica.
Deben combinarse estudios de imagen y microbiológicos asociados a factores
epidemiológicos para su confirmación.
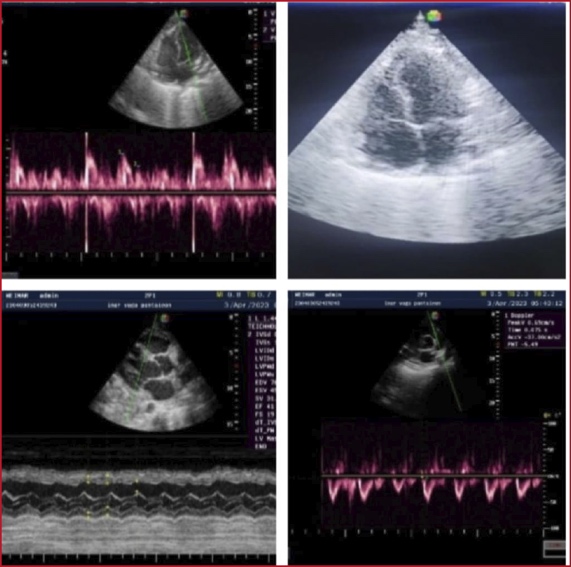
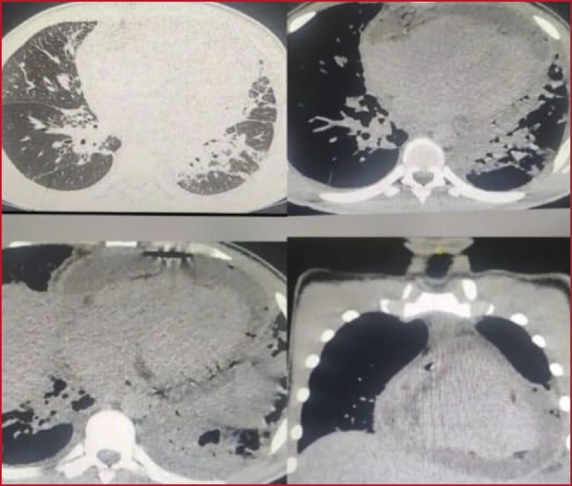
LM Lupaty(1), C
Merida(2), D Soruco(2), C Sanchez(2), D Nuñez(2), R Altamirano(2), D Becerra(2)
(1) Regional San Juan De Dios. (2) Hospital
San Juan De Dios
Introducción: La neurocisticercosis es una de las
principales causas de epilepsia adquirida en todo el mundo y es endémica en las
regiones subdesarrolladas y en desarrollo. Los síntomas neurológicos son
múltiples y, a menudo, inespecíficos, por lo que la neurocisticercosis plantea
un desafío diagnóstico.
Caso clínico: Masculino de 61 años, sin antecedentes
patológicos, cuadro clínico súbito de 30 minutos de evolución caracterizado por
deterioro del sensorio, con relajación de esfínteres, cefalea de moderada a
gran intensidad durante el día, tratada con AINES. Al ingreso a la guardia con
Glasgow 13/15, pupilas isocóricas sin foco motor. Glucemia dentro de
parámetros, TC encéfalo s/c, no se evidencia lesiones isquémicas ni
hemorrágicas, hidrocefalia leve, Con caída de Glasgow de 10/15 (M:5 O:2
V:3).RMN de cerebro, se descarta ACV isquémico y hemorrágico en las diferentes
secuencias, se evidencia lesión quística en III ventrículo hacia el Conducto
Silviano. A las 3 horas con caída de Glasgow 4/15 (M: 2 V:1 O:1), se realiza
manejo avanzado de la vía aérea, nueva TC encéfalo muestra dilatación
ventricular, dilatación de astas occipitales y temporales más signos clínico de
hipertensión endocraneana, índice de Evans de 0.40 que no se evidenciaba en la
tomografía previa se realiza colocación de válvula de derivación ventriculoperitoneal.
Serologia IgM Positiva para Neurocisticercosis, LCR; Negativo. Se inició
tratamiento con albendazol y Corticoterapia. El paciente tuvo una resolución
completa de sus síntomas y dado de alta.
Discusión: El caso que se presenta es un paciente con
cefalea más alteración del estado de conciencia, enmarcado en cuadro
neurológico, cuyo diagnóstico diferencial abarca: ACV , meningoencefalitis,
absceso cerebral piógeno o granuloma micótico, (TCE) y tumor cerebral primario
o metastásico.
Conclusiones: La neurocisticercosis ha dejado de ser una
infección excepcional. Al ser la enfermedad parasitaria más importante del
sistema nervioso central y la causa más frecuente de epilepsia adquirida en los
países en desarrollo, debemos familiarizarnos con los diferentes hallazgos
radiológicos de la enfermedad y tenerla en cuenta dentro del diagnóstico
diferencial de lesiones intracraneales múltiples.
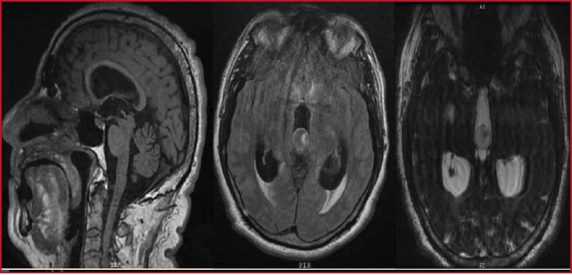

0247 A PROPÓSITO DE UN CASO:
EMPIEMA SUBDURAL
C Sanchez(1), D
Nuñez(2), C Merida(2), LM Lupaty(2), D Soruco(2), R Altamirano(2), D
Becerra(2), K Sivila(2), J Rivera(2)
(1) Regional San Juan De Dios. (2) Hospital
San Juan De Dios
Introducción: El empiema subdural es una acumulación de
material purulento entre la duramadre y la aracnoides. Es una complicación
potencialmente mortal de la sinusitis paranasal , la otitis, o la mastoiditis.
Caso Clínico: Paciente
masculino de 40 años, sin antecedentes patologicos, con cuadro clínico de mas o
menos un mes de evolución caracterizado por otalgia izquierda, diagnosticado
como otitis media supurativa con tratamiento irregular con antibioticos y
analgesicos, TC de encéfalo objetiva neumoencéfalo frontotemporal izquierdo.
ingresa a nuestro servicio con Glasgow 4/15 pupilas isocóricas, y rigidez de
nuca, inestable desde el punto de vista hemodinámico. Se realiza cultivos
correspondientes, PL con obtención de líquido francamente purulento, se inicia
soporte con antibioticoterapia de amplio espectro; sometido a craniectomía
frontoparietal izquierda para drenaje de absceso en dos oportunidades. Rescates
de hemocultivo, LCR y absceso que reporta una KLEBSIELLA PNEUMONIAE: se dirige
antibioticoterapia según esquema con meropenem. A sus 16 días de internación ,
con resolución de falla de órganos, con weaning exitoso es dado de alta por
nuestro servicio.
Discusión: El síndrome clínico clásico se caracteriza
por una enfermedad febril aguda que está puntuada por un rápido deterioro
neurológico progresivo, y si no se trata, eventualmente conducirá a un coma con
un desenlace fatal. El tratamiento de pacientes con empiema subdural consiste
en la evacuación quirúrgica inmediata y un tratamiento antibiótico por 4 a 6
semanas.
Conclusiones: El empiema subdural se asocia con una alta
incidencia de morbilidad (es decir déficit neurológicos), porque los pacientes
muy enfermos que habrían muerto en el pasado ahora sobreviven con déficits. el
diagnóstico y tratamiento tempranos, la localización más precisa con TC de
encéfalo, el drenaje sinusal temprano y el reconocimiento del papel destacado
de los anaerobios en la enfermedad redujeron la tasa de mortalidad en Empiema
Subdural.
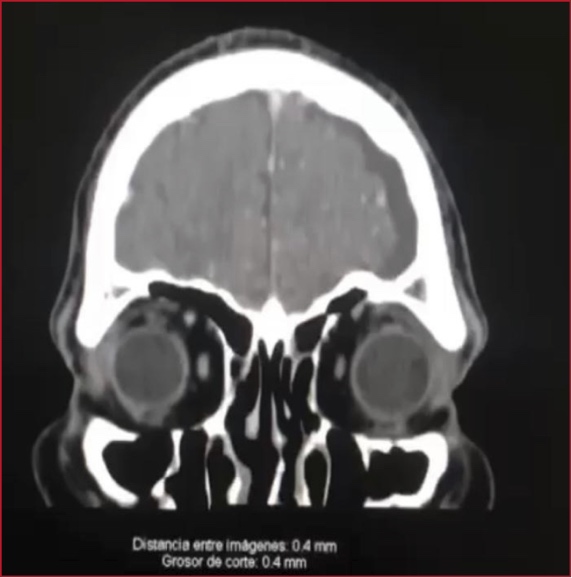

0248 NEUMONÍA GRAVE DE LA
COMUNIDAD CON COMPROMISO MULTISISTÉMICO POR LEGIONELLA. REPORTE DE CASO
M Durand(2), M
Oubiña(1), G Mura(2), A Martinez(2)
(1) Hospital Italiano De Buenos Aiers. (2)
Hospital Italiano De Buenos Aires
Introducción: La legionella causa neumonía atípica de la
comunidad en un 2-15% con mortalidad del 10-25% Su reservorio es el agua y se
transmite mediante aerosolización. Su presentación extrapulmonar es infrecuente
y afecta principalmente sistema nervioso, corazón, riñones y músculo.
Caso clínico: Mujer de 47 años con síndrome de Turner e
hipotiroidismo consulta a la guardia por tos, disnea, fiebre y síncope
precedido de mareo. Al examen físico paciente en insuficiencia respiratoria con
signos de mala perfusión periférica y febril con hipoventilación en base
derecha a la auscultación, requiriendo intubación, soporte vasopresor e inicio
de antibioticoterapia empírica.
Laboratorio de ingreso con falla
multiorgánica: leucocitosis con neutrofilia; insuficiencia renal aguda;
hiponatremia; alteración del hepatograma tipo hepatocelular; trastorno mixto
del estado ácido-base; rabdomiolisis; aumento del péptido natriurético con
curva de troponinas positiva y enzimas tiroideas indetectables. Monitoreo
hemodinámico mínimamente invasivo con parámetros de gasto cardíaco y
resistencias periféricas adecuados.
Tomografía de tórax evidenció neumonía lobar
derecha por lo que se realizó lavado broncoalveolar con rescate de Legionella
en filmarray. Se rotó antibioticoterapia empírica a levofloxacina por diez
días.
A pesar de antibioticoterapia dirigida la
paciente se mantuvo febril persistente, con progresión de la falla renal con
oliguria y acidosis refractaria con requerimiento dialítico y miocarditis con
hipocinesia regional en ecocardiograma.
Evolucionó lentamente con mejoría de la curva
febril y del ritmo diurético. Actualmente la paciente se encuentra extubada,
sin requerimiento de diálisis. Persiste con miopatía severa y trastornos
deglutorios en proceso de rehabilitación.
Discusión: En casos de neumonía grave de la comunidad en
pacientes inmunocompetentes se debe sospechar de gérmenes atípicos como
Legionella, aun en ausencia de brotes. La falla multiorgánica no explicada por
el componente séptico o cardiogénico del shock debe hacernos pensar en
compromiso extrapulmonar por su alta morbimortalidad.
Conclusión: Este caso expone la gravedad de la neumonía
con compromiso multisistémico por Legionella. Sospechar de gérmenes atípicos,
aun en ausencia de nexo epidemiológico, lleva a un tratamiento precoz y
efectivo reduciendo la morbimortalidad en pacientes críticos.
0249 HEPATITIS AUTOINMUNE EN
PACIENTE CON DENGUE GRAVE
MS Capriles(1), P
Sanchez(1), A Aller(1), R Carballo Orozco(1), A Bobrovsky(1), A Lugo(1), C
Balasini(1), M Moreyra(1), W Argana(1), B Vazquez(1)
(1) Pirovano
Introducción: Coincidiendo con el aumento de brotes de
dengue según boletín epidemiológico (SE 14 con 41257 casos en Argentina),
decidimos presentar un caso de dengue asociado a hepatitis autoinmune.
Presentación del caso: Paciente masculino de 31años de edad con
antecedentes de hiperglucemia. Consultó por 5 días de dolor abdominal, náuseas,
cefalea retrocular y vómitos asociados a fiebre. Se acompañó de plaquetopenia
(26000/pl), aumento de enzimas hepáticas (TGP 1062 UI/L y GOT 3103 UI/L LDH
4062); ecografía abdominal que evidenció esteatosis hepática leve. El
diagnóstico se realizó por PCR; dado que presentaba antígeno negativo. Ingresa
a terapia intensiva por fiebre persistente, hipotensión, epistaxis nasal y
alteración del sensorio. Posteriormente agregó petequias generalizadas y falla
hepática. Serologías negativas para hepatitis virales y nuevas tomografías
donde se describe leve derrame pleural y pericárdico y líquido libre en cavidad
abdominal. Se realizó paracentesis (500 ml con GASA 0.9). Nueva imagen que
informó esteatosis moderada, hepatomegalia y esplenomegalia. Por cuadro de
insuficiencia hepática se derivó a centro de trasplante donde evidenció mejoría
del laboratorio pero no de las transaminasas. Se realizó biopsia hepática con
resultado compatible con hepatitis autoinmune. Realizó tratamiento con
corticoides y evolucionó favorablemente.
Discusión: Presentamos un caso de dengue grave con
compromiso hemorrágico, falla hepática y poliserositis. Si bien la falla
hepática podría ser interpretada en el contexto de una falla orgánica múltiple,
no se puede descartar un fenómeno de autoinmunidad asociado. La hepatitis
autoinmune es más frecuente en niños, aunque no se descarta la asociación en
adultos.
Conclusión: El dengue es una enfermedad reemergente que
puede cursar con formas graves. La persistencia de compromiso de órganos en el
tiempo, debe alentarnos a considerar su asociación con fenómenos de
autoinmunidad.
0251 TROMBOSIS VENOSA CEREBRAL,
UN DESAFÍO DIAGNÓSTICO
D Rodriguez(1), A
Luzzi(1), J Lescano(1), J Gutierrez(1)
(1) Sanatorio Dr. Julio Mendez
Introducción: La TVC es una forma poco frecuente de evento vascular
cerebral que afecta el drenaje venoso del cerebro. Representa el 0.5% de casos
con ACV y tiene una prevalencia de 5/1´000.000 de habitantes.
La TVC representa un reto diagnóstico así
como terapéutico debido a la alta variabilidad de presentación clínica y a la
falta de un consenso terapéutico claro.
Presentación del caso: Paciente masculino de 63 años, tabaquista de
25p/y, vacunado para SARS COV2. Medicación habitual clonazepam 0.5mg/noche.
Ingresa por cuadro clínico de 72h de cefalea intensa, con respuesta parcial a
analgésicos, su sintomatología aumenta a intensidad 10/10 agregando disartria.
Se presenta vigil, con afasia nominal. TC encéfalo: hematoma
intraparenquimatoso temporal izquierdo. AngioTC vasos intra-extracraneales:
ausencia de opacificación del seno transverso y sigmoideo izquierdos.
Angiografía digital intracerebral: trombosis del seno transverso y sigmoideo
izquierdos, se somete a trombectomía mecánica, tromboaspiración selectiva y
colocación de stent autoexpandible. Evoluciona 5 días después, sin secuelas. TC
de encéfalo de control 2 meses posteriores al evento con reducción franca del
hematoma, sin nuevos signos de sangrado.
Discusión: Las causas y factores predisponentes de la
TVC incluyen infecciones intracraneales o sistémicas, trastornos de la
coagulación, trauma vascular, lesiones que ocupan espacio, factores hormonales,
vasculitis y trastornos metabólicos. Sin embargo, hasta en un tercio de los
casos es idiopático.
La presentación clínica depende de la
extensión y el sitio de la oclusión venosa, su progresión y de las venas
colaterales.
Estudios diagnósticos de neuroimagen:
-TC de encéfalo: signo de la cuerda, signo
del triángulo denso y signo delta o del triángulo vacío.
- Resonancia magnética: el diagnóstico se
confirma con RNM combinada con venorresonancia.
No está indicado administrar tratamiento
anticonvulsivo como prevención. Técnicas mecánicas de extracción del coágulo
reducen la dosis requerida de trombolíticos. En hipertensión intracraneal
severa considerar craniectomía descompresiva.
Conclusión: La trombosis venosa cerebral es una entidad
infrecuente, caracterizado por el polimorfismo de sus manifestaciones
neurológicas, que representa un reto diagnóstico y terapéutico. A futuro, con
el advenimiento de nuevas tecnologías se aspiran mayores oportunidades de
diagnóstico certero para lograr un tratamiento temprano adecuado, disminuyendo
secuelas y mejorando el pronóstico de los pacientes.
0254 GESTIÓN BASADA EN PROCESOS
EN UN SERVICIO DE TERAPIA INTENSIVA DE ALTA COMPLEJIDAD
N Pistillo(1), NK
Wukitsevits(1), JML Díaz(1), MA Hermida(1), Z Seguí(1), J Smile(1), O
Fariña(1), R Matano(1)
(1) El Cruce
Introducción: La gestión basada en procesos en terapia
intensiva busca mejorar la calidad y la seguridad de la atención del paciente.
Objetivos: Evaluar el uso de una lista de chequeo
preventivo diario para mejorar la calidad y seguridad de la atención en terapia
intensiva.
Materiales y métodos: Se creó un sistema de gestión basado en
indicadores de procesos (certificación ISO 9001). Utilizamos diariamente una
lista de chequeo electrónico orientada a la prevención de las siguientes
complicaciones: infecciones hospitalarias, escaras, TEP, lesión ocular,
hemorragia digestiva y riesgo de barotrauma y volutrauma asociado a la
ventilación mecánica. También se analizó si era correcto el nivel de sedación,
analgesia y dosis de antibióticos en relación a la función renal, la identificación
del paciente y el balance nutricional. Al momento del egreso se enumeraron las
complicaciones en una base de datos. Los resultados fueron informados
trimestralmente al servicio de calidad de la institución. Las variables que no
alcanzaron las metas preestablecidas se denunciaron como no conformidades (NC).
Se analizaron 4 años (2019 a 2023), las NC se expresan en porcentaje del total
de metas evaluadas (n: 18). Los datos se comparan con la prueba de Mann-Whitney
y la correlación entre variables con el test de Pearson, significativo: p <
0.05.
Resultados: Durante los 4 años evaluados se incluyeron
2677 pacientes, la incidencia de NC fue relativamente baja (Total: 37, equivale
al 12.8% de las metas). Las NC ocurrieron principalmente durante la pandemia
(25/37) esto equivale a 17.4% de las metas evaluadas durante ese período. Las
NC más frecuentes fueron: infección asociada a catéteres y escaras. Durante la
pandemia también se denunciaron 5 NC por neumotórax. Se observó una relación
exponencial entre el número de NC y muerte real/muerte esperada por APACHE II,
ver figura.
Conclusiones: La implementación de una lista de chequeos
preventivos es útil para limitar las complicaciones en terapia intensiva y
evaluar el proceso de atención en todas sus etapas. Durante la pandemia aumentó
significativamente el número de no conformidades, posiblemente por las
restricciones epidemiológicas impuestas durante ese período.

0255 Obstrucción de la vía
aérea por hernia del balón de la cánula de traqueostomía
G Chiappero(1), A
Falduti(1), ME Catini(1), D Litewka(1), F Chiappero(2)
(1) Fernández. (2) Thompson.
Introducción: La traqueostomía (TQT) es un procedimiento
que se realiza con frecuencia en UTI, que puede presentar complicaciones
potencialmente mortales.
Presentación del caso: Paciente masculino de 70 años, que ingresa al
hospital por deterioro del sensorio y vómitos secundarios a hematoma
intraparenquimatoso tálamo capsular derecho con volcado ventricular e
hidrocefalia, se decide su intubación endotraqueal para proteger la vía aérea,
conexión a ARM y la colocación de un DVE. Evoluciona con ventilación prolongada
por lo que al vigésimo día se decide realizar TQT percutánea sin
complicaciones, tras lo cual se logra desvincular con éxito.
Cincuenta y tres días después de la
colocación de la TQT (ya desvinculado) el paciente presenta un cuadro de
insuficiencia ventilatoria aguda, que requiere ser ventilado, con presiones en
la vía aérea elevadas. Se realiza endoscopía a través de la cánula y se observa
el balón traqueal herniado que obstruye parcialmente la luz en su extremo
distal (figura 1). El desinflado inmediato del manguito conduce a un aumento
instantáneo del volumen corriente y la reducción de las presiones en la vía
aérea. Se procede al recambio de la cánula, sin complicaciones.
Al evaluar las características de la cánula
se observa el balón deformado con una marcada asimetría que obstruye su extremo
distal. (figura 2).
Discusión: La hernia del balón de la cánula de
traqueostomía es un evento raro que puede determinar la obstrucción de la vía
aérea. En ocasiones la obstrucción no es muy evidente pero, si no se soluciona
correctamente, conduce a hipoxia severa y la muerte del paciente.
La causa de la hernia del balón en nuestro
caso es desconocida y podría relacionarse con: un defecto de fabricación o
laxitud intrínseca del material del balón, mal funcionamiento de la válvula del
testigo con un inflado excesivo, daño inadvertido del manguito durante los
cuidados o deterioro del material por uso prolongado.
Dentro de los diagnósticos diferenciales se
destacan, broncoespasmo, tapón mucoso, neumotórax y ubicación incorrecta de la
cánula.
Conclusiones: Se debe tener en cuenta la hernia del
manguito de traqueostomía como una causa potencial de obstrucción traqueal
inexplicable.
El uso oportuno de un endoscopio permite
identificar rápidamente el problema.
0257 SÍNDROME DE WEIL, A
PROPÓSITO DE UN CASO
C Luengo(1), E
Matijacevich(1), C Lattanzio(1), V Leiva(1), MS Fachinat(1), J Lassaga(1), R
Visintin(1), J Baez(1), M Franco(1), M Fuente(1), D Villani(1), M Marino(1), R
Rodriguez(1), L Leit(1)
(1) Higa San Jose
Introducción: La leptospirosis es una zoonosis de
distribución mundial, endémica en sitios con clima húmedo (sur de Asia y
Latinoamérica). En Argentina se distribuye en Entre Ríos, Santa Fe y Buenos
Aires. El reservorio de la bacteria son los animales (roedores, perros y
ganado) que contaminan el medio ambiente a través de la orina o por contacto
directo de mucosas. El contagio se vincula con actividades recreativas o
laborales en relación con animales, suelos o agua contaminados. La clínica
varía de forma leve a grave.
Presentación de Caso clínico: Masculino de 31 años sin antecedentes de
jerarquía que realiza actividades recreativas en espacio público en un arroyo.
Ingresa a UTI por insuficiencia respiratoria, mialgias y fiebre de 6 días de
evolución, con requerimiento de ARM. Evoluciona con disfunción multiorgánica
(SOFA: 18). Con falla renal, respiratoria, hemodinámica, hematológica y
hepática. Se toman cultivos (hemocultivos, urocultivo, cultivo de LCR y
aspirado traqueal) y serologías (hanta, dengue, leptospirosis) negativos, e
inicia tratamiento empírico con ceftriaxona, ampicilina y claritromicina. El
6to día intercurre con hemorragia alveolar (Figura 1 y 2) e insuficiencia renal
anúrica con requerimiento de terapia de reemplazo renal.. Se recultiva y se
envían nuevas muestras para serologías con seroconversión positiva para
leptospirosis. Mejoría clínica al décimo día.
Discusión: La forma de presentación inespecífica nos
obliga a jerarquizar el foco epidemiológico, y el inicio temprano de
antibioticoterapia. Los diagnósticos diferenciales son dengue, influenza,
hantavirus, psitacosis, fiebre hemorrágica argentina y HIV. Las formas graves
son las menos frecuentes y conllevan una mortalidad cercana al 50%.
Conclusión: La leptospirosis presenta una incidencia de
casos de 10 a 100 cada 100.000 habitantes en lugares endémicos. La forma grave:
enfermedad de Weil se caracteriza por falla renal y hepática con elevada
mortalidad siendo las causas más frecuentes la hemorragia pulmonar,
insuficiencia renal y miocarditis. La alta sospecha epidemiológica es
fundamental para no retrasar el inicio terapéutico.
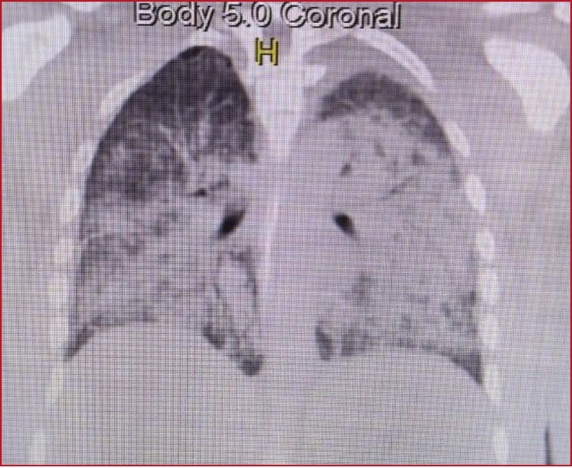
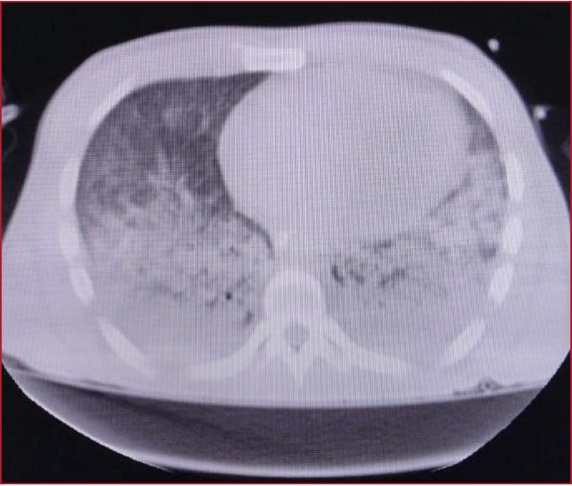
R Gregori
Sabelli(1), V Fernandez Abello(1), S Pablo(1), S Caceres(1), Y Lamberto(1), C
Dominguez(1), L Doldan(1), M Galindo(1), L Gonzalez(1), N Chacon(1), C Vargas(1),
E Cortez(1), P Velazquez(1), V Chediack(1), E Cunto(1)
(1) Muñiz
Introducción: El déficit de vitaminas y oligoelementos en
el enfermo crítico es infravalorado. La pelagra es una enfermedad sistémica por
deficiencia de vitamina B3 o de triptófano, que puede producirse por una dieta
deficiente, trastornos metabólicos o de mal absorción. Se relaciona con el
alcoholismo y la desnutrición. Se caracteriza por la tétrada dermatitis,
diarrea, demencia y muerte.
Presentación del caso: Mujer, 26 años. HIV sin tratamiento
antirretroviral. Múltiples internaciones durante el último año por diarrea
crónica y dermatitis con escarificación (hallazgo de dermatofitos) y trastornos
de la conducta con reiteradas altas voluntarias y abandonos de tratamientos.
Ingresa a terapia intensiva (TI) con hipotensión arterial, desnutrición,
síndrome de impregnación, diarrea crónica sin aislamiento microbiológico y
dermatosis de larga data no filiada: hiperqueratósica, hiperpigmentada, con
descamación seca, agrietada, en cabeza, cuello, tórax y extremidades
superiores. Tomografía de tórax (TC): árbol en brote opacidades en base
derecha. TC cerebro y líquido cefalorraquídeo (LCR) normales. Los directos y
cultivos de sangre, orina, LCR y muestras respiratorias fueron todos negativos
para BAAR, hongos y parásitos. Anemia ferropénica, hipoalbuminemia,
hiponatremia e hipokalemia. Como antecedente en internación previa recibió
tratamiento empírico antifímico: rifampicina, isoniacida, etambutol y
pirazinamida. Al ingreso y ante la sospecha clínica de pelagra se realizó
reposición parenteral. Requirió ventilación mecánica, fallece por shock séptico
refractario, 24 horas de ingreso a TI.
Discusión: El compromiso cutáneo suele ser inicial y se
manifiesta como una dermatosis con piel eritematosa, áreas hiperpigmentadas y
placas queratósicas y/o costrosas. Los síntomas neurológicos inespecíficos
simulan trastornos neuropsiquiátricos, se observan en el 50%. La afectación
gastrointestinal se manifiesta como anorexia y posteriormente por diarrea
grave. El diagnóstico es clínico y por rápida respuesta al tratamiento. El VIH
perse no aumenta el riesgo de esta enfermedad, factores de riesgo como isoniazida
y desnutrición están presentes en este caso. El diagnóstico tardío hace que
aparezcan manifestaciones sistémicas graves de la enfermedad.
Conclusión: El interés del caso radica en la importancia
de la sospecha clínica y la anamnesis dirigida a factores sociales y
nutricionales sobre el déficit de vitaminas, para poder hacer diagnóstico de
una enfermedad rara e infradiagnosticada que es potencialmente mortal de
retrasarse el inicio del tratamiento.


0261 NUTRICm SCORE EN PACIENTES
CRITICOS. COMPARACION DE GRUPOS: HIV REACTIVO Y NO REACTIVO
V Fernández Abello(1),
R Gregori(1), C Dominguez(1), P Saúl(1), MB Della Paolera(1), M Galindo(1), S
Cáceres(1), Y Lamberto(1), N Chacón(1), J Fernández(1), N Campagnucci(1), G
Sandez(1), V Chediack(1), E Cunto(1)
(1) F. J. Muñiz
Introducción: La desnutrición influye negativamente en la
recuperación del paciente HIV/Sida críticamente enfermo. El NUTRICm score ha
sido propuesto como índice pronóstico de mortalidad, sin embargo, han surgido
controversias acerca de su efectividad como screening de riesgo nutricional
(RN). Este score incluye 5 parámetros: edad, APACHE II, SOFA score, número de
comorbilidades y días de hospitalización hasta el ingreso a terapia intensiva.
Objetivos: Primario: Evaluar la influencia del índice
NUTRICm de RN sobre el pronóstico de muerte en pacientes HIV (HIV +) y no HIV
(HIV -) internados en terapia intensiva (TI)
Secundarios: Clasificarlos según presencia de
RN según NUTRICm score ≥ 5 puntos
Asociar ambos grupos con mortalidad.
Material y Método: Estudio observacional, descriptivo
retrospectivo y caso-control. Se evaluaron 60 pacientes internados en TI
durante marzo 2019 - diciembre 2022. Se realizó estadística descriptiva usando
porcentaje (%), media (M), rango (mínimo-máximo). Se evaluó la relación entre
RN según NUTRICm de pacientes con y sin infección por HIV con progresión a
mortalidad mediante prueba de chi cuadrado. Se consideró significativo una p≤
0,05, se evaluó odds ratio (OR) e IC95%.
Resultados: HIV+ 35%. Edad M 37,7 (21-67) años. APACHE II
M 17,5. Varones 42,8%.
HIV- 65%. Edad M 51 (18-82) años. Varones
79,5%. APACHE II M 11,4
Mortalidad en el grupo HIV/Sida fue 33,3% y
el RN fue del 19 %, de estos el 50% falleció.
En HIV- la mortalidad ascendió a 51,2% y el
RN fue del 12.8 % de estos falleció el 60%
En ambos grupos el mayor porcentaje obtuvo un
puntaje NUTRICm < a 5 (sin RN).
No tuvo significancia estadística el NUTRICm
y mortalidad (p>0.05) en los dos grupos.
Conclusiones: En el grupo HIV-, la mayoría fue COVID-19
critico, que podría justificar el mayor porcentaje de óbitos. En la casuística
presentada, el score NUTRICm no fue de utilidad como indicador pronóstico de
mortalidad. Proponemos aumentar el n y sumar la valoración global subjetiva,
que agrega parámetros nutricionales específicos, para optimizar RN y pronóstico
de mortalidad del paciente crítico.
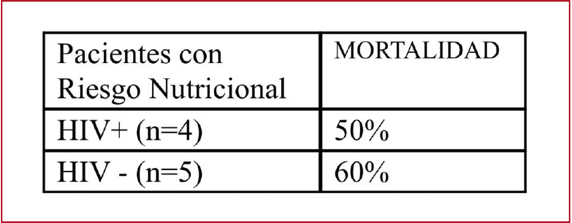

0262 SERIE DE CASOS EN UTI POR
CLOSTRIDIUM PERFRINGENS SECUNDARIO A TRAUMATISMOS
S Quintana(1), A
Tamayo(1)
(1) Municipal Eva Perón De Merlo.
Introducción:
Clostridium
Perfringens (CP) bacilo grampositivo anaerobio forma esporas, gran distribución
en el medio ambiente. Presentamos 4 pacientes en el lapso de 6 meses en UTI por
traumatismos.
Introducción: Destacar una serie de casos de detección y
manejo de infecciión por CP y su mortalidad
Casos clínicos: Se presentan 4 pacientes padeciendo
accidentes en via pública con diferentes tipos de trauma.
Caso 1 : masculino 22 años ingresa por herida
en cara lateral de muslo izquierdo con compromiso vascular secundario por
agresión con objeto punzo cortante con varias toilettes quirúrgicas y
amputación supracondilea alta izquierda, secundario a fascitis necrotizante por
CP entre los cultivos que se obtuvo de piel y partes blandas, con varios
esquemas atb, se logra posterior externacion.
Caso 2 : masculino 37 años accidente moto
auto presenta fractura expuesta de tibia peroné sometido a amputación
supracondílea por infección necrotizante de piel y partes blandas secundario a
CP en cultivo de partes blandas, varias toilettes, múltiples esquemas atb, se
logra externación.
Caso 3:masculino 21 años sufre accidente moto
vs auto presentando fractura expuesta tibia, cara lateral de cadera derecha
requiere toilette herida, antibióticos amplios por inestabilidad, amputación
supracondílea , rescatandose CP en cultivos de piel y partes blandas, varias
toilettes, externado a traumatología por buena evolución.
Caso 4: femenina 41 años accidente bicicleta
camión, herida tipo scalp de 25 cm con exposición de gastrocnemios, con IOT y
AVM, inestable hemodinámicamente, varias toilettes y amputación supracondílea,
múltiples esquemas antibióticos, rescate de CP en partes blandas,
posteriormente se desarticula miembro inferior derecho, evolución tórpida,
obitó.
Discusión: En nuestra serie, los traumatismos como
accidente de tránsito (75%) y por herida arma blanca (25%), infectados por CP
tuvo una mortalidad del 25% ( 80 a 100% según la Literatura). El pronóstico de
la infección, por el contrario, sí está claramente influido por la implantación
de un debridamiento quirúrgico y tratamiento antimicrobiano temprano y adecuado
Conclusión: La bacteriemia por CP es infrecuente,
relacionada con traumatismos, precisando un diagnóstico y tratamiento rápido y
adecuado para disminuir su alta letalidad, tomando decisiones radicales para no
comprometer la vida del paciente, tomas de cultivos, esquemas antibióticos
amplios, extremada limpieza y protección por todo el personal de salud.
0263 MOLA HIDATIFORME COMPLETA
EN GESTANTE DE 15 SEMANAS CON ECLAMPSIA
AK Marquez(1), J
Claros Ibañez(2), Moron, AK Marquez(4), Moron, N Navarro(4), Moron, A
Salguero(4), Moron, D Mariano Da
Silva(4), Moron, P Gil(4), Moron, E
Coaquira(4), Moron, G Miglioretti(4),
Moron, E Hualpa(4), Moron, S Kulling(4), Moron, V Peregrina(4), Moron
(1) Ostaciana B. Lavignole. Moron. (2)
Ostaciana. B Lavignole. (3) Moron. (4)
Ostaciana B. Lavignole. (5) Moron
Objetivo: Presentar un caso de mola hidatiforme
completa (MHC) que comienza con un cuadro de eclampsia a las 15 semanas de
gestación, y revisar los datos relativos al diagnóstico y manejo de esta
patología.
Caso clínico: Paciente primigesta de 24 años consulto por
Servicio de Urgencias de nuestro centro a las 15 semanas de embarazo por
metrorragia en la exploración general se objetivo útero aumentado de tamaño que
ingresa con cuadro de eclampsia.
Presentamos un caso de gestación molar
anembrionaria que comenzó en el primer trimestre de embarazo con un cuadro de
metrorragia. El estudio ecográfico compatible con MHC. Se interpretó cuadro de
eclampsia de comienzo precoz y embarazo mola. Se realizó la evacuación uterina
por vía vaginal y seguimiento posterior de la paciente.
Discusión: Existen pocos casos publicados en los que la
primera manifestación clínica de mola completa sea la aparición de un cuadro de
preeclampsia precoz grave, con comienzo antes de la semana 24 de gestación. Es
considerada una enfermedad localizada que normalmente se resuelve con la
evacuación uterina, sin embargo, en algunos casos da lugar a una enfermedad
trofoblástica persistente.
Conclusión: El diagnóstico de la MHC debe ser tenido en
cuenta en los cuadros de preeclampsia-eclampsia que comienzan precozmente.

0264 ENDOCARDITIS TROMBÓTICA NO
BACTERIANA
A Aliaga(1), J
Bucarey(1), A Mamani(1), L Rocha(1), F Freyle(1), R Segovia(1), N Tanel(1), M
Nelson(1), A Ayarde(1), J Guillermina(1), A Luquetti(1), J Moreno(1), J
Voss(1), M Nahra(1)
(1) Español
Introducción: La ETNB (Endocarditis trombótica no
bacteriana) se caracteriza por vegetaciones no infectadas en válvulas cardiacas
izquierdas que producen émbolos a cerebro y otros órganos. La incidencia está
0,3 y el 9,3% en series necrópsicas afectando entre la cuarta y octava década,
pudiendo afectar a cualquier edad.
Presentamos un caso de ETNB con embolias
diseminadas.
Presentación del caso: Femenino de 64 años, antecedentes: trastorno
bipolar, depresión e hipotiroidismo, con cuadro de afasia de expresión,
disartria.
Glasgow 12/15 (O4V2M5). Electroencefalograma
sin datos epileptiformes. Presenta insuficiencia respiratoria, ventilatoria y
deterioro del sensorio requiriendo intubación.
TC: Cerebral, defecto de relleno en seno
venoso transverso izquierdo, hipodensidad frontoparietal derecha y
parietotemporal izquierda isquémico agudo/subagudo probable origen
venoso/cardioembólico. Neumonía Multilobar.
Presenta alteración en la coagulación,
plaquetopenia severa e isquemia arterial en 4 extremidades.
ETE: Aorta tricúspide con gran vegetación de
15 mm adherida al borde libre de las tres valvas. Masa pequeña en borde libre
de valva menor, insuficiencia aortica severa por perforación de valva no
coronaria, vegetación mitral pequeña.
Requirió antibiótico a foco respiratorio con
cultivos seriados sin rescate. Se estudió Brucelosis, Citomegalovirus, virus
Epstein Barr, Coxsackie, Bartonella y VIH. También Endocarditis de
Libmam-Sacks, SAF, LES, AR y otras patologías con alteración de la
microvasculatura como CID. Recibió tratamiento anticoagulante. Evoluciona sin
estado de conciencia y sobreinfección falleciendo a los pocos días.
Discusión: ETNB se asocia a neoplasias, insuficiencia
renal, LES, cardiopatía reumática o congénita, catéteres endovenosos, SIDA,
SAF, arteritis de células gigantes, sepsis, quemaduras, CID o enfermedad aguda
autolimitada. Las serologías, perfil reumatológico y hematológico resultaron
negativos, descartándose CID con Fibrinógeno y Factores de coagulación
normales, sospechando también tumor cardiaco (fibroelastoma).
Como último recurso en estos pacientes se
requiere la biopsia y anatomía patológica de la vegetación.
Conclusión: El diagnóstico no es fácil, la sospecha es
baja pero se ha de pensar por cursar con alta morbimortalidad. Al tratamiento,
es el control de la alteración subyacente. La anticoagulación con heparina
puede prevenir los fenómenos embólicos, se debe instaurar sobre la base de la
similitud patogénica y la asociación de esta entidad con el síndrome de
Trousseau y CID.
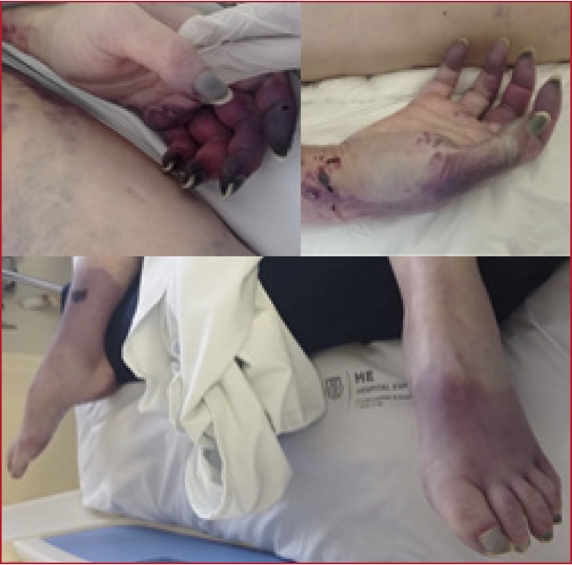
0265 ROL DEL ESTUDIO
ENDOSCÓPICO DE LA DEGLUCIÓN EN LA
TERAPIA INTENSIVA
J Gonzalez Anaya(1),
C Lockhart(1), L Navarro Rey(1), I Fernandez Ceballos(1), I Carboni Bisso(1), M
Las Heras(1)
(1) Italiano
Introducción: La disfagia orofaríngea es una condición
frecuente en las Unidades de Cuidados Intensivos (UCI), con una incidencia del
12% al 18% en pacientes sometidos a asistencia ventilatoria mecánica (AVM). Se
asocia con complicaciones como neumonía aspirativa, retraso en la alimentación
oral, desnutrición, disminución de la calidad de vida, mayor estancia
hospitalaria y morbimortalidad.
La evaluación fibroscópica de la deglución
(FEES) se ha establecido como una técnica objetiva y confiable para el
diagnóstico de la disfagia orofaríngea, con una sensibilidad del 88% y una
concordancia del 90% con la videofluoroscopia (Gold Standard).
Materiales y Métodos: El objetivo fue describir las complicaciones
asociadas con el FEES y determinar la prevalencia de la disfagia orofaríngea en
nuestra población.Se llevó a cabo en la UCI de un hospital de la Capital
Federal, durante el período 2019 a 2023. Se utilizó el protocolo del servicio
para realizarlo.
Resultados: Se incluyeron un total de 61 pacientes.El 20%
de los pacientes requirió AVM, con una mediana de 20 días en ventilación
mecánica (RIC 10-33). Además, el 40% de los pacientes requirió traqueostomía
como parte del proceso de retirada de la ventilación mecánica. Las principales
razones de ingreso a la UCI fueron enfermedades respiratorias (16%) y
neurológicas (15%).
Se determinó que el 63% de la población
evaluada presentaba aspiración con alimentos de diferentes consistencias.En
cuanto a las complicaciones reportadas, solo un paciente presentó un episodio
aislado de desaturación, lo que representa el 1.63% de la población evaluada.
Conclusiones: El FEES se mostró como una herramienta segura
que puede ser realizada por médicos intensivistas al lado de la cama del
paciente. La prevalencia en nuestra muestra fue alta, probablemente debido a la
edad avanzada de los pacientes y a un puntaje APACHE elevado, asociado a
enfermedades respiratorias o neurológicas que requirieron intervenciones en la
vía aérea.
0267 SINDROME CARDIO PULMONAR
POR HANTAVIRUS
F Martin(1), MA
Betancur(1), MG Nucciarone(1), FW Morales(1), MR Gardeazabal(1), A Cucci(1), M
Cordoba(1), I Parodi(1), ML Gutierrez(1), F Iglesias(1), J Vilca(1), G Saenz(1)
(1) Hospital San Martin De La Plata
Introducción: El síndrome cardiopulmonar por hantavirus
(SCPH) es un cuadro agudo grave con una letalidad alta (30-55%) y sin
tratamiento específico. El periodo de incubación puede durar hasta 45 días. Los
primeros síntomas son fiebre, mialgias, cefalea y ocasionalmente diarrea;
posteriormente presenta compromiso respiratorio con disnea progresiva e
insuficiencia respiratoria grave similar al síndrome de distrés respiratorio
del adulto que se caracteriza por la rápida progresión a la insuficiencia
cardiaca.
Caso clínico: Varón de 31 años, previamente sano, refiere
trabajar en zona de quintas y contacto esporadico con roedores. Consulta en
otra institución por fiebre repercusión general y vómitos interpretado como
neumonia aguda, de la comunidad (NAC) inicia tratamiento con levofloxacina.
Luego de 7 días continua con equivalentes febriles y dificultad respiratoria
por lo que consulta en el servicio de emergencias de nuestra institución.
A su ingreso presenta somnoliento, hipotenso,
taquipneico saturando a aire ambiente 95%, Tº axilar 35ºC y relleno capilar 4
segundos.
Se solicita laboratorio (Tabla 1) y a
continuación ingresa a terapia intensiva.
Se interpreta como Shock séptico / NAC grave
se cultiva e inicia AMS, Claritromicina y Vancomicina.
Evoluciona rápidamente con mala mecánica
ventilatoria y shock se progresa a intubación ortoraqueal/ARM. En contexto
clinico-epidemiológico se solicita serología para Hantavirus, Leptospirosis,
Dengue.
Dentro de las 24 hs evoluciona con SDRA
SEVERO (PAFI 115) y shock refractario con 5 g/kg/min de NA y vasopresina 0,9
Ui/min, anúrico asociado a acidosis metabólica severa. Se realiza PAR AV con
Delta CO2 positivo (26) y SatVC 55%, se solicita Ecocardiograma (figura 2) que
evidencia hipocinesia global con FEVI <20%. Se inicia Dobutamina a 10
g/kg/min, incrementando requerimientos de vasopresores; posteriormente entrando
en asistolia sin respuesta a RCP avanzado.
Discusión: El caso clínico presentado demuestra la
necesidad de considerar al SCHP dentro de los diagnósticos diferenciales de
falla respiratoria aguda y SDRA de etiología no clara considerar la toma de
exámenes de laboratorio que puedan descartar o confirmar una infección por
Hantavirus.
Conclusiones: Es importante considerar el SCPH como
diagnóstico diferencial ante insuficiencia respiratoria inexplicada y
trombocitopenia.
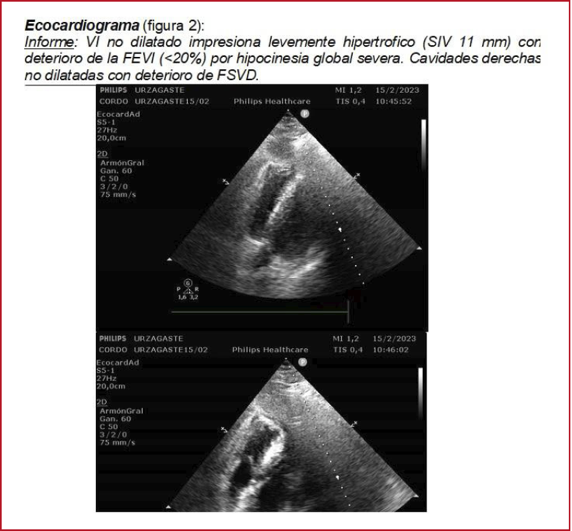

L Huerta(1), NA
Aybar(2), N Fernandez(2), MV Leguina, MS Olivieri, JC Pedraza Coronel
(1) Del Niño Jesus Tucuman. (2) Hospital Del
Niño Jesus Tucuman
Introducción: El traumatismo encéfalo craneano (TEC), es
motivo de consulta frecuente en urgencias y causa significativa
morbimortalidad. Pacientes con puntaje de Score de Glasgow (GSC) entre 3 y 8
puntos corresponden a TEC grave. Este trabajo tiene como objetivo principal
realizar la caracterización clínica epidemiológica de los TEC graves asistidos
en un hospital pediátrico referente de tercer nivel de Tucumán.
Material y Métodos: Se realizó un estudio descriptivo de corte transversal. Población en
estudio: pacientes con TEC grave de 0 a 14 años asistidos en UCIP del Hospital
del Niño Jesús, desde septiembre/2019 a diciembre/2022. Se incluyeron aquellos
que accedieron a participar mediante consentimiento escrito. Variables
estudiadas: edad, sexo, lugar del traumatismo, mecanismo del trauma, vehiculo
involucrado, GSC ingreso, TAC, dias de ARM, monitoreos, neurocirugía, días
totales de internación (DTI), tasa de incidencia y mortalidad. Plan de
análisis: se realizó mediante Software Stata.17 y Excel 2010.
Resultados: Durante el período ingresaron 37 pacientes,
la media de edad fue 6 años (+/- 4,5 DE), 73% eran varones. Los lugares donde
se presentaron los TEC fueron: vía pública 56%, hogar 25% y lugares públicos
12%. El 56% se produjeron por accidente de tránsito. Entre estos, la
motocicleta fue el medio de transporte involucrado en 47%. Al ingreso se
observó una mediana del GSC de 6 (min. 3 - max. 8), 96% requirieron ARM, con
una media de 7 días (+/- 5 DE). La craniectomía descompresiva fue el
procedimiento neuroquirúrgico registrado en 38%. La media de DTI fué 11 (+/-10
DE). Se observó una Tasa de Incidencia en la población pediátrica de 1 c/10.000
habitantes y una Tasa de Mortalidad hospitalaria de 2,7%.
Conclusión: El TEC grave presentó una media de edad de 6
años y afectó predominantemente a varones. El principal lugar donde se presentó
fue en la vía pública, en mayor proporción por accidente de tránsito,
involucrado a motocicleta como medio de movilización. A nivel hospitalario se
registró una tasa de mortalidad de 2,7%. Como estrategias fundamentales para
controlar esta patología se recomienda promover la educación vial, el
cumplimiento de leyes y normas de tránsito.

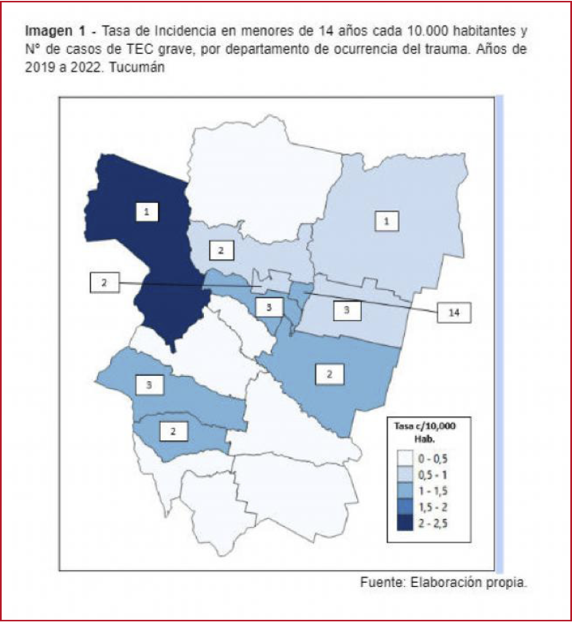
S Gasparotti(1), LM Rodriguez(1),
E Milioto(1), FP Bertoletti(1)
(1) Clinica San Jorge
Introducción: La causa más frecuente de Hemorragia
Subaragnoidea (HSA) espontánea es la ruptura aneurismática. Sin embargo, en el
15% de los casos, la HSA ocurre en ausencia de otros factores etiológicos o de
malformaciones vasculares demostrables, siendo la presentación más común la
variante perimesencefálica (HPM). Los criterios diagnósticos son sangrado por
delante del mesencéfalo, con o sin extensión a cisterna Ambiens y/o la porción
basal de cisura de Silvio uní o bilateralmente; ausencia de sangrado en cisura
interhemisferica o cisura de Silvio lateral y ausencia de sangre
interventricular.
Presentación del caso: Paciente masculino de 48 años, sin
antecedentes.
Ingresa por cefalea 10/10, nucalgia, y
parestesia en mano izquierda. Se realiza TAC de cerebro donde se constata HSA
en cisternas interpeduncular, prepontinas y medular, H/H II, FM 1, WFNS 1 y
Angiografía cerebral que describe aneurisma micotico en rama temporal de
cerebral media derecha. Se toman hemocultivos que resultaron negativos y
ecocardiograma sin signos de endocarditis.
Evoluciona con Glasgow 15/15, persiste con
nucalgia sin rigidez. Se realiza profilaxis para vasoespasmo.
Se realiza control tomográfico con
reabsorción de sangrado previo y angiografía cerebral sin aneurisma micotico.
Se otorga alta sanatorial.
Discusión: La HPM es una entidad clínico-radiológica, de
origen criptogénico, de presentación clínica y curso benigno, con una baja tasa
de vasoespasmo y resangrado. En el 95% de los casos su fisiopatología se debe a
anormalidades estructurales de las venas de Rosenthal, y el 5% restante a
anormalidades arterias vertebrobasilar.
Ante el diagnostico de HSA de origen
perimesencefálicos, habiendo cumplido todos los criterios clínicos e
imagenologicos, seria discutible la realización de angiografía cerebral
diagnostica, dado los altos riesgos en relación al beneficio y los costos de la
misma al sistema de salud. En nuestro caso y dada la presencia de un aneurisma
micotico se decidió realizar la misma por dudas diagnosticas.
Conclusión: Ante una HSA se debe tener presente a la HPM
ya que el diagnostico se establece con criterios tomográficos y AngioTAC normal
sin requerir mayores estudios, que aportan mayor riesgo de complicaciones al
paciente; siempre valorando el juicio clínico.


0270 SHOCK SEPTICO POR
TUBERCULOSIS DISEMINADA
AV Lugo(1), A
Sirino(1), R Carballo Orozco(1), M Capriles(1), P Sánchez(1), A Aller(1), L Macchiavello(1),
W Argana Montan(1), JM Morales(1), M Bermeo(1), MA Turina(1), C Garbasz(1), M
Gutierrez(2), ML Deforel(1), C Balasini(1)
(1) Pirovano. (2) Tornú
Introducción: La tuberculosis (TBC) generalmente tiene un
curso crónico, pero puede presentarse de forma aguda, con shock séptico,
especialmente en huéspedes inmunodeprimidos como los HIV.
Caso clínico: Paciente de 32 años, diabético, diagnóstico
reciente de HIV-SIDA. Ingresa por síndrome febril de un mes de evolución,
disuria y bicitopenia. Por ecografía se realiza diagnóstico de colección
prostática que requirió drenaje transrectal.
Ingresa a UTI por shock séptico a foco
abdominal con colección para rectal izquierda y suprapostática que requiere
drenaje quirúrgico, requiriendo ARM y diálisis.
Urocultivo BAAR positivo y desarrollo de
micobacterias en colección prostática.
Evoluciona con convulsiones tónico-clónicas y
en la TAC se evidencia lesión sugestiva de toxoplasmosis vs. tuberculoma. LCR
con tinta china negativa, neurovirus y micológico negativos. Cultivo para
micobacterias negativo
Por bicitopenia crónica se realiza PAMO con
hallazgo de micobacterias en MO
Discusión: La diseminación hematógena de la TBC puede
cursar con shock séptico y falla orgánica múltiple. La patogenia puede estar relacionada
con factores epidemiológicos y genéticos del huésped. La enfermedad diseminada
en HIV se observa hasta un 38% y puede cursar con progresión rápida de
infiltrados pulmonares difusos, insuficiencia respiratoria aguda y CID. Se han
descripto linfadenopatías mediastínicas y abdominales; y abscesos en páncreas,
próstata, bazo, SNC y otras localizaciones.
Conclusión: Es importante considerar la TBC como causa de
shock séptico en inmunocomprometidos que refieren síntomas prolongados antes
del ingreso, cultivos negativos y falta de respuesta a la terapia antibiótica
estándar. A pesar de las mejoras en el diagnóstico, con frecuencia se
diagnostica post mortem.

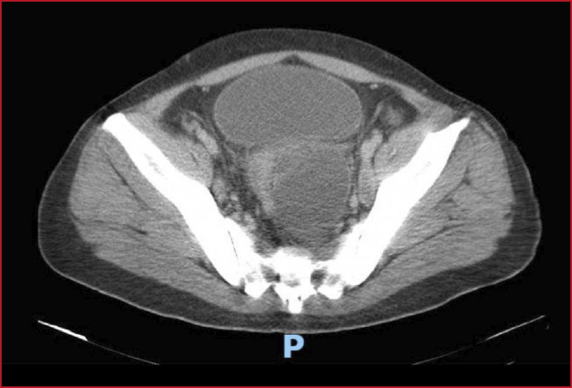
CV Dominguez(1), N
Chacon(2), P Saul(2), Y Lamberto(2), S Caceres(2), MDLM Nano(2), E Cortez(2), Y
Huarachi(2), L Doldan(2), C Vargas(1), JJ Videla(2), R Gregori Sabelli(2), V
Chediack(2), E Cunto(2)
(1) Muñiz. (2) Hospital Muñiz
La terapia de oxigenación hiperbárica (TOHB)
combina hiperoxia e hiperbaria que aumenta el oxígeno disuelto en plasma,
elevando su aporte en tejidos hipóxicos. Los efectos principales incluyen
aceleración en la cicatrización de heridas, efecto antimicrobiano,
angiogénesis, osteogénesis, aumento de síntesis de colágeno, regulación de
respuesta inflamatoria e inmunomodulación. Su utilidad ha sido demostrada en
infecciones graves de partes blandas, pie diabético, úlceras crónicas
vasculares, injertos comprometidos,etc. Se presenta el caso por su complejidad,
evolución prolongada y resultados favorables.
Caso: Mujer,19 años. Obesidad grado 2.
Politraumatismo de tránsito, con avulsión de piel y tejido celular subcutaneo
en muslo izquierdo observándose separación de 2/3 de la circunferencia, desde
región inguinal hasta región pedia, se realizó toilette lavado y cierre
primario en región inguinal, observándose placa necrótica extendida, en cara
anterior de muslo hasta rodilla con flictenas (Fig. 1 A y
B).Tratamiento:ampicilina-sulbactam-clindamicina y TOHB a 1,45 atmósferas.
Evoluciona a los 7 días séptica, secreción purulenta en lesion y febril
persistente:se realiza resección de tejidos desvitalizados y cultivo con
aislamiento de Klebsiella pneumoniae con carbapenemasas, inició
fosfomicina-meropenem, toilettes cada 48 horas y diariamente con TOHB. Luego en
la lesión se aisla Acinetobacter baumanni, sensible a colistín,
intermedio a minociclina, completando tratamiento con colistín. Al día 50 se realiza
autoinjerto de cara anterior de muslo (Fig. 2 C).Se completan 43 sesiones de
TOHB a 1,45 atmósferas de 90 minutos cada una, con cierre completo de injerto
(Fig. D).Evolución favorable y alta
Discusión: Se presenta un caso de lesión grave de partes
blandas e infección por bacterias resistentes con TOHB como coadyuvante
asociado a debridamiento quirúrgico con resultados favorables, con formación de
tejido de granulación y potenciación del efecto antibacteriano. En la paciente
descripta no se observaron complicaciones ni eventos adversos relacionados con
el TOHB aplicada.
Conclusión: La TOHB ampliamente usada como terapia
primaria y coadyuvante para lesiones graves de partes blandas, infecciones y
complicación de injerto. Mejoran los resultados administrada tempranamente.
Sugerimos su uso cuando esté accesible; su seguridad, disponibilidad en
crecimiento y efectividad la transforman en una opción complementaria útil en
heridas graves con compromiso vital, infecciones y defectos de cierre de
injertos, como ocurrió en la paciente presentada.
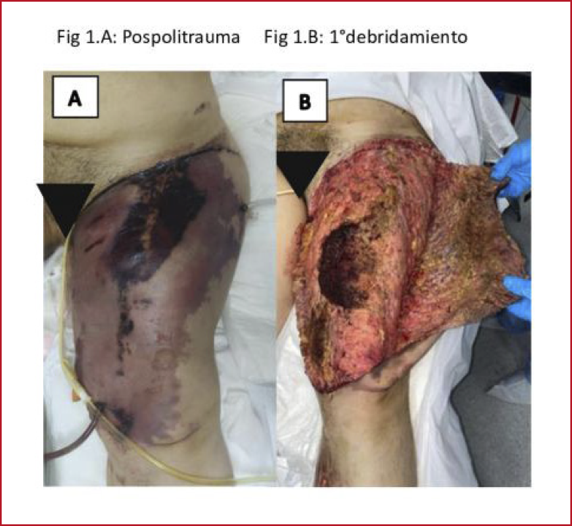
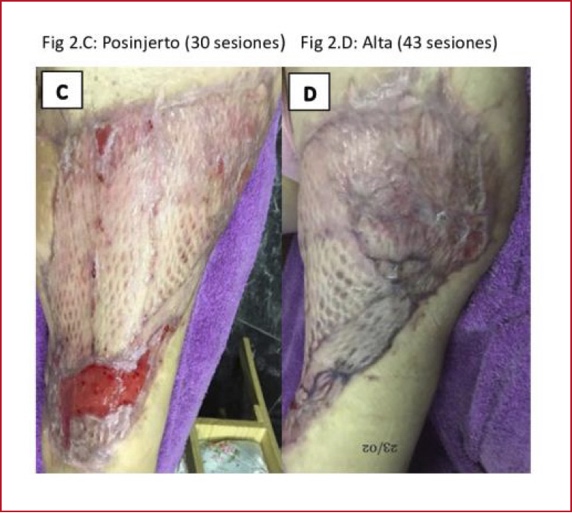
KA Castro Leon(1), L
Uranga(1), R Ligarda(1), L Gallardo(1), S Zidarich(1)
(1) Hospital Italiano De Córdoba
Introducción: La desvinculación de la Ventilación Mecánica
Invasiva constituye un desafío en las unidades de cuidados intensivos. En este
contexto la medición de la excursión diafragmática puede ser útil como
predictor del desenlace de este proceso.
Objetivos: Evaluar la capacidad de la medición
ecográfica de la excursión diafragmática, para predecir el resultado de
extubación de pacientes en ventilación mecánica.
Materiales y Métodos: Realizamos un estudio prospectivo,
observacional, en una unidad de cuidados intensivos de alta complejidad de
Córdoba entre 2021 y 2022. Se incluyó pacientes adultos en ventilación mecánica
invasiva por más de 48 horas que cumplían criterios clínicos de desconexión. El
comienzo de una prueba de ventilación espontánea (SBT) fue decidido por el
equipo médico tratante. Un solo médico investigador realizó la medición
ecográfica de la excursión diafragmática al finalizar los 30 minutos de la SBT
con transductor convexo (FIGURA 1). Se evaluaron conjuntamente otros índices
predictores como parte de la evaluación de rutina. Definimos como extubación
fallida la necesidad de reintubación dentro de las 48 horas.
Resultados: Se analizaron datos de 30 pacientes (60%
mujeres, 40% hombres). El promedio de días de ARM fue de 9,5 ± 9 y de días en
UTI fue de 15 ± 11. La tasa de falla en la extubación fue del 33%, al igual que
la tasa de mortalidad general. El 47% de los pacientes (n=14) presentó una
excursión diafragmática ≤1,5 cm, en este grupo el 72% presentó fracaso en la
extubación, lo cual tuvo una asociación estadísticamente significativa
(p<0,0001), con una sensibilidad del 80% y una especificidad del 100%. Los
pacientes con excursión diafragmática >1,5 cm tuvieron menos días promedio
en ventilación mecánica en comparación con aquellos con valores <1,5 cm.
Estas diferencias fueron estadísticamente significativas (p=0,0051). (Tabla 1)
Conclusiones: Nuestro estudio presentó valores similares a
los encontrados en la literatura. La ecografía de la excursión diafragmática es
una herramienta prometedora, no invasiva y costo efectivo para predecir
resultados de extubación. Tiene mayor capacidad predictiva que otros índices
usados en la práctica diaria. Se recomienda combinar mediciones clínicas y
ecográficas para detectar mejor a pacientes en riesgo de falla en la
extubación.
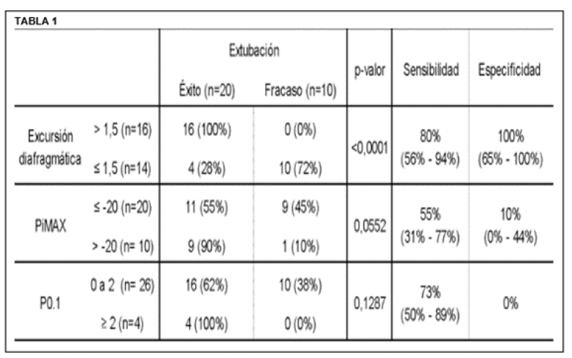

L Bujan Molins(1), M
Durand(1), C Lockhart(1), S Villarroel(1), J González Anaya(1), L Navarro(1), I
Fernández Ceballos(1), M Las Heras(1), I Carboni Bisso(1)
(1) Hospital Italiano De Buenos Aires
Introducción: La indicación de ECMO se ha utilizado en el
soporte de pacientes con distintos escenarios críticos. El objetivo de este
estudio fue analizar la experiencia de ECMO durante 12 años en Argentina,
describiendo las características clínicas de los pacientes, indicaciones y
mortalidad asociada.
Método: Análisis retrospectivo de 117 pacientes que
recibieron ECMO en un hospital de alta complejidad de la ciudad de Buenos Aires
entre 01-2011 y 06-2023. Se recopilaron datos demográficos, características
clínicas, comorbilidades y causas de indicación de ECMO, duración del soporte y
resultados clínicos. Se utilizó un enfoque estadístico descriptivo para resumir
los hallazgos.
Resultados: Las principales causas de indicación de ECMO
fueron trasplante bipulmonar (33,3%), trasplante unipulmonar (14,5%), SDRA
(22,2%), SDRA por COVID-19 (23,1%) y otras causas (6,8%). Figura 1.
La mortalidad total fue del 39%, lo que
representa 46 pacientes fallecidos. Se pueden observar dos principales
indicaciones: el manejo postoperatorio de trasplante pulmonar y el tratamiento
de casos refractarios de SDRA, siendo este último la indicación más frecuente.
Al analizar la mortalidad en pacientes con SDRA, se encontró una tasa total del
51%, siendo más alta en el subgrupo de pacientes sin COVID-19 (58% versus 44%,
respectivamente). En cuanto a los pacientes sometidos a trasplante pulmonar, la
mortalidad fue del 30%, observándose una mayor tasa de mortalidad en los
trasplantes unipulmonares en comparación con los trasplantes bipulmonares (41%
versus 26%)..
Conclusión: El desarrollo de un programa de ECMO en una
unidad cuidados intensivos de adultos surge con el objetivo de garantizar un
soporte adecuado en aquellos pacientes con insuficiencia respiratoria
hipoxémica refractaria a tratamiento convencional, tanto en SDRA como en el
perioperatorio de trasplante pulmonar; a partir de nuestra experiencia hasta el
momento hemos logrado valor de
una sobrevida global del 61% similares e
incluso superiores a los reportados en la literatura. Si bien este estudio
tiene limitaciones inherentes, como su naturaleza retrospectiva, unicentrica,
el tamaño de la muestra, la heterogeneidad de los pacientes y las distintas
patologías; resulta necesario destacar que es la primera serie de casos
reportada de esta índole en terapia intensiva en Argentina.
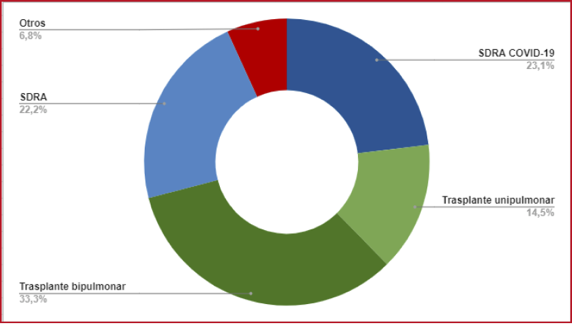
ML Morales(1), L
Ruarte(1), M Garcia(1), P Taborda(1), J Ortega(1), A Quinteros(1), S Rojas(1),
C Ferreyra(1), D Carranza(1), N Bonetto(1), S Carrizo(1), J Celia(1), M
Ruiz(1), M Buemo(1)
(1) Regional Victor Sanguinetti
Introducción: Reconocer los pacientes graves y predecir cuáles
tienen mayores probabilidades
de fallecer, es uno de los desafíos más
difíciles de la atención médica, para ello se han creado
y validado scores de valoración global del
estado de gravedad; el APACHE II (Acute Physiology and Chronic Health
Evaluation) es utilizado internacionalmente en las unidades de Terapia
Intensiva (UTI)1. La comparación entre la mortalidad observada y la esperada,
es decir, razón de mortalidad estandarizada (RME), es un indicador de calidad
de resultados de la atención médica.
Objetivo General: Determinar la mortalidad esperada según
APACHE II y la observada durante el 2022.
Objetivos Específicos: Cuantificar ingresos y egresos en la UTI
durante el año 2022. Determinar el APACHE II promedio de los ingresos y
fallecidos. Medir sexo, edad, días de estadía hospitalaria y asistencia
ventilatoria mecánica (AVM) de los fallecidos.
Métodos: Se realizó un estudio descriptivo,
retrospectivo y transversal, los datos se obtuvieron del sistema SATIQ.
Variables analizadas: edad, sexo, total de ingresos, motivo de ingreso, estadía
en UTI, días AVM, mortalidad y APACHE II.
Criterios de inclusión: mayores 15 años con
permanencia mayor de 24 horas en UTI.
Resultados: El total de ingresos fue 336, 242 fueron
dados de alta y 94 fallecieron. El APACHE II promedio fue 18,79, con una
mortalidad esperada de 28,72 y mortalidad observada de 24,53. Razón de
mortalidad estandarizada 0,85.
De los fallecidos el promedio de días de
internación fue 7 y de AVM 5. La edad media 63 años; 61 masculinos y 33
femeninos. El motivo de ingreso fue medico (71), neurológico (12), quirúrgico
(7) y trauma (4). El APACHE II promedio fue de 26.
Conclusión: El APACHE II como predictor de mortalidad la
sobreestimo, RME es menor a 1, indicando que el riesgo de morir fue inferior en
la población observada que lo esperado.
La puntuación de dicho score se obtiene
dentro de las primeras 24 horas de ingreso y no contempla posibles
complicaciones que se desarrollan luego el ingreso y que pueden cambiar el
pronóstico inicial.
Es necesario considerar que el estado clínico
de un paciente crítico es altamente dinámico y difícilmente pronosticable.

JA Garcia Urrutia
Inchaustegui(1), F Puzzo(1), JP Gómez(1), S Cagide(1), G Poggioli(1), L
Yetman(1), M Perez Tevez(1), L Diaz-ballve(1)
(1) Hospital Cuenca Alta De Cañuelas
Objetivo: Analizar la asociación entre la mortalidad y
el ratio ventilatorio en distintos días de ventilación mecánica en pacientes
ingresados a la unidad de cuidados intensivos de un hospital público.
Introducción: El ratio ventilatorio (RV), es un índice
simple de evaluación a lado de la cama del deterioro de la eficiencia de la
ventilación. Se ha demostrado que el RV se asocia positivamente con el espacio
muerto, es un predictor independiente de mortalidad en la UCI en pacientes con
SDRA, y en los últimos años es una herramienta clínicamente útil para evaluar
la alteración de la ventilación.
Materiales y métodos: Se realizó un estudio analítico transversal
con datos de carácter retrospectivo de tipo serie de casos entre los meses de
agosto de 2021 y septiembre de 2022.
Mediciones y principales resultados: Un total de 150 pacientes fueron incluidos.
La media de edad de 50.3 años, siendo los hombres el género preponderante de
esta muestra con un 69.9%. El motivo de ingreso del tipo neurológico predominó
con un 40.7%. La mediana de días de AVM fue de 6 días. Respecto a los
antecedentes patológicos, la hipertensión arterial y obesidad fueron los más
frecuentes con un 35.3% y 24.7% respectivamente, con una mortalidad total en
esta muestra de 54.7%.
La relación entre mortalidad y la media del
VR en el día 1 fue mayor (1.70 ± 0.78) para los pacientes que fallecieron (p =
0.05). No se presentó significancia estadística para los demás días de VM.
Las características de la muestra se observan
en la tabla 1 y la relación entre la mortalidad y el RV según el día de VM se
presentan en la tabla 2.
Conclusión: El RV es un índice simple de evaluación a
lado de la cama del deterioro de la eficiencia de la ventilación.
En esta serie de casos, un RV más elevado
obtenido el día 1 de VM se asoció de manera significativa con la mortalidad en
la UTI en este grupo de pacientes.
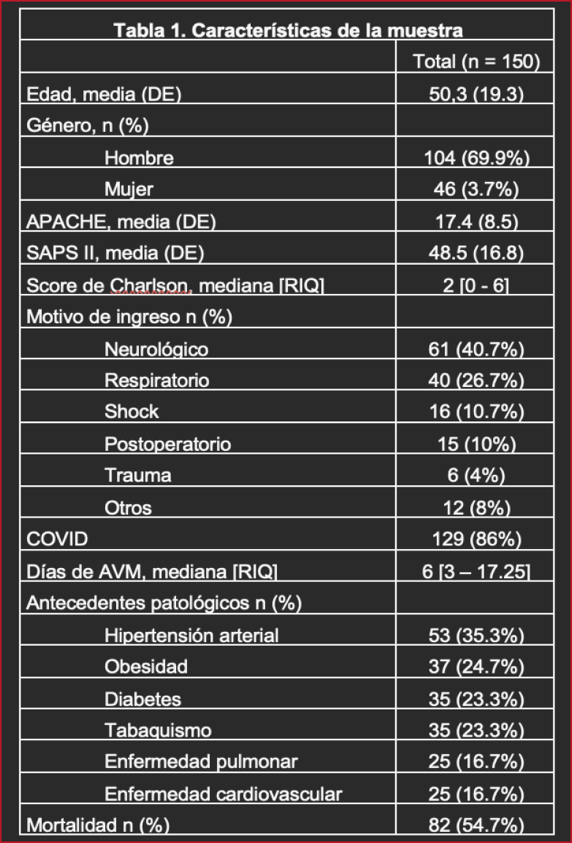

I Fernandez
Ceballos(1), J Gonzalez Anaya(1), L Navarro Rey(1), E Steinberg(1), L Bujan(1),
I Carboni Bisso(1), M Las Heras(1), M Madorno(2), G Tusman(3)
(1) Hospital Italiano De Buenos Aires. (2)
Mbmed. (3) Hospital Privado De La Comunidad
Introducción; La humidificación pasiva en pacientes en
ventilación mecánica invasiva (VMi) tiene como objetivo otorgar un gas con un
temperatura y humedad relativa de forma similar al generado durante la
respiración normal.
Esto implica la utilización sistemas de
humidificación (HME) que aumenta el espacio muerto (VD) instrumental, el cual
podría generar hipoventilación alveolar. La compensación con volúmen o
frecuencia respiratoria (FR) del mismo es controversial.
Método: Serie de casos de 5 pacientes. Se realizaron
mediciones de capnografía volumétrica (Vcap), mecánica ventilatoria y
gasometría arterial en pacientes en VMi y sedación profunda. Se realizaron
mediciones en 4 escenarios: Sin HME, con HME, compensado el VD con volumen, y
compensación con FR.
Resultado: La utilización de HME (50 ml de VD
instrumental) produjo una disminución del volumen tidal alveolar (VTalv) de
49,5 ml, secundario a un aumento de 34,6 ml del VD de la vía aérea (VDaw). Esto
se tradujo en disminución del 8,6% de la eliminación de CO2 (VCO2min) y aumento
de la PCO2 arterial (2,62 mmhg), evidenciando hipoventilación alveolar. Al
compensar el VD instrumental con volumen y frecuencia se tradujo en aumento del
VTalv (55,1 y 29,5 ml respectivamente), VCO2min (12,8 y 17,5% respectivamente)
y disminución de la PCO2 (2,3 y 1,1 mmhg respectivamente) como consecuencia de
aumento de la ventilación alveolar, sin cambios relevantes en el VDaw.
La PO2 disminuyó 4,76 mmhg al colocar el HME,
mientras que el aumentar el VT y FR aumentó 5 y 10,8 mmhg la misma..
La estrategia de compensar el VD instrumental
con VT aumentó 0,64 puntos el deltaP y 1,3 el mechanical power (MP), mientras
que el incremento de la FR aumentó 0,52 puntos el DP y aumentó 1,4 el MP
Conclusión: La utilización de HME pasivo se traduce en
una hipoventilación alveolar a expensas de aumento del espacio muerto
instrumental, sin impacto relevante en la PCO2 y PO2 arterial. Su compensación
con volumen o FR se asocia a un leve aumento del delta P y MP.
0278 MUCORMICOSIS
RINO-ORBITO-CEREBRAL INFECCION
OPORTUNISTA EN PACIENTES INMUNODEFICIENTES
FC Carrizo(1), MADV
Ruiz(1), M Corona(1), CM Sotelo(1), R Retambay(1), G Bohuid(1), N Saragusti(1),
N Llanes(1), A Vides(1), J Maidana(1), R Reinoso(1)
(1) Hospital San Bernardo
Introducción: La mucormicosis es una micosis oportunista
infrecuente, potencialmente mortal que afecta generalmente a paciente con
comorbilidades subyacentes que comprometen la función del sistema inmunitario.
Con un enfoque multifacético, que incluye la eliminación de los factores
predisponentes, desbridamiento quirúrgico agresivo y la terapia antifúngica
eficaz, fundamental para mejorar la supervivencia del paciente.
Caso clínico: Paciente Masculino de 37 años con
antecedentes de Hepatopatía Crónica, HTA, obesidad mórbida y alcoholismo
severo. Ingresa por “forúnculo” en mucosa nasal asociado a dolor urente ocular
izquierdo y sensación febril de 48 hs de evolución, recibe tratamiento
antibiótico vía oral, 24 horas posterior por mala evolución, se decide
internación al examen físico lucido febril con edema periorbitario bipalpebral,
lesión hiperpigmentada en paladar duro de rápida evolución, se realiza cultivos
y por alta sospecha clínica de mucormicosis, inicia Anfotericina B.
Intercurre con crisis convulsivas y posterior
alteración del sensorio, se vincula a ARM. Se realiza TAC de Cerebro
infiltración de senos paranasales, esfenoidales y maxilar izquierdo, sin lesión
parenquimatosa aguda. Complica con anisocoria, induración facial, edema y
aumento temperatura local, valorado por cirugía de cabeza y cuello se realiza
Toilette con enucleación de ojo izquierdo y toma de muestra, se observan hifas
típicas de mucorales Rizhopus en directo.
Paciente en shock séptico, falla
multiorgánica, en Hemodiálisis, posterior PCR y óbito.
Discusión: La mucormicosis es una enfermedad aguda, se
caracteriza por un curso rápidamente progresivo, angioinvasion y destrucción
grave de tejidos, con presentación clínica variable que depende del estado
inmunitario del paciente, si el índice de sospecha es elevado el inicio
inmediato de antifúngicos tiene un impacto directo en la evolución.
Conclusión: Aun con el reconocimiento clínico temprano,
diagnóstico rápido, conducta quirúrgica y tratamiento antifúngico inmediato. Es
una enfermedad rara agresiva con alta mortalidad que requiere manejo
multidisciplinaria en UCI.

J Verges(1), J
Juri(1), A Goldfand(1), G Souza(1)
(1) Instituto De Trasplante De Caba
Introducción: Los pacientes que requieren ECMO y otras
formas de soporte extracorpóreo tienen un alto riesgo de intercurrir con
complicaciones encefálicas severas de tipo hemorrágico que en algunos casos
pueden evolucionar a la muerte encefálica (ME). El diagnóstico de la misma
puede resultar un desafío en la aplicación del protocolo para la certificación
de muerte bajo criterios neurológicos y la correcta utilización de los métodos
que estudian el flujo sanguíneo encefálico (Método instrumental) establecidos
en el mismo.
Resultados: Se realiza revisión de los principios del
ECMO, la fisiología del intercambio gaseoso y los cambios hemodinámicos que
interfieren, de acuerdo con el tipo de ECMO, en el método instrumental
utilizado para el diagnóstico de ME que demuestre el paro circulatorio cerebral
(PCC) y sea a través del Doppler transcraneano (DTC) o el Doppler transcraneano
codificado por colores (DTCC). Se evaluó la evidencia bibliográfica y
experiencia en casos de operativos de procuración y trasplante de nuestra
jurisdicción en donantes con ECMO.
Conclusión: El protocolo actual de muerte bajo criterios
neurológicos no incluye el cumplimiento de principios específicos para la
evaluación y desarrollo de los métodos que estudian el flujo sanguíneo
encefálico en casos de paciente/potencial donante que se encuentren con ECMO.
La correcta evaluación del tipo de ECMO y la posibilidad de realizar
modificaciones específicas de los parámetros hemodinámicos demostraron no
generar un impedimento en la utilización de dicho método instrumental para la
determinación del PCC.
G Garcia(1), P
Centeno(1), G Otero(1), J Aldana(1), N Leon(1), M Perdomo(1), J Graterol(1), R
Barreiro(1), M Zeytuntsian(1), A Mezza(1), M Mendoza(1), M Ledezma(1), L
Sanabria(1), E Duarte(1)
(1) Hospital Del Bicentenario Esteban
Echeverria
Introducción: El Shock Séptico es un estado de disoxia
tisular. Existen diversos predictores de mortalidad en shock, por ejemplo, el
SOFA, variables metabólicas como el lactato, entre otras. Además, existen un
racional fisiológico entre la saturación en la musculatura esquelética distal y
el estado de hipoxia tisular por alteración en la microcirculación. Esta
tecnología (NIRS), es un método indirecto del transporte y consumo de oxígeno.
Este trabajo correlacionará el NIRS en soleo con los predictores clásicos de
mortalidad y el NIRS en soleo como predictor independiente de mortalidad.
Objetivo: Evaluar el NIRS en soleo como variable
asociada a las variables existentes predictoras de mortalidad y como predictor
de mortalidad independiente en pacientes con Shock Séptico.
Materiales y métodos: Estudio prospectivo, observacional,
longitudinal analítico, realizado en el periodo enero-abril de 2023. Se
incluyeron 21 pacientes adultos en shock séptico a los cuales se les realizo
mediciones dos veces al día durante 48 horas en la región del soleo y región
cortical con la tecnología FORE-SIGHT ELITE, profundidad de penetración de 2.5
cm. Además, se obtuvieron mediciones de score SOFA, lactato, llenado capilar,
po2, sto2, hemoglobina, TAM y dosis de Noradrenalina.
Resultados: De 21 pacientes, 9 evolucionaron al óbito y
12 sobrevivieron a los 28 días. El segmento cortical al día 1 no se
correlacionó con variables predictoras de mortalidad. Por otra parte el NIRS en
soleo se correlacionó con el lactato tanto al día 1 como al día 2 mediante una
regresión logística ( p-value<0,0002) .
Aunque el lactato como predictor de
mortalidad esté relacionado con el NIRS en soleo, este no dió significancias
estadísticas como predictor de mortalidad al día 1, siendo este predictor de
mortalidad al día 2 en adelante, T-test (p-value<0,0053).
Conclusiones: El NIRS en soleo tiene una correlación
negativa con significancia estadística con los niveles de lactato
independientemente del día de medición. El NIRS en soleo como variable
independiente a partir del día 2 tiene una asociación con mortalidad a los 28 días
con significancia estadística. Esta tecnología no invasiva, continua, podría
ser un determinante precoz de hipoperfusión y mortalidad.

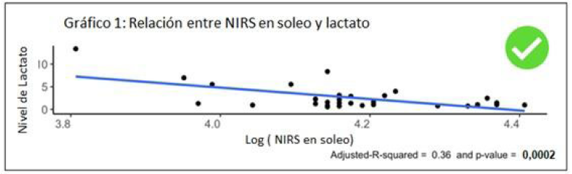
VP Lobo, D Amaya(1),
M Roth(1), M Isa(1), J Pérez Romero(2), R Dilaccio
(1) Clinica Regional Del Sud. (2) Clónica
Regional Del Sud
Introducción: El mini lavado bronco alveolar (mini BAL) es
un procedimiento de obtención de muestras del tracto respiratorio inferior, sin
broncoscópio, que emplea un catéter interno protegido, que se avanza hasta una
posición de enclavamiento. Ahí, se instila un pequeño volumen de agua destilada
estéril, el que posteriormente es aspirado y enviado para su análisis. Se puede
realizar con técnica con circuito cerrado de aspiración (TCCA) o con técnica
con circuito abierto de aspiración (TCAA) de introducción de catéter de lavado
broncoalveolar.
Materiales y Métodos: Se realizó un estudio prospectivo a pacientes
ventilados en UTI de la Clínica Regional del Sud de Río Cuarto, Córdoba,
Argentina, que se encontraban con criterio de NAVM, durante el periodo de enero
a mayo del 2023.
Resultados: El número de pacientes evaluados fueron 42 a
los cuales se realizaron toma de muestra de mini BAL, siendo en forma
equitativa para ambos métodos: TCCA n:21 (50%) y TCAA n:21 (50%). Los
resultados de los cultivos fueron tanto para TC como para TA de 7/21 (17%)
negativo y 14/21 (33%) positivo respectivamente. Sobre el total de los
pacientes las causas de ingreso fueron: NAC grave (38.1%) y gérmenes aislados
E. Coli (11.9%) y St. aereus (11.9%).
Conclusión: La prevalencia de la toma de muestra de
cultivos de minibal con ambas técnicas demuestra que son válidas a la hora de
interpretar los resultados de cultivos. No podemos aportar una sensibilidad y
especificidad de relevancia, ya que la muestra tomada fue pequeña.

![]()
LJ Ojeda Flores(1),
JE Alfonso(2), C Pisarello(2), H álvarez(2), EA Fernandez Da Veiga(2), MR
Sanabria(2)
(1) Hospital Escuela Gral. San Martin. (2)
Cucaicor
Introducción: El trasplante de riñones de donantes
cadavéricos marginales ha demostrado su beneficio en comparación con los
pacientes en diálisis. En nuestra provincia es una causa frecuente de descarte,
lo cual conlleva a ser distribuidos a la lista regional, subregional y/o
nacional prolongando los tiempos de isquemia.
Material y métodos: Estudio observacional, descriptivo,
retrospectivo, llevado a cabo de enero 2019 a 2022. Se incluyeron donantes
>60 años o bien >50 años con los siguientes criterios: Historia previa de
Hipertensión arterial, Creatinina >1.5 mg/dl, causa de muerte
cardiovascular. Criterios de exclusión: riñones ablacionado y no implantado. El
análisis estadístico se llevo a cabo con el programa SPSS 25.
Resultados: Se han analizado 28 trasplantes renales de
donantes cadavéricos marginales. La mediana de edad del donante fue de 63 años.
El sexo femenino representó el 56,3%. El 81,3% tenían hipertensión arterial. La
causa más frecuente de muerte encefálica fue el ACV hemorrágico (68.8%).
Mediana de creatinina de ingreso 1.10 mg/dL, mediana Score Remuzzi 2 puntos.
Mediana de edad de 65 años para receptores de RI y de 62 años para receptores
de RD. El TIF fue de 16 horas para el RI y 17 horas para el RD. El 27% se
asignaron en la región, el 44% en la subregión y el 29% a nivel nacional. En el
análisis por Kaplan-Meier la media de sobrevida al año del injerto renal fue de
341 días y la media de sobrevida de los pacientes trasplantado de 291 días.
Discusión: En nuestro primer análisis observamos que, el
93% de los injertos renales eran funcionantes al año, con una sobrevida del 79%
para pacientes trasplantados.
Conclusiones: Nuestro estudio evidencia el beneficio del
trasplante renal con donantes cadavéricos marginales.

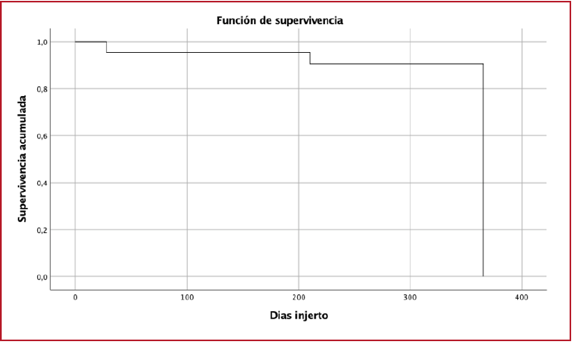
G Ynsfran(1), N
Lemos(1), AL Fernández(2)
(1) Trinidad Ramos Mejía. (2) Sati
Objetivo: Evaluar el conocimiento de enfermería sobre
los puntajes TISS28 (Simplified Therapeutic Intervention Score System) y NAS
(Nursing Activities Score).
Introducción: La medición de carga de trabajo en enfermería
es crucial para asignar adecuadamente los recursos y mejorar la calidad de
atención en las UCIs. Los puntajes TISS28 y NAS se utilizan a nivel mundial con
ese propósito. Sin embargo, no existen aún estudios nacionales multicéntricos
que los evalúen. Considerando la importancia del rol de enfermería en el
sistema de salud, es fundamental promover su conocimiento.
Métodos: Entrevistas personales estructuradas entre
abril y mayo de 2023 al personal de una UCI Privada bonaerense. Se consultó
sobre otros métodos de evaluación y el interés en capacitaciones adicionales.
También sobre la formación profesional.
Resultados: Total 54 camas: 32 críticas, 16 UCO y 6
Hemodinamia. El equipo incluye 100 profesionales, contando supervisores y
enfermeros jefes. Muestra no probabilístia de 18 enfermeros de diferentes
turnos. La mayoría son mujeres y la edad oscila entre 30 y 60 años. El 55.5% de
la muestra tiene formación profesional, del cual el 60% cursó en SATI. Del
total, 10 profesionales (44%) tenían conocimiento del TISS28, y sólo 2 (11%)
del NAS. Se mencionaron otros métodos de evaluación como CPOT, Glasgow, RASS y
EVA.
Discusión: Aunque TISS28 es reconocido por su eficacia
en la medición de la carga de trabajo y la gravedad de los pacientes, los
resultados revelan un conocimiento inadecuado incluso entre los profesionales
con formación. Esto puede atribuirse a deficiencias en la educación,
desconocimiento en los niveles ejecutivos y problemas en la asignación de
recursos. Por otro lado, los profesionales mostraron buena disposición para
aprender sobre los puntajes consultados.
Conclusión: Se observó bajo nivel de conocimiento sobre
los puntajes utilizados para medir la gestión de recursos humanos en enfermería
en la UCI. Se requiere una evaluación nacional y mejores estrategias de
capacitación en todos los niveles de formación. Además, promover el uso de
estos puntajes como parte de los procedimientos estándar en todas las
instituciones de salud. Mejorar el conocimiento y uso de estos puntajes
beneficiará la gestión eficiente de la enfermería y la salud de los pacientes.
P Sanchez(1), A
Lugo(1), M Turino(1), A Aller(1), M Capriles(1), Carballo Orozco, R (1), Ragazzolli, M (1), W Argana(1), M Prieto(2),
C Garbasz(1), F Costa(1), L Macchiavello(1), C Barrios(1), F Nitto(1), A
Simino(1), L Fernando(1), C Balasini(1)
(1) Pirovano. (2) Malbran
Introducción: La neumonía grave de la comunidad por
Legionella pneumophila es un diagnóstico pocas veces sospechado cuando se
encuentra fuera de un brote.
Caso clínico: Paciente masculino de 37 años de edad,
tabaquista, del partido de San Martín y trabajaba de repartidor.
Consulta 3 días de fiebre persistente, tos,
disnea progresiva, vómitos y deterioro del sensorio. Por insuficiencia
respiratoria e hipoxemia requiere ventilación mecánica y evoluciona con shock.
TAC consolidación multilobar hemitórax
izquierdo con áreas en vidrio esmerilado. Se cubre empíricamente con ampicilina
sulbactam + claritromicina.
Dengue, SARS CoV-2, panel viral y HIV
negativo, hemocultivos negativos.
Aspirado traqueal por paneles sindrómicos PCR
multiplex (filmarray) diagnóstico de L. pneumophila por lo que se rota esquema
a levofloxacina Paciente evoluciona con falla respiratoria, hemodinámica (NA
0.5 g/k/m), renal (diálisis) y hepática. Fallece al 6to día de internación.
Posteriormente se recibe resultado de orina para Legionella positivo
Discusión: La enfermedad de los legionarios es un
importante problema de salud pública particularmente por su frecuente
presentación en forma de brotes y por su letalidad. Son más frecuentes entre
adultos >50 años, hombres, fumadores y huéspedes inmunocomprometidos o EPOC.
Es una enfermedad transmitida por inhalación de aerosoles provenientes de
fuentes de agua contaminada
La enfermedad del legionario se manifiesta
como una neumonía y se caracteriza por fiebre, tos con o sin dolor torácico y
dificultad respiratoria progresiva. Otros síntomas: escalofríos, cefalea,
mialgias, manifestaciones gastrointestinales, compromiso del SNC (delirio y
confusión) y manifestaciones renales. Sin tratamiento, los síntomas
pueden empeorar rápidamente llevando a
insuficiencia respiratoria, shock, daño multiorgánico y muerte. La tasa global
de letalidad es del 10%, en los casos asociados al cuidado de la salud 25%.
El retraso en el diagnóstico y en la
administración de un tratamiento antibiótico adecuado, la edad avanzada y la
presencia de enfermedades concomitantes son factores pronósticos de mortalidad
por legionelosis
Conclusión: Menos del 30% de las neumonías graves son por
gérmenes atípicos.
El diagnóstico de Legionella por paneles sindrómicos
permitió adecuar el tratamiento a las 24 hs de ingreso al hospital. A pesar de
los cual, el paciente evolucionó con falla orgánica múltiple, falleciendo por
hipoxemia refractaria.
0285 Sedación inhalatoria en
terapia intensiva: comparación de costos
con sedación tradicional
G Vecchio(1), C
Discepola(1), L Navarro(1), J Gonzalez Anaya(1), I Fernandez Ceballos(1), I
Carboni Bisso(1), M Las Heras(1)
(1) Hospital Italiano De Buenos Aires
Introducción: Las pautas actuales de sedación en las
Unidades de Cuidados Intensivos (UCI) se basan principalmente en el uso de
agentes intravenosos. Como opción mas reciente en éste ámbito, se cuenta con la
opción en casos seleccionados de utilizar sedantes inhalatorios (SI). El
objetivo de este estudio fue comparar los costos de medicación y materiales
biomédicos de ambas modalidades de sedación.
Métodos: Estudio retrospectivo, observacional, de
antes y después, unicéntrico desarrollado en la UCI adultos de un hospital de
alta complejidad de la Ciudad de Buenos Aires. Se incluyeron todos los
pacientes que recibieron SI entre junio de 2022 y junio de 2023 por al menos 24
horas. Se compararon los costos hospitalarios directos (sedantes, analgesicos,
relajantes musculares, inotropicos, y materiales biomedicos) de las últimas 24
horas (previo al cambio de modalidad) que el paciente recibió sedación intravenosa
con los de las primeras 24 horas de sedación inhalatoria, Para tal fin se tomó
información de la Historia Clínica Electrónica y el Sistema de Administración
de Farmacia
Resultados: Durante el período de estudio, cuatro
pacientes recibieron sevoflurano mediante un dispositivo de inhalación
específico por al menos 24 horas. Los costos directos por día en esos pacientes
se incrementaron en un promedio de un 35,65 % (tomando los precios de
referencia del mercado argentino mayo 2023 de los medicamentos y materiales
utilizados) al pasar de sedación EV a SI
Conclusiones: Los costos directos de implementar sedación
inhalatoria muestran un incremento comparados con la sedación inhalatoria. Esto
se debe principalmente a un costo mayor del sedante inhalatorio (sevoflurane)
comparado con sedantes tradicionales (midazolam) y del material biomedico
especifico (filtro, jeringa, linea de monitorización, dispositivo Sedaconda®)
necesario para administrar sedantes inhalatorios en una UCI. Son necesarios
estudios de costos totales que comparen ademas los dias libres de delirium,
días de AVM y estancia en UCI para sacar mas conclusiones.
G Vecchio(1)
(1) Hospital Italiano De Buenos Aires
Introducción: Las reacciones adversas a medicamentos (RAM) graves
son las que amenazan la vida, provocan hospitalización, incapacidad o la
muerte. El análisis de las RAM que ocasionan ingresos a UCI permite detectar
eventos prevenibles. Su reporte al sistema nacional de farmacovigilancia
permite caracterizar el perfil de seguridad, especialmente de nuevos fármacos
Objetivos: Cuantificar la proporción de ingresos a UCI
interpretados como causados por una RAM.
Determinar su causalidad
Describir grupos terapèuticos implicados
Identificar factores prevenibles
Comparar el número de reportes de RAM a la
autoridad sanitaria en mismo periodo del año anterior
Materiales y métodos: Durante 3 meses un farmacéutico clínico,
relevó el motivo de ingreso a la UCI adultos, registrando todos aquellos casos
en los que se consideró que el causante estarìa relacionado con una RAM
Se aplicó el Algoritmo de Naranjo para
asignar causalidad, clasificándolos como dudoso, posible, probable o definido.
Se clasificaron los fármacos involucrados
según grupo terapéutico.
Resultados: En el período relevado, de 470 ingresos a la
UCI, 12 (2,55%) estuvieron relacionados a RAM con causalidad clasificada como
probable.
De los ingresos a UCI causados por RAM, un
50% estuvo relacionado al grupo terapéutico Anticoagulantes. Se identificó como
factor prevenible la necesidad de mayores controles de RIN en los pacientes
involucrados.
En 2do lugar se encuentran como causantes los
anticuerpos monoclonales
Se realizaron 12 reportes a través del
sistema de Farmacovigilancia de ANMAT, representando un incremento con respecto
al año anterior que se había realizado solo 1.
Conclusiones: El relevamiento por parte de un farmacéutico
clínico de los ingresos a UCI por RAM permite caracterizarlos, detectar
factores prevenibles y tomar medidas proactivas al respecto,
Los anticoagulantes son el grupo terapéutico
con mayor incidencia de RAM graves que causan internación en UCI, y en muchos
casos la severidad del evento podría haber sido menor con controles de
laboratorio y ajuste de dosis.
Los anticuerpos monoclonales presentan una
incidencia importante, y por tratarse de fármacos. relativamente nuevos en el
mercado, es fundamental su reporte a autoridades nacionales e internacionales
para caracterizar su perfil de seguridad.
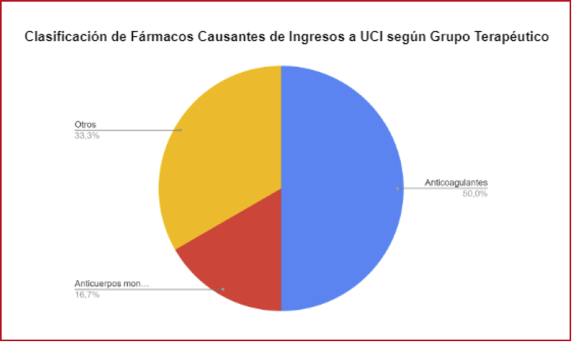
0287 Incidencia de complicaciones
de broncoscopista expertos versus broncoscopistas en formación
J Gonzalez Anaya(1),
L Navarro Rey(1), I Fernandez Ceballos(1), I Carboni Bisso(1), M Raices(1), J
Montagne(1), A Dietrich(1), D Smith(1), M Las Heras(1)
(1) Italiano
Introducción: Se ha observado que la broncoscopia en
pacientes críticos tiene una baja tasa de complicaciones cuando es realizada
por personal entrenado. Sin embargo, la incidencia de complicaciones en médicos
en formación aún no está claramente establecida.
Método: Se realizó un estudio retrospectivo y
descriptivo en el Hospital Italiano de Buenos Aires, durante el período de
junio de 2018 a julio de 2023. El estudio incluyó broncoscopias realizadas en
pacientes mayores de 18 años en la Unidad de Terapia Intensiva. Estos
procedimientos fueron realizados por especialistas en neumología
intervencionista o por médicos en formación bajo supervisión de un experto
broncoscopista. Se compararon los resultados de estos dos grupos.
Resultados: Se llevaron a cabo un total de 884
broncoscopias, de las cuales 226 fueron realizadas por especialistas y 658 por
médicos en formación. El 58% de los pacientes eran hombres, con una mediana de
edad de 61 años y una puntuación APACHE II de 14. El 85% de los pacientes se
encontraban bajo ventilación mecánica al momento del procedimiento.
El procedimiento más común fue la confección
de traqueostomía, representando el 33% de los casos, seguido de la evaluación
de la vía aérea con un 26%. Los especialistas tuvieron una tasa de
complicaciones del 17%, siendo la hipoxemia la más frecuente. Los médicos en
formación presentaron una tasa de complicaciones del 9.6% en un total de 658
procedimientos, y también la hipoxemia fue la complicación más común en este
grupo. La mortalidad asociada a los procedimientos fue de 0.11%.
Conclusión: En conclusión, la broncoscopia se utiliza
principalmente para la confección de traqueostomías. La tasa de complicaciones
fue baja, siendo la hipoxemia la más común, seguida de sangrado menor e
hipotensión arterial, con una tasa de mortalidad similar a la reportada en la
literatura. Se observaron más complicaciones en el grupo de especialistas,
posiblemente debido a que realizan procedimientos de mayor riesgo.
L Morales(1), P
Pahnke(1), J Brito(1), M Montenegro(1), G Capdevila(1), V Bigi(1), A Ramirez(1)
(1) Hospital Municipal De Urgencias
El traumatismo craneoencefálico (TCE) es una
de las principales causas de mortalidad y discapacidad en el mundo, con una
alta incidencia. En nuestra institución corresponde al 30% de los ingresos. Se
define como una alteración en la función cerebral, o la evidencia de una
patología cerebral, causada por una fuerza externa. Numerosas clasificaciones,
como la Escala de Glasgow (GCS) o la Brain Injury Guidelines (BIG), buscan
adecuar el tratamiento para evitar la lesión cerebral secundaria. Es rutinaria
la realización de una neuroimagen de control y la interconsulta con el
especialista en neurocirugía, a pesar de que el traumatismo sea leve sin
alteraciones en el examen neurológico, por lo que surge la necesidad de evaluar
si es realmente necesario.
El presente es un estudio observacional,
retrospectivo, descriptivo realizado en el Hospital Municipal de Urgencias de
la ciudad de Córdoba, provincia de Córdoba, Argentina, comprendiendo desde el 1
de enero de 2022 al 31 de diciembre de 2022, que incluye a todos aquellos
pacientes mayores de 15 años, que ingresaron por TCE con hallazgos positivos en
la tomografía de ingreso.
El sexo predominante fue el masculino
(79.70%), en una relación 4:1, siendo más frecuente el mecanismo contuso
(94.06%). En mayor cuantía los traumatismos fueron leves (40.10%), siendo la
lesión más frecuente la fractura de cráneo (51.86%) y la hemorragia
subaracnoidea (49.38%). Los pacientes del grupo BIG 1 no requirieron
intervención quirúrgica. Todos los pacientes recibieron una tomografía cerebro
control, no existiendo cambios significativos en aquellos pacientes
pertenecientes al grupo BIG 1.
Nuestra población se ajusta a la
epidemiología mundial en cuanto a sexo, edad y mecanismo lesional. La muestra
analizada no refleja la relación estimada por la literatura entre TEC leve,
moderado y grave, probablemente por ser una muestra sesgada al ser admisiones
en un área crítica. El grupo BIG 1, al igual que en la bibliografía, no
presentó complicaciones ni desmejoría en la neuroimagen de control.
El protocolo BIG, al menos en los casos leves
analizados, podría haber sido implementado sin existir diferencia en el
desenlace, pero disminuyendo costos, acortando tiempos de internación y
disminuyendo la exposición del paciente a radiación.
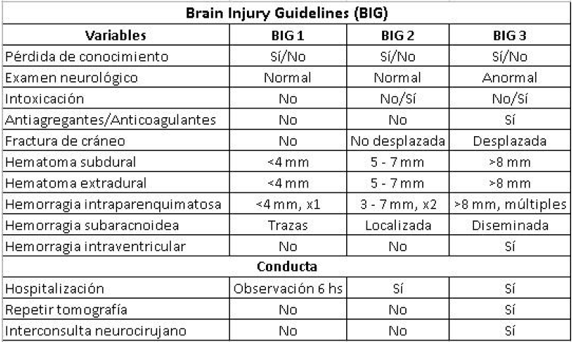
LSN Gamarra(1), HJM
Alvarez(1), JE Alfonso(1), C Pisarello(1), VD Gimenez Duarte(1), JM Martinez
Aquino(1), J Bernachea(1), EG Milella(1), M Mosqueda(1), LC Salinas Figuerero(1),
EY Benitez(1), LJ Ojeda Flores(1), CS Mizdraji(1), S Lazzeri
(1) Hospital Escuela General Jose Francisco
De San Martin
Introducción: La larga lista de receptores de órganos
aguardando la oportunidad de mejorar su calidad de vida o incluso salvar la
misma a través del trasplante es una problemática que tanto en nuestro país
como a nivel mundial se busca solucionar. El modelo español de donación de
órganos ha logrado una situación privilegiada logrando en el 2019 una tasa de
49 donantes PMH a través de la donación en asistolia controlada.
Objetivo: Reportar la experiencia del primer caso de
donación en asistolia en la región del Nordeste Argentino.
Caso: Masculino de 68 años de edad con antecedentes
cardiovasculares. Ingresa al servicio de Terapia Intensiva por herida de arma
de fuego. Neurológicamente con Score de Glasgow 3/15, midriasis bilateral con
reflejos de tronco encefálicos conservados. Se realiza TC de cerebro sin
contraste, que evidencia lesión contuso hemorrágica intraparenquimatosa que se
extiende desde región temporal izquierdo hasta parieto occipital derecho
impresiona ser compatible con trayecto del proyectil, hemorragia ventricular, desvío
de línea media y edema cerebral generalizado. Se realiza Doppler transcraneal
(DTC) que evidencia hipo flujo secundario a hipertensión endocraneana. Por daño
neurológico devastador e irreversible, se inicia, cuidados orientados a la
donación. A las 72 horas se realiza DTC control sin cambios. Por no evolucionar
a muerte bajo criterios neurológicos se decide aplicar protocolo de adecuación
terapéutica, firmando consentimiento con los familiares. Se da aviso a la
unidad de procuración como potencial donante de órganos. Se busca oposición a
la donación siendo donante por Ley 27.447. Se comunica a la familia la
posibilidad de donación en asistolia controlada, acompañando el proceso. Se
realiza ablación monorganica, con posterior implante de riñón derecho.
Discusión: Considerar la donación en asistolia
controlada (DAC) en aquellos pacientes con daño neurológico sin evolución a
muerte encefálica y enfermedad terminal resolvería la problemática entre la
necesidad y disponibilidad de órganos para trasplante.
Conclusión: La DAC es una técnica segura y eficaz para la
obtención de órganos con fines de trasplante.
0290 Traqueotomía en pacientes
pediátricos: un estudio retrospectivo
J Pardon(1), F
Miloro(1), K Cinquegrani(1), F Podesta(1), A Dalzotto(1), L Menta(1), A Coca
Salazar(1), E Paz(1), J Fassola(1), M Lasso(1)
(1) El Cruce
Introducción: Existen pocos estudios a nivel mundial sobre
la traqueotomía en pacientes pediátricos, siendo incierto el momento adecuado
para realizarla y su impacto en la morbimortalidad.
Objetivos: Evaluar indicaciones de traqueostomía en
nuestra unidad.
Evaluar el tiempo de AVM previo a la
traqueostomía.
Analizar variables clínicas, comorbilidades y
outcome.
Material y métodos: Se realizó un estudio descriptivo,
retrospectivo, observacional en el cual se revisaron las historias clínicas de
pacientes de 1 mes a 16 años, ingresados en unidad de terapia intensiva
pediátrica (UTIP) desde enero del 2020 hasta mayo del 2023, que requirieron
traqueostomía. Evaluamos las variables: edad, comorbilidades, causa de ingreso
en AVM, causa de traqueotomía, días desde la intubación hasta la realización de
traqueotomía y outcome.
Resultados: Se incluyeron 45 pacientes. La mayoría fueron
lactantes (48.9%). El 32.6% no presentó comorbilidades. La media de estadía en
UTIP fue 81.5 días, y la media de días desde intubación hasta realización de
traqueotomía (TIT) de 29.4 días, siendo las causas obstrucción de la vía aérea
alta en 4.4%, debilidad muscular adquirida en 33.3% y causa neurológica en
51.1%. El 53.3% egresó sin soporte respiratorio, 20% AVM dependiente y 11.1%
con oxigenoterapia domiciliaria. La mortalidad global fue de 11.1% (gráfico 1).
En relación a los pacientes previamente sanos (18), se observa un promedio de
TIT de 30 días, media de estadìa hospitalaria de 71 días, con una mortalidad de
11% logrando alta sin soporte respiratorio 77.7% y decanulación previa al alta
11%.
Conclusiones: Relacionando en esta población el TIT con
días de estadía en UTIP se observa una tendencia a mayor duración de la
internación en los niños traqueostomizados más tardíamente (gráfico 2). Si bien
esto no puede ser explicado únicamente por la traqueostomía tardía,
consideramos que es un factor relevante a evaluar en próximas investigaciones.
Se plantea para investigaciones futuras la
importancia de definir el momento oportuno de traqueotomía en niños críticos y
el análisis de los efectos sobre la morbimortalidad y la calidad de vida.
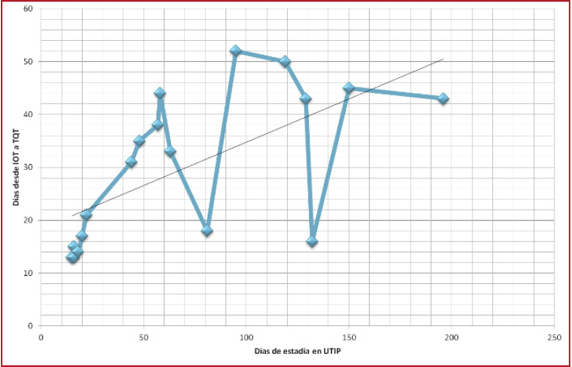

IA Huespe(1), I
Huespe(1), S Giannasi(1), K Acosta(1), D Giunta(1), D Avila(1), C Rosell(1), M
Colombo(1), R Mercedes Elena(1), A Risso(1), M Weigner(1), C Cajal(1), I
Colombo(1), I Carboni Bisso(1), F Carini(1)
(1) Hospital Italiano De Buenos Aires
Introducción: El BIS es un estándar en la anestesia
quirúrgica pero no hay evidencia clara de su utilidad en la Unidad de Terapia
Intensiva (UTI).
Objetivos: Analizar si la sedación guiada por BIS reduce
la duración del delirium y la dosis de sedantes.
Métodos: Este ensayo clínico aleatorizado ciego. Se
incluyeron pacientes con sedación profunda que fueron asignados aleatoriamente
a la rama sedación clínica (SC) o sedación guiada por BIS (objetivo BIS 40-60).
Una vez finalizada la sedación profunda, se retiraba el sensor BIS y
evaluadores ciegos evaluaron el delirio mediante CAM-ICU dos veces al día
durante 14 días. El resultado primario fue el número de días sin delirio ni
coma en los 14 días posteriores a la sedación profunda, con un análisis de
subgrupos para los pacientes que necesitaron más de 24 horas de sedación
profunda. El outcome secundario fue la comparación de las dosis de sedantes en
mg/kg por hora. Para el outcome primario se realizó T-test, para el secundario
ecuacion de estimación generalizada (EEG) debido a la presencia de datos
correlacionados.
Resultados: Se incluyeron 50 pacientes a la rama BIS y 49
a la rama SC (Tabla 1). La rama BIS presentó una media de 7.58 (DE 5.8) días
libres de delirium vs. 5.6 (DE 6.1) la rama SC (p=0.1). En el subgrupo de
pacientes con mas de 24 horas de sedación la rama BIS tuvo 6.9 (DE 5.8) días
libres de delirium vs. 3.5 (DE 5.3) en la rama SC (p<0.01). La rama BIS
recibió menos dosis de propofol (1.68 [IC 95% 1.65-1.71] coef. grupo BIS -0.3
[IC 95% -0.33/-0.26];p<0.01) y de midazolam (0.29 [IC 95% 0.28-0.3] coef. grupo
BIS -0.09 [IC95% -0.095/-0.82];p<0.01), medidos en mg/kg/h (figura 1).
Conclusiones: El BIS no redujo los días libres de delirium
en pacientes que requieren sedación profunda, pero si la dosis de sedantes y el
delirium en pacientes sedados más de 24 horas.
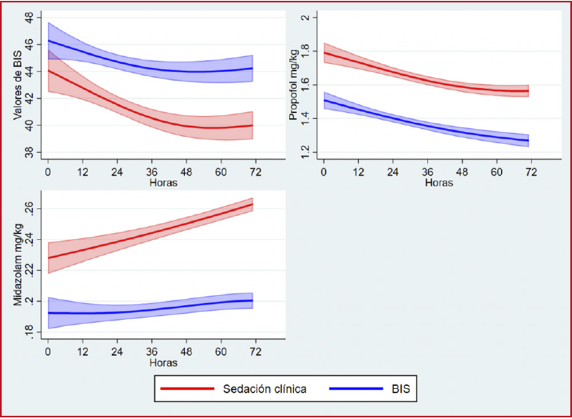

VA Zeballos(1)
(1) Ramon Carrillo
Introducción: Es una complicación poco frecuente de una
infección orofaríngea; producida por Fusobacterium Necrophorum. Genera
embolias sépticas a distancia (principalmente pulmón) y tromboflebitis de la
vena yugular interna.
Caso clínico: Masculino de 19 años, previamente sano,
consulta por fiebre, odinofagia, adenopatías laterocervicales y mialgias de 4
días de evolución. Diagnóstico inicial: faringitis bacteriana. Tratamiento
ambulatorio: azitromicina e ibuprofeno.
Presenta mala evolución clínica, taquicardia,
hipotensión y oligoanuria. Neurologicamente: anisocoria izquierda y hemiparesia
braquiocrural izquierda, insuficiencia respiratoria con requerimiento de
ventilación mecánica.
Ingresa a unidad de cuidados intensivos. Se
realiza reanimación guiada por objetivos, antibioticoterapia empírica y al
aislamiento del germen dirigida con ceftriaxona, metronidazol, anticoagulación
con enoxaparina y traqueostomía percutánea.
Evoluciona con empiema tabicado requiriendo
pleuroscopia con adhesiolisis pleuropulmonar.
Permaneció internado 21 días en el Servicio,
presentando buena evolución clínica.
- Laboratorio: leucocitosis, coagulopatía,
procalcitonina > 50 ng/ ml, hiperlactacidemia, serología para VIH: negativa.
Se aisla en hemocultivos Fusobacterium Necrophorum.
- Angiotomografia de cerebro
Trombosis del seno cavernoso izquierdo.
Trombosis central de ambas venas yugulares internas. (figura 1)
- Tomografia de tórax:
Lesiones nodulares periféricas con cavitación
central (impactos sépticos) (figura 2). Derrame pleural bilateral.
- Ecocardiograma transesofágico descarta
vegetaciones.
Figura 1: Angiotomografia: Trombosis del seno
cavernoso.
Figura 2: Tomografía computada de tórax:
derrame pleural y lesiones nodulares con cavitaciones centrales.
Discusión: El síndrome de Lemierre es poco común,
afecta a jóvenes sin patología preexistente con edad media de 20 años, como
nuestro paciente.
El cuadro clínico de faringitis y
adenomegalias es la presentación más frecuente.
Para su diagnóstico es esencial la
microbiología, y estudios de imágenes para detectar complicaciones, que como en
nuestro paciente, requieren tratamiento quirúrgico.
La anticoagulación aún es controvertida. En
nuestro paciente que presenta compromiso cerebral se decide aplicarla por la
evidencia de embolias sépticas, trombosis del seno cavernoso y yugular interna
bilateral.
Conclusión: Esta enfermedad debe ser considerada como
posible diagnóstico ante un cuadro de faringoamigdalitis de evolución tórpida
en pacientes inmunocompetentes, fundamentalmente jóvenes que cursan con
trombosis de la/s vena/s yugular/es.
Para disminuir la morbimortalidad y mejorar
el pronóstico, es crucial el diagnóstico precoz y tratamiento adecuado.
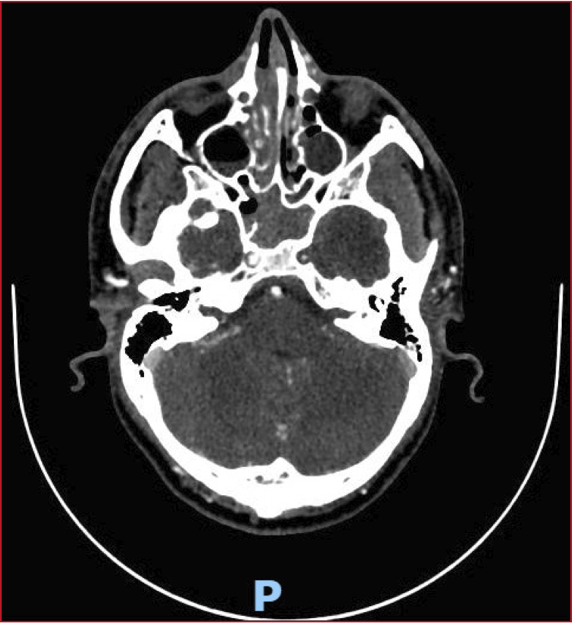
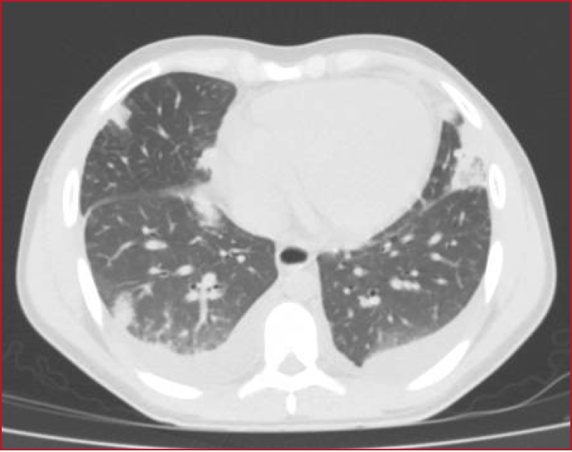
0293 Síndrome Hematofagocítico
secundario a Hantavirus
M Valenti Brutti(1),
P Avila(1), A Gonzalez(1), L Rozzi(1), R Gimenez(1), M Maldonado(1), O
Modotti(1), N Arbelais(1), G Tocali(1), U Monteserin(1), C Canteli(1), S
Lujan(1)
(1) Hospital Privado De Rosario
Introducción: La linfohistiocitosis hematofagocítica se
produce por hiperactivación del sistema inmune, con activación aberrante y
sostenida de linfocitos citotóxicos CD8 que resultan en una tormenta de
citoquinas.
Presentación del caso: Mujer 23 años, antecedentes: viaje a Países
Bajos y Uruguay, vulvoplastia, herpes genital, DIU hormonal 3 meses previos.
Ingresa por 3 días de dolor abdominal en fosa ilíaca izquierda, fiebre, diarrea
y flujo vaginal amarronado. Estudios complementarios: hepatoesplenomegalia,
escaso líquido libre en FSD, leucopenia y plaquetopenia. Internación en sala
general por sospecha de enfermedad pélvica inflamatoria, realizo tratamiento
con gentamicina y clindamicina. Evoluciona con tos seca y disnea con progresión
a insuficiencia respiratoria, ingresando a UTI con requerimiento de ARM. TAC de
torax: engrosamiento difuso de los septos interlobulillares y del intersticio
peribronquial. Positividad para hantavirus. Realizo tratamiento empírico: vancomicina,
doxiciclina, linezolid, piperacilina-tazobactam. Por profundización de
citopenias se realiza frotis de sangre periférica que no demuestra formas
inmaduras con requerimiento de múltiples transfusiones. Se realiza PAMO:
emperipolesis, se objetiva haptoglobina consumida, aumento de ferritina e
hipertrigliceridemia: se diagnostica síndrome hematofagocítico e inicia
tratamiento con Etopósido y dexametasona con buena respuesta clínica.
Discusión: El síndrome hematofagocítico se clasifica
como primario o secundario. Clínicamente: fiebre, síntomas en SNC, fragilidad
capilar y/o palidez, linfa-adenopatías, hepatoesplenomegalia, ascitis, derrame
pleural y en forma frecuente progresión hacia la falla multiorgánica fatal.
Conclusión: El síndrome hematofagócitico al ser una
entidad poco frecuente en adultos, debe sospecharse en pacientes con escasa
respuesta a la terapéutica, presentaciones atípicas de infecciones comunes o
alteraciones hematológicas sostenidas.
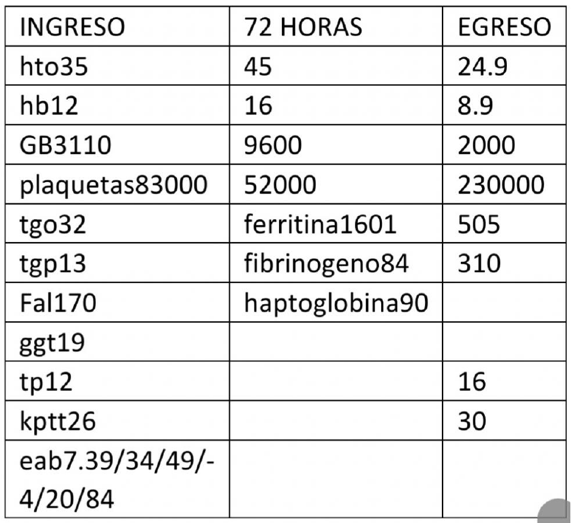
0294 TROMBOSIS DE SENO
TRANSVERSO: RELATO DE CASO
V Millán(2), MG
Montenegro Fernandez(1), M Cruz(1), NA Grassi(1), M Otamendi(1), FE
Espinoza(1), NI Zelaya De Leon(1), P Zorzano Osinalde(1), M Petasny(1), LG Duran(2)
(1) Hospital Municipal De Agudos Leónidas
Lucero. (2) Hospital Municipal De Agudos “Dr. Leónidas Lucero”
Introducción: Se entiende por trombosis venosa cerebral a
la oclusión de algún componente del sistema venoso cerebral secundaria a
trombos. Representa el 0.5-3% de todos los accidentes cerebrovasculares a nivel
mundial, llegando a 9% de mortalidad. Afecta principalmente a mujeres adultas
en edad fértil. Su localización más frecuente es el seno transverso y su
síntoma más frecuente es la cefalea. El presente reporte busca describir el
manejo de una trombosis de seno transverso en nuestro nosocomio.
Presentación del caso: Paciente femenino de 32 años, hipotiroidea,
bajo tratamiento anticomicial de inicio reciente y consumo de anticonceptivos
orales por sangrado uterino anormal, que consultó por cefalea hemicraneana
derecha de intensidad 10/10, asociada a vómitos y hemiparesia izquierda, de
inicio súbito durante un esfuerzo físico. Ingresó hemodinámicamente estable,
afebril, sin requerimientos de oxígeno, desorientada, con hemiparesia
izquierda. Se realizó tomografía de cerebro, que evidenció hiperdensidad
occipital derecha en relación con seno venoso transverso. Paso a Terapia
Intensiva (TI). Se realizó ecodoppler de vasos de cuello, sin particularidades
y angio-resonancia de cerebro, que informó la presencia de trombosis en seno
venoso derecho. Ante la necesidad de iniciar anticoagulación, se decidió, en
conjunto con el servicio de Ginecología, colocar un sistema intrauterino con
liberación de levonorgestrel para manejo local de la metrorragia. Inició
anticoagulación y presentó mejoría del foco motor, persistiendo con una paresia
grado IV de miembro superior izquierdo, que resolvió al tercer día de
internación. TC de encéfalo control no mostró cambios. Luego de 5 días en
terapia intensiva y 3 días en Clínica, luego de lograr anticoagulación oral, se
le otorgó el alta hospitalaria.
Discusión: Para el diagnóstico es imprescindible los
estudios de imagen, que permiten identificar la localización de la trombosis y
complicaciones que se pueden presentar. La resonancia magnética es una técnica
muy efectiva permite visualizar tanto la localización, extensión, lesiones
asociadas en el parénquima y en ocasiones la causa subyacente.
Conclusión: Si bien se trata de una patología
relativamente infrecuente, su dificultad diagnóstica conlleva graves
consecuencias a nivel funcional. El trabajo orquestado entre distintas
especialidades es lo que finalmente influirá en ellas.
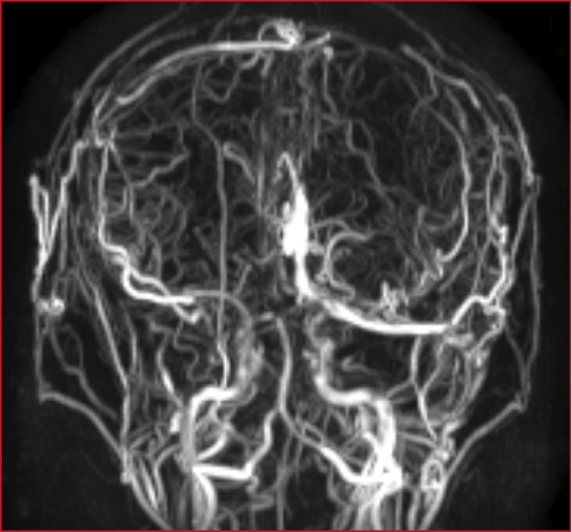
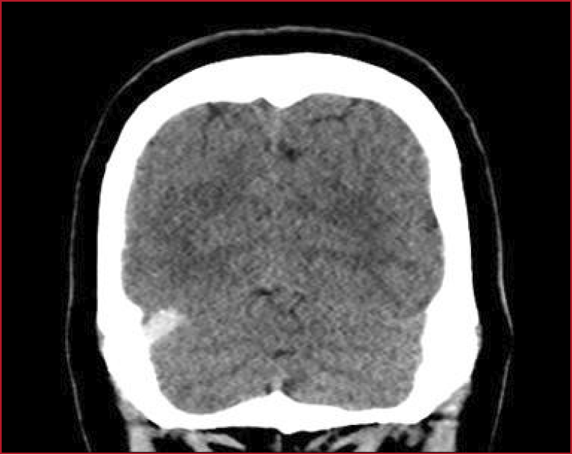
0295 UTILIZACION DE PLASMAFILTRACION
ACOPLADA CON ADSORCION EN PACIENTES CRITICOS. REPORTE DE CASOS
R Gregori
Sabelli(1), S Caceres(2), Y Lamberto(2), N Campagnucci(2), L Doldan(1), N
Chacón(1), P Saúl(1), C Domínguez(1), J Videla(1), P Velasquez Lopez(1), L
Gonzalez(1), L Milar(1), V Chediack(1), E Cunto(1)
(1) Muñiz. (2) Hospital Muñiz.
Introducción: La filtración de plasma acoplada con
adsorción (CPFA) es una terapia extracorpórea que combina la separación de
plasma y adsorción de mediadores inflamatorios y toxinas, hemofiltración para
control de la sobrecarga de volumen y eliminación de mediadores hidrosolubles
pequeños y medianos. Su rol clínico en pacientes crìticos se describe en
sepsis, disfunción hepática, intoxicaciones graves y rabdomiólisis. A continuación
se presentan 3 casos que utilizan esta terapia extracorpórea.
Presentación de casos: Caso 1: Varón de 31 años VIH internado en
terapia intensiva (TI) por falla hepática debido al tratamiento con antifímicos
por tuberculosis diseminada. Intercurre con shock séptico y lesión renal aguda
(LRA). Soporte ventilatorio y vasopresor. CPFA. Descenso de bilirrubina (4
puntos) ver tabla 1. Mejorìa de fallos. Extubado al día 7 de internación.
Caso 2: Varón de 36 años ingresa a TI con
malaria grave. Disfunción hepática con elevación (50%) de bilirrubina en 24
horas. Edema agudo de pulmón con nitroglicerina y LRA con oliguria y
encefalopatía. CPFA. Descenso de bilirrubina. Lúcido y estabilidad hemodinámica.
Buena respuesta a los antimaláricos. Pase a sala el día 20.
Caso 3: Mujer de 69 años ingresa a TI por
shock séptico. Fallo multiorgánico y rabdomiólisis. Soporte vasopresor y
ventilatorio. CPFA. A pesar de la disminución del requerimiento de
vasopresores. Fallece a las 24 horas.
Discusión: El sustento del uso de CPFA en los casos
descriptos con shock séptico más disfunción renal y hepática grave , se basa en
la remoción de bilirrubina y ácidos grasos tóxicos que generan nefrotoxicidad.
El beneficio de la CPFA depende de alcanzar un determinado volumen de plasma
tratado. La técnica se usa por la mejoría hemodinámica lo que permite brindar
tiempo para que la suma total de las terapias instauradas contribuyan a la
mejoría de los pacientes en estos casos.
Conclusión: La CPFA es eficiente en remover moléculas
inflamatorias en sepsis aunque no demostró disminuir la mortalidad, frente a
las terapias convectivas la mejoría hemodinámica es superior. La adsorción
depura citoquinas y mediadores más grandes, asociados a causas de LRA no
séptica, mioglobina, toxinas asociadas con insuficiencia hepática, permitiendo
expandir las indicaciones de CPFA cuando se requiere controlar disfunciones
orgánicas en forma simultánea.
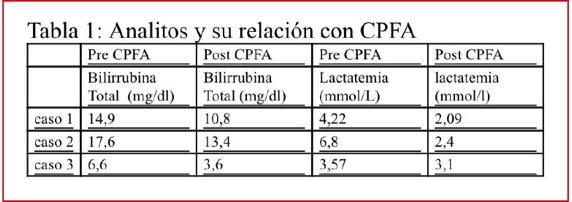
0296 STROKE MALIGNO POR EMBOLIA
SÉPTICA SECUNDARIA A ENDOCARDITIS INFECCIOSA
Y Juchany(1), C
Colque Espada(1), A Jora(1), ME Boazzo(1), J Garcia(1), D Vidal(1), MC
Farias(1)
(1) Hzga Balestrini
Paciente de 64 años, multiples factores de
riesgo cardiovascular (edad, sexo, tabaquista, hipertension arterial)concurre a
guardia por sindrome febril asociado a deterioro neurologico de 48 hs de
evolucion, se interna en clinica medica .
Al interrogatorio agrega perdida de la vision
abrupta de ojo derecho, sin signos de rigidez de nuca.
Tomografia de encefalo sin particularidades,
tórax enfisematoso, derrame pleural bilateral infiltrados algodonosos en ambos
campos pulmonares,se realiza punción lumbar obteniendose liquido turbio con
hipoglucorraquia .
48 Hs a su ingreso, intercurre con paresia
braquio crural izquierda, glasgow 10/15, shock, anisocoria derecha.
Pase a unidad cerrada donde se reitera TC
cerebro: evidencia hipodensidad en territorio arteria cerebral media derecha.
Conducta neuroquirúrgica de urgencia:craniectomía descompresiva amplia. Con
mejoria de anisocoria, persiste con shock refractario a vasoactivos,
toracocentesis donde se evacuo aproximadamente 500 ml liquido
seroso,posteriormente se recibe resultado de hemocultivos y liquido pleural:
streptococcus grupo viradans - vancomicina sensible.
Ecocardiografía; se observa imagen móvil de
17 x 7 mm adherido a borde de valva anterior mitral.
Ecocardiograma trasesofagico, valvula mitral
engrosada, presencia de imagen de bordes irregulares de aspecto movil 15/12 mm
protruye en sistole, valvula aortica con imagen filiforme de 12 mm de largo
adherido a cuspide coronaria izquierda.
Con evolucion torida , fallece a los 7 dias
de intrnacion .
Discusión: Es una infección predominantemente valvular,
secundaria a la colonización vía hematógena de microorganismos que producen
daño endotelial con formación de trombos fibrinoplaquetarios.
Las complicaciones neurológicas se asocian en
un 40%.
El manejo adecuado depende del diagnóstico
temprano, la terapia antimicrobiana, y en algunos casos tratamiento quirúrgico.
Conclusión: En todo paciente con fiebre persistente y
hemocultivos positivos se debe sospechar la endocarditis bacteriana, un
ecocardiografía doppler transtorácico corrobora nuestra sospecha diagnóstica,
con la sumatoria de criterios de Ducke.

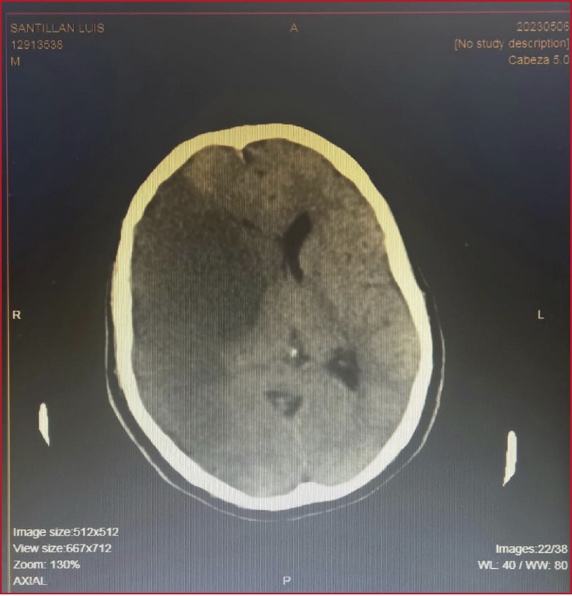
0297 SÍNDROME ANTIFOSFOLIPÍDICO
CATASTRÓFICO EN PACIENTE MASCULINO
JOVEN. REPORTE DE CASO
M Corona(1), C
Sotelo(1), A Vides(1), N Llanes(1), G Bouhid(1), R Retambay(1), N Saragusti(1),
J Maidana(1), C Carrizo(1), MADV Ruiz(1), R Reynoso(1)
(1) San Bernardo
Introducción: El síndrome antifosfolipidico (SAF) se
caracteriza por la asociación de los anticuerpos antifosfolipidicos (AAF) con
trombosis a repeticion, abortos o pérdidas fetales recurrentes y
trombocitopenia. El SAF puede ser primario o asociado a otras enfermedades
autoinmunes sistémicas.
Se denomina SAF catastrófico al desarrollo de
múltiples trombosis en un corto tiempo, en general en vasos de pequeño calibre.
Caso clínico: Paciente masculino de 23 años con antecedente
de obesidad mórbida, consulta por dolor abdominal en epigastrio e hipocondrio
derecho y vómitos de 3 días de evolución. Al examen físico: lúcido,
taquicárdico, hipertenso, úlceras en mmii izquierdo asociado a linfedema; en
ecografía abdominal se evidencia escaso líquido libre; en tomografía de abdomen
se constata trombosis de vena porta; en eco doppler de miembro inferior informa
TVP tibial posterior y soleogemelar izquierdas, se inicia anticoagulación. Se
sospecha de enfermedad autoinmune, se solicitan AAF.
A las 24 hs, intercurre con shock séptico
foco abdominal, oligoanuria, mala mecánica ventilatoria, ingresa a terapia
intensiva, se decide IOT, se policultiva e inicia imipenem. A las 72 hs,
evoluciona con falla multiorgánica (SDRA + Coagulopatía + IRA [requiere
Hemodiálisis] + Hiperbilirrubinemia + Plaquetopenia). Se solicita nueva
tomografía, se evidencia líquido libre en cavidad y nivel hidroaéreo; se decide
realizar laparotomía exploradora + ileostomía por peritonitis fecal + necrosis.
Presenta mala evolución, intercurre con PCR y óbito.
Informe póstumo de anticuerpo
anticardiolipina IgM +.
Discusión: SAF es más frecuente en mujeres (4:1) y en
jóvenes (20 y 40 años), se asocia a enfermedades crónicas. Existe una variante
única e infrecuente denominado síndrome antifosfolipídico catastrófico (SAFc)
representa en menos del 1% con una alta mortalidad del 50%. Los criterios de
SAFc: trombosis de tres o más órganos,oclusión de vasos pequeños en al menos un
órgano, rápido desarrollo de manifestaciones clínicas y una confirmación de
laboratorio de la presencia de AAF.
Conclusión: SAFc constituye elevada mortalidad a pesar de
tratamiento se desencadena por infecciones, cirugías, traumatismo, fármacos; el
1% desarrolla microangiopatía trombótica afectando riñón, pulmón, corazón,
piel, sistema nervioso central, intestino, hígado, suprarrenales y vasos
periféricos de extremidades.
Es un cuadro grave que requiere tratamiento
en terapia intensiva. Las complicaciones cardíacas, pulmonares y falla
multiorgánica son las principales causas de muerte.
ME Boazzo(1), A
Jora(1), C Colque Espada(1), Y Juchany(1), J Garcia(1), MC Farias(1)
(1) Hzga Balestrini
Paciente de 36 años que concurre a guardia
por cuadro de dolor abdominal, vómitos de tipo alimenticio, explosivo,
diplopía, disfagia y debilidad muscular de cuatro días de evolución. Tiene como
antecedente que toda su familia ingirió alimentos en conserva de producción
casera previo a inicio de sintomas. Laboratorio de ingreso: leucocitosis y
acidosis metabólica.
Al examen físico vigil, diplopía binocular,
disfagia, debilidad muscular leve predominantemente en ambos miembros
superiores, dolor abdominal severo, signos de deshidratación moderada.
Se informa a medico tratante que familiares
que padecian sintomatologia similar fallecieron en otra institucion.
Previa toma de muestras de materia fecal y
sangre para cultivos, se inicia tratamiento con antitoxina botulínica por alta
sospecha a botulismo alimentario.
Informe Infectologico: Clostridium botulinum tipo A. luego de
iniciar tratamiento con dicha antitoxina paciente hemodinámicamente estable,
franca mejoria de diplopía, moviliza cuatro miembros, con fuerza muscular
conservada, 72 hs iniciado tratamiento dirigido, tolerando dieta oral, se
realiza pase a sala general, con egreso hospitalario cuatro días después.
Conclusiones: El Botulismo es una enfermedad
neuroparalítica grave potencialmente letal,poco frecuente, sin embargo,
tratable a partir de un diagnóstico certero y precoz.
Marcando la mortalidad de la misma la
instauracion del tratamiento adecuado con antitoxina botulinica acompañada del
soporte vital que requiera el paciente.
0300 Trasplante de órganos de
donante fallecidos con serología positivas en Argentina
A Antik(1), G
Hidalgo(1), M Anders(2), F Piñero(3), D Hansen Krogh(1), V Tagliafichi(1), M
Silva(4), L Bisigniano(1), M Mendizabal(4), C Soratti(1)
(1) Incucai. (2) Hospital Alemán. (3)
Hospital Autral. (4) Hospital Austral
Introducción: La escasez de órganos para trasplante de
donantes fallecidos es un problema mundial. El trasplante de órganos
provenientes de donantes con serología positiva constituye una estrategia para
aumentar el pool de donantes. El objetivo de este trabajo es presentar la
incidencia de hepatitis B, Hepatitis C y Chagas en potenciales donantes de
órganos y tejidos en Argentina, y analizar los resultados de trasplante.
Metodología: Se realizó un estudio de corte transversal de
datos obtenidos del registro nacional del INCUCAI. Se describió la prevalencia
de potenciales donantes con serología para hepatitis B, hepatitis C y Chagas.
Los resultados de trasplante se analizaron mediante la sobrevida de los
pacientes mediante curvas de Kaplan-Meier.
Resultados: Durante el período 2006-2020 se procuraron
16.140 potenciales donantes de órganos y tejidos. La prevalencia de serología
positiva fue: Hepatitis B, 0,3 %, Hepatitis C, 0,9 % y Chagas 3,2 %. Durante
dicho período se realizaron 216 trasplantes hepáticos (Hepatitis B: 124,
Hepatitis C: 5, Chagas: 87) y 477 trasplantes renales (Hepatitis B: 220,
Hepatitis C: 23, Chagas: 234). Las curvas de sobrevida de los pacientes
trasplantados hepáticos fue similar que los trasplantados con donantes
serologías negativas y la sobrevida de pacientes con trasplantes renales fueron
mayores que aquellos que permanecieron en diálisis.
Conclusión: Los donantes de órganos con serologías
positivas para hepatitis B, hepatitis C y Chagas son aptos para trasplante. La
Argentina tiene amplia experiencia en la utilización de estos donantes, por lo
que no deben ser contraindicados para iniciar un proceso de procuración de
órganos.
M Isa(1)
(1) Clinica Regional Del Sud
La utilización de la Sonda transesofágica, es
un procedimiento seguro, que nos permitió, realizar el monitoreo multisistémico
del paciente, llegar al diagnóstico, adoptar la conducta terapéutica adecuada,
y evaluar al pie de la cama del paciente los resultados del tratamiento
implementado.
Caso clínico: Mujer 70 años, IMC 34 ingresa a UTI, por
NGAC, derecha, shock séptico, con utilización de drogas vasoactivas, en
asistencia respiratoria mecánica.
Debido a que se encontraba en shock
refractario, con caída de satO2, iniciamos valoración con ultrasonografía
transesofágica, (ULTE).
Valoración cardiovascular: disfunción
diastólica grado 3.
A nivel medio esofágico, con el multiplanar a
60º -70º, en 2 cámaras, ubicamos a la vena pulmonar superior izquierda,
posteriormente escaneamos en sentido horario-antihorario pulmón derecho e
izquierdo respectivamente.
Describimos en pulmón derecho imagen con
patrón consolidativo con derrame pleural. Se realiza cuantificación del mismo.
Área de maxima superficie x Longitud axial.
foto 1 control área máxima superficie previa
a la pleurocentesis.
foto 2 aguja de punción posicionada
correctamente en espacio pleural.
Con la sonda a nivel de esofago medio,
ubicamos la zona de máxima superficie del derrame en el pulmón derecho. Para
determinar la zona donde punzar, digitalmente palpamos en línea axilar media,
desde el vértice, hasta ver en nuestra pantalla el movimiento oscilante del
líquido de derrame pleural en la zona de máxima superficie, siendo este el 5
EID (espacio intercostal derecho).
Luego vemos la colocación de aguja, la
evacuación del derrame pleural y si aparecen complicaciones, tales como
hemotorax, neumotorax, punción del hígado.
Utilizamos la STE, con el objetivo de
realizar el monitoreo multisistémico del paciente crítico, llegando al
diagnóstico, realizar tratamiento, evaluar la respuesta a este en forma
dinámica al pie de la cama del paciente.
De esta forma podemos decir que la
paracentesis guiada por ULTE (ultrasonografía transesofágica), fue un
procedimiento seguro, mínimamente invasivo, sin complicaciones.
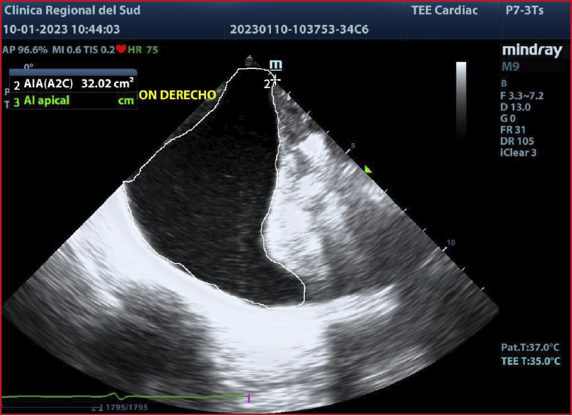
DV Garzon(1), L
Perez Illidge(1), G Urrutia(1), F Yocco(1), M Acevo Acha(1), FA Molina(1), L
Aguirre(1), F Klein(1)
(1) Fundacion Favaloro
Introducción: El trasplante de médula ósea (TMO)
haploidénticos es una terapia para una gran variedad de trastornos
hematológicos; que se da entre dos individuos de diferencias genéticas, con la
mayor identidad posible en los antígenos leucocitarios. La hemorragia alveolar
difusa (HAD) es una complicación pulmonar no infecciosa del TMO con patogenia y
tratamiento no establecido. La incidencia informada es del 3 -7% en receptores
de TMO alogénicos. La mayoría de los pacientes con HAD desarrollan insuficiencia
respiratoria grave con una mortalidad del 70% o más.
Métodos: Este trabajo es un reporte de casos sobre
pacientes TMO haploidénticos complicados con HAD en Unidad de terapia
Intensiva(UTI) de Hospital Universitario Fundación Favaloro; durante el periodo
de enero del 2018 hasta marzo de 2023.
Resultados: Siete
pacientes con hemoptisis e insuficiencia respiratoria fueron internados en UTI
en enero del 2018 a marzo de 2023. Las variables demográficas y clínicas son
presentadas en la tabla 1. En cuanto al soporte ventilatorio 3/7(42%) requirió
ventilación mecánica no invasiva (CAFO/VNI) y el 100% asistencia respiratoria
mecánica con una media de 17.7(DE+/-22.3) días en ARM, 14(DE+/- 8.3) puntos de
APACHE, 11(DE+/-4.7) puntos mayor SOFA. Cuatro de siete pacientes (57%)
evolucionaron con Insuficiencia renal aguda de los cuales 1/4(25%) requirió
Terapia Reemplazo Renal. El 100% de los pacientes presentaron coinfecciones:
bacterianas(42%), virales(28%) y fúngicas (14%). Los patrones radiológicos
fueron vidrio esmerilado (71%) y árbol en brote (29%); y se reportó 4/7 (57%)
pacientes más del 20% de macrófagos con hemosiderina en estudio
anatomopatológico. En cuanto al tratamiento el 5/7 (71%) recibió corticoides,
de los cuales 3/5 (60%) dentro las 48hs del diagnóstico.
Discusión: En nuestro análisis hallamos una probable
relación entre inicio de corticoides temprano y la mortalidad de nuestros pacientes.
Actualmente en la literatura no existe una relación entre tiempo de
administración de corticoides y mortalidad, por lo que se sugiere realizar
estudios con mayor poder estadístico.
Conclusión: Pacientes con TMO haploidéntico complicados
con HAD presentaron alta mortalidad en UTI. No objetivamos diferencias entre
los métodos de soporte ventilatorio (invasivo y no invasivo), mientras el
inicio temprano de corticoides podría mejorar la mortalidad de estos pacientes.


AE Garrido(1), CME
Zalazar(2)
(1) Instituto De Cardiologia De Corrientes.
(2) Instituto De Cardiología De Corrientes Juana Francisca Cabral
Introducción: Los aneurismas intracraneales gigantes >
25 mm, siguen siendo un abordaje desafiante. Los stens diversores de flujo
(FSD), promueven oclusión de aneurisma con alta eficacia y un perfil de
complicaciones similar al de otros stents intracraneales. Las instrucciones de
uso se limitaban con aneurismas grandes o gigantes de arteria carótida interna.
Objetivo: Reporte de caso clínico de uso de FSD
pipeline para tratamiento endovascular de aneurisma intracraneal gigante, uso
de agente antiplaquetario y seguimiento a un año.
Presentación del caso: Paciente de 61 años, hipertensa, ex
tabaquista, evoluciona desde junio del 2021 con cefalea agregándose disminución
progresiva de la agudeza visual del ojo derecho, comprometiendo el ojo
izquierdo. En agosto del mismo año consulto con el médico de cabecera solicito
arteriografía cerebral que informo aneurisma gigante paraclinoideo derecho de
25 mm, saco aneurismático carotídeo oftálmico izquierdo 4 mm, variante
trigeminal de la arteria cerebral posterior derecho se programa embolización.
El 12/4/2022 se realiza embolización supraselectiva de aneurisma carotideo
derecho gigante con FDS, recibe tratamiento antiplaquetario dual (DAPT) con
Ácido acetilsalicílico 100 mg más clopidogrel 75 mg diarios. Evoluciona
favorablemente y se otorga alta institucional.
El 20/10/2022 se realiza arteriografía
diagnostica de vasos de cuello y cerebral donde se constata curación del saco
aneurismático de la arteria carótida interna derecha sin cambios morfológicos
del pequeño saco aneurismático carotideo izquierdo.
Discusión: La tecnología de FDS esta arraigada
firmemente, en direcciones futuras la atención a DAPT previo y posterior al
procedimiento, el tiempo de interrupción de los mismos y la detección
cuantitativa de los no respondedores y las pruebas de función plaquetaria sería
un complemento significativo. La planificación cuidadosa el seguimiento
personalizados e individualizados para combatir complicaciones isquémicas.
Conclusión: Los FDS son herramientas claves para el
tratamiento de aneurismas difíciles y el uso se amplió en los territorios de la
ACI, teniendo como resultado gran mejoría clínica de la paciente sin
complicaciones al año de seguimiento.
0309 Implante transcater de válvula aortica complicado
con accidente cerebro vascular isaquemico
AE Garrido(1), CME
Zalazar(2), ML Braccini(2), F Falcon(2), AE Piacenza(2)
(1) Instituto De Cardiologia De Corrientes.
(2) Instituto De Cardiología De Corrientes Juana Francisca Cabral
Introducción: Se ha avanzado en el diseño de los
dispositivos y en la prevención y tratamiento de las complicaciones, por lo que
es preciso conocer las mejores estrategias de prevención y tratamiento.
Objetivo: Reporte de caso clínico de TAVI complicado
con ACVi, y terapia antitrombótica.
Presentación del caso: Paciente de 68 años, antecedente de artritis
reumatoidea, ex tabaquista. En enero del 2023 curso internación por
insuficiencia cardiaca descompensada, se realizó ecografía Doppler cardiaca que
informo estenosis aortica severa, por alto riesgo quirúrgico se desestimó
conducta quirúrgica, sugiriéndose (TAVI). Evoluciono con fibrilación auricular
(FA) revirtiendo farmacológicamente iniciándose anticoagulación. Evoluciono con
excitación psicomotriz por lo que se realizó RNM de cerebro que evidencio focos
isquémicos lacunares múltiples, confluente, subcortical frontoparietal
bilateral, evoluciona con mejoría del cuadro sin evidencia de foco motor.
El 11/4/2023 se realizó TAVI (MERIL MYVALE
275) por vía femoral, se realiza control angiográfico satisfactorio, Ingresa
posteriormente al servicio de UCI, evolucionando con bloqueo
auriculoventricular completo requiriendo marcapaso transitorio, posteriormente
se realiza implante del dispositivo definitivo sin complicaciones. Evoluciona
con amaurosis bilateral por lo que se realiza TAC de cerebro sin contraste que
evidencio imágenes hipodensas cortico-subcortical y profunda a parietooccipital
parasagital bilateral, sin lesiones hemorrágicas, compatible con lesión
vascular isquémica.
El 13/4/23 se realiza ecografía Doppler
cardiaca que informa Ao 33, Ai 41, VIDD 51, VIDS 32, Fey 71 % S16, PP14,
dilatación de raíz aortica 46 mm, TAPSE 25, Fuga periprotésica leve, válvula
aortica normofuncionante. Con respecto al reinicio de anticoagulación se adopta
conducta expectante, indicándose doble antiagregación plaquetaria con Ácido
Acetilsalicílico y clopidogrel. Por buena evolución se otorga alta
institucional.
Discusión: La prevención en el TAVI se basa en la
combinación de terapia antitrombótica y minimizar la agresión vascular y
valvular periprocedimiento, también el uso de dispositivos percutáneos de
protección embolica seguros y mejorar el diseño para prevenir la complicación
vascular isquémica más temida.
Conclusión: Las complicaciones del TAVI son frecuentes y
a menudo graves por lo que es fundamental conocer los factores predisponentes.
Determinar las mejores estrategias de prevención y tratamiento de las
complicaciones.
0310 Reporte de Caso Tumor de
FRANTZ
M Villalobos(1), S
Pérez(2), Á Vélez(2), L Valencia(2), P Silisque(2), E Quispe(2), J Condori(2),
A Pedrazas(2), J Campos(2), J Quispe(2), P Villalobos(2), W Sosa(2)
(1) Sdo. (2) Sanatorio Oeste Merlo
Introducción: El tumor
sólido pseudopapilar de páncreas (STP), neoplasia infrecuente entre los tumores
exocrinos de páncreas. Descrito por Virginia K Frantz (1959), como tumor
papilar del páncreas benigno o maligno con varias denominaciones (Tumor sólido
y quístico, tumor quístico papilar, neoplasia epitelial sólida y papilar y
tumor de Frantz). En 1996, la OMS renombró esta patología como SPT para la
clasificación histológica internacional de tumores.
Presentación de Caso: Paciente de 22 años, sin antecedentes
clínicos, cursó internación en UCI por 40 días, con múltiples intervenciones
quirúrgicas. Pancreatectomía corpocaudal con conservación de bazo por “quiste
pancreático”, Necrosectomía de páncreas, perforación intestinal en ángulo
esplénico con resección segmentaria de colon. Anastomosis colónica con signos
de sufrimiento, por lo que se decide abocar ambos cabos (colostomía proximal y
fístula mucosa distal), fístula pancreática, y drenaje parietocólico izquierdo.
Drenaje Percutáneo de absceso eco dirigido.
Informe de anatomía patológica Tumor pseudopapilar
sólido (Tumor de Frantz) de 5 x 3,5 cm. Margen de lesión libre de lesión.
Discusión: Tumor de
Frantz, incidencia menor 3 %, entreel (0.2 a 2.7 %), de todos los tumores del
páncreas, etiología desconocida, mujeres jóvenes (18- 35 años), media de 24
años, 6:1, el tamaño tumoral promedia 10 centímetros, localización más
frecuente cabeza de páncreas. La clínica es una masa abdominal de crecimiento
lento con o sin dolor abdominal. Bajo potencial maligno, localmente agresivos e
infiltrativos, con metástasis en el hígado, pulmón y piel. El factor clínico
asociado a mal pronóstico es el sexo masculino y la edad avanzada La histología
masa sólida con estructuras pseudopapilares y pseudoquísticas con
microvasculatura rica en diversas proporciones. La resección quirúrgica es el
tratamiento de elección, buen pronóstico, tasa de supervivencia a cinco años
tan alta entre 94-97 %. Diagnóstico diferencial diferencial adenoma seroso
microquístico, las neoplasias quísticas mucinosas, los tumores de islotes
celulares quísticos, los pancreatoblastomas, los carcinomas de células
acinares, los tumores mucosecretores, el hemangioma vascular «tumorlike» y los
pseudoquistes hemorrágicos calcificados.
Conclusión: En nuestro caso paciente evoluciona
satisfactoriamente, siendo dada de alta, requirió nutrición parenteral total,
antibióticos de amplio espectro, uso de azul de metileno para evaluar las
fistulas.
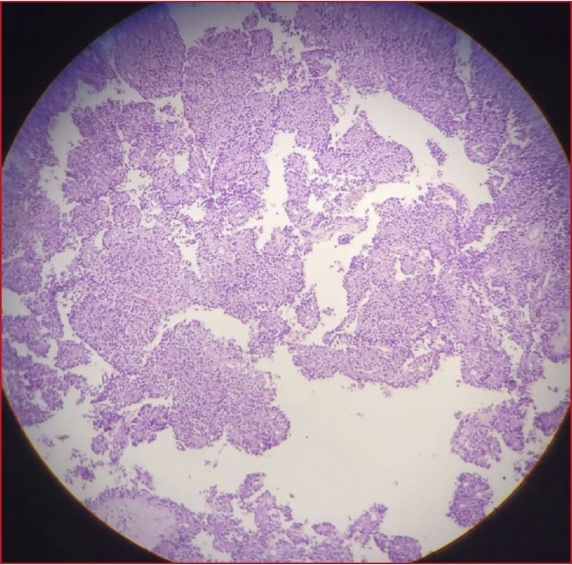

0311 ESTUDIO PRM: PREDICTOR
RÁPIDO DE MARCHA EN PACIENTES POST-STROKE
N Questa(1), LN Sanabria(1),
LM Paschetta(1), M Petre(1), I Torcida(1)
(1) Htal Del Bicentenario De Esteban
Echeverria
Introducción: El Accidente Cerebro Vascular (ACV) es una de
las principales causas de discapacidad. Un número significativo de pacientes
con este diagnóstico requieren internación y monitoreo en la Unidad de Cuidados
Intensivos (UCI). La rehabilitación de la marcha es un objetivo clave en la
rehabilitación. Varios estudios intentan predecir la capacidad de marcha
independiente en los pacientes post-ACV, pero son heterogéneos. Además, la
falta de especificidad al momento de realizar la evaluación puede sesgar los
resultados. El objetivo es identificar un predictor rápido (3 semanas) de
marcha independiente en pacientes post-ACV en pacientes internados en
Emergencias y UCI.
Materiales y Métodos: Estudio prospectivo de cohorte. Se realizaron
valoraciones, en Emergencias y en UCI, a las 48 horas del inicio de los
síntomas y en los días 9 y 15 posteriores al ACV para detectar cambios y
evaluar su valor predictivo. Se incluyeron pacientes que cumplían ciertos
criterios, como haber sufrido un ACV, tener hemiparesia dentro de las 48 horas,
y ser incapaz de caminar de forma independiente (FAC <4) dentro de las 48
horas del evento. La variable dependiente fue la marcha independiente, medida
mediante la FAC, y las variables independientes incluyeron la edad, el sexo, el
hemisferio afectado, la fuerza de dorsiflexores evaluada con el MRC, entre
otras.
Resultados: Se obtuvo una N de 28 pacientes. Al comparar
los pacientes con un MRC de dorsiflexores ≥3 evaluado a las 48 horas con
aquellos con un MRC <3, se encontró diferencia significativa a través de la
prueba de Mann Whitney hasta la recuperación de la marcha independiente (p
0,040), con una mediana de 8 días en el primer grupo y 87,5 días en el segundo
grupo. En las evaluaciones posteriores, el primer grupo, conservo la
significancia estadística. Para la performance diagnostica se realizó una curva
ROC, que arrojó un área bajo la curva de 0,75, una sensibilidad de 100%, y una
especificidad del 50%.
Conclusión: La evaluación clínica de la fuerza de
dorsiflexión de tobillo a las 48 horas del ACV puede ser una variable de
predicción para la marcha independiente en tres semanas en Emergencias y en
UTI.
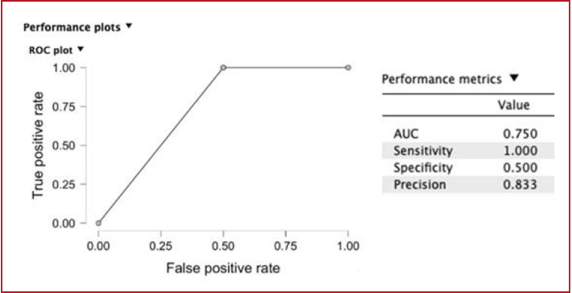

DA Rodriguez(1), G
Aquino(1), I Deveikis(2), LD Perez(3), NB Leales(3), M Petre(3), A Santana
Mackinlay(3)
(1) Hospital De Alta Complejidad Del
Bicentenario Esteban Echeverría. (2) Hospital De Alta Complejidad Del
Bicentenario De Esteban Echeverríaa. (3) Hospital De Alta Complejidad Del
Bicentenario De Esteban Echeverría
Introducción: Para poder brindar una atención efectiva, en
cuanto a calidad y costos, es fundamental conocer la población en estudio para
así poder estandarizar procedimientos en busca de optimizar resultados durante
la estancia del paciente en la unidad de terapia intensiva (UTI).
Objetivo: El objetivo de este estudio es conocer el
perfil epidemiológico, la tasa de desvinculación de la ventilación mecánica
invasiva (VMi) y la tasa de mortalidad de los pacientes adultos que recibieron
VMi en el Hospital de Alta Complejidad del Bicentenario Esteban Echeverría
(HBEE) ya que es indispensable para abrir camino a nuevos trabajos científicos
y con ello mejorar las decisiones clínicas y estrategias terapéuticas.
Materiales y métodos: Estudio observacional, descriptivo,
retrospectivo. Fueron incluidos los pacientes ingresados a la UTI del HBEE, en
el periodo comprendido entre 1 de junio al 31 de diciembre de 2022, que
requirieron VMi durante al menos 12 horas desde su ingreso. Se excluyeron a los
pacientes con adecuación del esfuerzo terapéutico y aquellos que desarrollaron
muerte encefálica dentro de las 24 hs desde el ingreso.
Resultados: Se incluyeron 146 pacientes. La mediana de
edad fue de 47 años (33-64). El 63,7% eran de género masculino. El score SAPS
II obtuvo una media de 45,79 (DE 17,94) puntos. La comorbilidad más
frecuente fue la hipertensión arterial con 55
pacientes (37,7%). El diagnóstico prevalente fue el de origen neurológico con
el 32,9%. De los pacientes incluidos, 57 (39%) pudieron ser extubados, y de
estos, 16 (28%) requirieron reintubación. Asimismo, 43 pacientes (29,5%)
necesitaron una traqueostomía. Un total de 77 pacientes (52,7%) pudieron ser
desvinculados de la VMi. En la figura 1 se relaciona el tipo de destete según
WIND Study en relación a la mortalidad. La mediana de días de VM fue de 9
(3-20). La estancia en la UTI fue de 13 días (5-25). La mayoría de los
pacientes fueron ventilados con una estrategia protectiva (Figura 2). La tasa
de mortalidad fue de 47,3%.
Conclusión: Se ha descrito el perfil epidemiológico de
los pacientes que recibieron VMi. La tasa de desvinculación fue del 52,7% y la
mortalidad fue del 47,4%.
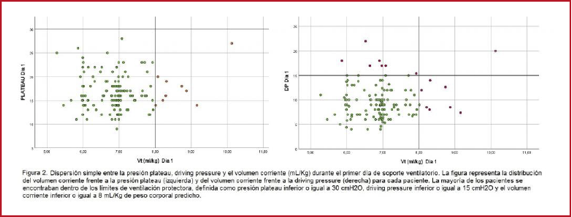

0314 Factores asociados a
limitación terapéutica en pacientes de una Terapia Intensiva Argentina.
A Ferrero(1), J
Gonzalez Anaya(1), A Masso(1), L Valencia(1), I Huespe(1), NG Gonzalez(1), S
Venuti(1), F Carini(1)
(1) Italiano
Introducción: Las definiciones futilidad y limitación del
esfuerzo terapéutico tiene importante carga cultural, reportes europeos
informan que la mortalidad en pacientes con y sin adecuación es similar, sin
embargo la idiosincrasia latinoamericana puede implicar cambios en los
criterios de limitación.
Objetivos: Describir la proporción de pacientes con
adecuación del esfuerzo terapéutico y la mortalidad de dichos pacientes.
Métodos: Estudio de cohorte retrospectivo, se
incluyeron pacientes mayores de 18 años, entre Abril y Junio de 2019 en un
Centro de Alta Complejidad de la Capital Federal. Se evaluó el tipo de
adecuación terapéutica, clasificada como no escalar tratamiento, detención del
tratamiento, retiro del tratamiento, y a su vez se subdividió de acuerdo a
consenso entre el equipo médico y la familia (consensuado, no consensuado,
acuerdo interno).
Se describieron la limitación del esfuerzo
terapéutico como proporción y número absoluto y se reportó el riesgo absoluto y
relativo de mortalidad en pacientes con y sin adecuación terapéutica.
Resultados: Se incluyeron 307 pacientes, de los cuales el
9.7% (30) recibieron adecuación terapéutica, con una mortalidad del 66.6%
(n=20), contra una mortalidad del 4.3% (n=12) en paciente sin adecuación
(p<0.01). Las características demográficas se presentan en la tabla 1. Se
observa que la limitación más frecuente fue la consensuada con la familia en un
63% (n=19), seguido del acuerdo pero no expresado abiertamente 22% (n=7), y por
último en el 9% (n=3) se adecuo internamente desde el equipo médico.
Con respecto a las variables más asociadas a
la limitación terapéutica, observamos que los pacientes con adecuación tuvieron
significativamente mayores valores de APACHE, Charlson y la principal causa de
admisión fue la médica.
Conclusión: El 10% de los pacientes que ingresaron a la
UTI se limitaron terapéuticamente, en los mismos se observó una mortalidad
significativamente más elevada. A su vez el principal tipo de adecuación
terapéutica fue el acuerdo consensuado.

0315 EXPERIENCIA EN EL USO DE
LA VASOPRESINA EN SHOCK SÉPTICO
A Coca Salazar(1), K
Cinquegrani(1), L Menta(1), A Dalzotto(1), F Miloro(1), J Pardon(1), F
Podesta(1)
(1) El Cruce
Introducción: La vasopresina (VP) es un agente atractivo
para el manejo del shock, observándose una tendencia a su uso más precoz, sin
haber datos precisos sobre la dosis óptima en pediatría.
Objetivos: Describir el uso de vasopresina en pacientes
pediátricos con shock séptico, evaluar la dosis utilizada, respuesta clínica a
los 60 minutos y mortalidad.
Materiales y Métodos: Estudio descriptivo, transversal,
observacional con recogida de datos prospectiva, incluyó pacientes de 1 mes a
14 años 11 meses ingresados a UTIP que presentaron shock séptico sin respuesta
a catecolaminas y requirieron infusión de VP. Se recolectaron datos en
planillas que se volcaron en base de datos para análisis: edad, sexo, causa del
shock, signos clínicos previos y a los 60 minutos de la infusión, días de
inotrópicos y outcome.
Resultados: Se incluyeron 10 pacientes. La mediana de
edad fue 35 meses, 8 de sexo femenino. La patología asociada fue IRAB (80%), 3
presentaban comorbilidades. El PIM3 de ingreso fue 0.46 a 28.6. El tiempo desde
el diagnóstico de shock al uso de VP fue una media de 9 hs. La dosis de
noradrenalina utilizada previo a la infusión de VP osciló entre 0.3 y 1
mcg/k/min. El tiempo medio de uso de VP fue 19 hs con dosis de 0.0003 a 0.0012
UI/kg/min. 2 de los 3 pacientes fallecidos fueron los que recibieron la mayor
dosis (0.0012 U/k/min). La media de dìas de uso de inotropicos/vasopresores fue
de 3. 8 pacientes mejoraron los signos vitales a los 60 minutos alcanzando
percentil 50 de tensión arterial sistólica y frecuencia cardiaca. 6 pacientes
lograron alta hospitalaria, 3 fallecieron y 1 continúa internado.
Conclusiones: Si bien el tamaño de la muestra es pequeño se
observó mejoría clínica en la mayoría de los pacientes a los 60 minutos y mayor
mortalidad en el grupo que requirió mayor dosis. Esto puede interpretarse como
refractariedad por estado crítico o fenotipo no respondedor. La dosis con mejor
outcome fue 0.0003 U/k/min. Es necesario realizar estudios prospectivos que
aporten mayor evidencia.
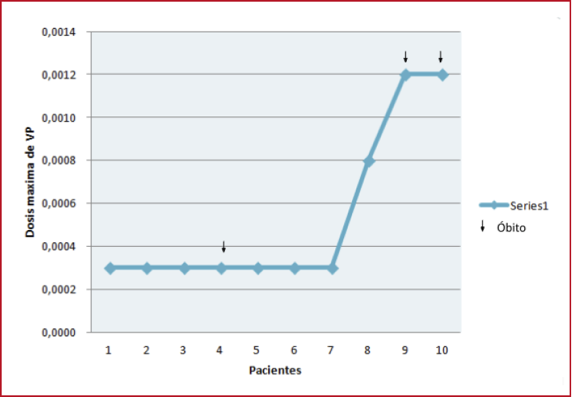
0316 SATI-Q: 20 AÑOS DE HISTORIA, EVOLUCIÓN Y PERSPECTIVAS
HACIA EL FUTURO
MDP Arias Lopez(1),
AL Fernandez(1), ME Ratto(1), A Gallesio(1)
(1) Sati
Introducción: El Programa SATI-Q es un registro voluntario
de monitoreo de mndicadores de Calidad que se originó con el objetivo de
optimizar el desempeño de las Unidades de Cuidados Intensivos en Argentina. El
primer informe fue presentado en 2003 para Unidades de Adultos y, desde 2005,
para Unidades Pediátricas. Desde entonces, se han mantenido los informes
anuales y las actualizaciones periódicas del software sin interrupciones hasta
lograr en 2022 la creación de un recurso FHIR HL7 para participar de forma
interoperable.
Resultados: Con más de 150 Unidades reportando datos, más
de 250 mil registros analizables entre internaciones de adultos y pediátricos,
y la progresiva incorporación de nuevas funcionalidades para adaptarse a las
necesidades de las UCI participantes, el programa ha permitido monitorizar la
evolución de los indicadores de calidad a lo largo del tiempo. En Fig 1 se
muestra la evolución de registros y unidades y enl Fig 2 la mortalidad
observada y esperada
Discusión: Durante los primeros años del Programa
SATI-Q, los desafíos se centraron en motivar a las unidades participantes para
presentar los datos de manera voluntaria. Con el tiempo, el Programa ha logrado
obtener una participación más activa, incluso manteniéndose durante la pandemia
de COVID-19, lo que ha permitido una mayor cantidad de datos disponibles para
analizar y mejorar el desempeño de las Unidades.
Actualmente, el Programa SATI-Q tiene una
visión para el futuro, incluyendo interoperabilidad a través de recursos
estándar con Historias Clínicas Electrónicas (HCE) existentes y el uso de datos
para Inteligencia Artificial (IA). Esta presentación es una oportunidad para
mostrar la evolucion de esos indicadores estandar que mide el programa ademas
de compartir la historia y la vision a futuro.
Conclusión: La revision de los resultados y evolucion de
estos 20 primeros años de historia permitirá una mejor comprensión de los datos
y una mejora continua en la calidad del cuidado en las Unidades de Cuidados
Intensivos en Argentina.
Agradecimientos: A los integrantes del Programa SATI-Q, al
Comité de Gestión, Calidad y Datos de SATI, la CD de SATI y a todos los
profesionales de la salud que estuvieron en la primera línea de batalla durante
esta pandemia.
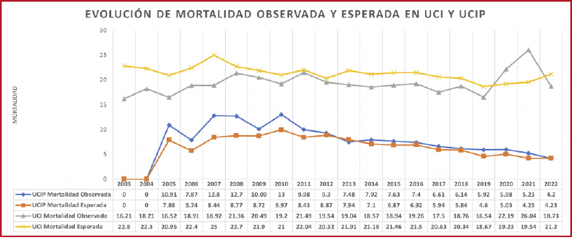

0317 HANG TIME: PROYECTO DE
MEJORA PARA LA ADMINISTRACION DE ANTIMICROBIANOS EN SEPSIS
S Pratesi(1), P
Pratesi(1), W Cornistein(1), V Pousa(1), MJ Diaz(1), M Salas(1), G Mast(1), M
Cardonatti(2)
(1) Hospital Austral. (2) Hospital Austra
Introducción: La administración de antibióticos empíricos
dentro de la primera hora en pacientes con sepsis o shock séptico (SS) es uno
de los principales determinantes de la evolución del paciente.
Se ha reportado que en pacientes
hospitalizados el 30-50% de los antibióticos administrados es inapropiado. Por
otro lado, la demora en el inicio del tratamiento aumenta la mortalidad. En
este contexto desarrollo de programas de optimización del uso de antimicrobianos
(PROA) es imprescindible.
En el marco de un proyecto de investigación
multicéntrico, participamos del proyecto Hang Time cuyo objetivo fue optimizar
los tiempos de administración de antimicrobianos a partir de intervenciones
educacionales.
Métodos: Estudio cuasiexperimental de intervención
sobre personal involucrado en la administración de antimicrobianos en pacientes
en terapia intensiva (UTI). Periodo estudiado mayo 2022 – Marzo 2023.
En la fase de recolección de datos se evaluó
el proceso desde la indicación médica hasta la administración de
antimicrobianos en pacientes con SS.
Durante la fase de intervención (2 meses) se
realizó un programa de capacitación para personal médico y enfermería. Estos
fueron puestos en práctica por la farmacéutica designada junto con servicio de
control de infecciones.
Fase postintervención: se recolectaron
nuevamente datos. Finalmente se compararon los tiempos de administración pre y
post-intervención. Se analizaron los motivos que determinaron la demora en la
administración.
Resultados: Se evaluaron 162 indicaciones de
antimicrobianos en UTI en el período de mayo a diciembre del 2022. El tiempo
promedio fue de 1hr 22min. Se identificaron como causas de demora problemas en
la comunicación entre servicios y dificultades relacionadas con el sistema
informático.
Se realizaron 3 reuniones de capacitación
para enfermería, médicos y farmacéuticos para analizar los aspectos y las
mejoras al proceso.
Los datos obtenidos post intervención
demostraron una reducción del tiempo de administración antimicrobiana con un
promedio de 45min.
Conclusión: En America Latina existe poca evidencia sobre
el tiempo de demora en la administración de antimicrobianos. El “proyecto Hang
Time” permitió obtener mayores datos al respecto y desarrollar proyectos de
mejora destinados a optimizar los tiempos.
En nuestra experiencia mediante las
intervenciones educativas se redujo el tiempo promedio de administración con
potencial impacto favorable sobre el paciente.

0318 ¿De qué fallecen nuestros
pacientes? Causas de muerte en una Unidad de Cuidados Intensivos Pediátricos.
Parte II.
M Cyunel, MA
Francavilla(1), S Magee(2)
(1) Gutiérrez. (2) Bahl
Objetivo: Caracterizar las causas de muerte de
pacientes internados en la Unidad de Cuidados Intensivos Pediátricos del
Hospital de Niños Ricardo Gutiérrez y comparar la mortalidad total con el
trabajo previo.
Antecedentes: Se presentó un trabajo similar del período
comprendido entre abril 2017 y abril 2019.
Método: Estudio retrospectivo, de centro único con
recolección de datos del SATI Q y SINTRA. Período abril 2019-diciembre 2022.
Las variables se expresan como mediana y rango intercuartil (RIC) o cantidad y
porcentaje.
Resultado: Durante el período de estudio ingresaron
1.371 pacientes, de los cuales 126 fallecieron. Dentro de este grupo se
encontró que el 57,1% eran de sexo masculino con una edad mediana de 7 años.
Los motivos de ingreso más frecuentes fueron las causas respiratorias (31 %),
seguidas de causas neurológicas (17,5 %), postquirúrgicas (7,9 %) y
cardiovasculares (5,6 %).
En cuanto a las condiciones crónicas
complejas (CCC), 99 pacientes tenían al menos una CCC. Las más comunes fueron
malignidad 45 (35,7 %), genética o congénita 27 (21,4 %), neurológicas o
neuromusculares 15 (11,9 %) y metabólicas 9 (7,1 %).
En un 102 pacientes la muerte se produjo por
paro cardiorespiratorio (PCR), en segundo lugar por muerte bajo criterios
neurológicos (MBCN) en 13 pacientes, y 11 pacientes luego de la limitación del
soporte vital (LSV) constatada en la historia clínica.
Conclusión: La causa principal de muerte fue el PCR,
situación similar a la reportada en el trabajo previo. De los pacientes
fallecidos, un 78% tenían CCC, siendo la más frecuente la malignidad y
coincidiendo con el trabajo anterior.
0320 PREVALENCIA DE
COLONIZACIÓN E INCIDENCIA DE INFECCIÓN POR ENTEROBACTERIAS PRODUCTORAS DE
CARBAPENEMASA Y METALO-Ƀ-LACTAMASA EN UNA UCI
DE HOSPITAL UNIVERSITARIO
F Morales, MR
Gardeazabal(1), I Parodi(1), M Cordoba(1), A Cucci(1), F Martin(1), MA
Betancur(1), MG Nucciarone(1), ML Gutierrez(1), J Vilca(1), F Iglesias(1), JJM
Conde(1), G Saenz(1), L Tumino(1), C Loudet(1)
(1) San Martin De La Plata
Introducción: Los microorganismos multirresistentes son
causa importante de infecciones asociadas al cuidado de salud teniendo impacto
en la morbimortalidad de los pacientes. La emergencia de cepas de
enterobacterias productoras de carbapenemasas (EPC) y metalo-b-lactamasa (MBL)
constituye un problema de difícil abordaje.
Objetivos: Determinar la prevalencia de colonización por
EPC y MBL y la incidencia de infecciones en pacientes colonizados, y comparar
características de pacientes colonizados y no colonizados.
Material y métodos: Cohorte prospectiva en UCI médico-quirúrgica
de 21 camas desde enero a mayo-2023. Todos los pacientes consecutivos que
estuvieran internados en la UCI >48 hs fueron estudiados con hisopados
rectales mediante medios cromogénicos diferenciando entre KPC y MBL Los
hisopados se realizaron en forma semanal hasta la presencia de colonización o
alta del paciente. Se registraron características epidemiológicas, escores de
severidad y evolución considerando colonizados, no colonizados e infectados
entre los colonizados. Para las comparaciones se utilizó se utilizó
Chi-cuadrado/Fisher o TTest y Wilcoxon según naturaleza de los datos (p
significativa <0.05). Programa STATA-14.
Resultados: En el periodo de estudio se hisoparon un
total de 70 pacientes. De ellos 32 (45.71%) fueron positivos: 31 (97%) para MBL
y sólo 1 (3%) para EPC. El 50% de los hisopados positivos se obtuvieron en la
primera muestra del ingreso a UCI. La mediana de días a la colonización desde
el ingreso fue de 8 [4.5-16]. En la Tabla 1 se encuentran características y
evolución de pacientes colonizados y no colonizados.
De los 32 pacientes colonizados, seis (19%)
presentaron infecciones por el mismo patógeno. En la tabla 2 se muestran las
características epidemiológicas respectivas.
Conclusiones: La prevalencia de colonización por EPC y MBL
en la UCI fue mayor que la encontrada en la bibliografía, con la cepa de MBL
con gran predominio. Los pacientes con mayor severidad de ingreso y en
ventilación mecánica presentaron mayor riesgo de colonización. Los pacientes
colonizados presentaron más días de VM y de internación, y los que contrajeron
la infección, mayor mortalidad, debiéndose evaluar la contribución de esta
condición para ello. El conocimiento de estos datos nos permitirá tomar medidas
de adecuación-prevención y evaluar mejoras en el tiempo.
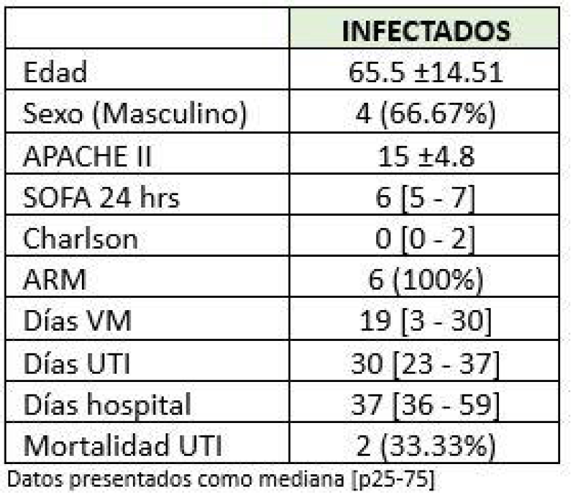
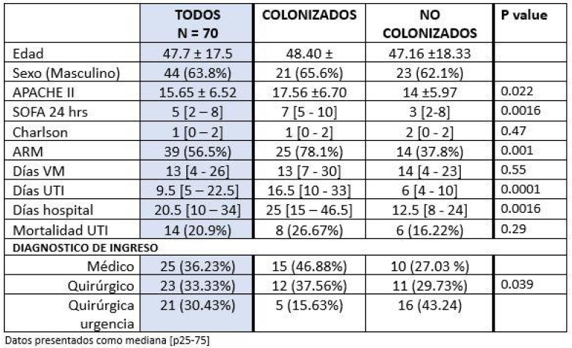
0321 FALLA HEPATICA AGUDA
FULMINANTE POR DENGUE
MG Nucciarone(1), F
Martín(1), MA Betancur(1), F Morales(1), MR Gardeazabal(1), I Parodi(1), A
Cucci(1), M Córdoba(1), C Logiódice(1), JJM Conde(1), J Vilca(1), F
Iglesias(1), G Saenz(1)
(1) Hospital San Martín
Introducción: El dengue es una enfermedad febril aguda
resultante de la infección por un flavivirus transmitido por el mosquito Aedes.
Se caracteriza por manifestaciones hemorrágicas y un síndrome de fuga de
plasma. Se sabe que las infecciones virales por dengue presentan un espectro
clínico diverso, desde la enfermedad asintomática hasta el síndrome de choque
fatal por dengue. Sin embargo, su presentación como insuficiencia hepática aguda
fulminante (IHAF) es inusual incluso a nivel mundial.
Caso clínico: Paciente femenina de 37 años, sin
antecedentes patológicos, ingresa por guardia presentando cuadro de 6 días de
evolución con dolor abdominal de moderada intensidad, fiebre, vómitos y diarrea
sanguinolenta; asociado a plaquetopenia, coagulopatía, aumento de
transaminasas, hiperbilirrubinemia y acidosis hiperlactacidémica. Se realiza
tomografía donde se evidencia líquido libre abdominal multicompartimental. Se
interpreta como abdomen agudo en primer término por lo que se realiza
laparoscopía evidenciándose solo liquido ascítico.
Ingresa a UTI en el POP inmediato, en ARM con
0.24 gammas de noradrenalina, acidemia, coagulopatía evidenciada por
tromboelastograma alterado con requerimiento transfusional de crioprecipitados.
Frotis de dedo: poiquilocitosis, acantocitos y neutrófilos vacuolados, sin
esquistocitos, plaquetas de 10.000/mm3
Por antecedente epidemiológico se solicita
serologías para leptospirosis, hantavirus, paludismo, dengue, HIV y virus
hepatotropos.
Evoluciona a shock refractario con alta dosis
de vasopresores, acidemia, coagulopatía y falla multiorgánica falleciendo a las
7 horas posteriores a su ingreso.
Se obtiene resultado de serologías post
mortem, IgM positivo para Dengue.
Discusión: La presentación clínica del dengue puede
variar desde asintomática hasta IHAF. Aunque él dengue comúnmente resulta en
daño hepático, rara vez se desarrolla IHAF. Asimismo, los cuatro serotipos de
dengue se han asociado con IHAF. La IHAF a menudo resulta en disfunción
multiorgánica y muerte.
Conclusiones: Debido al gran espectro de presentación
clínica del dengue es importante considerarlo como diagnostico diferencial de
toda hepatitis aguda e IHAF el dengue; más aún dentro de áreas endémicas o
epidémicas.

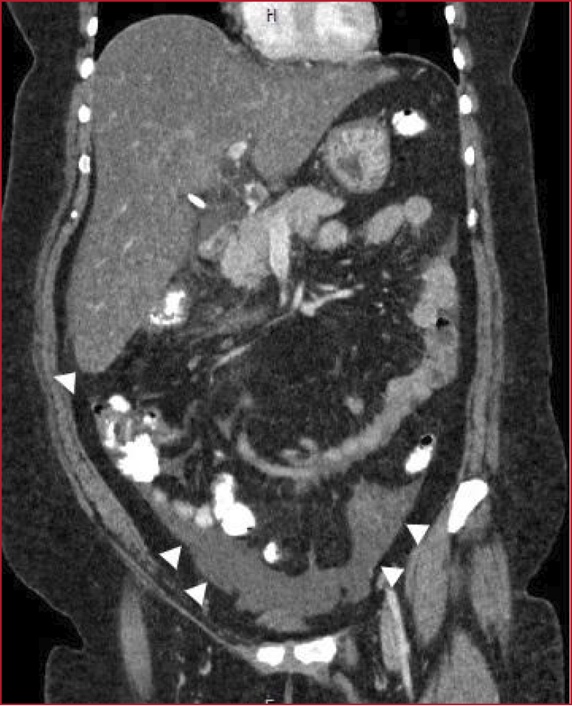
M Cozzi(1), S
Martinez(1), MA Barrientos(1), IH Petel(1), DE Vera(1)
(1) Naval
Introducción: Las enfermedades autoinmunes sistémicas
pueden manifestarse clínicamente con una amplia heterogeneidad, muchas
evolucionan a formas graves de la enfermedad. El lupus eritematoso sistémico
(LES) es más frecuente en mujeres, pero muchos estudios describen mayor
severidad de la enfermedad en pacientes varones.
Caso clínico: Paciente varón de 43 años con antecedentes de
LES en tratamiento con hidroxicloroquina y meprednisona (previo tratamiento con
metotrexate), con anemia crónica, Artritis reumatoidea con dolor articular
crónico, síndrome de Raynaud, HTA, hipotiroidismo.
Se interna en el Hospital por presentar
síndrome nefrótico y síndrome de impregnación para realizar pulsos de
metilprednisona.
Evoluciona con shock séptico en contexto de
bacteremia por Sthaphylococcus aureus, requiriendo intubación orotraqueal,
inotrópicos y tratamiento antibiótico. Presento disfunción multiorgánica con
depresión miocárdica, distrés respiratorio y disfunción renal con necesidad de
hemodiálisis. Se realizó ETE donde se constata endocarditis infecciosa.
Evolucionó con episodios de edema agudo de pulmón de difícil manejo, lo que
prolonga el requerimiento de ventilación mecánica. La internación prolongada
exacerbo los dolores articulares y con ello la miopatía.
Presenta mala evolución, a pesar del
tratamiento antibiótico completo, y la resolución del cuadro de endocarditis;
lo que se interpretó como posible manifestación de compromiso multisistémico
debido a Síndrome de Rhupus, descripto como un síndrome de superposición.
En conjunto con el Servicio de Reumatología
se decide iniciar primero tratamiento con gammaglobulina en intento de mejorar
el status inmunológico, lo que muestra mejoría parcial de los síntomas; esto
nos lleva a realizar tratamiento con ciclofosfamida, luego de lo cual presenta
franca recuperación.
Discusión: Presentamos este caso para destacar el rol de
los intensivistas como nexo en el manejo interdisciplinario. Los dogmas en las
UTI han evolucionado y la apertura multimodal debe constituir un pilar
fundamental sobre el abordaje de estos pacientes. Los avances en el manejo del
fallo multiorgánico en las unidades de cuidados intensivos, sumado a la
revolución en el arsenal terapéutico quimioterápico.
Conclusión: Los síndromes de superposición constituyen un
desafío para los médicos. El objetivo del tratamiento de los pacientes se debe
centrar en mejorar su expectativa de vida, sin que las medidas que se adopten
impliquen una disminución significativa de su calidad de vida tras el alta
hospitalaria.
0323 SINDROME NEUROLEPTICO
MALIGNO
J Voss(1), AV
Luquetti(1), JI Moreno(1), J Bucarey(1), F Freile(1), A Ayarde(1), D
Ulunque(1), M Nahra(1), G Jacob(1)
(1) Español
Introducción: El sindrome neuroleptico maligno es un evento
poco frecuente, pero potencialmente mortal, que puede ocurrir como consecuencia
del uso de medicamentos antipsicoticos. Se caracteriza por deliirio, rigidez
muscular, fiebre y desrregulacion del sistema nervioso autonomo y esta
relacionado con el bloqueo de receptores dopaminergicos y efecto toxico de los
compuestos farmacologicos sobre las fibras musculoesqueleticas.
Tiene una incidencia del 0.01 al 0.02% de los
pacientes bajo tratamiento antipsicotico. El diagnóstico es clínico.
Presentación del caso: Masculino de 53 años.
Antecedentes: esquizofrenia, residente de
institución geriátrica, Hipotiroidismo.
Medicación habitual: clorpromazina,
haloperidol, quetiapina, sertralina, ácido valproico, biperideno.
Ingresa derivado por cuadro de 48 hs
caracterizado por registros febriles de 40°C, hipotensión, disnea CF IV,
hipoxemia, mal patrón ventilatorio, deterioro del sensorio (ECG 7/15 O1V1M5)
por lo que requiere ARM.
Examen físico rigidez generalizada con rueda
dentada en MMSS, mioclonías, discinesias faciales.
Estudios complementarios: Laboratorio ingreso: CPK de 5805 mgr/l, LDH
de 1214, Urea: 179 mg/dl, creatinina: 4.82 mg/dl, serologías negativas, perfil
tiroideo normal, TGO: 949 TGP:506
Policultivos negativos, PL no inflamatorio.
TAC encéfalo, aspecto involutivo, sin
lesiones agudas, aisladas imágenes focales hipodensas subcorticales frontal
izquierda de aspecto crónico; TAC tórax: sin imágenes patológicas.
Electroencefalograma: Sin actividad
epileptiforme, con características de coma alfa.
Se realizan medidas de soporte, suspensión de
medicación de base, y tratamiento farmacológico con dantroleno.
Evoluciona afebril, GSC 14/15 (M6 V4 O4) con
normalización de parámetros de laboratorio previamente alterados se realiza
extubación simple, pasa a sala de cuidados intermedios donde fallece por
complicación infectológica.
El cuadro clínico requerió exclusión de
diferentes diagnósticos diferenciales, entre ellos síndrome inflamatorio
sistémico de origen séptico, infección primaria del sistema nervioso central,
lesión estructural del SNC actividad eléctrica anormal (EEG) y alteraciones
metabólicas.
Frente al antecedente de polimedicación con
psicofármacos, con la exclusión de las causas previamente mencionadas, los
parámetros de laboratorios, criterios clínicos compatibles y la mejoría ante la
suspensión de las drogas presuntamente responsables, se concluyó como
diagnóstico síndrome neuroléptico maligno.El SNM es una emergencia médica y
requiere atención inmediata. Es de importancia conocer este síndrome e
identificar a la brevedad las complicaciones graves para que los profesionales
de la salud puedan proporcionar el tratamiento adecuado minimizando los riesgos
de complicaciones y mejorando el pronóstico del paciente.
0325 SÍNDROME DE GUILLAIN-BARRÉ VARIANTE MILLER
FISHER. A PROPÓSITO DE UN
CASO
S Martinez(1), M
Cozzi(1), G Rolandelli(1), IH Petel(1), DE Vera(1)
(1) Naval
Introducción: El Síndrome de Guillain Barré (SGB) es una
polineuropatía inmunomediada aguda, que puede presentarse de forma típica o con
diferentes variantes clínicas.
Es la causa más común de parálisis flácida
aguda, y presenta una incidencia de aproximadamente 1-2 en 100.000 personas al
año.
Encontramos diferentes subtipos, entre los
cuales se encuentra la variante Miller Fisher manifestada por oftalmoplejia,
ataxia y arreflexia.
Presentación del caso: Varón de 17 años de edad, sin antecedentes de
relevancia, es derivado desde otro centro por presentar cuadro de insuficiencia
ventilatoria con requerimiento de intubación orotraqueal y asistencia
ventilatoria mecánica de 15 días de evolución. Al ingreso a nuestro servicio el
paciente presenta sedado y con NAVM. Al interrogatorio dirigido a los
familiares, en su domicilio presentó debilidad, cuadriplejia, arreflexia y
oftalmoplejia. Por sospecha de SGB se realiza tratamiento con gammaglobulina
0.4 gr/kg/día por 5 días. Se solicitaron serologías anti gangliósidos, siendo
positivos los anti sulfátidos en liquido cefalorraquídeo.
El paciente fue derivado a un centro de
rehabilitación, actualmente se encuentra decanulado, deambulando con
dispositivos de asistencia.
Discusión: Presentamos un caso de SGB variante Miller
Fisher superpuesto con la variante sensitivo motor clásica ya que no es la
presentación típica del mismo, esto sólo ocurre en el 15% de los casos. Nuestro
paciente presentó de forma sincrónica parálisis flácida ascendente, ataxia,
oftalmoplejía y trastornos deglutorios que evolucionan en menos de 48 hrs con
insuficiencia ventilatoria requiriendo intubación orotraqueal y asistencia
ventilatoria mecánica.
Su diagnóstico clínico y los estudios
complementarios, en este caso los anticuerpos Anti GQ1b fueron negativos (solo
son positivos en el 90% de los casos) y anticuerpos anti sulfátidos positivos.
Conclusión: Una evaluación clínica precoz en un Síndrome
de Guillain Barre constituye uno de los pilares fundamentales para iniciar un
rápido tratamiento médico y disminuir el avance progresivo y las comorbilidades
de su evolución. Este caso presentó un desafío para nuestro servicio por la
imposibilidad de interrogar a nuestro paciente, resultando decisivo el
interrogatorio a los familiares para arribar a una sospecha diagnóstica, e
iniciar un rápido tratamiento. Cabe destacar la buena respuesta al tratamiento
con gammaglobulina teniendo en cuenta el inicio tardío del mismo.
0326 Sindrome de Distrés
Respiratorio secundario a micosis sistémica:
Paracoccidioidomicosis
M Ressia(1), E
Barone(1), G Rolandelli(1), IH Petel(1), DE Vera(1)
(1) Naval
Introducción: La Paracoccidioidomicosis es una de las
micosis sistémicas endémicas exclusivas de América Latina, siendo las
provincias del Noreste (Corrientes, Misiones, Formosa y Chaco) las áreas
endémicas en nuestro país.
Se presenta con mayor incidencia en población
adulta de sexo masculino en edades comprendidas de 30-60 años, estrechamente
relacionada con la actividad laboral.
La forma de presentación crónica es la más
frecuente y requiere un diagnóstico precoz y tratamiento oportuno, para evitar
secuelas graves.
Presentación de Caso Clínico: Se trata de un paciente masculino de 67 años
oriundo de Corrientes, con antecedentes de tabaquismo severo, infección leve
por SARS COV2 en 2021, que comienza con cuadro de tos seca y disnea 6 meses
antes del ingreso a la Terapia Intensiva. Se encontraba en seguimiento por
neumonolgia con sospecha de sindrome post COVID. Evoluciona con exantema
maculo-papular generalizado confluentes no pruriginosas, tomografía de tórax
con gran compromiso pulmonar por presencia de infiltrados añgodonosos
bilaterales difusos.
Evoluciona con IVA/SDRA por lo requiere de
intubacion orotraqueal y 2 ciclos de decúbito prono. Presenta en muestra
respiratorio de lavado broncoalveolar tomada por fibroscopia levaduras tipo
rueda de timón.
Durante la internación evoluciona con shock
séptico con disfunción orgánica múltiple con requerimiento de vasopresores,
tratamiento antibiótico y fúngico. Presentó mala evolución clínica.
Discusión: Presentamos este caso de micosis diseminada
por Paracoccidiomicosis por ser una enfermedad de lenta evolución, endémica de
nuestro país. Si bien la infección por SARS COV2 grave constituyó la mayor
prevalencia en las Terapias Intensivas, este caso presentó un desafío
diagnóstico por ser un cuadro clínico de síndrome de impregnación con patología
respiratoria progresiva en un paciente oriundo del noreste argentino y con
actividad laboral relacionada altamente prevalente.
Conclusión: La Paracoccidioidomicosis sistémica es una
enfermedad que debería pensarse en personas con cuadros de impregnación,
oriundas de zonas endémicas y actividades laborales relacionadas. Se destaca la
importancia en los diagnosticos diferenciales que evolucionan con sindrome de
distrés respiratorio, para optimizar el tratamiento y mejorar los resultados.
M Gonzalez(1), LF
Solis(1), LJ Flores Ojeda(1), KV Velazco Velazquez(1), JE Alfonso(1), C
Pisarello(1), EY Benitez(1), EG Milella(1), M Mosqueda(1), LC Figuerero
Salinas(1), S Lazzeri(1), CS Mizdraji(1), VD Gimenez Duarte(1), J Bernachea(1),
G Sebastian Lucas Nathanael
(1) Hospital Escuela Jose Francisco De San
Martin
Introducción: Las disnatremias son alteraciones
hidroelectrolíticas más comúnmente evidenciadas en los pacientes críticamente
enfermos, con un impacto significativo en la mortalidad.
Materiales y métodos: Estudio observacional, retrospectivo y
analítico, llevado a cabo durante el período comprendido de septiembre del 2022
a mayo del 2023. Se incluyeron pacientes > 18 años. El análisis estadístico
se llevó a cabo con el programa SPSS. Se determinó un valor p ≤ 0.05 para
significancia estadística.
Resultados: En el período de estudio ingresaron 380
pacientes, de los cuales se incluyeron 320. El sexo masculino representó el
67.5% del total de los ingresos. La media de edad fué de 48±17 años; el APACHE
II al ingreso fué de 14±8 días; el SOFA score fué 4±3; días de VM fué de 5,6±8;
la medida de días de internación fué de 7,9±8, la media de sodio al ingreso fué
de 140,7±7. La hiponatremia (Na <134) representó el 15.53% de los casos, la
hipernatremia (Na >145) representó el 18.63% de los casos. La mortalidad
general fué de 41,19%. La hiponatremia al ingreso no se asoció con aumento de
la mortalidad (OR 0,68 IC95% 0.3-1.2, p=0,58). La hipernatremia al ingreso no
se asoció con aumento de la mortalidad (OR 0.94 IC 95% 0.5-1.6, p=0.59).
Discusión: Nuestro estudio evidenció que las
disnatremias no tuvieron impacto en la mortalidad, en los días de internación y
de ventilación mecánica.
Conclusión: Durante el período estudiado el 24% de los
ingresos presentaron alguna disnatremia, sin asociarse a aumento del riesgo de
mortalidad.
C Discepola Duet(1),
I Huespe(1), A Martinez(1)
(1) Hospital Italiano De Buenos Aires
Introducción: La falta de criterios validados para
identificar con precisión qué pacientes se beneficiarían de la unidad de
cuidados intensivos (UCI) adaptada a los ancianos da como resultado una gran
variabilidad en el proceso de triaje entre los médicos. Los scores APACHE y
Charlson son ampliamente utilizados con este propósito tienen en cuenta la
edad, pero no están adaptados a las características específicas de las personas
mayores.
Objetivos: Evaluar la validez predictiva de los scores
APACHE y Charlson en pacientes menores y mayores de 80 años en unidades de
cuidados intensivos (UCI).
Materiales y Métodos: Realizamos un estudio de cohorte
retrospectiva que incluyó a adultos internados en UCI entre 1/2011 y 7/2021 en
dos hospitales de alta complejidad (Hospital Italiano de Buenos Aires [HIBA] y
Hospital Italiano de San Justo [HIJ]). Se evaluó la calibración y
discriminación de los scores APACHE y Charlson en ambos grupos de edad. La
discriminación se evaluó mediante el Área Bajo la Curva ROC (AUROC) y la
calibración mediante gráfico de supuestos y predichos y con la calibración de
COX.
Resultados: Se incluyeron 25,112 pacientes, de los cuales
4,243 (17%) eran mayores de 80 años. El ingreso posquirúrgico fue el principal
motivo en pacientes jóvenes (40.3%), mientras que en mayores de 80 años fue de
origen médico (25.1%) (Tabla 1). El score APACHE 2 mostró buena discriminación
en ambos grupos (AUROC 0.82 vs. 0.73; p<0.01), aunque en términos de
calibración subestimó la mortalidad en pacientes menores de 80 años y la
sobreestimó en los mayores (relación esperado según APACHE/esperado en la población
real: 1.43 vs. 0.89 en adultos mayores). El score de Charlson presentó mala
discriminación (AUC 0.62 en <80 y 0.54 en ≥80) y falta de calibración
(Figura 1).
Conclusión: El score APACHE 2 demostró adecuada capacidad
predictiva, aunque subestimó ligeramente la mortalidad en pacientes menores de
80 años y la sobreestimó en mayores de 80 años. Por otro lado, el score de
Charlson presentó muy mala capacidad predictiva en pacientes mayores de 80
años.

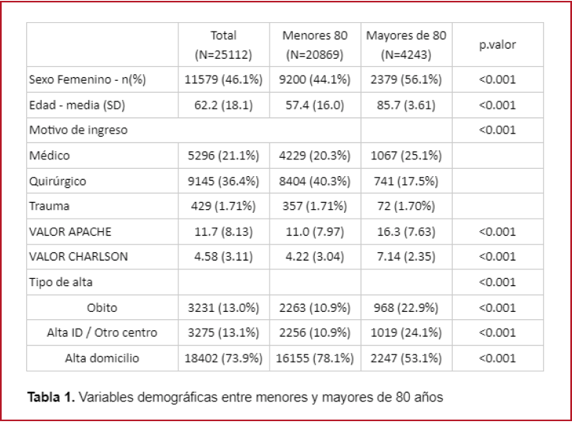
JM Martinez
Aquino(1), HJM Alvarez(1), E Alfonso(1), C Pisarello, SE Lazzeri(2), J
Bernachea, VD Gimenez Duarte, LSN Gamarra, EGA Milella, M Mosqueda, EY Benitez,
LC Figuerero Salinas, LB Costa, L Ojeda Flores
(1) Hospital Escuela General Jose Francisco
De San Martin. (2) Hospital Escuela General Jose Fco De San Martin
Introducción: El status epiléptico no convulsivo (SENC), es
una entidad heterogénea que agrupa diferentes síndromes electroclinicos. Abarca
20% de los casos de status epiléptico. Caracterizada por distintas modalidades
de compromiso de conciencia llegando hasta coma u otra manifestación “no
convulsiva” asociada a anomalías electroencefalográficas específicas.
Caso: Paciente masculino de 55 años sufre
politraumatismo con TEC moderado, ingresa a UTI, SCG 12/15, pupilas intermedias
isocóricas reflecticas, afasia de expresión sin déficit motor, TAC cerebro
evidencia contusión frontotemporal izquierda, permanece 48 hs internado con
evolución favorable y egresa a sala general.
Durante la internación evoluciona con cambios
conductuales progresivos, desorientación temporal, bradipsiquia y como rasgo
más llamativo “períodos de agresividad”, diagnosticándose Delirium por CAM-ICU,
se inicia haloperidol, sin respuesta.
En 10 días deteriora estado de conciencia SCG
10/15, reingresa a UTI, TAC de cerebro, sin cambios. A las 24 hs sufre nuevo
deterioro del sensorio consistente en SCG 3/15, cambio pupilar con midriasis
bilateral, requiriendo intubación orotraqueal. Se repite nueva TAC sin cambios,
se realiza PL con informe no patologico, ecodoppler transcraneal con flujos
normales, RNM de cerebro informa áreas de hiperintensidad en región temporal
izquierda compatible con contusiones. Se realiza electroencefalograma (EEG) constatándose
ondas polimorfas, de puntas lentas, compatibles con SENC, se inicia
Levetiracetam y Fenitoína endovenoso, con evidencia de control de focos
epileptogenos se agrega Lacosamida 600 mg como tercer anticonvulsivante
mejorando en días posteriores el trazado EEG. Con estas medidas se logró
mejorar su estado de conciencia. Internación completa en la UTI de 30 días
intercurriendo con NAVM. Egresa con SCG de 15/15, paresia braquiocrural
izquierda en tratamiento con Levetiracetam y Lacosamida
Discusión: Se plantea este caso por la dificultad en el
estudio de estado de coma con midriasis en paciente con TEC sin evidencia de
cambios estructurales, metabólicos ni intercurrencias infectologicas que
justifiquen, llegándose a la hipótesis de SENC como diagnóstico de exclusión.
Conclusión: El EEG es una herramienta fundamental en el
neuromonitoreo en pacientes con TEC para el diagnóstico precoz de SENC previo
al alta de UTI, a modo requisito dentro de las posibilidades institucionales.
![]()
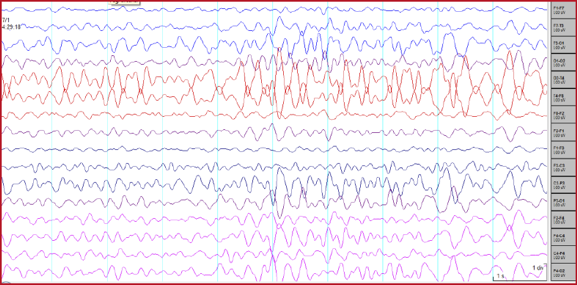
0331 Reporte de Caso Infarto
Isquémico Bilateral a Propósito de 2
casos
M Villalobos, S
Pérez(1), Á Vélez(1), P Silisque(1), L Valencia(1), E Quispe(1), J Condori(1),
A Pedrazas(1), J Campos(1), P Villalobos(1), J Quispe(1), W Sosa(1)
(1) Sanatorio Oeste Merlo
Introducción: Los eventos cerebro vasculares isquémicos
bilaterales son una entidad rara, se describen solo reportes de casos como
secundarios a hipoplasia de la cerebral anterior o agenesia del segmento A1,
como variante anatómica, otro evento se relaciona con el moyamoya que es una
enfermedad progresiva.
Presentamos 2 casos clínicos en donde se
puede observar un compromiso bilateral.
Presentación de caso: Caso 1: 60 años, diabético no
insulinorequriente, hipertenso, parálisis facial, medicación habitual
metformina y atenolol. Ingresa con foco motor crural izquierdo, Tc. Cerebro al
ingreso normal. RMN informa enfermedad cerebrovascular isquémica bilateral,
Doppler de vasos de cuello normal.
Caso 2: 55 años, tabaquista severo 40,
enolista, consumo de cocaína, síndrome depresivo, dispepsia. Sedentario,
hipotiroidismo, plaquetopenia (47.000), injuria renal leve.
Ingresa inconsciente, movimientos espásticos,
febril 39 grados, se realiza Tc de cerebro normal. Tc. De cerebro a 24 h. Se
observa infarto isquémico bilateral.
Discusión: La oclusión
bilateral aguda de ACM, suele ser secundaria a fibrilación auricular,
disección, embolia cardíaca, ateromatosis. La evolución clínica paresia
bilateral, coma, rigidez de descerebración, reflejos tronco encefálicos
conservados. Tiene una alta tasa de. Mortalidad, es nuestro paciente ingreso
con tomografía normal para después intercurrir con el cuadro. La trombectomía
es considerada la primera línea de tratamiento con respecto a trombolíticos.
Conclusión: Infarto isquémico bilateral es una entidad
rara, los estudios por imágenes son fundamentales aunque pueden ser tardíos,
requiere de una alta sospecha clínica, empeoran de forma aguda, la trombectomía
debe ser rápida.
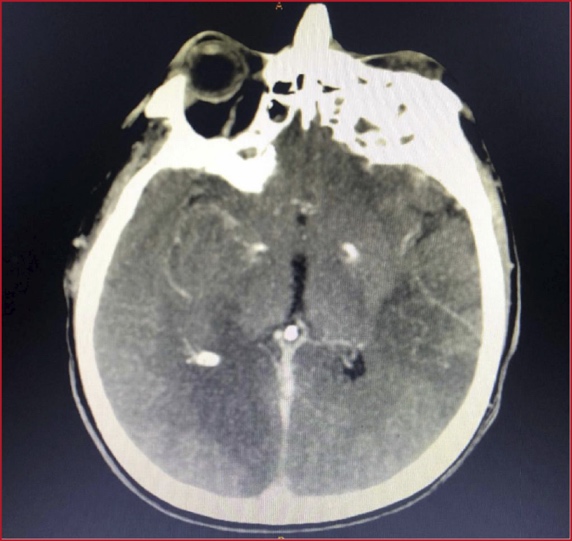
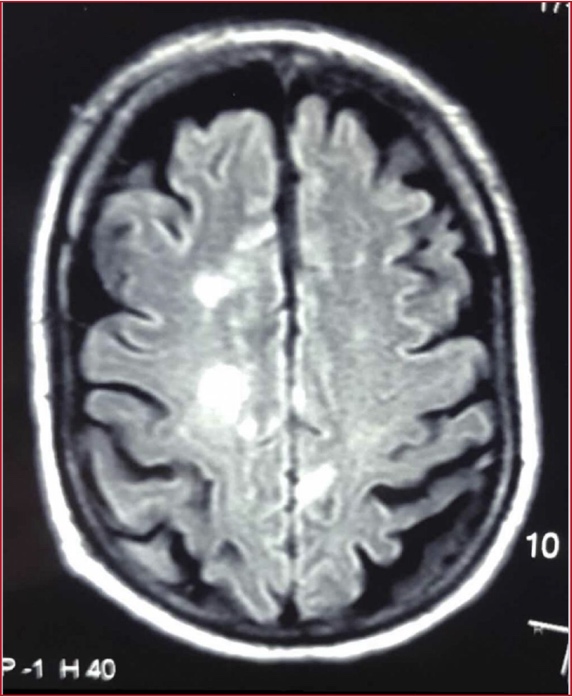
MB Vazquez(1), CN
Pozo(1), RO Dominguez(1), CF Chavez(1), OF Ferreira Aban(1), L Soliz(2), MD
Roggensack(1), N Grubissich(1), D Pina(1), J Cardozo(1)
(1) Dr Cesar Milstein. (2) Drcesar Milstein
Introducción: Fragilidad es un estado de vulnerabilidad
debido a la disminución de reserva y función del sistema fisiológico,
ocurriendo en más del 25% en mayores de 65 años1. Se describieron herramientas
validadas para detectar y cuantificar la fragilidad, el Clinical Frailty Scale
(CFS) y Adult Comorbidity Evaluation 27 (ACE-27). Existe un incremento de
ancianos que requieren tratamiento en Unidad de Terapia Intensiva (UTI) y
cierta percepción que estos pacientes presentan una tasa de supervivencia menor
en UTI.2 3
Objetivos: Describir la relación entre el score de CFS y
ACE-27 con la mortalidad de los pacientes ingresados a UTI.
Método: Estudio retrospectivo, descriptivo y
observacional de una cohorte. Se analizaron registros de 391 pacientes
ingresados a UTI desde el 1° enero al 31 diciembre del 2019, en el Hospital Dr.
Cesar Milstein. Criterios de inclusión: todos los pacientes ingresados,
criterios de exclusión: pacientes con limitación del esfuerzo terapéutico (33
pacientes). Variables analizadas: Edad, sexo, APACHE II, CFS, ACE-27,
mortalidad, días de internación, de ventilación mecánica y patología de
ingreso. Los datos cualitativos se expresan en frecuencia (porcentaje), los
cuantitativos se expresan como media y/o mediana con rango según distribución
Gaussiana. Se analizo mediante Epi Info™, y Statistix 7.0, empleando Test
Student, Wilcoxon Rank sum test y Chi cuadrado. Se consideró significativa p
< 0.05.
Resultados: Los resultados demográficos son expresados en
la Tabla 1, observándose diferencias respecto de mortalidad en edad 77 vs 71 (p
0.00), APACHE II 24 vs 13 (p 0.00), CFS categorizado (1-2-3-4 como sin
fragilidad) Grupo A y (5-6-7-8-9 con fragilidad) Grupo B 68 vs 27 (p 0.01),
tipo de ingreso quirúrgico y no quirúrgico 14 vs 84 (p0.00).
Se observó en la subpoblación de ingresos no
quirúrgicos diferencias en categoría como shock séptico, trauma, días de
internación, de ventilación mecánica y APACHE II. Sin diferencias en CFS y
ACE-27 respecto de mortalidad.
Conclusión: No observamos relación entre la mortalidad en
UTI de la población global y no quirúrgica y un CFS o ACE-27 de mayor
fragilidad y morbilidad.

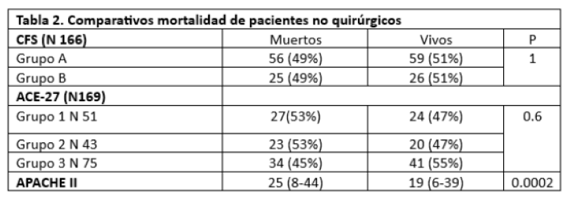
FE Espinoza(1), M
Otamendi(1), M Cruz(1), NA Grassi(1), MG Montenegro Fernandez(1), AV Millan(1),
NI Zelaya De Leon(1), P Zorzano Osinalde(1), LG Duran(1), M Petasny(1)
(1) Hospital Municipal De Agudos Dr. Leónidas
Lucero
Introducción: La miocardiopatía periparto (MCPP) se define
como una miocardiopatía idiopática con falla cardíaca asociada, secundaria a
una disfunción ventricular izquierda dentro del último mes del embarazo y los
cinco meses posparto. Es un diagnóstico de exclusión, donde el ventrículo
izquierdo puede no estar dilatado pero la fracción de eyección (Fey) se
encuentra por debajo del 45%. Se presenta a continuación un caso clínico de
insuficiencia cardiaca secundaria a miocardiopatía periparto.
Presentación del caso: Paciente femenino de 29 años con antecedentes
de accidente cerebrovascular isquémico, tabaquista, tres gestas, dos partos, un
aborto espontaneo hace 4 años. Cursaba puerperio alejado en día 16 cuando
intercurre con disnea clase funcional IV, asociada a dolor precordial, opresivo
y ortopnea por lo que consulta al hospital. Evolucionó con insuficiencia
respiratoria que requirió intubación orotraqueal. Se realizó un ecocardiograma
transtorácico que informó hipocinesia global, disfunción sistólica con
deterioro moderado de la Fey del 40% e insuficiencia de válvula tricúspide
leve. Se realizó una angiotomografía de tórax donde no se observaron imágenes
compatibles con tromboembolismo pulmonar, con hiperdensidades bilaterales,
áreas de consolidación, broncograma aéreo, derrame pleural bilateral escaso a
predominio derecho. Se descartó síndrome antifosfolipído y enfermedades de
origen autoinmune. Se implementó un tratamiento multidisciplinario. Después de
optimizar el tratamiento con dobutamina, enalapril, espironolactona y
anticoagulación presentó mejoría clínica, logrando el destete del respirador y
pase a sala de clínica médica.
Discusión: La forma de presentación más común es con
síntomas y signos de insuficiencia cardíaca. A pesar de que la incidencia
general sea de 1 cada 2300 embarazos en todo el mundo, se debería considerar
esta patología lo más precozmente posible e instaurar rápidamente su
tratamiento. De las pacientes que sobreviven, se han observado tasas de
recuperación de la función ventricular en un 54% de los casos.
Conclusiones: Es importante que este tratamiento sea
intensivo y multidisciplinario, en ello radicará el hecho de lograr disminuir
la morbimortalidad materno-fetal.
0334 ENFERMEDAD INVASIVA POR
ESTREPTOCOCO DEL GRUPO A (SGA): REPORTE DE CASO CLINICO
L Ruarte(1), L
Morales(1), M Garcia(1), P Taborda(1), J Ortega(1), A Quinteros(1), S Rojas(1),
C Ferreyra(1), D Carranza(1), N Bonetto(1), S Carrizo(1), J Celia(1), M
Ruiz(1), M Buemo(1), S Sosa(1), G Mamy(1), M Bernaldo De Quiros(1), N
Nickels(1), S Ortiz(1)
(1) Regional Victor Sanguinetti
Introducción: Los estreptococos del grupo A, comúnmente
causan enfermedades leves como amigdalitis, faringitis, impétigo, celulitis y
escarlatina. En raras ocasiones, puede conducir a enfermedad invasiva, causando
condiciones potencialmente mortales, responsables de más de 500.000 muertes
anuales a nivel mundial.
Caso clínico: Paciente masculino de 30 años, obeso;
consulta en
guardia por trauma cerrado de miembro
inferior derecho y realiza
tratamiento sintomático ambulatorio. En 48hs
consulta nuevamente por edema local, flogosis y dolor intenso. Mediante
ecografía evidencian colección subcutánea que impresiona absceso y se punza
obteniendo muestra purulenta. Ingresa a
quirófano para desbridamiento por fascitis necrotizante e intercurre con
hipotensión, requerimiento de vasoactivos, taquicardia, fiebre, oliguria; por
lo que
pasa a UTI para soporte hemodinámico y
tratamiento médico. En las
primeras 36hs del shock séptico presento
fallo multiorganico; se cultivo e inicio esquema antibiótico con vancomicina +
piperacilina-
tazobactam; agregando clindamicina cuando se
informa rescate de
estreptococo pyogenes en hemocultivos y en
líquido de punción.
Permanece en terapia intensiva 6 días, se
realizaron 2 toilettes quirúrgicas con buena evolución y pasa a sala de
traumatología donde
luego de descalonar antibioticoterapia
evoluciona febril persistente con progresión de la lesión inicial reingresando
a quirofano en dos oportunidades más, continuando actualmente antibióticos en
sala general.
Discusión: Se realizó un relevamiento de hisopados de
fauces retrospectivo a enero 2022 hasta mayo 2023 realizado en el centro
de bacteriología del Hospital Regional de
Comodoro Rivadavia. Entre los casos confirmados de infecciones por
estreptococos del grupo A vs flora habitual, se evidencio un importante
incremento de la
incidencia de infecciones por SGA; en
correlación con la situación epidemiológica nacional. Así mismo se pudo
evidenciar la baja incidencia de casos invasivos con evolución desfavorable.
Conclusión: La intervención quirúrgica oportuna junto al
tratamiento antibiótico permitió la evolución favorable del paciente,
recuperando las funciones que se vieron alteradas con el shock séptico inicial.
Tener conocimiento de la situación epidemiológica local, nos permite tomar
conductas oportunas en favor de una mejor evolución clínica del paciente.
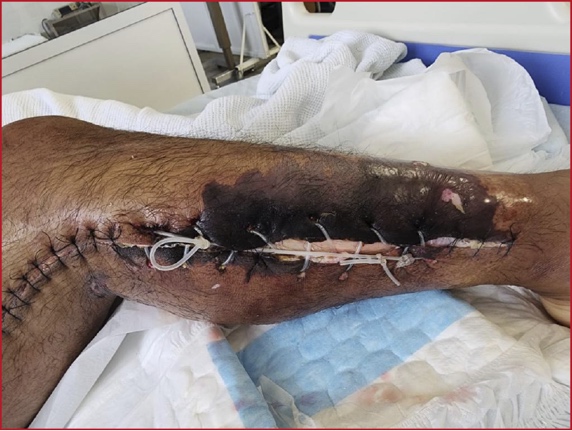
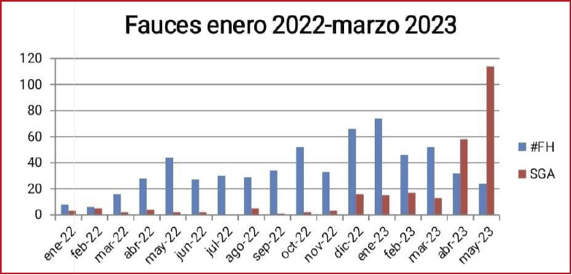
NB Leales(1), DA
Rodriguez(1), A Santana Mackinlay(1), M Petre(1), L Sanabria(1)
(1) Hospital De Alta Complejidad Del
Bicentenario Esteban Echeverría
Introducción: El modo Ventilación Espontánea Continua
Controlada por Presión (PC-CSV) es ampliamente utilizado en pacientes críticos
durante la fase de soporte parcial. Uno de sus objetivos es que el paciente
realice parte del esfuerzo ventilatorio y, de esta manera, disminuir la
presencia de debilidad diafragmática. El nivel de presión de soporte (PS) es un
factor determinante para prevenir o predisponer la aparición de debilidad
diafragmática.
Las herramientas de medición no invasivas
como la P0.1, Índice de presión muscular (PMI) y Presión de oclusión (Pocc),
toman relevancia para estimar el esfuerzo muscular (WOB) del paciente. El
índice de fracción de engrosamiento diafragmático (IFE) medido por ecografía
podría ser una herramienta adicional para estimar el WOB y titulación de PS.
El objetivo de este estudio fue evaluar el
comportamiento del IFE en diferentes niveles de PS, en relación a otros métodos
no invasivos de titulación de PS como lo son la P0,1, el PMI, la Pocc, el
volumen corriente (Vt) y la frecuencia respiratoria (FR).
Materiales y Métodos: En este estudio fisiológico y prospectivo se
incluyeron pacientes consecutivos ingresados en la UCI del Hospital
Bicentenario Esteban Echeverria (HBEE) en fase de soporte parcial de la
Asistencia Ventilatoria Mecánica, que cumplan criterios de estabilidad clínica
y hemodinámica. Se excluyeron pacientes con excitación psicomotriz, obstrucción
severa al flujo aéreo, obesos mórbidos y con alteración severa del drive
ventilatorio. A los pacientes incluidos se los evaluó en 3 niveles de PS: 2, 8
y 15 cmH2O en forma aleatoria y se registraron las variables: P0.1, PMI, Pocc,
Vt y FR. El nivel de PEEP se fijó en 8 cmH2O.
Resultados: Se evaluaron 7 pacientes. En la tabla 1 se
detallan las características clínico demográficas. La mediana de IFE en 2, 8 y
15 cmH2O de PS fue de 0,42 (RIQ 0,41-0,53), 0,30 (RIQ 0,20-0,35) y 0,17 (RIQ
0,14-0,24) respectivamente. En la figura 1 se observa la relación entre las
variables.
Conclusión: Se describió el comportamiento del IFE en
diferentes niveles de PS y se comparó su relación con otras herramientas no
invasivas.
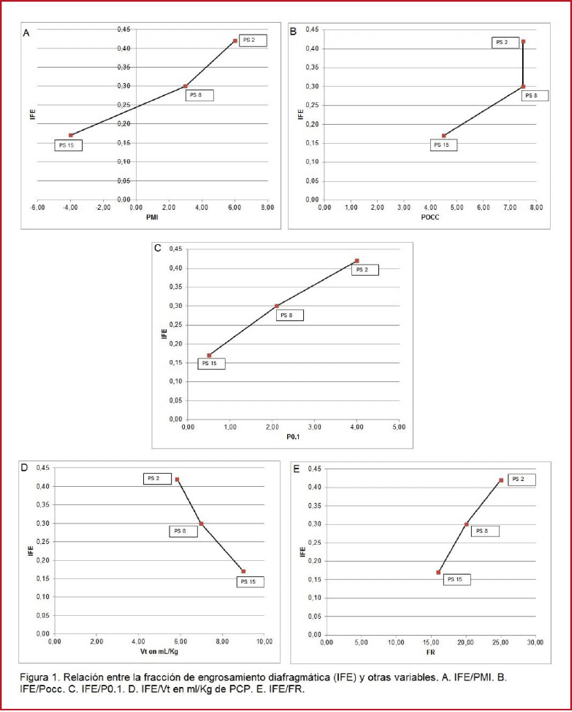
0336 VIDEOFIBROBRONCOSCOPIA EN
TERAPIA INTENSIVA EXPERIENCIA EN CLÍNICA DEL VALLE
MA Sabbatini(1)
(1) Clinica Del Valle
Introducción: La videofibrobroncoscopia (FBC), se ha
convertido en el procedimiento de elección para la exploración de la vía aérea
y es un medio importante para el diagnóstico y tratamiento de varias
enfermedades pulmonares en pacientes críticos.
Objetivos: Determinar las principales
indicaciones de FBC en nuestra unidad de terapia intensiva.
Materiales y métodos: Diseño: Estudios de Corte Transversal. La
población estudiada fueron un total de 283 pacientes a los cuales se les
realizó procedimiento videofibrobroncoscópico, en el periodo 1° de Enero de
2019 hasta el 15 de Mayo de 2023 en la unidad de terapia intensiva de adultos
de Clínica del Valle. Los datos se recolectaron del protocolo de FBC de
historias clínicas electrónicas institucionales. Se confeccionó una planilla en
Excel y se registraron los siguientes variables, sexo, edad, lavado broncoalveolar,
toma de biopsia, guia de traqueostomia.
El equipo estuvo conformado por un médico
intensivista especialista en FBC, acompañado por residente de terapia
intensiva. Todas las intervenciones se realizaron en la cabecera del paciente,
en la unidad de terapia intensiva.
Análisis estadístico: descriptivo de las
variables cualitativas, frecuencias y porcentajes; las variables cuantitativas
en medias.
Resultados: Se analizaron 283 fibrobroncoscopias
obteniendo los siguientes resultados. La media de edad fue 61, mayor frecuencia
en hombres 68% vs 32%. APACHE promedio 16. El 100% de las FBC se realizaron en
paciente en ventilación mecánica.
Las principales indicaciones de la
videofibrobroncoscopia están expuestas en la tabla 1, la más frecuente fue toma
de muestra microbiológica 48%, seguido de la guía fbc para traqueostomia 37%,
evaluación de la vía aérea con evidencia de lesiones 7%, resolución de
atelectasias 6% y por ultimo toma de biopsia 4%.
En 10 pacientes (4%) se detectaron
complicaciones menores. Las complicaciones descritas son hipoxemia transitoria
y sangrado leve de la mucosa bronquial. No se ha producido ningún neumotórax en
relación con el procedimiento.
Conclusión: La fibrobroncoscopia en el enfermo crítico ha
demostrado ser útil tanto con fines diagnósticos como terapéuticos. Se trata de
un procedimiento seguro, las complicaciones relacionadas con el mismo son menores
y se presentan en un porcentaje bajo de casos.

0338 Trombosis séptica de la
vena porta como rara complicación de apendicitis aguda
L Pesce Brochero(1),
E Asinari(1), I Bollati(1), A Furlotti(1), M Olave(1), A Garcia(1), AL
Nisnik(1)
(1) Hospital Misericordia
Introducción: La pileflebitis (trombosis séptica portal) es
una complicación grave de diversas infecciones abdominales que se produce por
la diseminación bacteriana desde un foco infeccioso intraabdominal hacia la
vena porta, lo que ocasiona inflamación y trombosis. El curso clínico típico
incluye fiebre, dolor abdominal y náuseas. Las causas más frecuentes son
apendicitis, diverticulitis, colangitis y enfermedad de Crohn y los agentes
bacterianos más comunes la E. Coli y B. Fragilis.
Presentación del caso: Paciente previamente sano, de 31 años
comienza con epigastralgia y fiebre que progresa a con abdomen agudo por
apendicitis retrocecal gangrenosa perforada con absceso subfrénico, que recibió
tratamiento quirúrgico en asociación con con Piperacilina Tazobactam empírico.
El paciente desarrolla sepsis grave, ictericia, colestasis, fallo renal y
plaquetopenia por lo que ingresa a UTI, donde por TAC se evidencia trombosis de
la vena porta por lo que se inició anticoagulación con enoxaparina. Evoluciona
con Hipertensión Portal con ascitis constatada por drenaje y con múltiples
abscesos hepáticos que requirieron drenajes percutáneos con aislamiento de E.
Coli MR y K, Pneumoniae productora de Carbapenemasas que recibieron tratamiento
con ceftriaxona, Amikacina y Tigeciclina.
Discusión: Aunque se ha sugerido que la anticoagulación
temprana puede reducir el riesgo de embolia pulmonar y mejorar la
supervivencia, las pautas sobre el momento adecuado para iniciarla en pacientes
con pileflebitis complicada aún no están claras. No se aconseja la
anticoagulación para todos los pacientes, sin embargo, en los casos de
progresión del trombo en los controles imagenológicos fiebre continua o
bacteriemia persistente a pesar del tratamiento antibiótico se sugiere la
anticoagulación.
Conclusión: Podemos concluir que la pileflebitis es una
infrecuente complicación de diversos cuadros infecciosos abdominales que
requiere la resolución quirúrgica del foco infeccioso inicial, el cultivo del
mismo, así como la toma de hemocultivos, el inicio temprano de la
antibioticoterapia de amplio espectro, el manejo percutáneo de las colecciones
y el uso de anticoagulantes en pacientes seleccionados considerando el costo y
beneficio no suplantando el uso de antibióticos.
0339 SÍNDROME DE ENCEFALOPATÍA
POSTERIOR REVERSIBLE (PRES): REPORTE DE UN CASO
JI Maceira
Spinelli(1)
(1) H.i.g.a. Guemes De Haedo
Introducción: Es una entidad poco frecuente que cursa con
cefalea, alteración del sensorio, convulsiones o déficit focales sumado a
estudios imagenológicos característicos que revierten cuando se trata la causa
desencadenante. Se ha asociado entre otras a Hipertensión, enfermedad renal,
Lupus eritematoso sistémico, enfermedades relacionadas con el embarazo.
Presentación del caso: Masculino de 62 años con antecedentes de
enfermedad renal crónica secundaria a glomerulopatía membranosa en terapia de
reemplazo renal, tabaquista, nefrectomizado; presentó posterior a sesión de
hemodiálisis cefalea y deterioro del sensorio asociado a foco motor
braquio-crural izquierdo e hipertensión (220/160) se agrega convulsión
tónico-clónica- postictal prolongado requiriendo intubación orotraqueal.
TC encéfalo sin lesiones hipo/hiperdensas,
línea media centrada y ventrículos libres ; Punción lumbar: negativa;
laboratorio Urea:102, Creatinina: 6, Ionograma: 137/5.9/102.
A las 72 hs RMN de encéfalo: múltiples
lesiones de señal hiperintensa en secuencias que ponderan en T2, siendo
sutilmente hipointensas en T1 cortico subcorticales bilaterales en territorio
occípito parietal bilateral y bifrontales.
Al cabo del día 10 de internación el paciente
evoluciona con remisión de foco motor y sin nuevos episodios convulsivos.
Durante el resto de su internación paciente
con múltiples intercurrencias infectológicas por lo que óbito al cabo de 2
meses de internación.
Discusión: Ante un paciente con síndrome neurológico
agudo (descartado las causas más frecuentes) y sumando la reversión del cuadro
e imágenes sugestivas el síndrome de PRES deberá de ser un diagnóstico a
pensar.
Conclusión: Como bien conocemos el Síndrome de PRES es
más frecuente en patologías como la eclampsia y la preeclampsia y el Lupus
Eritematoso Sistémico pero ante pacientes con síntomas neurológicos asociados a
hipertensión arterial e insuficiencia renal es importante tenerlo en cuenta
como diagnóstico diferencial/exclusión.


0340 EVALUACIÓN DEL USO DE LA
VIDEOBRONCOSCOPÍA EN LA TERPAIA INTENSIVA
JI Maceira
Spinelli(1), KBM Diaz Carro(1), MC Lugaro(1)
(1) H.i.g.a. Guemes De Haedo
Introducción: Desde el 1 de Abril 2023 al 17 de mayo de
2023 se realizó un registro sobre la utilización de la videobroncoscopia en la
Terapia Intensiva del Htal. Guemes de Haedo.
Objetivo: Analizar y describir las principales
indicaciones, resultados, cambios en la conducta y complicaciones de la
videobroncoscopia, realizadas por médicos residentes y especialistas en Terapia
Intensiva.
Resumen: Estudio realizado en una unidad de Terapia
Intensiva médico-quirúrgica de ámbito público, dotada de una unidad polivalente
de 16 camas. Se incluyeron pacientes consecutivos a los que se le realizo una
videobroncoscopia (AMBU®) durante su internación en el servicio. Se analizaron
las siguientes variables: Edad, APACHE II, indicaciones, cambios en la conducta
medica/resultados, complicaciones y rol del operador.
Durante el procedimiento se utilizó monitoreo
multiparamétrico continuo del paciente.
Se realizaron 18 videobroncoscopias en 12
pacientes diferentes, de los cuales, el 83,3% se encontraban en ventilación
mecánica. La edad media de los pacientes fue de 43 años (Maximo 67; Minimo 20)
y el APACHE II fue de 20 (Maximo 36; Minimo 6). Las indicaciones fueron:
neumonía (33,3%), evaluación de vía aérea (22,2%), como guía de traqueostomía
(16,6%), FEES (16,6%), y por falla en el weaning (11,1%). Las mismas fueron
realizadas por médicos especialistas (44,5%) y por residentes (55,5%). Se
presentaron solamente complicaciones menores como episodios de desaturación,
taquicardia y hemorragias leves con reversión luego de finalizado el
procedimiento. En un 50% se realizaron cambios en la conducta medica(55%
cambios del esquema antibiótico)
Conclusión: El procedimiento fue realizado tanto por
residentes como por médicos formados en videobroncoscopia sin complicaciones
graves. Es un estudio con una utilidad en múltiples patologías y que gracias al
mismo se logro cambio en la conducta medica en gran porcentaje de paciente.
0341 Encefalopatía por priones
V Sakurai(1), A
Vargas(2), D Poquechoque(2), O Balderrama(2), W Paredes(3), S Llerena(2), R
Guillen(2), E Vela(2), A Hernandez(2)
(1) Profesor Alejandro Posadas. (2) Hospital
Posadas. (3) Hospital Pasadas
Introducción: La encefalopatia por priones, conocida como
enfermedad de Creutzfeldt-Jacob es una enfermedad que asocia la misma al
consumo de alimentos contmainados con el prion la cual se disemina por la falta
de control para la produccion, distribucion y consumo de productos carnicos.
Presentación del caso: Paciente de 39 años, sexo masculino, sin
antecedentes de imortancia.
Cuadro clínico que empieza 06/03/23
caracterizado por lo que se interpreta brote psicótico y que 10/03 agrega
signos meníngeos.
Ingresa en nuestro centro donde se estudia de
forma global la relación de algún cuadro infeccioso vs toxicológico, habiéndose
descartado los mismos con estudios complementarios.
RMN 17/03 T2/Flair con alteración difusa
simétrica en ganglios de la base y restricción de secuencias DWI, sugestivo de
encefalopatía.
21/03 estatus epileptico refractario a
anticomiciales de 3era generación, dosis máximas y barbitúricos, que no se
pudieron disminuir en contexto de EEG que reflejaban status.
Respecto a los estudios de LCR: con
negatividad de cualquier microorganismo, oncogenes negativos y por último
proteína 14-3-3 positiva. Dando diagnóstico de encefalopatìa por priones.
Por complicaciones propias del paciente
crítico, evoluciona con distress e hipoxia refractaria, bajo todos los sedantes
a dosis máximas y finalmente fallece en fecha 28/04/23
Discusión y conclusión: El caso presentado de un paciente de 32 años
con una clínica típica de la enfermedad por priones y fallecimiento en un mes,
es una ejemplo del curso agresivo y fulminante de la enfermedad, la variante
más común, la cual es la esporádica (en el 85%) representado como una
enfermedad neurodegenerativa manifestada como demencia, pérdida de capacidad
motora y que llega a producir la muerte por otro de sus síntomas neurológicos,
en este caso el status epileptico,se relaciona con la evolución tórpida de la
enfermedad, más allá de los estudios; imagenológico y laboratorial, proteína
14-3-3 en líquido cefalorraquídeo, es de importancia clinica poder identificar
un cuadro clínico grave y guiarlo a estudios complementarios que definen el
diagnóstico.
0342 presentación de caso
clínico bronquitis plástica
MB Bejarano(1), L
Irazoqui(1), E Baeza(1), M Enriquez(1), L Martinez Rigo(1), P Medici(1), C
Mena(1), J Gonzalez Rapana(1)
(1) Hiemi Don Tetamanti
Introducción: Afección rara y grave caracterizada por
aparición de moldes bronquiales de material fibromucoide, descripto como
complicación de diversas enfermedades: asma,FQ, malformaciones linfáticas
pulmonares, posoperatorio cardiovascular.
Presentación del caso: Varón 5 años, asmatico, comienza con fiebre,
tos y dificultad respiratoria que progresa a claudicación, con hipoventilación
pulmonar derecho y radiografía con atelectasia masiva; se cultiva e inicia
antibióticoterapia, ingresa ventilación mecánica, se realiza Fibrobroncoscopia
rígida: material blanquecino viscoelástico(bronquio fuente derecho): molde
bronquial.Virológico:Influenza A.Por sospecha de Bronquitis Plástica inició
tratamiento corticoideo, mucolítico con Dornasa alfa nebulizado y N Acetyl
Cisteina y broncodilatador. Mejoría clínica y radiológica progresiva,extubacion
al sexto día a Canula de alto flujo.
Discusión: La bronquitis plástica en una afección rara y
grave que se caracteriza por la formación de moldes bronquiales de un tejido
mucoide,se asocia a afecciones pulmonares como asma, Fibrosis Quística,
malformaciones linfáticas pulmonares, postoperatorio cardiovascular. se
presenta con disnea abrupta, hipoxemia, atelectasia masiva o bilaterales que se
observan en imagenes de torax, siendo su principal diagnóstico diferencial la
presencia de cuerpo extraño en vía aérea; el diagnóstico de determina mediante
fibrobroncoscopia rígida directa con la extracción del molde bronquial mucoso;
su tratamiento consiste en mucolíticos, broncodilatadores, kinesioterapia y
corticoides.
Conclusión: En época invernal, cuando las infecciones por
influenza prevalecen, ante un niño con cuadro de dificultad respiratoria severa
y subita, hipoxemia y atelectasia masiva en la radiografía de tórax se debe
descartar Bronquitis Plástica ya que su pronto diagnóstico y tratamiento
disminuye el daño por hipoxia y mejora la sobrevida.
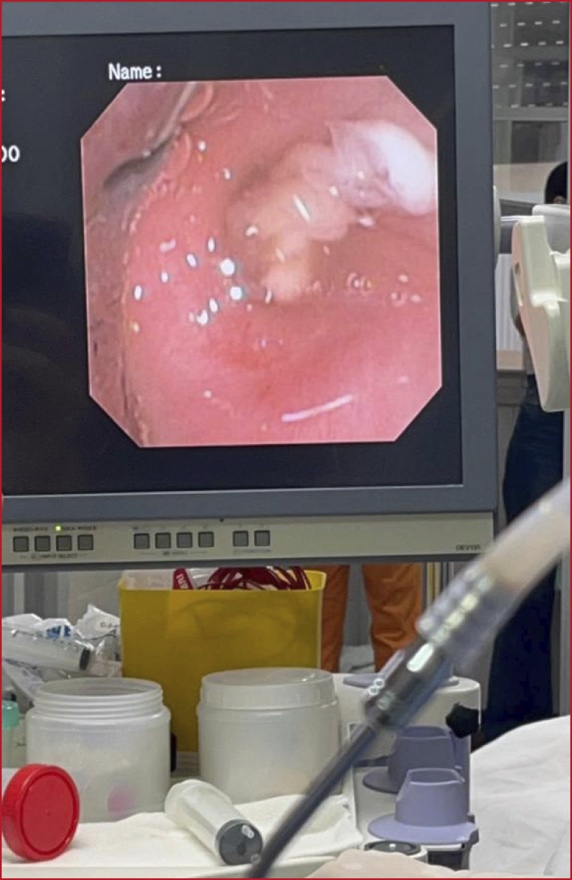

FD Vasile(1), JJ
Cáceres(1), MA Vega(1), DA Sittoni(1), RJ Bagnasco(1), VN Luna(1)
(1) Hospital Domingo Funes
Introducción: La Isquemia Cerebral Tardía en la Hemorragia
Subaracnoidea (HSA) no solo se debe al vasoespasmo sino a mecanismos
multifactoriales en estadios tempranos, denominando así una nueva entidad como
“Daño Cerebral Temprano” (EBI), destacándose el aumento de la actividad
simpática (hiperactividad simpaticomimética).
El concepto de EBI se establece durante las
primeras 72Hs de producida la hemorragia. Su diagnóstico puede establecerse con
una medición indirecta del lactato sérico sumado a características clínicas
puntuales.
Presentación del caso: Masculino de 49 años de edad sin APP
conocidos al momento de la fecha ingresa al servicio por depresión del sensorio
y caída de su propia altura sin recuperación de conciencia. Al ingreso paciente
GSC < 8/15.
TC de cerebro HSA FISHER III. Fig 1.
ECG: Taquicardia Paroxística
Supraventricular, Fig 2.
RxTx: Infiltrados Algodonosos bilaterales,
sin broncograma aéreo. Fig 1.
LBT: GB13580 N90% glu216 urea75 creat1.55
BT1.89 gsa 7.20/47.4/ 115.3/18.1/-9.7/98% PAFI130. lactato4.27.
Diagnóstico: DISFUNCIÓN MULTIORGÁNICA
PROGRESIVA, edema pulmonar cardiogénico secundario a HSA HH4 F3.
Se asegura vía aérea AVM:
PEEP6/VT450/CE63/CD29. Se inicia tratamiento con Dexmedetomidina en infusión
continua a bajas dosis.
Día 3: Se objetiva mejoría en la radiografía.
Ecopulmonar: líneas A en los cuatro cuadrantes y disminución de líneas B.
Día 8: mínimos reflejos neurológicos.
Four3/TC2/R1. Paciente febril, se realizan hemocultivo y cultivo de aspirado
traqueal.
Día 13: paciente evoluciona con Isquemia
Cerebral Difusa Tardía secundaria a HSA (vasoespasmo) e hipernatremia
hiperosmolar. Paciente con Deterioro rostrocaudal, nuevo diagnóstico: potencial
donante. Electroencefalograma plano.
Discusión: La HSA conduce al aumento de la PIC y,
consecuentemente, disminución de la PPC. La actividad tóxica resulta en
constricción de microcirculación, apoptosis de células endoteliales, alteración
de barrera hematoencefálica, edema cerebral y cascada tromboinflamatoria. El
aumento agudo de catecolaminas producido después de la hemorragia, provoca
complicaciones cardiopulmonares como miocárdico neurogénico aturdido y edema
pulmonar neurogénico. Ambos eventos se relacionan con mal resultado
neurológico. La infusión continua de dexmedetomidina (A2adrenérgico), ha
demostrado resultados favorables, disminuyendo complicaciones asociadas.
Conclusión: Es importante tener en cuenta que, aunque la
causa del fallecimiento es dependiente de la propia patología cerebral, la
disfunción cardiopulmonar reversible puede contribuir al aumento de la
mortalidad. Por ende, la instauración rápida del tratamiento alfa2adrenérgico y
la exclusión aneurismática, disminuye las complicaciones durante la
internación.
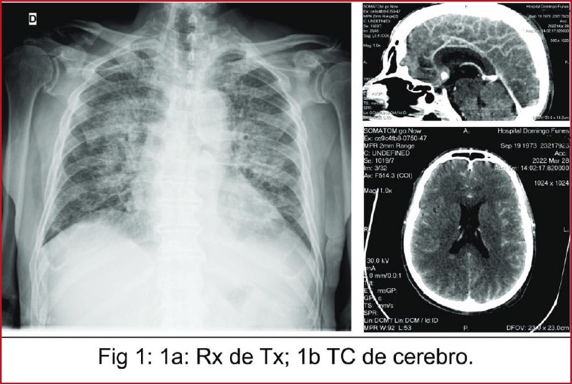
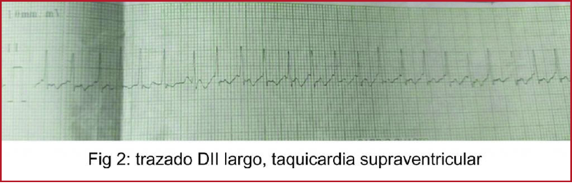
M Di Grazia(1), J
Saltos(1), P Beber(1), M Escobar(1), E Steinberg(1), S Villaroel(1), S Giannasi(1)
(1) Hospital Italiano
Introducción: Llevar a cabo la extubación (EOT) en el
momento oportuno, es un desafío contínuo en la Unidad de Cuidados Intensivos
(UCI). Se recomienda la implementación de Cánula de Alto Flujo (CAF) en
pacientes con alto riesgo de falla de EOT. Los pacientes con Síndrome
Hepatopulmonar (SHP) se caracterizan por presentar alteración en la oxigenación
inducida por modificaciones vasculares pulmonares en el contexto de la
patología hepática. Presentamos el siguiente caso clínico de un paciente
cursando el POP de un TH por un SHP, que logró tener una EOT dentro de las
primeras 12 horas en la UCI que fue exitosa, gracias al uso de CAF, a pesar de
presentar hipoxemia severa postoperatoria de manera sostenida en el tiempo.
Caso: Paciente de 67 años de edad, de sexo
masculino, con antecedentes de cirrosis alcohólica CHILD C con SHP, ingresó a
la UCI proveniente del quirófano tras una cirugía sin complicaciones, pero con
altos requerimiento de FiO2 por hipoxemia. Considerando sus antecedentes de
SHP, y tras descartar otras causas de hipoxemia, se llevó a cabo la EOT. Se
implementó CAF como soporte no invasivo post EOT.
A pesar de la hipoxemia, el paciente no
refirió disnea en reposo, ni durante la rehabilitación, momento en el cuál era
necesario incrementar los niveles de FiO2, sin embargo pudo llevarla adelante
sin mayores compliaciones.
La progresión de la saturación y la FiO2 se
muestran en la tabla 1.
Al día 52 postoperatorio fue dado de alta al
domicilio.
Conclusión: En este reporte de caso mostramos el uso
exitoso de la CAF en un paciente con hipoxemia sostenida en el POP de un TH por
SHP. Logramos mostrar que en un escenario de estricto control de los signos
clínicos y vitales, la CAF podría ser una alternativa terapéutica en el período
post EOT.

0345 Una causa de acidosis
metabólica severa: REPORTE DE CASOS
L Zelada(1), J
Garcia(1)
(1) Central
Introducción: El etilenglicol es una sustancia incolora, Ph
neutro y de sabor dulce, usado como disolvente, fluido de frenos y
refrigerante; su ingesta accidental o intencional produce metabolitos tóxicos
como glicolaldehído y ácidos glioxílico, fórmico y oxálico, responsables de su
toxicidad. La sospecha diagnóstica se basa en la detección de acidosis
metabólica severa con GAP elevado, hipocalcemia y oxalato de calcio en orina.
Reconocer la importancia del análisis del estado base para el diagnóstico y
tratamiento precoz de una patología severa.
Presentación del caso: En el lapso de un año se reciben en el
Servicio de Terapia Intensiva del Hospital Central de Mendoza dos casos con
sospecha de ingesta de etilenglicol. El primero se trata de un femienino de 65
años obesa, hipertensa y tabaquista con trastorno de conciencia, refiriendo el
familiar ingesta intencional de etilenglicol. En el segundo caso, se trata de
un masculino de 64 años con antecedentes de hipertensión arterial y Chagas
serológico, que ingresa con trastorno de conciencia, sin acompañantes. En ambos
pacientes la tomografía de cerebro y punción de líquido cefalorraquídeo son
normales y laboratorio con acidosis metabólica severa con hiperlactacidemia,
hipocalcemia y cristales de oxalato en orina. Ambos evolucionan con necesidad
de hemodiálisis de urgencia, iniciándose en el segundo caso al ingreso y en el
primer caso a las 48 hs. Reciben antes de las primeras 24 hrs post-ingesta
etilterapia con carga y dosis de mantenimiento. Permanecen en Terapia Intensiva
el primer caso 43 días, el segundo caso continuó solo por 10 días.
Discusión: Si bien en el primer caso se llega al
diagnóstico por el interrogatorio, La experiencia del mismo simplifica llegar a
la sospecha diagnóstica en un segundo paciente donde se desconocía historial y
sin posibilidad de interrogatorio, siendo el laboratorio y la sospecha clínica,
claves para el diagnóstico precoz.
Conclusión: Es importante reconocer la acidosis
metabólica severa y tener en cuenta diagnósticos diferenciales poco frecuentes
a fin de realizar tratamientos fundamentales para modificar la morbimortalidad.
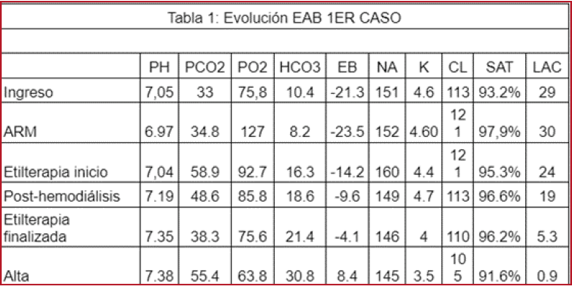
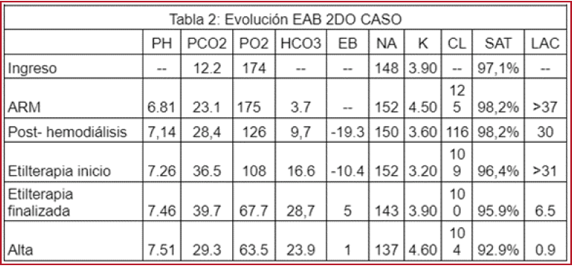
0346 Estado protrombótico por
intoxicación por cocaína: REPORTE DE CASO
L Zelada(1), J
Garcia(1)
(1) Central
Introducción: El consumo de cocaína provoca un estado
protrombótico por vasoconstricción a nivel esplénico produciendo eritrocitosis transitoria,
a nivel coronario, estimula la liberación de factor Von-Willebrand promoviendo
la agregación plaquetaria y genera respuesta inflamatoria, finalmente terminado
en trombosis. La incidencia de consumo de cocaína en Argentina es del 7,8% en
el último año; siendo más frecuente en hombres. Con aumento del mismo en los
últimos años. El objetivo de la siguiente presentación, es considerar el
tromboembolismo pulmonar como posibilidad diagnóstica en este tipo de paciente
y actualización del tema.
Presentación: Paciente masculino. 46 años, privado de la
libertad, antecedentes de tabaquismo y EPOC, ingresa por Status convulsivo e
intoxicación aguda con cocaína. En tomografía de abdomen se evidencian imágenes
radiolúcidas localizadas en yeyuno. Intercurre con Trastorno de oxigenación
severo. Se realizó Angiotomografía de tórax que muestra falta de relleno en
arteria pulmonar izquierda, arterias de lóbulo medio, inferior y segmento
anterior de lóbulo superior derecho. Ecocardiograma con aurícula derecha
dilatada e hipertensión pulmonar moderada (PSP 48mmHg), PESI score elevado. Se
procede a trombolisis con infusión de rTPA y permanece anticoagulado.
Se confirma trombosis venosa profunda de
femoral superficial hasta gemelares internas. Ecocardiogramas evolutivos con
mejoría significativa de hipertensión pulmonar (tabla 1). Evoluciona
favorablemente. Se extuba al día 19 de ARM.
Discusión: En el caso descrito la confirmación de
intoxicación por cocaína por ruptura de cápsulas a nivel digestivo, dando como
consecuencia la persistencia de niveles elevados de tóxico en orina (imagen 1),
nos obliga a pensar que es el motivo causal del estado protrombótico el cual
generó tromboembolismo pulmonar y trombosis venosa profunda femoral. La
trombolisis con rTPA fue efectiva en este caso.
Conclusión: El consumo de cocaína puede generar estados
protrombóticos, lo cual debe ser considerado al momento de los diagnósticos
diferenciales de insuficiencia respiratoria en paciente con este antecedente.
La trombosis como causa de insuficiencia respiratoria es poco frecuente en
relaciones a otras etiologías probables (infecciosa, hemorrágica, etc), por lo
tanto el nivel de sospecha para su detección debe ser elevado.
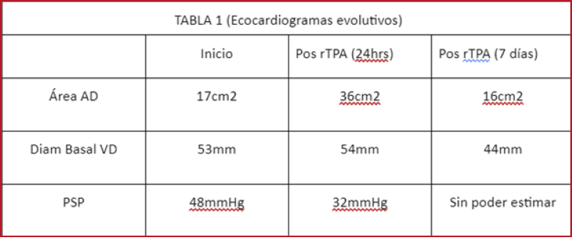
![]()
JL Sanz(1)
(1) Humberto Notti
Introducción: El absceso del músculo psoas es una
piomiositis infrecuente en la población pediátrica, convirtiéndose en un gran
reto diagnóstico. Debe sospecharse en todo niño con fiebre, malestar general o
dolor abdominal o lumbar o cadera con evolución mayor a una semana. Suele
confundirse con artritis séptica u otras enfermedades osteomusculares.
Presentación del caso: Paciente de 7 años, sin antecedentes previos,
ingresó al hospital por dolor lumbar, impotencia funcional de miembros
inferiores, fiebre y rash escarlatiniforme de 6 días de evolución; evolucionó
en sala tórpidamente, a las 36 horas ingresó a Terapia Intensiva. Permaneció
inestable hemodinamicamente con requerimiento de Asistencia Ventilatoria
Mecánica, antibioticoterapia y altas dosis de inotrópicos los primeros 3 días.
Ante sospecha de artritis séptica de rodilla derecha se realizó artrocentesis
con cultivo negativo; por distensión abdominal se realizó ecografía abdominal
que informó liquido libre y leve alteración de ecoestructura del musculo iliaco
izquierdo sin signos de abscedación. Al 4to día se realizó Resonancia de
abdomen-pelvis-rodilla derecha donde se observó compromiso infeccioso del
músculo iliaco izquierdo con colección parcialmente abscedada y compromiso del
músculo iliopsoas distal homolateral. Al 6to día se drenó quirúrgicamente el
absceso, aislando S. pyogenes en cultivo.
Discusión: El absceso de psoas se clasifica como
primario (diseminación hematógena) o secundario (propagación desde foco
contiguo).
Factores de riesgo para su desarrollo:
traumatismos previos procesos infecciosos, anemia, desnutrición, abuso de
drogas por vía parenteral, enfermedades crónicas, inmunodeficiencias primarias
o secundarias.
La ecografía suele ser el examen inicial; las
técnicas con mayor rendimiento diagnóstico son la Tomografía y la Resonancia
El tratamiento incluye manejo antibiótico y
drenaje de la colección por vía percutánea con guía ecográfica o por TC o
quirúrgico con lumbotomía
Conclusiones: El absceso de Psoas es una infrecuente causa
de shock séptico, con pocos datos disponibles sobre su prevalencia e incidencia
en nuestro país, siendo una entidad rara y de difícil abordaje. Su diagnóstico
representa un gran reto.
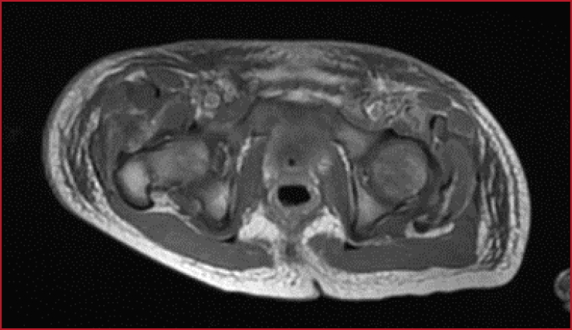
JL Sanz(1), S
Torres(2), A Siaba Serrate(2), A Exeni(2), B Chiostri(2), T Iolster(2)
(1) Humberto Notti. (2) Universitario Austral
Introducción: El síndrome nefrótico es la glomerulopatía
primaria más frecuente en Pediatría. Una característica es la
hipercoagulabilidad, describiéndose fenómenos tromboembólicos en miembros
inferiores, renales, seno longitudinal o pulmonar (incidencia 2-8%)
La literatura sobre presentación de casos
clínicos pediátricos con trombosis venosa y arteriales es escasa, refiriendo en
muchos casos a población adulta.
Presentación del Caso: Paciente de sexo femenino de 2 años, con
antecedente de síndrome nefrótico corticorresistente ingresa para realización
de biopsia renal y revaloración de patología de base. En Ecocardiograma se
observa trombo en desembocadura de Vena Cava Inferior en Aurícula Derecha por
lo cual ingresa a Unidad de Cuidados Intensivos Pediátricos (UCIP) para
monitoreo e inicio de goteo de Heparina. Presenta tórpida evolución con falla
multiorgánica asociada a Síndrome de Distrés Respiratorio Severo (SDRA),
presentando un paro cardiorrespiratorio < 5 minutos de duración. Estuvo
ventilada 7 días con soporte vasoactivo. Se evidenció en ecocardiograma imagen
compatible con trombo en rama pulmonar, confirmándose diagnóstico con AngioTAC.
Tras reunión multidisciplinaria se decide realizar Endarterectomía de Arteria
Pulmonar y Trombectomía de Vena Cava Inferior. Evoluciona favorablemente
posterior a cirugía, estando actualmente en tratamiento de patología de base
con Diálisis Peritoneal, antihipertensivos y anticoagulación con Enoxaparina,
con objetivos de trasplante renal en breve tiempo.
Discusión: El curso clínico del Síndrome Nefrótico es
altamente variable, difícil de predecir en el momento de la primera
manifestación y precisa un seguimiento prolongado. Las variables congénitas y
atípicas del Síndrome tienen mala evolución, con alta mortalidad en la etapa
pretrasplante.
Entre los diagnósticos del caso se evaluaron
shock séptico, evolución de la enfermedad de base y falla hemodinámica asociada
a SDRA.
En este caso el colapso hemodinámico
asociados a PCR y SDRA agregaron alta morbilidad, lo que llevó al concurso de
las especialidades responsables (UCIP, Nefrología, Cirugía Cardiovascular,
Cardiología) a debatir sobre la costo/efectividad y asunciones del peor y mejor
escenario respecto a la decisión quirúrgica debido a la alta mortalidad que
presenta esta patología y la posibilidad de óbito durante el acto quirúrgico.
Conclusión: El Tromboembolismo pulmonar en pediatría
presenta una alta mortalidad. Es importante en el análisis de los diagnósticos
principales evaluar esta posibilidad para poder actuar con celeridad.
G Souza(1), J
Verges(1), M Cyunel(2), J Juri(1)
(1) Instituto De Trasplante De Caba. (2) Dr.
Ricardo Gutierrez
Introducción: Cuando se desencadena la Muerte Encefálica,
existe una serie de procesos fisiológicos-patológicos que inician con la
pérdida de funcionalidad y concluyen en el paro circulatorio cerebral. En el
protocolo actual de diagnóstico de Muerte Encefálica (ME), tanto el
Electroencefalograma (EEG) como el Doppler transcraneal (DTC) son considerados
métodos instrumentales auxiliares de diagnóstico.
Resultados: Se evaluó un paciente que evoluciono con
clínica de ME, secundario a una lesión isquémica de cerebelo; en el primer
estudio y por falta de imagen de magnitud suficiente que justificara dicha
evolución, se realizó un DTC que evidenció paro circulatorio en territorio
anterior bilateral y flujo crítico en territorio posterior. Horas más tarde y
con un nuevo estudio imagenológico, se realizó EEG que mostró actividad
eléctrica cortical en todos los canales de ambos hemisferios. Este hallazgo se
mantuvo las siguientes 24hs, así también, el patrón sonográfico, apareciendo
silencio bioeléctrico cortical a las 48hs de la evaluación inicial.
Discusión: La
discordancia entre la presencia de actividad eléctrica cerebral y el paro
circulatorio cerebral es un evento que se presenta en muy raras ocasiones,
relacionado a la particular fisiopatología de la ME. Aun cuando no todos los
países contemplan la evaluación de estructuras hemisféricas y troncales para la
determinación de la ME.
Conclusión: Estas excepciones que pueden surgir en la
evolución a ME, no debe alterar la aplicación del protocolo vigente para
arribar al diagnóstico, sino todo lo contrario, ya que nos permite adecuar los
métodos auxiliares a cada potencial donante evaluado.

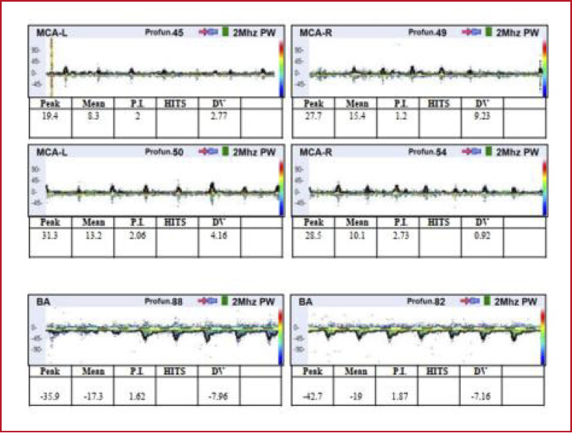
J Bernachea(1), C
Mizdraji(1), L Costa(1), P Camila(1), J Martinez(1), V Gimenez(1), L Gamarra(1),
L Ojeda(1), E Alfonso(1), L Figuerero(1), G Milella(1), M Mosqueda(1), E
Benitez(1)
(1) Hospital Escuela General Jose Francisco
De San Martin
Introducción: El pronóstico es extremadamente pobre en
pacientes con FPI que presentan insuficiencia respiratoria aguda (IRA),
alcanzando la mortalidad hospitalaria casi el 85%. Además, la ventilación
mecánica (VM) no tiene un efecto terapéutico significativo sobre la
supervivencia. La oxigenoterapia con cánula nasal de alto flujo (HFNC) puede
proporcionar un tratamiento respiratorio eficaz de la insuficiencia
respiratoria hipoxémica en pacientes con enfermedad pulmonar intersticial
(EPI).
Caso: Paciente femenina de 42 años con diagnostico
de Dermatomiositis y fibrosis pulmonar intersticial con CVF 35%, FEV1/CVF 70%
con mala respuesta a corticoterapia y Rituximab que evoluciono con
insuficiencia respiratoria progresiva con requerimiento de oxigenoterapia. Por
aumento del requerimiento de oxígeno y mala mecánica respiratoria ingresa a
Terapia intensiva saturando 80 % FR 32, uso de músculos accesorios,Po2 45, por
lo que se inicia CANAF con buena respuesta ,con control a la 1 hs Sat 90% ,FR
26 Fio2 80% índice de Rox : 4.35 ,3hs 40 l/m Sat 96 FR 27,Fio2 50% índice Rox :
7.38 ,5hs 40ltrs ,Fio2 50% FR 34 Sat 90% ,índice de Rox: 5.29 por lo que se
mantuvo la estrategia ventilatoria durante 10 días con buena adaptación y
confort de la paciente intercurriendo con Neumonía intranosocomial ,disfunción
multiorgánica y posterior abito.
Discusión: Al no poder revertir el curso de la
enfermedad, la elección de la VM podría causar molestias al paciente, mayor
requerimiento de sedación y neumonía asociada al ventilador. Se uso CANAF como
estrategia ventilatoria como parte la atención al final de la vida.
Conclusión: La CNFA es bien tolerada por los pacientes
con insuficiencia respiratoria hipoxémica asociada a EPI. HFNC permitió a los
pacientes comer y conversar hasta justo antes de la muerte, lo que sugiere que
HFNC en estos pacientes es un tratamiento paliativo razonable.
M Cyunel(1), G
Souza(1), J Verges(1)
(1) Instituto De Trasplante
Introducción: La evolución a muerte encefálica (ME) y su
diagnóstico es, en muchos casos, la única alternativa para finalizar las
medidas de soporte vital en pacientes con daños extensos e irreversibles del
SNC. En algunas ocasiones este proceso demora días, semanas o meses, siendo una
espera angustiosa tanto para la familia como para el equipo médico tratante.
Presentación de caso: Paciente sexo masculino de 12 años, que
ingresa el 13/01 derivado a la UTI por hematoma talámico derecho con volcado
ventricular, que requirió colocación de DVE por sangrado de malformación
arterio-venosa (MAV). Evolucionó con múltiples complicaciones infecciosas
(pioventriculitis, sepsis a S. Aureus, falla renal y hepática secundaria a
antibióticos, requerimiento de vasopresores en múltiples ocasiones, disturbios
hidroelectrolíticos y úlceras de córneas). Presentó midriasis el 18/01, se
suspendió sedoanalgesia el 27/01 y persistían los reflejos de tronco hasta el
03/02. Se realizó una primera evaluación el 09/02 con Doppler transcraneal
(DTC) que evidenció flujo crítico en territorio de ACM izquierda y reverberante
en AB y ACM izquierda. Fue seguido con DTC por una semana, obteniéndose iguales
resultados. El 09/03 fue reevaluado por métodos convencionales y se arribó al
diagnóstico de ME, pudiendo desconectarse del soporte vital.
Conclusión: Resulta controversial la espera de un mes
para completar un diagnóstico de ME, siendo que el paciente presentaba en la
primer evaluación paro circulatorio en 2/3 territorios evaluados. Si bien la
normativa legal actual no contempla el retiro de medidas de alta complejidad,
las mismas pueden adecuarse según el cuadro y el pronóstico, permitiendo un
desenlace temprano, a fin no incurrir en un sostenimiento fútil de parámetros
vitales. Esta situación excede a la terapia intensiva pediátrica, y debería ser
un tema a plantear cuando luego de varios intentos no se puede completar el
diagnóstico de ME en presencia de lesiones extensas e irreversibles.
L Bezzi(1), M
Fredes(1), F Lezcano(1), G Ferro(1)
(1) Clinica Pasteur
Introducción: El 40% de los pacientes en Unidad Coronaria
(UCO) posterior a una cirugía cardíaca presenta alguna complicación pulmonar.
La ecografía diafragmática resulta útil en la evaluación pre y posoperatoria en
estos pacientes La medición de la fracción de engrosamiento diafragmático (FDE)
en el preoperatorio puede ayudar a detectar aquellos sujetos con mayor riesgo
de complicaciones postoperatorias.
Objetivos: Identificar si se desarrollaron mayor
cantidad de complicaciones respiratorias en aquellos sujetos que presentaron
una FDE prequirúrgica por debajo del 36% en comparación con los que presentaban
una FDE normal. Secundariamente, describir si la excursión diafragmática (ED)
posterior a la cirugía es inferior a la observada en el preoperatorio.
Materiales y métodos: Estudio observacional, descriptivo,
prospectivo comprendido entre Febrero a Junio de 2023. Se incluyeron sujetos
mayores de 18 años que ingresaron a cirugía cardiovascular en la UCO de la
Clínica Pasteur en Neuquén. Se eliminaron aquellos que requirieron ventilación
mecánica invasiva posterior a la cirugía por más de 24 hs. Las mediciones
fueron tomadas en el pre y postoperatorio inmediatos, registradas por dos
operadores, en posición semisentado y se utilizó el ecógrafo Philips HD11xe. En
todos los pacientes se registraron ED y FDE. Las variables categóricas se
reportaron como frecuencias y porcentaje. Las variables continuas se reportaron
con media y desvío estándar o mediana y rango intercuartílico, según
distribución. Para el supuesto de normalidad se utilizó el test Shapiro-Wilk.
Significancia: p < 0.05. El software utilizado fue IBM SPSS Statistics Visor
25.
Resultados: Se enrolaron 14 sujetos, 12 de los cuales
completaron el estudio. La FDE previa a la cirugía presentó una media de 0.37
(DE 0.03) y la mediana en el postquirúrgico fue 0.2 (RIQ 0.16-0.43). La ED
previa a la cirugía reporta una media de 1.68 (0.16), mientras que en la post
quirúrgica la media fue 1.70 (0.23).
Conclusión: Preliminarmente no se encontró un aumento de
complicaciones respiratorias estadísticamente significativo en aquellos
pacientes que presentaban una FDE inferior al 36% previo a la cirugía (p=
0.44). La ED no tuvo una variación estadísticamente significativa entre las
mediciones previas a la cirugía y en el postquirúrgico (p= 0.71).
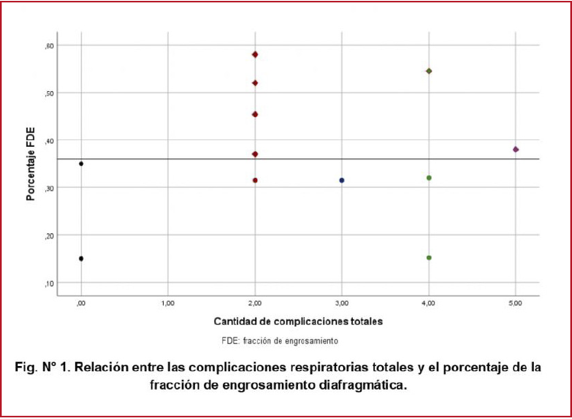
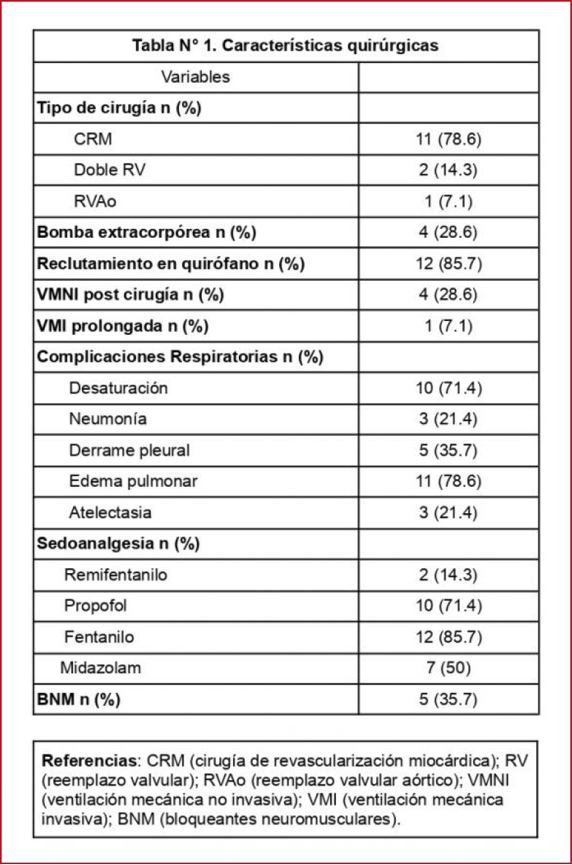
0354 Pericarditis constrictiva
en Pediatría: reporte de un caso
J Garcia Valdez(1),
A Bustos(2), MDLA Islas(2), MG Avila Benavides(2), M Colombo(2), LA Gutiérrez
Ortuño(2), M Sarli(2)
(1) Hospital Nacional Alejandro Posadas. (2)
Nacional Alejandro Posadas
Introducción: La pericarditis constrictiva es una patología
poco frecuente en pediatría, se debe a un proceso fibrótico que abarca ambas
hojas pericárdicas y puede ser de etiología bacteriana o por Mycobacterium
tuberculosis. Representa un reto diagnóstico ya que puede presentarse de forma
oligosintomática.
Presentación del caso: Presentamos el caso de una niña de 2 años con
antecedentes de haber cursado un cuadro de Neumonía. Durante la anamnesis
refiere dolor abdominal, edema bipalpebral y pérdida del apetito de 48 horas de
evolución. Al examen físico se evidencia ruidos cardíacos hipofonéticos e
hipoventilación en base derecha. Se realiza radiografía de tórax donde se
evidencia cardiomegalia y en el ecocardiograma imágenes compatibles con
tabicaciones en el espacio pericárdico, llegando al diagnóstico de Pericarditis
constrictiva. Inicia tratamiento antibiótico de amplio espectro con Vancomicina
y Ceftazidima posterior a la toma de cultivos y cultivo de líquido pericárdico
donde aisló SAMR. El paciente se somete a una pericardiocentesis evacuadora más
pericardiectomía y colocación de drenaje pleuro-mediastinal en 2 oportunidades.
Evoluciona con bajo gasto cardiaco post quirúrgico, requiere hemodiafiltración,
pulsos de corticoides, tratamiento antibiótico y evoluciona favorablemente. El
diagnóstico y tratamiento oportuno en esta patología son las bases para obtener
resultados positivos.
Discusión: Son escasos los casos reportados sobre esta
patología en pediatría, encontramos 1 caso en Taiwan, New York, Portugal,
Alemania y Argentina, en todos los reportes se concluye que esta patología es
de diagnóstico desafiante.
Conclusiones: Los pacientes con pericarditis constrictiva
presentan un cuadro clínico muy signo sintomatológico variado, por lo tanto el
examen físico es esencial en la evaluación inicial, para solicitar los exámenes
complementarios acordes para establecer el diagnóstico y brindar un tratamiento
específico y oportuno.

0355 Mielitis Transversa por
Síndrome de Sjögren
MA Betancur(1), AL
Piñas(1), J Vilca Becerra(1), F Martin(1), MG Nucciarone(1), MR Gardeazabal(1),
IM Parodi(1), F Morales(1), M Cordoba(1), A Cucci(1), JJM Conde(1), F
Iglesias(1), C Loudet(1), S Tal(1)
(1) Hospital San Martin De La Plata
Introducción: La mielitis transversa aguda (MTA) es un
cuadro neurológico inflamatorio focal de la médula espinal de diferentes
etiologías. La presentación clínica del Síndrome de Sjögren (SjS) es bastante
heterogénea y afecta predominantemente a mujeres de mediana edad. Identificar
la etiología de ambas patologías es desafiante, y en muchas circunstancias la
causa sigue siendo desconocida.
Presentación del caso: Masculino de 23 años sin antecedentes
patológicos, ingresa derivado para estudio de síndrome medular agudo.
Paciente que sufre trauma torácico laboral,
presenta dolor torácico con irradiación a hombro izquierdo y posteriormente
irradia a miembros inferiores, evolucionando con paraplejía inferior y
paraparesia de miembros superiores.
Se realiza RMN donde se evidencia cambios de
señal de C3 a D3, incremento de diámetro de médula espinal, hiperintensidad que
compromete cordones anteriores y sector central, a nivel D3-4 dilatación del
conducto del epéndimo. Evoluciona en 48 horas con insuficiencia ventilatoria
requerimiento de ARM y plejia de miembros inferiores y miembro superior
izquierdo. Se interpreta mielitis transversa vs isquemia medular traumática;
descartándose indicación quirúrgica o causas infectologías.
Dentro laboratorio de ingreso se obtiene
resultado de FAN + 1/640 granular fino, RO-60 + asociado a
hipergammaglobulinemia desestimando la etiología traumática, por lo que se
decide tratamiento con pulsos de Metilprednisolona 500mg IV por 3 días; por falta
de mejoría clínica a los 15 días se decide administrar gammaglobulina 2mg/kg en
5 días. Cuadro autoinmune compatible con Síndrome de Sjögren.
Paciente evoluciona con mejoría motriz
notable, Daniels 2/5 de MMII y MSI, con MSD 3/5 hasta el momento del alta del
nosocomio.
Discusión: La forma de presentación de compromiso motor
asociado al antecedente de trauma torácico obligó a descartar la etiología
traumática; a pesar de ello la sospecha de enfermedad autoinmune nos permitió
otorgar tratamiento y llegar a un diagnostico poco frecuente.
Conclusión: El SjS en adultos jóvenes varones es muy poco
frecuente; más aún las complicaciones neurológicas graves como la mielitis
transversa. En toda mielopatía debe descartarse un trastorno autoinmune y ante
la sospecha se debe otorgar tratamiento temprano para detener la inflamación
autoinmune sospechada.
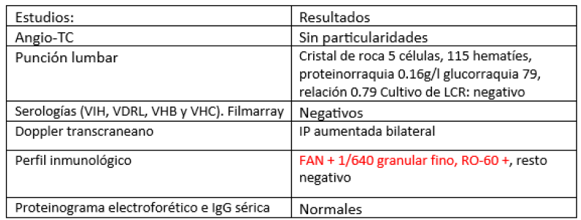

0356 SINDROME COLINÉRGICO AGUDO
SECUNDARIO A INTOXICACIÓN POR ORGANOFOSFORADOS. REPORTE DE CASO
EGA Milella(1), EY
Benitez(1), LC Figuerero Salinas(1), M Mosqueda(1), LSN Gamarra(1), JM
Martinez(1), J Bernachea(1), V Gimenez Duarte(1), LB Costa(1), C Pisarello(1),
HJM Alvarez(1), JE Alfonso
(1) Hospital Escuela General Jose Francisco
De San Martin Corrientes
Introducción: Los compuestos organofosforados son
pesticidas ampliamente utilizados que anualmente causan numerosos episodios de
intoxicaciones, y muertes cuando es deficiente el abordaje diagnóstico y
terapéutico. En intoxicaciones agudas se produce un síndrome colinérgico por
aumento de acetilcolina a nivel sináptico, secundario a inhibición irreversible
de las colinesterasas. Se manifiestan tres entidades clínicas en función del
tiempo de exposición: a) Crisis colinérgica aguda, minutos a horas post
exposición; b) Síndrome intermedio 48-72 horas posteriores; y c) Polineuropatía
tardía. Abordamos en este caso una crisis colinérgica aguda.
Caso: Paciente masculino de 36 años, antecedentes
desconocidos, hallado inconsciente en domicilio, ingresó a nuestro hospital con
Glasgow 9/15 (O4V2M3), hipotensión, bradicardia, sudoración profusa, sialorrea,
abundante secreción lacrimal, sin control de esfínteres, fasciculaciones
musculares en miembros, pupilas mióticas. tomografía de cerebro sin cambios
estructurales. Evolucionó con episodios convulsivos, deterioro consistente en
Glasgow 3/15 con uso deficiente de musculatura respiratoria y mala defensa de
vía aérea con evidencia de broncoaspiración, ingresando a Terapia Intensiva
recibiendo intubación orotraqueal, ventilación mecánica y soporte vasoactivo
por inestabilidad hemodinámica. Aislándose dato de que el paciente ingirió
agroquímicos previo al inicio sintomático Se realizó lavado gastrointestinal
con carbón activado, asumiéndose como crisis colinérgica secundaria a
intoxicación por organofosforados se inició infusión continua de atropina
revirtiendo paulatinamente las fasciculaciones a las 24 horas de iniciada la
terapia, y a las 72 horas el paciente evolucionó alerta y respondiendo órdenes
verbales, cumpliendo criterios de destete se procedió a la extubación.
Discusión: En el caso mencionado el deterioro
neurológico por sospecha de crisis colinérgica asociada a intoxicación por
organofosforados se orientó descartando patología cerebral estructural mediante
estudio tomográfico, también encefalopatía secundaria a alteraciones metabólicas,
basando la hipótesis en manifestaciones colinérgicas muscarínicas y
nicotínicas, cobrando notable fuerza gracias a la referencia de consumo previo,
que orientó el diagnostico y dirigió el tratamiento anticolinérgico.
Conclusión: Observándose evolución favorable del paciente
presentado, se podría plantar como evidencia la necesidad de instaurar
rápidamente un abordaje diagnostico y terapéutico, frente a la sospecha de
intoxicaciones agudas, desviándose la necesidad de confirmación diagnóstica por
dosaje de colinesterasas, cuando la sospecha diagnostica es sustentable.
![]()
0357 A PROPÓSITO DE UN CASO:
NEUMONÍA ATÍPICA GRAVE POR CHLAMYDIA PSITTACI
MB Gonzalez(1), G
Gabriela(2), M Ana Karina(2), A Ariel Alejandro(2), PD Coronado Luján(2), O
Lucia(2), AM Banegas(2), GE Nuñez Llovera(2), D Nogales(2)
(1) Durand. (2) Hospital General De Agudos
Carlos G. Durand
Introducción: La psitacosis es una enfermedad infecciosa
sistémica causada por la bacteria Chlamydia Psittaci. La presentación clínica
es variable y el principal factor de riesgo es la exposición a las aves, su
reservorio zoonótico.
Caso clínico: Paciente masculino de 46 años, que ingresó a
UTI por disnea CF III, cefalea y fiebre. TC de tórax con block neumónico a
nivel del lóbulo superior derecho. Evoluciona tórpidamente, febril persistente,
progresión de la insuficiencia respiratoria y shock con requerimiento de
vasopresores y ARM. Al interrogatorio: contacto con dos loros, recientemente
fallecidos, y pareja cursando infección por Chikungunya.
Por sospecha de neumonía por Psitacosis, se
agrega Claritromicina al esquema antibiótico. Cultivo de muestras
respiratorias: negativos para gérmenes comunes. Panel viral: negativo. Dosaje
de IgG por técnica de IFI para Chlamydia Psittaci: 1/1024. Luego de 17 días el
paciente es extubado, cumplió 21 días de tratamiento antibiótico. Obtuvo el
alta hospitalaria.
Discusión: La infección por Chlamydia Psittacci no es
parte del diagnóstico microbiológico tradicional y debemos sospecharla en el
contexto de un paciente con fiebre, foco pulmonar, disociación
clínico-imagenológica y epidemiología positiva. Su diagnóstico se realiza a
través del aislamiento del germen o dosaje de anticuerpos. El tratamiento de
primera línea es la doxiciclina, y los macrólidos son de segunda elección.
Conclusiones: Considerando que la resistencia a los
antimicrobianos supone una amenaza cada vez mayor para la salud pública,
debemos destacar que una correcta anamnesis permite sospechar el diagnóstico y
guiar la selección del tratamiento antibiótico.
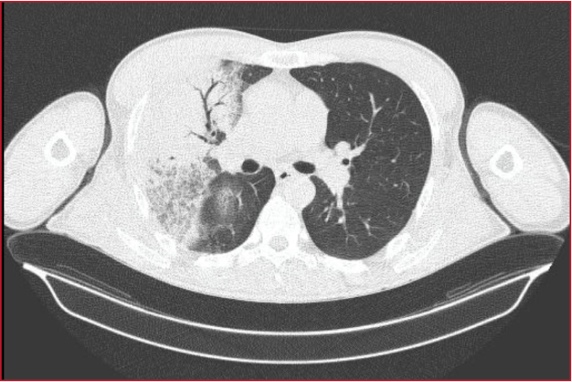
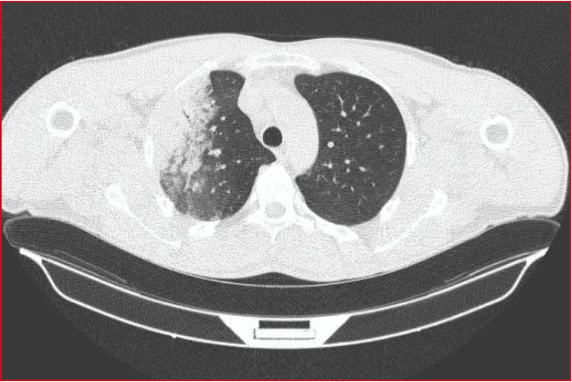
CSA Cieri(1), G
Velazco(1), S álvarez(1)
(1) Hospital Central
Objetivo: Estudiar epidemiologia y mortalidad de
pacientes adultos egresados o fallecidos con diagnóstico de ACV (accidente
cerebro vascular) isquémico desde enero 2021 a noviembre 2022 en el Hospital
Central de Mendoza.
Evaluar pacientes trombolizados o no y
causas. Evaluar los factores de riesgo en población trombolizada.
Analizar correlación entre variables (escala
NIHSS, Tensión arterial sistólica, leucocitos y lactato).
Materiales y métodos: Estudio analítico, observacional,
transversal, retrospectivo. Se analizaron 190 historias clínicas con
diagnóstico de ACV isquémico. Se confecciono base de datos sometida a
evaluación por juicio de expertos. Se analizaron datos con el programa SPSS 22.
Resultados: Sexo masculino: 69.5% (132); edad promedio:
57.5 (rango 23-87). 85.2% del total de la muestra fueron dados de alta (162),
mortalidad total: 8.9% (17). 88.4% no fueron trombolizados (168) el motivo
predominante fue: “fuera del periodo ventana”( 55,8%). Factor de riesgo
predominante en trombolizados: tabaquismo 55% (12) seguido por Hipertensión
Arterial: 40.8%, Obesidad 36.4%, Diabetes 22.7%. Se estudio relación entre
variables con método de Pearson: sin correlación.
Conclusión: En nuestra poblacion el ACV isquémico
prevalece en género masculino sin embargo la media de edad de nuestra población
es menor a los hallazgos en la literatura revisada. El tabaquismo es el factor
de riesgo más frecuente en nuestra muestra a diferencia de la mayoría de los
trabajos que establecen que es la hipertensión arterial. La mortalidad de
nuestra serie es similar a otras fuentes.
Es importante destacar el gran porcentaje de
sujetos no trombolizados por encontrarse fuera del periodo de ventana, que
tienen que ver con la prevención primaria y secundaria en nuestra población.
Indagar la cantidad en la que se desconoce el motivo de la no trombólisis para
mejorar el registro e incrementar al máximo las posibilidades terapéuticas.
Este análisis de nuestra población nos
permite identificar posibilidades de mejoría e idear estrategias para mejorar
nuestra eficacia terapéutica.
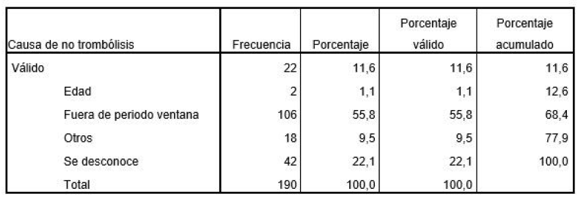
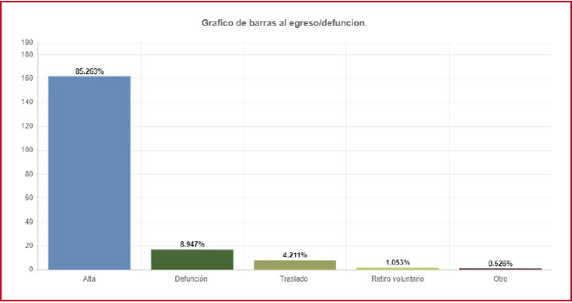
0359 Hipoglucemia recurrente
por hiperinsulinismo endógeno, un diagnostico infrecuente
DP Acosta(1), E
Soraide(2)
(1) Sanatorio Anchorena Recoleta. (2)
Sanatorio Anchorena
La hipoglucemia recurrente por hiperinsulinismo
endógeno es un cuadro infrecuente. Daremos a conocer un caso de nuestro
servicio.
Mujer de 51 años con antecedentes de
obesidad, diabetes tipoII diagnosticada en 2018. Inicio tratamiento con
metformina/glibenclamida, requiriendo insulinoterapia hasta 02/2023.
Internación en 02/23 por hipoglucemias sintomáticas interpretadas seundarias a
interacción con antibióticos, externandose con metformina/vildagliptina.
Reconsulta el 20/4 por hipoglucemia
sintomática recurrente postprandial. Niega uso de insulina. Ingreso a UTI donde
se estudió con TC/RNM abdomen: páncreas sin alteraciones, dosaje de péptido
c/insulina/glucemia en episodios de hipoglucemia: glucemia 47 insulina 629
péptido c 4,33. B-hidroxibutirato (-), dosaje de sulfonilureas (-). Se
interpreto hiperinsulinismo endógeno. Se obtuvo diagnóstico de
hiperparatiroidismo primario. Recibió vitaminaD, pamidronato(23/05).
Ecoendoscopia: páncreas sin lesiones. Cateterismo selectivo con gluconato de
calcio en páncreas: no patológico. PET-TC18FDOPA: pendientes resultados.
Se interpreta hipoglucemia recurrente
secundaria hiperinsulinismo endógeno, por insulinoma vs nesidioblastosis vs NEM
I.
Se coloco sensor de glucemia intersticial y
aguarda recibir diazoxido para externacion.
Discusión: La hipoglucemia recurrente por
hiperinsulinismo endógeno es un síndrome poco común, especialmente en adultos
sin diabetes. Las causas más probables suelen ser el insulinoma, trastornos
funcionales del páncreas como la nesidioblastosis(SHPNI) o hipoglucemia post
bypass gástrico, y trastornos autoinmunes. Otra posible causa es la neoplasia
endocrina múltiple tipo I(MEN I). Los síntomas corresponden a la triada de
Whipple(hipoglucemia confirmada, síntomas asociados y mejora al aumentar la
glucemia). El algoritmo diagnóstico abarca desde métodos no invasivos,
descartando causas exógenas de hipoglucemia/hiperinsulinismo, buscando
descartar insulinoma, hasta estudios complejos e invasivos como procedimientos
de hemodinamia. El tratamiento depende de la causa, en caso de encontrar un
insulinoma, especialmente si es único, se prefiere la resección quirúrgica.
Suelen ser benignos y existe la posibilidad de curación mediante esta vía. En
caso de nesidioblastosis y dependiendo de la gravedad de los síntomas, se puede
comenzar con tratamiento médico como diazoxido, octreotide, verapamilo o
acarbosa, recurriendo a cirugía en casos graves. En el caso de MEN I, se tratan
los órganos afectados.
En conclusión, se trata de una patología poco
frecuente que debe considerarse si es recurrente, luego de descartar las causas
más comunes de hipoglucemia en adultos con comorbilidades.
EM Rodas Montero, E
Solarte(1), G Izzo(1), C Arellano(1), J Angulo(1), A Rodriguez(1), L
Gonzales(1), A Vera(1), E Rodriguez(1), K Roberto(1)
(1) Simplemente Evita Gonzalez Catan
Introducción: La patología traumática es la principal causa
de muerte dentro de las primeras cuatro décadas de la vida, en el trauma
abdominal el hígado es la principal víscera solida afectada hasta en un 25% y
una mortalidad del 16%. Se clasifica la lesión hepática en 6 grados, de acuerdo
a la Asociación Americana para la Cirugía del Trauma (AAST) y en 4 grados según
la World Society of Emergency Surgery (WSES). El tratamiento incluye desde el
manejo no operatorio en pacientes estables que no presentan signos de abdomen
agudo, manejo quirúrgico en pacientes inestables y manejo por hemodinamia.
Material y métodos: Estudio observacional retrospectivo. Se
incluyeron pacientes que presentaron trauma abdominal con requerimiento packing
hepático e ingreso a UTI del Hospital Simplemente Evita de González Catán
durante el periodo de 01/01/2017 hasta 12/12/2022. Los datos se obtuvieron de
la base de datos de historias clínicas.
Objetivo primario: Describir las características epidemiológicas
de pacientes con trauma hepático que requirieron packing admitidos a UTI.
Resultados: Se incluyeron 16 pacientes con trauma de
abdomen que presentaron compromiso hepático y requirieron packing, los 16
pacientes (100%) eran de sexo masculino, edad promedio de 26 años. En 12
pacientes (75%) presento trauma abierto, 4 (25%) cerrado y en 4 (25%) asocio
trauma extra abdominal. Al ingreso hospitalario 15 pacientes (93,8%) requirió
soporte vasopresor por shock, 13 pacientes (81,3%) transfusión de más de 3 UGR.
La clasificación según WSES se distribuyó en
grado I 2 pacientes (12,3%), grado II 1 (6,3%), grado III 4 (25%) y grado IV 9
(56,3%).
Presentaron trauma hepático grado IV la
cantidad de 9 pacientes, y de estos, el 55% tuvo como hallazgo intraoperatorio
>2000 ml de hemoperitoneo y una mortalidad del 80%. La mortalidad global fue
del 56,3%, APACHE promedio 18 puntos.
Conclusiones: En nuestra población estudiada se observa una
alta incidencia de patología traumática abdominal con compromiso hepático y
requerimiento de packing en pacientes jóvenes y alta mortalidad. La principal
indicación de intervención quirúrgica fue shock, con una alta tasa de
transfusión de hemoderivados, soporte vasopresor y ventilación mecánica. La
lesión hepática grado IV fue la más observada.

0361 Reporte de caso de
enfermedad de Goodpasture
KMB Diaz Carro(1)
(1) H.i.g.a Güemes De Haedo.
Introducción: La enfermedad de Goodpasture es una entidad
clínica poco frecuente, cuya incidencia es de alrededor de 2 casos por millón
de personas. Se observo que su evolución varía según la edad en la que se
presenta, en pacientes jóvenes (menores a 30 años) suele haber mayor presencia
de hemorragia alveolar mientras que en los mayores (mas de 50 años) suele
asociarse a mayor incidencia de glomerulonefritis.
Presentación de caso: Masculino de 25 años sin antecedentes,
presenta disnea, hemoptisis y disuria. TC tórax: Infiltrados
intersticios-alveolares generalizados + sedimento urinario: acantocitos.
Ingresa a UTI con hipoxemia requiriendo IOT/ARM, decúbito prono, presenta
neumomediastino, se realiza BAL evidenciándose macrófagos con hemosiderina.
Desarrolla fallo renal con requerimiento de terapia de reemplazo renal,
insuficiencia hepática con hiperbilirrubinemia. Colagenograma positivo para
anticuerpos anti-membrana basal con ANCA negativo. Se indicaron 3 pulsos de
solumedrol, 1gr de ciclofosfamida y 4 sesiones de plasmaféresis, persistió con
hipoxemia severa refractaria intercurriendo con paro cardiorrespiratorio.
Discusión: Se realizo diagnostico diferencial con
glomerulopatias extracapilares mediante colagenograma negativo. Durante su
evolución desarrollo hiperbilirrubinemia sin encontrar relación de la misma con
el Síndrome de Goodpasture.
Conclusión: Siendo esta enfermedad poco frecuente, la
triada de insuficiencia respiratoria, insuficiencia renal y infiltrado
intersticio-alveolar en la tomografía, debería alertarnos en esta patología
como diagnostico diferencial.
0362 ECOGRAFIA DIAFRAGMATICA
COMO PREDICTOR DE FALLA DEL DESTETE EN VENTILACION MECANICA
EE Coldani(1), RM
Gonzalez(1), L Gladys(1), D Lourdes(1), R Rocio(1), B Rodrigo Anibal(1), Z
Angeles Celeste(1), R Ornella(1)
(1) Instituo De Cardiologia De Corrientes.
Objetivos: Evaluar la excursión, grosor y fracción de
engrosamiento diafragmático mediante ultrasonografía como predictor de fallo
del destete.
Métodos: Se estudiaron 54 pacientes sometidos a
cirugía cardiovascular central electiva que requirieron ventilación mecánica
invasiva por al menos 12 horas y que se encontraban en condiciones de iniciar
una prueba de ventilación espontánea (PVE). Las mediciones ecográficas se
obtuvieron a los diez minutos de iniciada la PVE. La excursión diafragmática se
evaluó con un transductor de 3,5-5 MHz por debajo del margen subcostal derecho
en la línea media clavicular en modo M; mientras que el grosor muscular del diafragma,
en inspiración y espiración, se visualizó mediante un traductor de 7-10 MHz, en
la zona de aposición perpendicular a la parrilla costal en el octavo o noveno
espacio intercostal, en modo B. La fracción de engrosamiento fue calculada en
porcentaje con la siguiente formula (grosor al final de la inspiración - grosor
al final de la espiración/ grosor al final de la espiración). Ambas imágenes
fueron capturadas durante una respiración tranquila.
Resultados: De los pacientes incluidos, el 29.6% fallo al
primer intento de ventilación espontánea. Los valores ecográficos obtenidos de
excursión, grosor inspiratorio, grosor espiratorio y fracción de engrosamiento
fueron de: 1.22 cm (0.71 a 1.96) vs. 0.93 cm (0.45-1.40), p 0.001; 0.36cm (0.21
a 1.12) vs 0.34 cm (0.18 a 0.80), p=0.59; 0.22cm (0.12 a 0.77) vs. 0.21cm (0.11
a 0.48), p=0.73; 71.5%(17 a 155) vs. 39.9% (10 a 81), p< 0.0001
respectivamente, en el grupo de éxito comparado con el de fallo. El punto de
corte de excursión diafragmática que se asoció con un destete no exitoso fue de
≤ 1,05 cm, con 68.7% de sensibilidad y 76.3% de especificidad. La fracción de
engrosamiento ≤57% se asoció al fallo, con una sensibilidad del 87.5% y
especificidad del 68.4%.
Conclusión: Las variables de excursión y fracción de engrosamiento
medidas a través de ultrasonografía demostraron ser predictores independientes
de falla al destete, no así el grosor diafragmático.

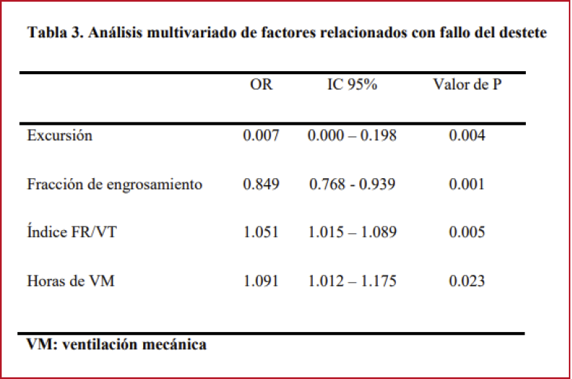
0363 Reporte de caso: Síndrome
de Weil
L Gonzales, E
Rodas(1), C Arellano(1), G Izzo(1), E Solarte(1), A Vera(1), A Rodriguez(1), J
Angulo(1), G Figueroa(1), Y Talamas(1), V Martinez(1)
(1) Simplemente Evita Gonzalez Catan
Introducción: La leptospirosis es una de las zoonosis de
mayor distribución mundial. Es causada por espiroquetas del género Leptospira.
De la cual hay 64 especies reconocidas. Los roedores son el reservorio más
importante. Estos pueden eliminar el organismo en la orina durante toda la
vida, lo que resulta en la contaminación particularmente el agua.
La infección humana generalmente resulta de
la exposición ambiental. Las puertas de entrada incluyen cortes o raspaduras en
la piel, las membranas mucosas o las conjuntivas. La patología cursa con
mortalidad elevada. Las manifestaciones clínicas van desde un síndrome febril
inespecífico hasta el shock séptico.
Presentación de caso: Paciente masculino de 41 años consulta a la
guardia por fiebre, ictericia y disminución del ritmo diurético. Al examen
físico: ictericia generalizada. TC abdomen informa cálculo de vía biliar en
bacinete. Cirugía general interpreta cuadro como colangitis/síndrome ictérico
obstructivo. Presento además episodio convulsivo.
Ingresa a terapia intensiva por Shock séptico
con SOFA 10 y síndrome convulsión tónico-clónico, requiere IOT y conexión a
ARM. Realizan colecistectomía, coledocotomía, con colocación de Kehr.
A las 24hs presenta hemorragia alveolar,
continua con episodios convulsivos, se reinterroga familiares, el paciente
trabajaba en mantenimiento de alcantarillas, se reinterpreta cuadro como
probable leptospirosis. Inicia antibióticoterapia con ceftriaxona y
ampicilina/sulbactam, terapia de reemplazo renal trisemanal. Al séptimo día de
la internación obtuvimos resultados positivos para leptospirosis. Eventualmente
el paciente resuelve sus fallas orgánicas, recibiendo alta hospitalaria.
Discusión: El presente caso presentó la forma severa de
la leptospirosis, cursando con falla hepática, shock séptico, insuficiencia
respiratoria, alteraciones neurológicas, falla renal aguda. El diagnóstico
requiere la sospecha epidemiológica, ya que se puede confundir con otras
patologías y no suele ser frecuente.
Conclusión: Se realizó el diagnóstico definitivo mediante
la microaglutinacion. El pronóstico es bueno cuando la antibioticoterapia es
instaurada de manera precoz. La importancia del caso radica en considerar a la
leptopspirosis dentro de los diagnósticos etiológicos deferenciales de sepsis
asociada a síndrome ictérico y hemorragia alveolar.
0364 Serie de casos: Neumonía
atípica por Chlamydia psittaci
A Rodriguez, C
Arellano(1), L Gonzales(1), A Vera(1), G Izzo(1), J Angulo(1), E Rodas(1), E
Solarte(1), E Rodriguez(1)
(1) Simplemente Evita Gonzalez Catan
Introducción: La psitacosis es una zoonosis transmitida por
aves, que son reservorio de la Chlamydia psittaci, bacteria intracelular
obligada. Chlamydia psittaci infecta a los humanos por inhalación de
microorganismos procedentes de heces desecadas de aves infectadas. El periodo
de incubación es de 5-14 días. Un 10% de las personas expuestas desarrollan
enfermedad respiratoria aguda.
La clínica típica es fiebre, sudoración,
cefalea, fotofobia, tos seca y mialgias. Menos común insuficiencia respiratoria
grave que requiere soporte ventilatorio. Un incremento moderado de las
transaminasas hepáticas se observa en la mitad de los casos. Infiltrados
intersticiales atípicos, predominantemente en lóbulos inferiores, son hallazgos
radiológicos comunes. El tratamiento es con Doxiciclina, recomendandose un
tratamiento de 14 días.
Caso clínico 1: Paciente femenina de 25 años de edad, con una
semana de evolución de tos, fiebre y disnea progresiva. TC de Tórax: muestra
infiltrados alveolares bilaterales difusos. Se interpreta como neumonía
atípica. Familiares refieren contacto con loros, por lo que se solicita
serología para microorganismos atípicos.
Evoluciona con insuficiencia respiratoria
aguda y shock, con requerimiento de ARM, dos ciclos de decúbito prono. Inicia
tratamiento con Doxiciclina empírico, Serología y PCR en muestra respiratoria,
eventualmente Positivo para Chlamydia Psittaci. Intercurre con NAR por
Pseudomona, tratamiento completo. Requiere traqueostomía percutánea, con buena
evolución.
Caso clínico 2: Paciente femenina de 21 años ingresa con mala
mecánica ventilatoria, hipóxemica, con requerimiento de CAFO durante 5 días. Tc
de tórax: parénquima pulmonar muestra infiltrados alveolares bilaterales
difusos. Por antecedente familiar y ambiental, inicia tratamiento con
Doxiciclina, con mejoría clínica. Serología para C. Psittaci negativa. Por nexo
epidemiológico directo, se consideró positivo.
Discusión: La anamnesis más los hallazgos clínicos y
radiológicos pueden hacer sospechar la etiología del cuadro. Generando así un
inicio temprano de un esquema antibiótico adecuado. El contacto con palomas
hizo sospechar una infección por C. Psittaci, confirmándose por serología el
diagnóstico. Eventualmente ambas pacientes tuvieron alta hospitalaria.
Conclusiones: Con estos casos se pretende destacar que
Chlamydia psittaci es un agente causal de neumonía y debe ser sospechada cuando
existe el antecedente epidemiológico.
GE Nuñez Llovera(1),
L Olle(1), A Antik(1), LV Lan(1), MB Gonzalez(1), AM Banegas(1), D Nogales(1)
(1) Carlos G. Durand.
Introducción: La inmunodeficiencia común variable resulta
de una alteración no definida de las células linfoides con fracaso de la
diferenciación de células B y déficit de inmunoglobulinas, aunque el recuento
de linfocitos B sea normal, llevando a infecciones a repetición.
Caso Clínico: Paciente Masculino de 49 años, con
antecedentes de inmunodeficiencia común variable e internación previa por COVID
19 con requerimiento de oxígeno a bajo flujo y buena evolución con
administración de corticoides (vacunado previamente con 3 dosis: 2 dosis
SPUTNIK-V y 1 dosis Moderna), reingresa 1 mes después en insuficiencia
respiratoria con requerimiento de ventilación mecánica. Se decidió iniciar
tratamiento antibiótico y antifúngico empírico, con poca respuesta y cultivos
negativos. Progresa con distrés respiratorio, ameritando ciclos de
prono-supinación. Ante la sospecha de long COVID 19, se realizó PCR-CT para el
mismo con resultado de 25. Se interpretó como neumonía grave por COVID 19, que
llevó al paciente a su muerte.
Discusión: La inmunodeficiencia común variable cursa con
falta de respuesta de inmunoglobulinas a vacunas de proteínas. Se incluyó al
paciente en un estudio argentino que evaluaba LA RESPUESTA INMUNE FRENTE A PLAN
DE VACUNACIÓN EMPLEADO EN ARGENTINA CONTRA INFECCIÓN SARS-COV2 EN PACIENTES CON
ERRORES INNATOS DE LA INMUNIDAD. (cohorte, prospectivo, descriptivo,
observacional, multicéntrico) cuyo objetivo fue evaluar la seguridad,
tolerabilidad e inmunogenicidad de las distintas vacunas utilizadas en nuestro país
frente SARS-CoV-2 en pacientes mayores de 18 años con diagnóstico de error
innato de la inmunidad que deberán haber recibido al menos un esquema de
vacunación contra SARS-CoV-2 de dos dosis. Se determinó que el paciente fue el
único con inmunodeficiencia común variable que no desarrolló inmunidad celular,
ni humoral.
Conclusión: Debe considerarse al paciente con
inmunodeficiencia común variable con esquema de vacunación completa para
COVID19 con neumonía por COVID como paciente de riesgo de desarrollar nuemonia
grave, debido a la escasa respuesta que estos pacientes pueden presentan a las
vacunas actuales. Para el diagnóstico diferencial la realización de PCR-CT
constituye una herramienta para confirmar la causa del distres.
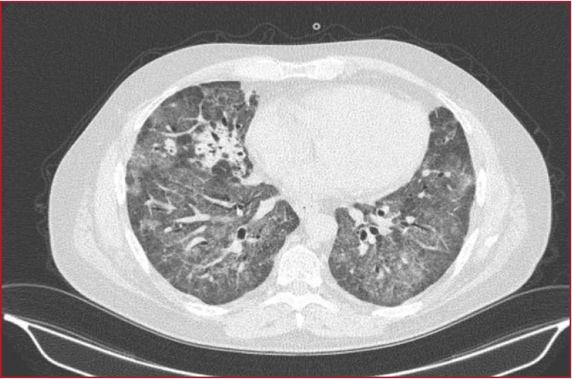

0366 Ventilación pulmonar
diferencial en un paciente con fístula traqueo pleural. Reporte de Caso
LF Solís, MD
Gonzalez(1), KV Velázquez Velazco(1), LJ Ojeda Flores(1), C Pisarello(1), JF
Alfonso(1), LB Costa(1), CS Mizdraji(1), L Huespe(1), H Alvarez(1), S
Lazzeri(1), J Bernachea(1), JM Martinez Aquino(1), LS Gamarra
(1) Hospital Escuela General José Francisco
De San Martin
Introducción: La ventilación pulmonar diferencial (VPD) es
una estrategia poco común, pero útil para patologías de la vía aérea y
pleuropulmonares de difícil manejo.
Desarrollo: Paciente masculino de 21 años, tabaquista,
que sufrió traumatismo cerrado de tórax secundario a siniestro laboral por
caída de poste de luz el 11/04/2023, ingresando con glasgow 15/15, ventilando
espontáneamente con mal patrón y saturando 83% por oximetría de pulso,
respirando aire ambiente, corrigiendo a 98% con oxigenoterapia por máscara a 6
L. Refería dolor en la región del hemitórax derecho, con enfisema subcutáneo.
Se realizó TC de tórax donde se observó contusión pulmonar derecha, neumatocele,
neumomediastino y enfisema subcutáneo. Ingreso a quirófano, donde se realizó
fibrobroncoscopia y se visualizó lesión en tráquea en región posterior mayor a
5 cm por lo que se realizó videotoracoscopia anterior lateral derecha y
pleuroplastia para cierre parcial de tráquea, colocación de tubo de avenamiento
pleural derecho (TAD). Egresó intubado a UTI con tubo simple, presentaba
intercambio gaseoso con PAFI de 263 mmHg, con fuga del 10% por TAD. Durante las
primeras 24 hs presentó deterioro del intercambio gaseoso con PAFI < 100
mmHg, aumento de las presiones de la vía aérea, caída de las complacencias
estáticas, y aumento de la fuga por el TAD más de 60%, por lo que reingresa a
quirófano para plástica traqueal, a su egreso se decidió realización de VPD
sincrónica, con tubo doble lumen nº 35 acoplado a un ventilador para cada
pulmón. Se adoptó la estrategia con un VT de 3 mL/kg para el derecho y 5 mL/kg
para el izquierdo ,con PEEP de 3 para el derecho y el izquierdo de 9 cmH2O. No
pudiendo sostener un intercambio gaseoso mayor a 100 mmHg, el paciente
deteriora y los 5 días de su ingreso obita por hipoxemia severa.
Discusión: La VPD es un maniobra útil para ventilar a
pacientes con fístula pleuropulmonar u otras patologías de difícil manejo, no
obstante, no modifica la mortalidad de dichos pacientes.
Conclusión: Pese al resultado de nuestro paciente,
consideramos desafiante la implementación de la VPD, pudiendo ser un mejor
sostén hasta la resolución definitiva de la patología.
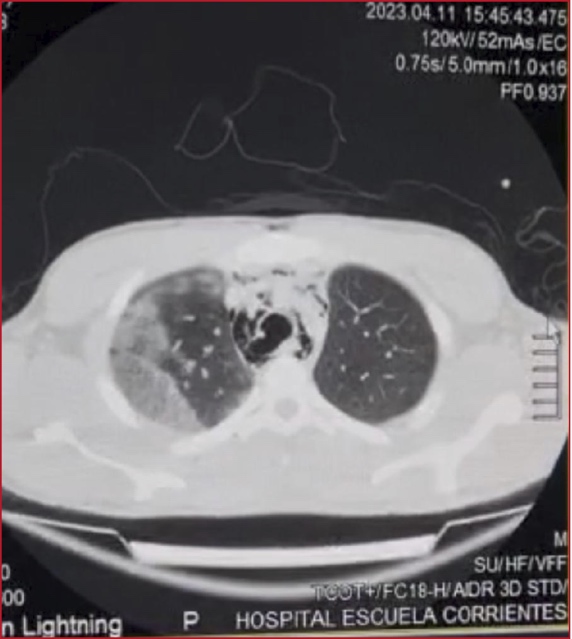
MAI Bais Arjona(1),
L Huerta(1), XL Alurralde Digan(1), NA Aybar(1), JC Pedraza Coronel(1)
(1) Del Niño Jesús
Introducción: El dengue es una enfermedad emergente
transmitida por el mosquito aedes aegypti, considerado endémico en varios
países con casos en aumento exponencial en América Latina.
Existen 3 formas de presentación clínica:
dengue sin signos de alarma, con signos de alarma y dengue grave. Éste último
representa especial interés para los médicos intensivistas ya que el 5% de los
afectados requieren internación en cuidados intensivos con una mortalidad del
30 al 50% sin un diagnóstico y tratamiento adecuado.
Objetivos: Caracterizar el perfil clínico-epidemiológico
de dengue en la población pediátrica internada en cuidados intensivos del
Hospital del Niño Jesús, Tucumán.
Métodos: Estudio descriptivo, de corte transversal
basado en el análisis de historias clínicas de pacientes internados en Terapia
Intensiva con diagnóstico confirmado de dengue, en el Hospital del Niño Jesús
de Tucumán entre las semanas epidemiológicas 1-21, año 2023.
Resultados: Se incluyeron un total de 1116 pacientes de 0
a 15 años, con diagnóstico confirmado de dengue, sin diferencia relevante en cuanto
al género, con una media de edad de 9 años. El 67,42 % se manejaron en forma
ambulatoria y el 32,58% requirieron internación. El 4% de los pacientes
necesitaron internación en cuidados intensivos, excluyendo 3 pacientes que no
cumplieron con criterios de dengue grave (n=9). Se observó un promedio de
estadía en UCI de 19 días, media de edad de 4,5 años y mortalidad del 11%. El
78% con requerimiento de ARM invasiva con un promedio de 14 días. En cuanto a
las características clínicas, el 67% presentaron síndrome hemorrágico, el 67%
necesidad de transfusión de hemoderivados y el 78% soporte inotrópico.
Conclusión: Si bien el porcentaje de pacientes que
ingresaron en unidad de cuidados intensivos fue bajo, esto coincide con el 5%
reportado por la OPS. Llama la atención el alto requerimiento de hemoderivados
y soporte inotrópico, lo que prolongó su estadía en terapia intensiva,
generando costos elevados en Salud. Dado que no existe una terapéutica
específica, los elementos determinantes de la morbimortalidad de esta
enfermedad son un adecuado tratamiento de sostén y estrecho monitoreo de la
evolución.

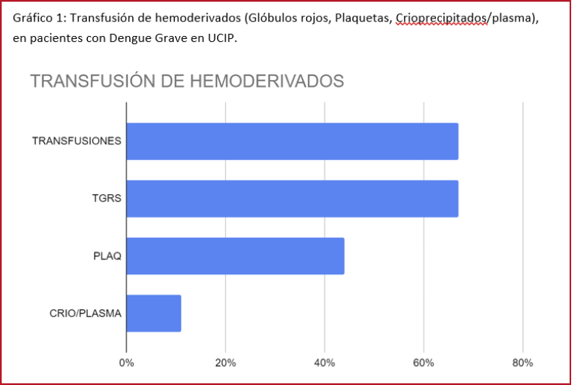
0368 Loxoscelismo cutáneo
necrótico
L Irazoqui(1), MB
Bejarano(2), E Baeza Jorquera(2)
(1) Hiemi Mar Del Plata. (2) Hiemi
Paciente masculino, de 3 años, sin
antecedentes previos, ingresa por guardia, como celulitis secundaria a picadura
de insecto, en cara anterior de antebrazo derecho. Se toma muestra de
laboratorio, HMC x 2, se medica con ceftriaxona y clindamicina, y se decide su
internación.
Presenta FR 175 lpm, FR 18 rpm, SatO2 96% AA,
temperatura de 38,3°C, vigil y reactivo. En antebrazo derecho lesión violácea
de 4 cm por 5 cm, de bordes bien definidos con flictenas centrales y edema
indurado del miembro afectado
Laboratorio: Hto 30, Hb 10, GB 16000 (NC 4/NS
84 L 4), VSG 3, TP 42,9 seg 23%, KPTT 60, EAB: 7,20/17/132/6,3/-19,9/97/2,9
ionograma: 139/1,8/125/0,80.
Horas posteriores a su ingreso presenta
tendencia al sueño, febril, relleno capilar 3 segundos, mucosas semihúmedas,
taquicardico (180 lpm), taquipneico (50 rpm) con tendencia a la hipotensión y
SatO2 100% con máscara de reservorio.
Reinterpretándose el cuadro como: 1:
loxocelismo cutáneo necrótico 2: loxocelismo cutáneo visceral 3: shock séptico
con fallo multiorgánico.
Recibe expansiones con SF a 20 ml/kg,
corrección con cloruro de sodio al 3%, ceftriaxona y vancomicina, antídoto para
loxosceles a dosis habitual, difenhidramina pre antídoto, hidrocortisona,
analgesia, plasma e interconsulta con hematología, cardiología, toxicología y
cirugía plástica.
Valoración cardiológica: Normal.
Evolución tórpida, mala perfusión, pulsos
débiles, relleno capilar < a 2 seg, taquicardico, taquipneico, con tendencia
a la hipotensión, se inicia con droga vasoactiva (NAD) e ingresa a ARM.
Laboratorio en UTIP: fibrinógeno 344, DD 3,
Hto 35, Hb 12, GB 20700 (NC 2 NS86 L4 M8) plq 155000 TP 42,2 seg 23% KPTT 57,
glucemia 51, urea 0,83, creatinina 0,73 (FG 72), TGO 144, TGP 75, FAL 305, BT 3
(2/1), LDH 569, CPK 168 CPK mb 23, Ca 7,2 P 4,2 Mg 2,2 EAB
7,36/20/122/10,9/-12,3/98/3 ionograma 124/3,2/95/1,56.
Ante hipotensión persistente se adiciona
adrenalina y vasopresina, con corrección de sodio y bicarbonato. Pasaje de
suero antídoto y plasma sin complicaciones, diuresis conservada.
Se rescata Streptococo pyogenes, se suspende
vancomicina, se desciende inotrópicos hasta suspenderlos, se revierte acidosis
metabólica y normalización de ácido láctico, se descienden parámetros de
respirador, se logra PRE exitosa y extubación del paciente. Y franca mejoría de
la lesión.

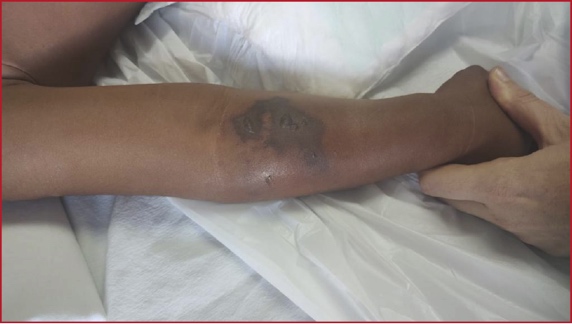
0369 Intoxicacion por
Isoniacida
M Ricardo(1), L
Benito Mori, P Shoon(2), J Voss, D Laura, R Salas, C Pozo, J Torres, MD
Montero, M Baron, A Castillo
(1) Profesor Luis Güemes Haedo. (2) Profesor
Luis Guemes Hedo
Resumen: La intoxicación por isoniacida genera un
cuadro convulsivo que no responde a tratamiento habitual. El mecanismo de mismo
es la reducción de los depósitos de piridoxina, necesarios para la síntesis de
GABA. El tratamiento de las convulsiones es la administración de piridoxina por
cada gramo de isoniacida.
Caso Clínico: Masculino de 23 años consulta por
epigastralgia e ingesta de isoniazida 6000mg en contexto de intento autolítico.
Presenta en guardia 2 episodios convulsivos tónico clónico generalizado por lo
que se realiza IOT/ARM, carga y mantenimiento de fenitoína y se inicia
protocolo de Piridoxina.
Ingresa a terapia intensiva con acidosis
metabólica a gap aumentado e hiperlactacidemia, evoluciona con insuficiencia
renal secundaria a rabdomiólisis requiriendo 5 sesiones de terapia de reemplazo
renal. Se monitorizo con electroencefalograma con patrón desorganizado por lo
que se indica Fenobarbital con resolución de las mismas. El paciente presentó
buena evolución realizándose el pase a sala general al 7º día de internación.
Discusión: La refractariedad al tratamiento inicial con
piridoxina es infrecuente. Teniendo en cuenta las guías terapéuticas de status
convulsivo, debemos reemplatearnos el uso del fenobarbital como terapia
complementaria a la piridoxina en pacientes con status convulsivo en contexto
de Intoxicación Aguda por Isoniacida.
Referencias: Howland MA. Piridoxina. En: Emergencias
toxicológicas de Goldfrank, 11e, Nelson LS, Howland MA, Lewin NA, Smith SW,
Goldfrank LR, Hoffman RS (Eds.), McGraw Hill, Nueva York, NY 2019. p.862.
0370 TRAQUEOSTOMÍA DEFINITIVA
POR LESIÓN GRANULOMATOSA
E Artigas(1), F
Lamas(1), G Arancibia(1), D Cortez(1), R Duré(1), L Camargo(1), M Peralta(1), N
De Grazia(1), O Ortuño(1), A Bravo(1), L Mendez(1), A Lara(1), L Sibert(1), E
Bautista(1)
(1) Htal Dr Prof Francisco J. Muñiz
Introducción: La estenosis traqueal se divide típicamente
en dos categorías: congénitas y adquiridas. Las adquiridas se deben
principalmente a intubación prolongada, pero se puede deber a necrosis
isquémica inducida por presión, granuloma, enfermedades inflamatorias o
infecciosas, trauma cerrado o penetrante, lesión por inhalación, neoplasias,
etc.
Tras el diagnostico de estenosis, es
importante clasificarla: lesiones de segmento largo o de segmento corto. Saber
si el segmento estenótico es intratorácico o extratorácico. Además, debe
cuantificarse el calibre de la estenosis luminal, por la escala de
clasificación de Cotton-Meyer.
Estos pacientes tienen tres opciones de
tratamiento: observación y manejo conservador, reparación quirúrgica
endoscópica y reparación quirúrgica abierta.
Presentación del caso: Paciente masculino de 33 años, con
antecedentes de Leishmaniasis Visceral hace 2 años sin tratamiento, oriundo de
Santiago del Estero, consulta a guardia por disnea progresiva que se exacerba a
la ingesta de sólidos y líquidos, asociada a estridor laríngeo.
Endoscopia respiratoria informa: supraglotis
con alteración de arquitectura, mucosa irregular aspecto granulomatoso,
ausencia de senos piriformes, evidenciándose directamente esófago sin esfínter
esofágico superior. Glotis: Aritenoides fusionados ausencia de CV de aspecto
granulomatoso. Subglotis: estenosis Cotton 4; tráquea: aspecto granulomatoso.
Esófago. Mucosa de aspecto granulomatoso. en un segundo tiempo se procede a
realizar traqueostomía guiada por endoscopia, y en un tercer tiempo biopsia
para diagnóstico, sin aislamientos.
Discusión: Hay muchas contraindicaciones relativas a la
instrumentación de la vía aérea. Los objetivos del paciente, la familia y el
equipo quirúrgico deben estar alineados, y las expectativas postquirúrgicas
deben comunicarse claramente.
Antes de instrumentar la vía aérea es preciso
descartar una disfunción pulmonar grave, y abordar la inflamación de las vías
respiratorias de causa neumológicas o gastroenterológicas subyacentes para
garantizar un entorno favorable para la curación. Y evaluar la presencia de
condiciones que lleven a una cicatrización deficiente que pueden contraindicar
la intervención.
Conclusión: Debido a los antecedentes se interpreta
cuadro como estenosis granulomatosa de posible origen infeccioso.

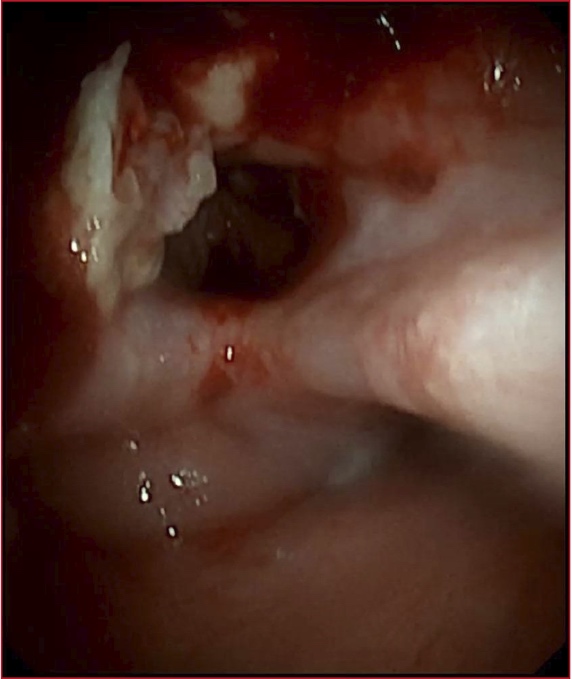
MA Mellino(1), E Warley(1),
N Varrenti(1), P Gil(1), G Miglioretti(1), AK Márquez(1), S Külling(1), M
Romero(1), C Alderete(1), I Gorosito(1), G Monjes(1)
(1) Municipal De Morón
Introducción: Las infecciones asociadas al cuidado de la
salud (IACS) constituyen un importante problema de salud pública por la
morbi-mortalidad que ocasionan, y por el costo económico y social que producen.
Las IACS son un indicador fundamental para evaluar la calidad de la atención de
los hospitales, y el programa de prevención y control de las mismas es un
componente esencial. Por otro lado, la emergencia de microorganismos
multirresistentes (MMR) es considerada como uno de los principales problemas de
salud pública mundial, lo cual ha motivado el diseño de estrategias dirigidas a
racionalizar y optimizar el uso de antimicrobianos.
Materiales y Método: Se realizó un estudio descriptivo,
prospectivo y observacional de los cultivos de pacientes internados en la UTI
con sospecha de IACS, a partir del mes de febrero de 2023 debido a un brote de
MMR en la unidad, mediante la conformación de un equipo de trabajo que
desarrolló un programa integral de prevención y control de las IACS con la
implementación de dos subprogramas: Programa de prevención y control de
infecciones (PPCI) y Programa de uso racional de antimicrobianos (PROA), basado
en una estrategia secuencial de 4 pasos (indicación, reevaluación a las 72 hs,
fin de tratamiento, prevención).
Resultados: En febrero el 40% de los cultivos de la UTI
resultaron positivos, correspondiendo el 54% de ellos a MMR (K. pneumoniae
MBL+). En marzo también el 54% fueron MMR. En abril ese porcentaje disminuyó al
42 %, y en mayo solo el 19% fueron MMR. Asimismo se evidenció una disminución
en la tasa de mortalidad del 35,7% en febrero al 23,8% en mayo.
Conclusión: Una estrategia basada en la articulación de
PPCI y de PROA, permitió reducir las IACS y la incidencia de MMR, mediante la
implementación y vigilancia de normas hospitalarias consistentes en la higiene
de manos, medidas aislamiento de contacto, limpieza del entorno del paciente, y
optimización del uso de los antimicrobianos, logrando mejorar la evolución
clínica de los pacientes, minimizando los eventos adversos y limitando la
presión de selección para el desarrollo de resistencia, y al mismo tiempo
disminuyendo la tasa de mortalidad de la unidad.
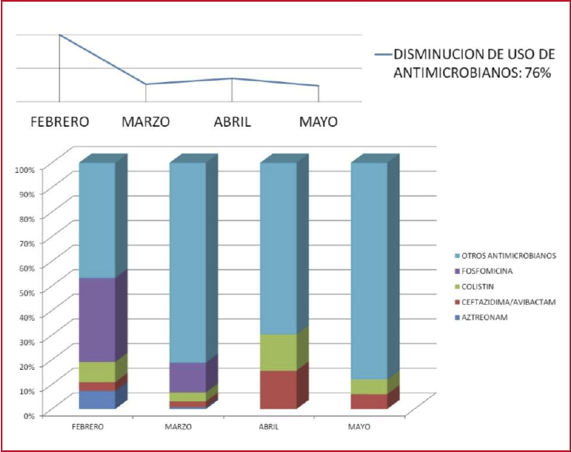

0372 Uso del ecógrafo en la
colocación y seguimiento de la sonda nasogástrica
G Sandoval(1), K
Rigonatto(1)
(1) Hospital Escuela General José Francisco
De San Martin
Introducción: La colocación precisa de la sonda
nasogástrica es esencial en el cuidado de los pacientes que requieren
alimentación enteral o descompresión gástrica. En este reporte de caso,
presentaremos la utilización del ecógrafo como herramienta de apoyo en la
colocación y seguimiento de una sonda nasogástrica en un paciente ingresado en
una unidad de cuidados intensivos.
Caso: Paciente masculino de 35 años de edad,
admitido en la unidad de cuidados intensivos debido a un Tec grave y trauma
maxilofacial. Se decidió realizar la colocación de una sonda nasogástrica
asistida por ecografía.
Durante el procedimiento, se utilizó un
ecógrafo con una sonda lineal de alta frecuencia. La sonda se colocó en la
región del cuello, y se obtuvo una visualización en tiempo real de las
estructuras anatómicas relevantes, las fosas nasales, la nasofaringe y el
esófago. Mediante la guía ecográfica, se avanzó la sonda nasogástrica con
cuidado, verificando continuamente su ubicación en el monitor del ecógrafo. Se
observó una correcta progresión de la sonda hacia el estómago, evitando la
inserción en la vía respiratoria.
Discusión: La colocación de la sonda nasogástrica
asistida por ecografía ofrece ventajas significativas en términos de precisión
y seguridad. Al permitir una visualización en tiempo real de las estructuras
anatómicas, el ecógrafo ayuda a evitar complicaciones asociadas con una
colocación incorrecta,la aspiración pulmonar. Además, reduce la dependencia de
las radiografías de confirmación, ahorrando tiempo y recursos.
El uso del ecógrafo proporcionó una
colocación precisa y segura de la sonda nasogástrica en el paciente con
traumatismo craneoencefálico. La visualización en tiempo real permitió una guía
precisa durante el procedimiento, evitando la necesidad de radiografías
posteriores para confirmar la ubicación de la sonda.
Conclusión: En este caso, la guía ecográfica proporcionó
una colocación precisa y segura, evitando complicaciones potenciales. Además,
redujo la necesidad de radiografías adicionales para confirmar la ubicación de
la sonda.
Si bien se requiere más investigación y
experiencia clínica, el uso del ecógrafo en este contexto muestra un gran
potencial para mejorar el cuidado de los pacientes y optimizar los resultados
clínicos.
DA Otálora
Lozano(1), C Ballesteros(1), LC Pérez Illidge(1), N Peña(1), J Vicente(1), F
Klein(1)
(1) Fundación Favaloro Hospital
Universitario.
Introducción: La fuga aérea persistente se define como la
aerorragia por más de 5 - 7 días a través de un tubo de avenamiento pleural. La
ventilación mecánica convencional tiene como objetivo disminuir la fuga,
mejorar el intercambio gaseoso y disminuir la mortalidad.
Presentación del caso: Hombre de 76 años con antecedente de EPOC y
tabaquismo. Ingresó derivado por disección de aorta ascendente que requirió
cirugía de reemplazo aórtico. A las 72 horas del postoperatorio, desarrolló
enfisema subcutáneo en tórax anterior, asociado a aerorragia a través de tubo
de avenamiento pleural (TAP) izquierdo que se dejó como drenaje. Al sexto día
del postoperatorio, evolucionó con hipoxemia progresiva acompañado de elevados
porcentajes de fuga aérea (40-50%); una tomografía computada (TC) de tórax
demostró neumotórax extenso bilateral con atelectasias de ambos lóbulos
inferiores (Fig. 1). A pesar de distintas modalidades ventilatorias, continuó
con deterioro de la oxigenación y persistencia de fuga aérea. Se optó por
colocación de balón esofágico para monitorizar la ventilación mecánica por
presión esofágica, titulando los niveles de PEEP por este método. Luego de 3
semanas, se observó mejoría de la oxigenación y disminución progresiva del
porcentaje de fuga; una TC tórax demostró reexpansión de ambos pulmones y
resolución de los neumotórax, lo que permitió posteriormente el retiro del
drenaje (Fig. 2).
Discusión: La fuga aérea persistente tiene alta tasa de
morbimortalidad, prolonga la estancia hospitalaria y demanda alto consumo de
recursos. La ventilación mecánica como manejo conservador se basa en disminuir
la presión media de la vía aérea con el uso de bajos volúmenes corriente, bajos
niveles de PEEP e hipercapnia permisiva. En casos refractarios, las opciones de
tratamiento están limitadas a centros de referencia. En este reporte de caso,
la monitorización de la ventilación mecánica mediante presión esofágica que
incluyó titulación de PEEP para tratamiento de la hipoxemia por mecanismo mixto
(colapso alveolar y fuga aérea), permitió la reexpansión pulmonar y resolver la
fuga aérea persistente.
Conclusión: La monitorización individualizada de la
ventilación mecánica mediante presión esofágica en la fuga aérea persistente
parece una alternativa razonable cuando las estrategias y monitorización
convencionales no resulten efectivas.
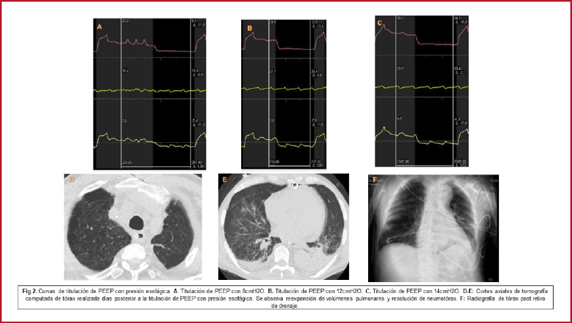
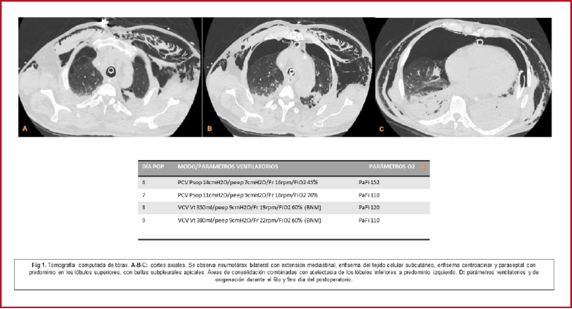
M Alcoba Quiroga(1)
(1) Sanatorio Finochietto
Introducción: La incidencia del síndrome de absorción
intravascular en histeroscopia quirúrgica clásica es menor al 1%. La
histeroscopia es un procedimiento de rutina empleado en la ablación
endometrial, resección de septum, miomectomía y polipectomía.
La absorción de fluidos depende de la
extensión de la sección del lecho vascular, presión de distensión uterina,
duración del procedimiento.
Presentación del caso: Mujer de 36 años con antecedentes de
hipercolesterolemia familiar, ovario poliquístico y G1 C1, ingresa para
histeroscopia programada para resección de sinequias uterinas. Luego expansión
de cavidad uterina con 10L de solución fisiológica 0,9%, intercurre de forma
súbita con desaturación y mala mecánica ventilatoria por lo que se decide
intubación endotraqueal y se suspende histeroscopia.
Ingresa a UTI bajo sedoanalgesia con
requerimiento de asistencia mecánica ventilatoria, hipertensa, con edemas
bipalpebral y cervical, doppler cardíaco con FEY preservada y signos de
congestión (vena cava dilatada y líneas B). Se realiza tomografía de tórax,
evidenciando patrón de vidrio esmerilado difuso, bilateral, compatible con
sobrecarga hídrica.
Se realiza tratamiento con vasodilatadores y
balance negativo con diuréticos de asas, con buena respuesta. Luego de 24 hs se
procede a extubación, sin complicaciones. Egresa tolerando vía oral y
deambulando por sus medios.
Discusión: El síndrome de absorción intravascular
incluye un conjunto de signos y síntomas, secundario a la sobrecarga de fluidos
durante la histeroscopia. Puede cursar con bradicardia, desaturación,
alteraciones hidroelectrolíticas, coagulopatía, edema pulmonar y cerebral.
Se asocia frecuentemente al uso de Glicina y
con menor incidencia a la utilización de solución salina al 0.9%. Si bien el
uso de solución salina disminuye el riesgo de presentación no excluye su
aparición.
El tratamiento incluye manejo restrictivo de
fluidos más balance negativo, con rápida resolución del cuadro clínico.
Conclusión: La histeroscopia está asociada a la
extravasación y sobrecarga de líquidos, llevando a una complicación
potencialmente mortal, por lo que se aconseja realizar un control preciso de
líquidos infundidos y ritmo diurético.
Vigilar los cambios hemodinámicos y realizar
una intervención oportuna es fundamental para disminuir la mortalidad.
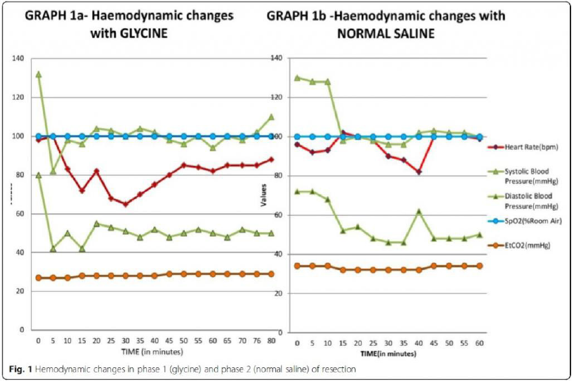
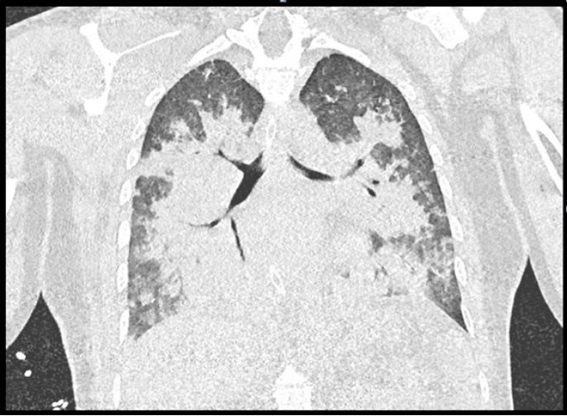
0377 IMPLEMENTACION DE
PROTOCOLO DE ABSTINENCIA EN TERAPIA INTENSIVA PEDIATRICA
MI Nicastro(1), MV
Leguina(1), X Alurralde(1), A Rearte(1), MF Jerez(1), PD Juarez(1), MS
Olivieri(1), JC Pedraza Coronel(1)
(1) Hospital Del Niño Jesus
Introducción: Una adecuada sedoanlagesia es fundamental en
el tratamiento del niño en la Unidad de Cuidados Intensivos pediátricos (UCIP),
pero conlleva a efectos secundarios, incluido el síndrome de abstinencia
iatrogénico (SAI).
Objetivos: Analizar resultados de la implementación de
un protocolo de prevención de SAI en la UCIP.
Métodos: Se realizó un estudio descriptivo,
retrospectivo. Se incluyeron los pacientes con patología aguda que ingresaron
en la UCIP durante los meses de diciembre 2022 a mayo 2023 y permanecieron más
de 48 horas con infusión continua de benzodiacepina (BZD) y opioides (OP). La
herramienta para evaluar la presencia de SAI fue la escala SOPHIA. previamente
se entrenó al personal para el uso de esta. Se excluyeron pacientes con
patología neuromuscular, secuelar neurológico, infusión continua menor de 48
horas, destete dificultoso, fallecidos y sin requerimiento de ARM. Se
establecieron los descensos de sedoanlagesia, según los días con infusión
continua, con un intervalo de descenso entre BZD y OP de 12 horas, el
tratamiento sustitutivo y sus descensos según requerimiento de rescates.
Discusión: Ingresaron a UCIP 104 pacientes. Se
incluyeron 49 (47%) en protocolo, 53% correspondieron al sexo masculino, 55%
menores de 1 año, 65% ingresaron por patología respiratoria. El promedio de
días entre el inicio del protocolo y la suspensión de sedoanlagesia fue 2.36,
con bloqueantes neuromusculares 5.79 e infusión de sedoanlagesia 10.61. En 38
pacientes se indicó tratamiento sustitutivo. El tiempo promedio de ventilación
mecánica fue 14,32 días y no hubo falla en la extubación por SAI. Se excluyeron
55 (53%) pacientes: 18 por fallecimiento, 13 por permanecer menos de 48 horas
con sedoanlagesia, 4 por no requerir ARM, 7 por destete dificultoso, 6 con
patología neurológica y/o debilidad muscular, en 3 no se lo realizó y 4
pacientes que continuaban en protocolo en ese momento.
Conclusión: Surge la necesidad de establecer protocolos
para los pacientes que por su patología de base o por presentar destete
dificultoso no pudimos aplicar el actual. Es importante continuar capacitando
al personal en la implementación de escalas para valorar SAI con proyecto a
futuro, de realizar nuevos estudios sobre resultados en la implementación de
este protocolo.

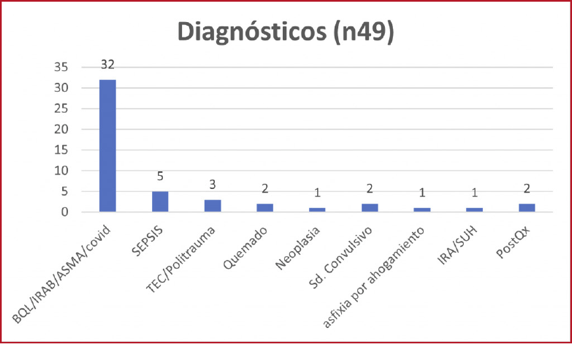
0378 UTILIDAD DEL FILMARRAY EN
BACTERIEMIAS EN PACIENTES CRÍTICOS
C Balasini(1), AV
Lugo(2), A Sirino(2), G Iribarren(2), P Rodrìguez(2), MA Turina(2), C
Garbasz(2), F Luna(2), F Costa(2), C Barrios(2), F Nitto(2), M Capriles(2), W
Argana Montan(3), R Carballo Orozco(2), P Sánchez(2), A Aller(2), C Balasini(2)
(1) San Martín- Pirovano. (2) Pirovano. (3)
Pirobano
Introducción: El tratamiento ATB temprano y adecuado
disminuye la mortalidad en los pacientes críticos.
Objetivos: Evaluar el uso del panel BCID de FilmArray
para adecuación de ATB en el paciente crítico, correlación con los métodos de
cultivos tradicionales y evaluación de los costos.
Materiales y Métodos: Estudio retrospectivo observacional de
bacteriemias en pacientes críticos con shock séptico, internados en la Unidad
de Terapia Intensiva desde julio de 2021 hasta abril 2023. Luego del
diagnóstico de hemocultivo positivo por métodos automatizados, se realizó
prueba de PCR multiplex evaluando: germen y resistencia, adecuación ATB
(mantener tratamiento, desescalar o ampliar esquema) y costos comparando
métodos rápidos con un tiempo promedio de 8 hs vs cultivo convencional (48 hs).
Resultados: Estudiamos 32 bacteriemias en 29 pacientes:
20 masculinos (60%), edad 55±20 años, Apache 19±7, Risk 36±20, SOFA 7±3, SOFA
ON 7±3.
De las 32 muestras detectadas:
• 16 (50%) fueron polimicrobianas, aislándose
BGN (81%) de los cuales se encontraron: 8 (25%) ABA, 8 (25%), BGN KPC, 5 (16%),
BGN MBL y 18 (56%) CGP: 11(34%) S. epidermidis y 2 (6%) EVR.
• El tratamiento empírico fue adecuado en 72%
pacientes.
• En el 10 (31%) se realizó escalamiento, 13
(41%) desescalamiento y 9 (28%) permanecieron sin cambios.
• Cuando se comparó resultados de FilmArray
Vs. cultivos convencionales se observó resultados concordantes. En 2 (6%)
muestras la PCR multiplex detectó cocos positivos que no fueron observados en
el cultivo, sin embargo, no requirió ajustar ATB.
• El gasto de ATB si hubiéramos esperado las
48 hs. del diagnóstico mediante cultivos, hubiera sido de $25.200.435 (USD
99.804), mientras que el gasto por utilizar métodos rápidos fue de $23.303.243
(USD 92290). El ahorro fue de $1.897.192 (USD 7513,63).
Conclusiones: El diagnostico microbiológico temprano en el
paciente con sepsis grave nos permite adecuar los ATB, disminuir la resistencia
y los costos.
0379 SINDROME DE RENDU OSLER
WEBER y TRASPLANTE HEPATICO. REPORTE DE CASO
A Perez Flores(1), S
Villarroel(1), S Gianassi(1), S Bauque(1), V Ardiles(1), M Serra(1)
(1) Italiano
Introducción: La telangiectasia hemorrágica hereditaria
(THH) es un raro trastorno genético caracterizado por malformaciones
arteriovenosas en diferentes órganos y sistemas. Las manifestaciones clínicas
relacionadas al compromiso hepático más graves son hipertensión portal,
insuficiencia cardíaca por alto gasto y la isquemia biliar. El trasplante
hepático es la única alternativa de curación frente a estas complicaciones
graves.
Caso clínico: Paciente femenina de 62 años con compromiso
hepático de HHT, insuficiencia cardíaca sintomática de tres años de evolución y
biliomas asintomáticos. Ingresó al hospital por colangitis aguda que evoluciona
a shock séptico y falla renal aguda. Ingresa a terapia intensiva, ( APACHE: 33,
SOFA: 10) se realiza soporte general y drenajes hepático percutáneos.
Evoluciona tórpidamente con requerimiento de ventilación mecánica y altas dosis
de drogas vasoactivas. Luego de varios episodios sépticos y una vez lograda la
estabilidad clínica y sin signos de infección activa ingresa a lista de
trasplante con MELD 27. Dos meses después del ingreso se realiza el trasplante
hepático. Presentó síndrome de reperfusión en quirófano y múltiples
complicaciones POP: shock mixto (vasopléjico y bajo gasto cardíaco), falla
renal aguda oligúrica con requerimiento de terapia de reemplazo renal,
polineuropatía severa y VM prolongada.
A los 2 mes de la cirugía la paciente
recuperó todas las actividades de la vida diaria y sin manifestaciones clínicas
de enfermedad.
Discusión: El trasplante hepatico en HHT con compromiso
hepatico, necrosis biliar, insuficiencia cardiaca e hipertensión portal ha
demostrado éxito como tratamiento en este tipo de pacientes con una sobrevida
de 82 – 92% a los 5 años. Si bien se ha reportado una alta tasa de
complicaciones en el intra y posoperatorio inmediato. La recurrencia pos
trasplante es baja.
Conclusión: La HHT es una enfermedad rara, siendo las
complicaciones biliares e infectológicas las presentaciones menos frecuentes. A
pesar de las múltiples intercurrencias infectológicas el trasplante hepático es
la única opción terapéutica curativa. Si bien este tratamiento es un desafío de
envergadura, si se logra encontrar una ventana clínica adecuada, el trasplante
puede ser exitoso y la recuperación del paciente, completa.
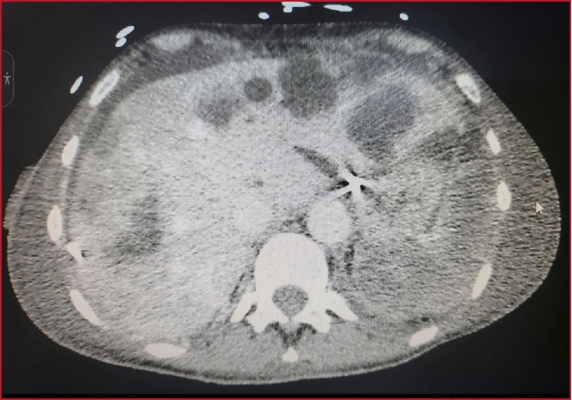
C Lorca(1), C
Alfaro(1), R Romero(1), L Avila(1), H Tarchini Berarducci(1)
(1) Hospital Centro De Salud Zenon Santillan
Introducción: Durante la pandemia emergieron
microorganismos multirresistentes y se produjo aumento de la resistencia a
carbapenémicos, relacionado al uso de antibióticos de amplio espectro sobre
todo en las Unidades Críticas. La vigilancia y determinación de las Tasas de
Infecciones causadas por estos microorganismos constituye una herramienta
fundamental en el control de infecciones.
Objetivo: Establecer la Tasa de infecciones urinarias
causadas por Enterobacterales productores de carbapenemasas (EPC) de
Unidades Críticas. Determinar los porcentajes de sensibilidad antibiótica.
Correlacionar los hallazgos con portación de carbapenemasas.
Materiales y métodos: Se realizó un estudio estadístico
retrospectivo analizando un total de 347 urocultivos en el periodo Enero-Abril
2023 de pacientes de Unidades Críticas (UCCI, UCCII, EEII). Se determinó la
Tasa de Infecciones Urinarias causadas por EPC y sensibilidades antimicrobianas.
Se analizó además la portación de carbapenemasas.
Resultados: La tasa de Infecciones urinarias causadas por
EPC en UCCI fue de 8,7 episodios cada 1000 pacientes días; en UCCII de 7,8; y
en EEII de 8,1 respectivamente. En la Grafica N°1 se detallan las Tasas y según
el tipo de Carbapenemasa. En el cuadro N°1 se detallan los microorganismos
encontrados.
La sensibilidad a Colistina fue un 57% en
UTIM, un 60% UCCII y un 82% en EEII; para Fosfomicina fue un 86%, 70% y 100%
respectivamente; para Amicacina fue 10% en las tres unidades y para
Ceftazidima-avivactam (CZA) fue 10% en UCCI y EEII; y un 30% en UCCII.
En el análisis de portación de
carbapenemasas, se determinó que el 57%, 60% y 18% de los pacientes de las
salas estudiadas se encontraban colonizados por EPC.
Conclusión: De este trabajo podemos concluir que hay una
elevada Tasa de infecciones urinarias causadas por EPC. El microorganismo
prevalente en las tres unidades es Klebsiella pneumoniae, siendo el
principal mecanismos asociado NDM; por lo cual detectamos baja sensibilidad a
ceftazidima-avivactam. Por otro lado observamos alta correlación entre las
infecciones estudiadas y portación sobre todo en UCCI y UCCII.


0383 La deuda de sangre se paga
con sangre
GL Capdevila
Vicente(1), PB Pahnke(1), C Vignetta(1), A Ramirez Juncos(1), V Bigi(1), L
Morales(1), M Montenegro(1), C Pettorosso(1), L Trinchero(1)
(1) Hospital Municipal De Urgencias
Introducción: El shock es una emergencia que se expresa con
signos de insuficiencia circulatoria e inadecuada perfusión celular,
requiriendo un enfrentamiento sistematizado y tratamiento optimizado.
En pacientes con shock y amputaciones
traumáticas, el mismo es hemorrágico hasta demostrar lo contrario, pero todos
los tipos de shock pueden coexistir. Es clave detener el sangrado.
La deuda de oxígeno (dO2) se produce cuando
existe desbalance entre oferta y demanda del mismo. La severidad de la dO2 se
relaciona con falla multiorgánica (FMO) y morbimortalidad. Un retardo o manejo
inadecuado produce hipoperfusión, hipoxia, y “fallo sanguíneo”. Para un manejo
correcto se requieren índices adecuados, aunque discutidos, para detectar y
cuantificar la dO2: lactato, déficit de base, nivel de extracción de O2. El
objetivo de la reanimación es restablecer el metabolismo aeróbico para tratar
la dO2.
Presentamos 5 casos con shock y amputaciones
traumáticas del Hospital Municipal de Urgencias 2022/2023, cuyo desafío fue el
pago de la dO2 durante la reanimación.
Casos: (cuadro)
Discusión: En el shock hemorrágico hay: deficiencia de
oxígeno y acumulación de dO2, el pago temprano se realiza mediante control del
sangrado y reanimación inicial, aumentando el suministro de oxígeno hasta un
punto suficiente para soportar el consumo inicial. Argumentamos que el pago de
la deuda o, según Convertino “déficit de O2”, debe ocurrir lo antes posible.
Según Bjerkvig, al vínculo entre dO2 y la FMO tradicional, debemos considerar
el fracaso en dos sistemas de órganos adicionales, vinculados y dinámicos: el
endotelio y la sangre (“fallo de la sangre”) factor que aumenta drásticamente
la mortalidad
Una de las medidas más controversiales es el
empleo del torniquete, cuyo uso precoz en el ámbito militar mejora la
supervivencia, disminuyendo morbimortalidad, consumo de hemoderivados y costos
económicos en el tratamiento.
Conclusión: El sangrado postraumático y la coagulopatía
traumática asociada siguen siendo las principales causas de FMO y muerte
potencialmente prevenibles si no se “optimiza pagar la dO2”. En las
amputaciones traumáticas el uso temprano apropiado de torniquetes, detiene el
sangrado y evita el crecimiento de la dO2 hasta el tratamiento definitivo. La
“falta de pago de dO2” afecta los resultados de nuestros pacientes.
![]()

0384 SÍNDROME HEMOFAGOCÍTICO
SECUNDARIO A COVID-19. REPORTE DE CASOS
A Banegas(1), AM
Banegas(1), MB Gonzalez(1), GE Nuñez Llovera(1), D Nogales(1), L Olle(1), A
Antik(1), P Coronado Luján(1), V Canteros(1), M Cifuentes(1), MM Richelme(1)
(1) Carlos G. Durand
Introducción: El síndrome hemofagocítico constituye un
estado de hiperinflamación severo producido por la activación aberrante de
macrófagos y células T citotóxicas. Se trata de un trastorno infrecuente
asociado a elevada mortalidad. Debido a la poca especificidad de los síntomas,
el diagnóstico usualmente se realiza de manera tardía.
Caso clínico: Mujer de 75 años con antecedentes de
hipertensión arterial y accidente cerebrovascular, cursando internación por
status epiléptico desarrolla infección por virus SARS-COV2. Evoluciona a shock
séptico con requerimiento de drogas vasoactivas y conexión a asistencia
respiratoria mecánica. En dicho momento presenta laboratorio con alteración del
coagulograma asociado a bicitopenia, hipofibrinogenemia, hiperferritinemia e
hipertrigliceridemia. Se realizó punción aspiración de médula ósea que informa
presencia de células reticulares con fenómenos hemofagocíticos. Se decidió
tratamiento dirigido con bloque de dexametasona. Evoluciona con progresión de
falla multiorgánica que conduce a su deceso.
Discusión: Existe una forma primaria de síndrome
hemofagocítico vinculada con mutaciones genéticas, frecuente de observar en
población pediátrica, y una forma secundaria más frecuente en población adulta.
Esta última puede ser desencadenada por infecciones virales, neoplasias y
patologías autoinmunes. La primera impresión diagnóstica fue la de coagulación
intravascular diseminada de acuerdo a parámetros de laboratorio iniciales, sin
embargo, la presencia de fenómenos hemofagocíticos asociados a bicitopenia,
hiperferritinemia e hipertrigliceridemia condujeron al diagnóstico definitivo
de síndrome hemofagocítico.
Conclusión: La sospecha diagnóstica temprana resulta
esencial debido a que el retraso en el inicio del tratamiento se ha asociado a
un aumento de la mortalidad.

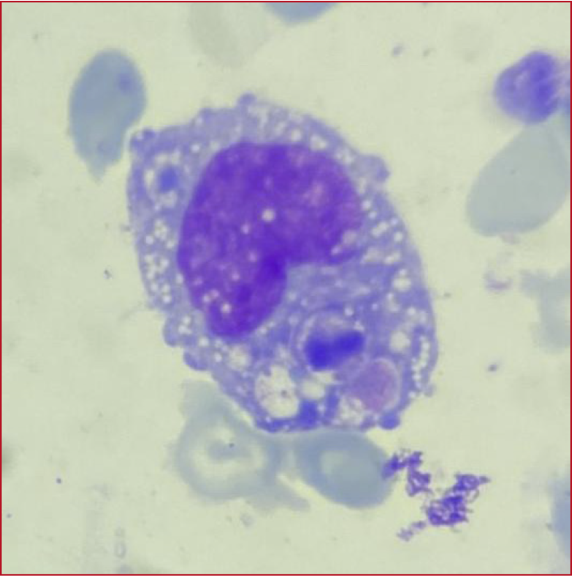
0385 DIALISIS PERITONEAL EN
PACIENTES CRITICOS A PROPOSITO DE UN CASO
N Illescas(1), P
Pratesi(1), A Gira(1), A Figueroa(1), G Fragale(1), F Leveratto(1), S
Cornejo(1)
(1) Hospital Austral
Introducción: La injuria renal aguda (IRA) es una
complicación frecuente en pacientes hospitalizados en áreas de cuidados
intensivos y es un predictor independiente de mortalidad.
Aproximadamente 2/3 de los pacientes críticos
desarrollan algún grado de IRA y 4-5% requerirán terapia de reemplazo renal
(TRR). El método de elección es la hemodiálisis.
La diálisis peritoneal (DP) es poco habitual
en estos casos. Sin embargo, podría ser una opción eficaz y segura en pacientes
seleccionados.
Caso clínico: Paciente de 28 años con antecedentes de
insuficiencia renal crónica (IRC) desde la infancia. Requirió TRR y trasplante.
Evolucionó con pérdida del injerto por rechazo. En contexto de agotamiento de
accesos venosos inició diálisis peritoneal como puente a retrasplante.
Ingresó a UCI por deterioro del estado de
conciencia con inadecuada protección de la vía aérea (urea 377mg/dl) en
contexto de IRC reagudizada asociado a acidosis metabólica severa. Requirió
intubación orotraqueal y conexión a ventilación mecánica invasiva. Por sospecha
de infección se tomaron cultivos e inicio tratamiento antibiótico empírico.
Realizó múltiples ciclos cortos de diálisis
peritoneal automatizada logrando el aclaramiento de la urea y mejoría de la
acidosis metabólica.
Evolucionó desde lo neurológico con
recuperación ad integrum y se logró desvincular de la ventilación mecánica.
A los 10 días de internación se otorgó egreso
hospitalario.
Discusión: Actualmente la hemodiálisis es el método de
elección para el manejo del paciente crítico con requerimiento de TRR.
Sin embargo, guías actuales de DP en IRA,
recomiendan considerar a la DP como una opción en pacientes con IRA y
requerimiento de TRR (indicación clase IB).
En el caso presentado las dificultades
vasculares del paciente y la presencia previa de catéter peritoneal fueron
considerados al momento de definir la conducta. La DP permitió el adecuado
aclaramiento de urea y mejoría del medio interno.
Conclusión: Consideramos que debe tenerse en cuenta la DP
como una estrategia de TRR para determinados pacientes críticos. En pacientes
adecuadamente seleccionados no se ha demostrado una diferencia representativa
en términos de supervivencia entre las dos modalidades (hemodiálisis vs. DP).
M Bezzi(1), S
Borello(1), M Bertozzi(1), R Mattei(1), A Pilipec(1), A Sabra(1)
(1) Santojanni
Introducción: El poder mecánico (PM) es uno de los
conceptos de relevancia para monitorear la mecánica respiratoria ya que se
refiere a la energía transferida desde el ventilador al sistema respiratorio.
Se ha evidenciado que sus componentes (resistivo , estático y dinámico) podrían
tener influencia en el resultado clínico de los sujetos con Síndrome de Distrés
Respiratorio Agudo (SDRA).
En nuestro país , durante la pandemia de
COVID-19, se reportó que la mortalidad de los sujetos que recibieron
ventilación mecánica (VM) debido a SDRA por COVID-19 fue del 57,7% , pero hay
escasa evidencia que establezca si existe una relación entre la mecánica
respiratoria y el desenlace de estos sujetos.
Objetivo: Evaluar la asociación entre las variables
ventilatorias que conforman el PM y las variables de intercambio gaseoso de los
sujetos en términos de mortalidad .
Materiales y Método: Se realizó un estudio analitico,
retrospectivo y observacional. Se incluyeron a los sujetos registrados en la
base de datos de la Unidad de Cuidados Intensivos 2 del Hospital Donación
Francisco Santojanni de la Ciudad Autónoma de Buenos Aires, que recibieron VM
debido a SDRA por COVID-19 entre abril de 2020 y agosto de 2021. La comparación
entre grupos vivos y muertos se realizó mediante T- test para varianzas
similares o diferentes según corresponda o mediante el test de Mann - Whitney,
según la distribución de las variables.
Resultados: Fueron analizados 184 sujetos, discriminando
a los egresados vivos de los que fallecieron. En cuanto a las variables
asociadas al PM , no se observaron diferencias estadísticamente significativas
ya sea al día 1, 3 o 7 de VM. Por su parte, en función a las variables de
intercambio gaseoso se observaron diferencias estadísticamente significativas
entre los grupos con variaciones según el día de registro.
Conclusión: En nuestra muestra de sujetos con VM debido a
SDRA por COVID-19, no se encontró asociación entre las variables que componen
el PM y el desenlace. Sin embargo, se observó una asociación significativa
entre las variables de intercambio gaseoso y la mortalidad.
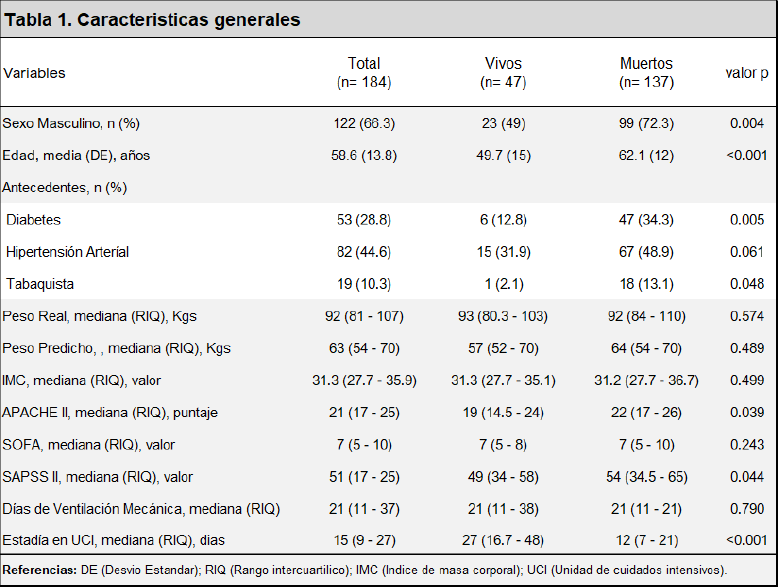
LG Duran(1),
Universidad Nacional Del Sur, ME Beilman(1), Universidad Nacional Del Sur, AN
Quiroga(3), M Cruz(3), MJ Ojeda(3), F Ciccioli(3), M Petasny(3), VT Malisia(3),
WE Monrroy Miro(3), MG Montenegro Fernandez(3), AV Millan(3),
(1) Hospital Municipal De Agudos Dr. Leónidas
Lucero Y Dcs. (2) Universidad Nacional
Del Sur. (3) Hospital Municipal De Agudos Dr. Leónidas Lucero De Bahía Blanca.
Introducción: La traqueostomía es uno de los procedimientos
invasivos más frecuentes en terapia intensiva (TI). Una variable a tener en
cuanta en estos pacientes es el tiempo de ayuno previo ya que son pacientes con
una alta demanda metabólica y por ende, mayor riesgo de desnutrición.
Objetivo: Analizar el grado de asociación entre el
tiempo de ayuno previo a la traqueostomía de los pacientes bajo asistencia
ventilatoria mecánica (AVM) y la aparición de neumonía.
Métodos: Estudio longitudinal, retrospectivo,
de cohortes desde el 1 de octubre de 2018 hasta el 31 de agosto de 2022 en la
TI del Hospital Municipal de Agudos Dr. Leónidas Lucero (HMALL). Se incluyeron
únicamente los pacientes que durante su internación se han realizado una
traqueostomía y no tenía antecedentes de neumonía previa. Se establecieron dos
cohortes caracterizadas por un ayuno corto (menor a 3hs), vs. prolongado (mayor
a 3hs). Se utilizaron las pruebas de Chi-cuadrado. Se utilizó un modelo de regresión
logística para analizar los factores asociados a la presencia de neumonía post
traqueostomía. Se consideró como significativo un p>0.05 y se utilizó el
SPSS 23.
Resultados: 141 pacientes estuvieron internados con
traqueostomía durante dicho periodo de tiempo, se excluyeron 9, quedando 132
pacientes. La cohorte con ayuno 3hs de 117. La cohorte >3hs presentó un
ayuno promedio 2.33hs (DS 0.87), días de AVM previo al procedimiento de 13.8
días (DS 5.4) y PAFI previa al procedimiento de 261.33 (DS 78.45), mientras que
la otra cohorte presentó un ayuno promedio 6.94hs (DS 3.82), días de AVM previo
al procedimiento de 12.62 días (DS 4.07) y PAFI previa al procedimiento de 213
(DS 62.21). Al analizar la asociación el tipo de ayuno y entre neumonías y
indicado en los pacientes se obtuvo un valor p de 0,743. OR 0.958 (IC 95%:
0.32-2.87). El análisis multivariado mostró la misma tendencia.
Conclusiones: No se encontraron diferencias significativas
con respecto al riesgo de neumonía brocoaspirativa respecto al tiempo de ayuno.
Esto se condice con los escasos resultados obtenidos en otros países lo cual
adaptado a nuestro contexto permite evitar la postergación del procedimiento.
C Hajdinjak(1), A
Avila(1), S Palletti(1), L Moros(1)
(1) Durand
Introducción: La Hipertensión Pulmonar (HTP) es una
condición hemodinámica producida por múltiples causas y difiere en
presentación, incidencia y pronóstico en comparación con los adultos. Debido a
su baja frecuencia, requiere una sospecha clínica alta y un diagnóstico rápido
para un tratamiento oportuno.
Presentación del caso: Paciente de 1 año con antecedentes de
RNPT/PAEG, Taquicardia Supraventricular tratada. Episodios broncobstructivos.
Recibiendo Budesonide. Es derivado a Unidad de Terapia Intensiva Pediátrica por
Bronquiolitis con Cánula de Alto Flujo. Al ingreso requiere Asistencia
Respiratoria Mecánica, aislandose Virus Sincicial Respiratorio y Haemophilus
Influenzae B. Cursa Síndrome Distress Respiratorio Agudo con episodios de
desaturación e hipotensión. Primera ecografía Pocus: Presión Arteria Pulmonar
Media 28 mmHg, Presión Arteria Pulmonar Sistólica 41mmHg, Tabique
Intraventricular rectificado, se agrega milrinona y sildenafil. Requirió 4
ciclos de prono-supino. Evoluciona favorablemente, extubación (día 15) a VNI
por polineuropatia del paciente critico. Por weaning dificultoso realiza
Tomografía de Tórax: atelectasia del lóbulo medio, áreas parcheadas de
hipo-hiperatenuación, bronquiectasias apicales, quistes aéreos; y
ecocardiograma control (día 26): dilatación leve de cavidades derechas, IT 40
mmHg, HTP moderada. Se aumenta Sildenafil dosis máxima e inicia tratamiento
combinado con Bosentan (dia 26). Ecocardiograma post 30 días de Bosentan: buena
función Ventrículo Izquierdo, Fracción Acortamiento 36%, Flujos transvalvulares
adecuados, IT normal, Sin dilatación de cavidades, Velocidad Pulmonar 0,95
m/seg, Vena Cava Superior normal. Se realiza traqueostomía (día 98). Cumple
tres meses de tratamiento con Bosentan continuando con Sildenafil. Evolución
favorable, en weaning por secuela pulmonar post viral, se deriva a centro de
rehabilitación.
Discusión: HTP en pediatría se asocia con diversas
enfermedades. La sospecha clínica es esencial y la ecocardiografía fundamental
en el diagnóstico a través de la estimación de la presión arterial pulmonar y
detecta patologías relacionadas. Además, es una herramienta pronóstica y de
monitoreo de la progresión de la enfermedad.
Conclusión: El ecocardiograma es un excelente método para
evaluar, pronosticar y seguir la evolución de la hipertensión pulmonar en
pediatría. La aplicación del POCUS en las unidades de cuidados intensivos
pediátricos brinda información diagnóstica en tiempo real, que permite un
tratamiento precoz y mejora el pronóstico de los pacientes.
M Spoliansky(1), C
Reyes(1), N Sánchez(1)
(1) Hospital Dr Ramón Carrillo
Introducción: El objetivo de esta investigación es
determinar la eficacia y el impacto positivo del uso de la cánula nasal de alto
flujo (CNAF) para los pacientes contagiados con el virus SARS-CoV-2 al evitar
la intubación orotraqueal, entendida esta como un factor de mayor complejidad
si se tienen en cuenta las enfermedades de base que posee cada uno.
Métodos: Para recolectar la información de la
investigación se utilizó la base de datos del Servicio de Kinesiología, con
datos registrados en las Historias Clínicas durante la aplicación del
tratamiento con CNAF a la población analizada. Tasa de intubación, prevalencia
de enfermedades preexistentes, escalas utilizadas como punto de corte para
éxito y fracaso, edad y género son aspectos centrales en este trabajo.
Muestra: No probabilística por conveniencia, según
criterios de inclusión y exclusión. El estudio se realiza sobre una muestra (n)
= 60, con una población (N) = 66, compuesta por 23 individuos femeninos y 38
masculinos. El promedio de edad es de 48,6 años, con una desviación estándar de
aproximadamente 11,65 años, y con una máxima de 77 años y una mínima de 27
años.
Otro dato a tener en cuenta fueron las
enfermedades preexistentes, teniendo mayor prevalencia obesidad, seguida por
hipertensión arterial y diabetes.
Resultados: El 73,8% de los pacientes que recibieron
tratamiento con CNAF no fueron intubados, y el 26,2% restante fue intubado. Los
resultados muestran que la aplicación de CNAF evitó la intubación en más del
50% de los pacientes, entre otras conclusiones. Se detectó que el IROX
(SpO2/FiO2/FR) de inicio promedio en la población analizada fue de 6,49.
Discusión: Los resultados de esta investigación pueden
verse favorecidos debido a que la población estudiada contaba con una o más
dosis de vacuna contra el SARS-COV-2
Conclusión: Como conclusión podemos determinar la
eficacia de la CNAF en pacientes COVID-19 positivo para prevenir la intubación.
Obesidad, hipertensión arterial y diabetes son las enfermedades más
prevalentes.
0390 INSUFICIENCIA VENTILATORIA
POR MIOPATIA NECROTIZANTE A PROPOSITO DE UN CASO
E Bellone(1), P
Pratesi(1), D Czerwonko(1), C Steer(1), L Branco(1), A Perez De Andes(1), V
Brizuela(1)
(1) Hospital Austral
Introducción: La miopatía necrotizante inmunomediada (IMNM)
es una entidad poco frecuente. Se caracteriza por la necrosis de fibras
musculares de rápida evolución que lleva a un deterioro progresivo de la fuerza
muscular.
El manejo de estos pacientes es un desafío.
Su ingreso a unidades de cuidados intensivos (UCI) en casos graves está
determinado por el requerimiento de soporte ventilatorio.
Caso clínico: Paciente mujer de 75 años con debilidad
muscular progresiva de 5 meses de evolución previo a ingreso a internación.
Ingresó a clínica médica por progresión de la
debilidad asociado a disnea y disfagia severa. Se descartaron causas
metabólicas y oncológicas. Se tomó biopsia muscular con hallazgos compatibles
con IMNM y se solicitaron serologías específicas (Ant-HMGCR, Anti-SRP) con
resultado negativo.
Se interpretó como IMNM seronegativa. Inició
tratamiento inmunosupresor con corticoides en altas dosis, metotraxate,
gammaglobulina y plasmaferesis.
Ingresó a UCI al mes de internación por mala
evolución. Requirió intubación orotraqueal y conexión a ventilación mecánica
por insuficiencia ventilatoria.
Al momento continúa con soporte ventilatorio
recibiendo tratamiento.
Discusión: Las miopatías inflamatorias idiopáticas son
entidades poco frecuentes dentro de las cuales el 5% corresponden a IMNM.
La necrosis de fibras musculares
característica puede estar mediada por autoanticuerpos o ser secundaria a otras
enfermedades (ej. Síndromes paraneoplasicos).
Sus manifestaciones clínicas son
inespecíficas. La debilidad muscular es difícil de distinguir de otras
enfermedades neuromusculares por lo que el diagnóstico depende en primera
instancia de la sospecha clínica. El dosaje de anticuerpos específicos en sangre
puede confirmar el diagnóstico, aunque existen casos seronegativos por lo que
la biopsia muscular es mandatoria.
El tratamiento debe ser inmunosupresor. Se ha
descripto el uso de corticoides, inmunoglobulina, metotrexate, ciclofosfamida y
rituximab. Sin embargo, no existe suficiente evidencia del beneficio de uno
respecto a otro fármaco.
El soporte ventilatorio de manera invasiva es
necesario en pacientes graves con insuficiencia ventilatoria e inadecuada
protección de la vía aérea.
Conclusión: El manejo de pacientes con IMNM es un desafío
debido a su baja prevalencia y la escasa bibliografía disponible. En sus formas
graves el ingreso a UCI es mandatorio para soporte vital. El tratamiento es
inmunosupresor aunque su eficacia es variable.
0392 SÍNDROME SIMILAR A LA
ACTIVACIÓN DE MACRÓFAGOS: UN DESAFÍO EN LA SEPSIS
SS Benavides
Mariño(1), SS Benavides Mariño(2), G Ramos(2), G Hornus(2), C Cozzani(2), V
Picolla(2), C Tonelli(2), B Lucas(2), A Couso(2), M Ortiz(2), SG Pello(2), A
Canedo(3)
(1) General De Agudos Cosme Argerich. (2)
General De Agudos Dr. Cosme Argerich. (3) General De Agudos Dr. Cosme
Introducción: El síndrome similar a la activación
macrofagica (MALS) conocida antes como linfohistiocitosis hemofagocítica, es un
estado de inflamación fulminante caracterizada por hiperactivación de
macrófagos y células NK. Se clasifica en primario o familiar y secundario a
neoplasias malignas principalmente hematológicas, trastornos autoinmunes e
infecciones.
Presentación del caso: Se presenta el caso de una paciente de sexo
femenino de 44 años, con antecedentes de Artritis Reumatoidea en tratamiento
prolongado con glucocorticoides, metotrexato y leflunomida. Ingresa a UTI por
sepsis de herida con necrosis cutánea en cara anterior de muslo izquierdo,
compatible con síndrome Morel Lavallée, Se realiza escarectomía a fascia y
tratamiento antibiótico. Requirió colgajo de autoinjerto lipo dérmico, para
cierre total de herida quirúrgica, evolucionando con infección del mismo. Se
retirar el autoinjerto e inicia terapia con Meropenem, Amikacina y Tigeciclina
ajustado a rescates( PAE, KPN y Proteus MBL Blee). Evoluciona a los catorce
días de tratamiento con hipertrigliceridemia severa requiriendo plasmaféresis,
asociándose hiperferritinemia, alteración del hepatograma y pancitopenia. El
puntaje HScore fue de 228 puntos. Evoluciona con Shock séptico y ARM. Se
realiza aspiración medular a nivel esternal. Se produce óbito 26 dias del
inicio de la infeccion. Se recibe informe de AP con diagnóstico de hemofagocitosis
en médula ósea.
Discusión: La respuesta inmune durante la cascada de la
sepsis puede presentar variedad de expresiones, abarcando estados
proinflamatorios (MALS) y en otro extremo, inmuno parálisis. El MALS, se
caracteriza por un cuadro hiperinflamatorio con falla multiorgánica, caracterizado
por fiebre, disfunción hepatobiliar, hepatoesplenomegalia, citopenias,
coagulopatía, hipertrigliceridemia. Un biomarcador diagnostico es la ferritina
>4, 420 ng/ml. Otros criterios incluyen la puntuación de HScore >151. El
tratamiento ATB no asegura la mejoría del mismo, pero podría indicar un
pronóstico favorable el descenso de la ferritina del 15% en las primeras 48
horas.
Conclusión: La incidencia de MALS en pacientes con sepsis
ha sido poco estudiada. El fracaso del tratamiento antimicrobiano y la
progresión temprana a disfunción multiorgánica nos obliga a investigar en
terapias inmunomoduladoras. Ensayos con el antagonista del receptor IL-1β resulta prometedor y desafiante.
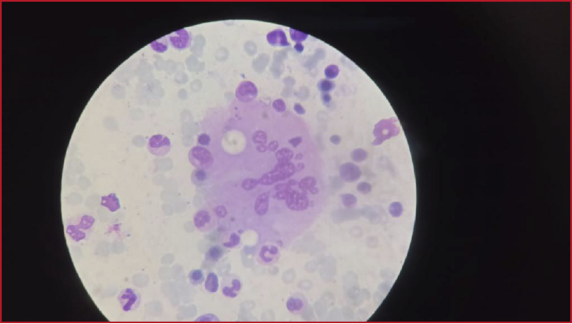
0393 Fenómeno de Moya-Moya:
reporte de un caso
C Roggiero(1), L
Barrios(1), P Anton Llado(1), S Napoli(1), C Rava(1), M Albarracin Reinoso(1),
N Raimondi(1)
(1) Fernandez
Introducción: El fenómeno de Moya-Moya es una enfermedad
infrecuente que afecta la circulación. Se caracteriza por la estenosis
progresiva de la porción distal de la arteria carótida interna y de las
arterias cerebral anterior y media.
Caso Clínico: Paciente de femenina de 46 años ingresa por
presentar deterioro del sensorio súbito en contexto de ejercicio. Ingresa con
Score de Glasgow 4/15. Se realiza tomografía de encéfalo que evidencia
hemorragia subaracnoidea en cisternas peritroncales y fosa posterior con
ventriculomegalia supra e infratentorial con volcado ventricular y desviación
de línea media de 5mm. Se coloca drenaje ventricular externo. Presenta mejoría
neurológica con apertura ocular. Se realizan potenciales evocados somatosensitivos
con arribo cortical y resonancia magnética que informa depósitos de
hemosiderina en cuerpo calloso con restricción en difusión sin signos de
isquemia asociados, angiorresonancia que evidencia disminución de flujo en
ambas arterias carótidas internas en segmentos supraclinoideos, arterias
cerebrales medias de aspecto filiforme, sin flujo en arterias cerebrales
anteriores, asociado a extensa circulación colateral, flujo conservado en
circulación posterior.
Discusión: La enfermedad de Moya-Moya es una
vasculopatía progresiva que resulta en la reducción del flujo sanguíneo de la
circulación cerebral anterior. La etiología es desconocida, aunque existe un
componente genético. El diagnostico se realiza principalmente mediante
angiorresonancia o angiografía digital, en pacientes con síntomas de stroke.
Conclusión: Es importante considerar el fenómeno de
Moya-Moya en pacientes con síntomas de stroke isquémico o hemorrágico, sin
factores de riesgo ni otra causa probable, a fin de realizar los estudios
necesarios y así poder realizar el tratamiento adecuado.
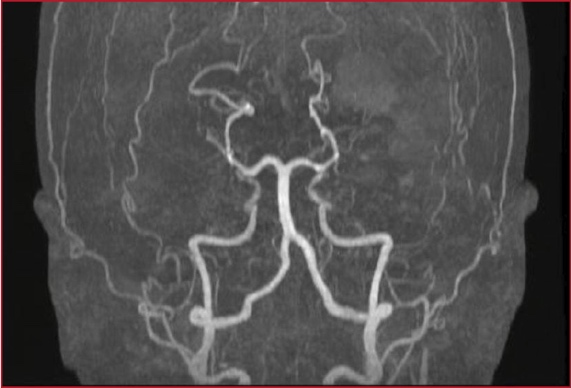
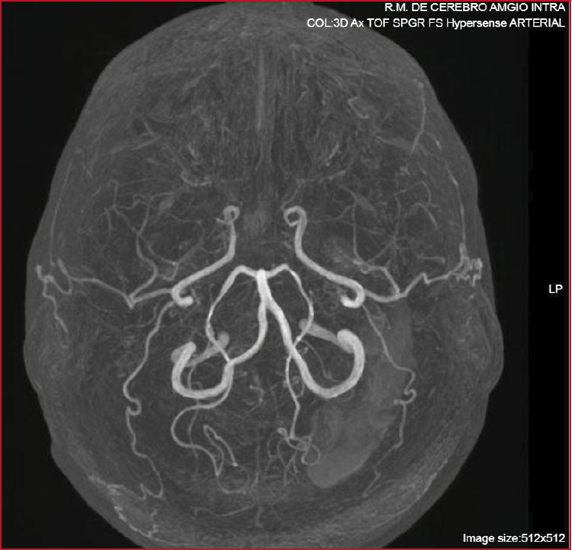
0394 SÍNDROME DE LEMIERRE:
PRESENTACIÓN DE UN CASO
JJ Cáceres(1), FD
Vasile(1), MA Vega(1), DA Sittoni(1), RJ Bagnasco(1), NV Luna(1)
(1) Domingo Funes
Introducción: El síndrome Lemierre es una complicación poco
frecuente de infecciones orofaríngeas, que se caracteriza por tromboflebitis de
vena yugular interna con focos embólicos en distintos órganos y signos de
sepsis, habitualmente producida por Fusobacterium necrophorum.
Presentación: Paciente femenina de 17 años, APP Diabetes
tipo I, tabaquista. Consulta en guardia central por cuadro de disnea CF III,
asociado a fiebre y dolor cervical izquierdo, refiere que hace 3 semanas
realizó tratamiento 10 días con claritromicina por cuadro de faringoamigdalitis.
EF: Taquipnea, crépitos a nivel basal
derecho, murmullo vesicular vibraciones vocales abolidas a nivel bibasal, a
predominio izquierdo, edema, aumento temperatura local en región cervical
izquierda extendiéndose hacia mandíbula.
CSV: TA 95/56mmHg FC 109 LPM - SO2 96% C/O2 -
T39.3°C - FR 24.
Laboratorio: Hematocrito 37% Hemoglobina 12.3
Leucocitos 16040 NS 89% Plaquetas 194000 Urea 48 Creatinina 1.12 Glucemia 419
Procalcitonina 1.16 PCR 183 Gasometria Arterial 7,47/32,9/96,6/23,1/-0,2/98%(
FIO 0,5- PAFI 193)-LACTATO 2.05.
TAC: Derrame pleural moderado, bilateral, a
predominio izquierdo; condensaciones bilaterales con broncograma, centrales y
periféricas.
Ingresa a UTI, inicia oxigenoterapia con CNAF
IROX inicial 17,7 y antibioticoterapia con PTZ + Vancomicina previa toma HC x2
+ urocultivo. Solicitamos Ecodoppler de Vasos del cuello.
Paciente evoluciona clínica y
hemodinámicamente estable, diuresis conservada, subfebril. Eco Doppler de vasos
del cuello objetiva trombosis de vena yugular interna izquierda con oclusión
parcial y subclavia izquierda con oclusión severa. Ecocardiograma descarta vegetaciones.
Tercer día de internación paciente mejora
clínicamente, se retira CNAF y recibimos resultados de HC: aislamiento de
Fusobacterium necrophorum, sensible a PTZ.
Quinto día evoluciona favorablemente, agresa
a sala general continuando tratamiento antibiótico.
Discusión: El Síndrome Lemierre es una entidad clínica
con alta morbi-mortalidad de no ser diagnosticada a tiempo. El pronóstico es
favorable de existir diagnóstico y tratamiento oportuno. La mortalidad se
redujo de 90% en sus inicios al 4-18% actualmente. Embolias septicas afectan
pulmón 80-90% de los casos. La rareza de esta entidad en la era antibiótica
favorecen olvidarla como causa de sepsis en jóvenes
Conclusión: El uso creciente de antibióticos,
principalmente macrólidos, para el tratamiento de infecciones de vías aéreas y
el aumento de resistencias, hacen reaparecer esta entidad clínica entre los
pacientes. La sospecha siempre debe existir en faringoamigdalitis de evolución
tórpida.

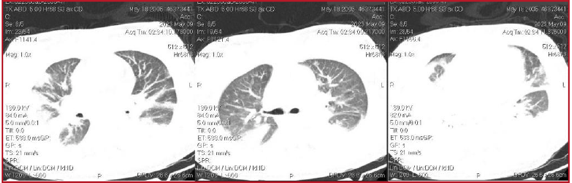
0395 Falla Hepática Fulminante
por Herpes Simple
J Paucar(1), S
Villarroel(1), S Giannasi(2)
(1) Hospital Italiano De Buenos Aires. (2)
Hospital Italiano
Introducción: La hepatitis por HSV es una causa rara de
insuficiencia hepática aguda que resulta en una alta tasa morbilidad y mortalidad
en un 74%. El diagnóstico a menudo se retrasa debido a síntomas inespecíficos,
y con ello el inició del tratamiento antiviral, la infección por el virus puede
prevalecer y la indicación de trasplante hepático se debe evaluar.
Caso clínico: Paciente femenina de 24 años, presenta cuadro
clínico de 10 días de evolución, con signos de dolor abdominal difuso, tratada
en otro centro como ITU persiste con dolor abdominal se estudia con ecografía
abdominal con dilatación pielocalicial se interpreta cuadro como EPI, al examen
ginecológico evidencias probable lesiones en cuello uterino se toman muestra,
evoluciona con acolia, coluria y alteración del hepatograma por lo que es
deriva. Ingresa a nuestro centro a la área de UTI con encefalopatía grado II,
acidosis metabólica, hiperamonemia, falla renal, falla hepática, evoluciona a
pocas hora con convulsiones tónica- clónica requiere IOT/ARM, se realiza TAC de
cerebro, cultivos, inicia aciclovir, antibioticoterapia, soporte renal, Doppler
transcraneal: Aumento de IP DE ACM, vaina de nervio óptico mayor 5.7 mm (Signos
HTE) inicia medidas antiedema y anticonvulsivantes a las 24hs se realiza
trasplante hepático. Intercurré al 5to día post trasplante con taquicardia
ventricular, mayor dosis de vasopresores, falla multiorgánica, se realiza
ecocardiograma deterioro severo FSVI, aquinesia de todos los segmentos (previo
al ingreso ecocardio normal), presenta paro cardiaco, se reanima por 30 minutos
se constata óbito. Se toman biopsia de Corazón, LCR, riñón, hígado todas las
muestras con necrosis masiva sugestivo de infección HSV.
Conclusión: Debido la alta tasa de mortalidad se debe
considerar inicio empírico de aciclovir endovenoso en todos los pacientes con
FHA de etiología desconocida, hasta que se excluya HSV. La infección,
reinfección o recurrencias de HSV se desencadena por cambios en la inmunidad
celular. El trasplante Hepático por HSV se acompaña de un mayor riesgo de
insuficiencia y muerte debido a una infección viral generalizada.
MB Garcia
Gonzalez(1), JC Monterroza(1), H Huerta(1), A Matarrese(1), I Daniel(1)
(1) Aleman
Objetivo: Evaluar si la respuesta hemodinámica temprana
al azul de metileno en el shock séptico refractario es un factor pronóstico de
un outcome clínico favorable. Además se valorará qué factores están asociados a
una respuesta hemodinámica favorable posterior a la infusión de azul de
metileno en el mismo escenario.
Diseño del estudio: Cohorte retrospectiva unicéntrico desde
Noviembre 2018 hasta Mayo 2023. Se clasificó a los pacientes en función de la
respuesta hemodinámica al AM, definiendo respuesta como la reducción del
requerimiento de noradrenalina un 10% en las primeras 3 horas.
Se evaluó la asociación entre dicha respuesta
y desenlaces clínicos relevantes. Se registraron variables demográficas como
scores de CHARLSON, SOFA, APACHE II y valores de laboratorio como los niveles
séricos de lactato y PH. Se registraron días de internación en UCI y
hospitalaria, y la mortalidad hospitalaria.
Lugar: Estudio unicéntrico en unidad de
cuidados críticos
Intervención: ninguna
Población de estudio: 27 pacientes con
diagnóstico de shock séptico refractario, a los cuales se le administró dosis
de de carga y mantenimiento con azul de metileno (AM).
Resultados: 51% de los pacientes respondieron
favorablemente a la administración de AM, de los cuales se encontró una
supervivencia del 38%. La mortalidad en UCI fue significativamente mayor en los
pacientes no respondedores al AM (100% vs 62%, p= 0,016). TABLA 2.
La única variable que presentó diferencias
significativas entre respondedores y no respondedores fue el ácido láctico
previo a la infusión del AM (4,91 (2,6) vs 7,54 (3,3); p = 0,032) TABLA 1
Conclusión: La respuesta hemodinámica al AM fue limitada.
Solo un 51% de los pacientes respondieron a la infusión de AM. Además, se
observó un beneficio de supervivencia en aquellos pacientes que respondieron al
tratamiento con azul de metileno, en comparación con los no respondedores. Es
importante tener en cuenta que este estudio tiene limitaciones, incluyendo su
diseño retrospectivo y un tamaño de muestra pequeño. Se requieren ensayos
controlados aleatorizados adicionales para comprender mejor el papel del AM en
el shock refractario.
![]()
0397 ENCEFALITIS DE HASHIMOTO: A PROPÓSITO DE UN
CASO
JB De Tapia(1), DA
Dezurko(2), Universidad Nacional Del
Sur, M Otamendi(1), FE Espinoza(1), AV Millan(1), MG Montenegro Fernandez(1), M
Cruz(1), NA Grassi(1), NI Zelaya De Leon(1), P Zorzano Osinalde(1), M
Petasny(1), LG Duran(4), Universidad
Nacional Del Sur
(1) Hospital Municipal De Agudos Dr. Leónidas
Lucero. (2) Dcs. (3) Universidad
Nacional Del Sur. (4) Hospital Municipal De Agudos Dr. Leónidas Lucero Y Dcs.
(5) Universidad Nacional Del Sur
Introducción: La Encefalitis de Hashimoto (EH) es una
encefalopatía de naturaleza autoinmune, con buena respuesta al tratamiento con
corticoides, títulos séricos elevados de anticuerpos antitiroideos y de curso
subagudo con recaídas-remisiones. Es una enfermedad poco frecuente, con una
presentación clínica variable y fisiopatología aún desconocida.
Presentación del caso: Paciente femenina de 76 años con antecedentes
de hipotiroidismo primario. Ingresó con un síndrome confusional agudo. Al
examen físico vigil, Glasgow 13/15, subfebril (37.8°C) desorientada
temporoespacialmente, ecolalia, pupilas isocóricas y reactivas, sin focalidad
neurológica. Signos meníngeos negativos. Laboratorio: Hipocalcemia leve
(7.8mg/dl), hipopotasemia (K 3,2 mmol/l), PCR 221.9 mg/L. Test rápido para VIH
negativo. TC de encéfalo sin alteraciones. Punción lumbar líquido cristal de
roca, proteínas 1 g/l, glucosa 0.67 g/l, AL 1.3, leucocitos 77 células/microL
(100% mononucleares). Se interpretó inicialmente como Encefalitis de etiología
viral y se le indicó aciclovir. Presentó sensorio alternante, excitación
psicomotriz y convulsión tónica clónica generalizada. Debido a deterioro súbito
del sensorio, se realizó intubación orotraqueal y se trasladó a Terapia
Intensiva. Permaneció bajo asistencia mecánica ventilatoria y con vasopresores.
Laboratorio: VDRL, p24 y anticuerpos HIV negativos, TSH 27,82, T4 0,41. PCR de
LCR: Virus herpes simple 1 y 2 , citomegalovirus y JC negativos. Hemocultivos
negativos. Ante sospecha clínica de Encefalitis de Hashimoto, se solicitaron
anticuerpos antitiroideo peroxidasa (aTPO), antitiroglobulina (aTG) y
Anticuerpos Anti Receptor de TSH (TRABS), que resultaron positivos. Recibió
tratamiento con levotiroxina endovenosa e hidrocortisona. Normaliza valores.
Por fallo en el weaning, se realizó traqueostomía. Se realiza resonancia de
encefalo con contraste sin hallazagos relevantes. Luego de 21 días de
internación en Terapia Intensiva pasó a clínica con posterior alta
hospitalaria.
Discusión: La EH se puede considerar como diagnóstico,
solo después de descartar otras causas. En el caso expuesto se llegó al
diagnóstico luego de descartar otras causas posibles, con anticuerpos
antitiroideos positivos en altas concentraciones y respuesta al tratamiento con
corticoides.
Conclusión: Se destaca la necesidad de ampliar el
conocimiento de esta patología con el fin de disminuir el subdiagnóstico y
promover un inicio precoz del tratamiento, mejorando así su progresión y
calidad de vida de los pacientes.
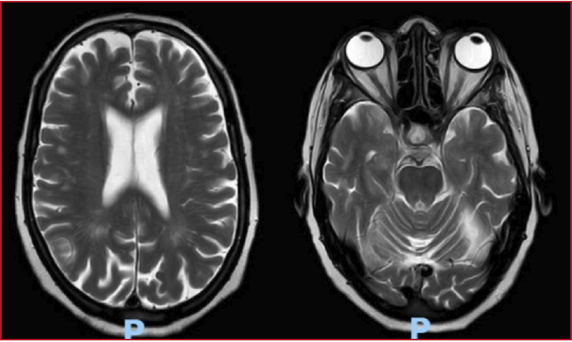

RA Pratto(1), CM
Quiroga(1), RS Gomez(1), G Antonini(1), M Loustau(1), DN Vasquez(1), J
Nuñez(1), N Escalier(1), E Wilhelm(1), A Zurra(1), C Quiroga(1), E Pereira(1),
V Gomez(1), F Bianchini(1)
(1) Sanatorio Anchorena Recoleta
Introducción: La psitacosis es una enfermedad sistémica
poco frecuente, trasmitida por pájaros infectados con Chlamydia Psittaci
(C.Psittaci) y causa de neumonía aguda de la comunidad (NAC) atípica.
Presentación del caso: Caso1. Femenina, 30 años, vacunación
incompleta para COVID19, viaje reciente a Paraguay. 10 días de fiebre, tos seca
y astenia que no respondió a antibioticoterapia. Se diagnostica neumonía
(Imagen1).
Ingresa a UTI con oxígenoterapia, recibe
medidas de sostén y antibióticos empírico. Permanece con cánula nasal(CN),
saturando 98%, frecuencia respiratoria (FR) 25 con buena mecánica ventilatoria
y disnea de esfuerzo. A las 48hs se coloca cánula nasal de alto flujo (CNAF)
30L/55%O2 por taquipnea y desaturación. Evoluciona favorablemente, se retira
CNAF en 4 días. Es dada de alta con pautas de alarma, control por infectología
y tratamiento antibiótico. Se recibe resultado de IgG + para C.Psittaci, sin
nexo epidemiológico.
Caso2. Masculino, 33 años, COVID leve,
vacunas completas. 5 días de fiebre, cefalea, astenia y mialgias,
antibioticoterapia ambulatoria sin respuesta, se interna a las 48hs. con
oxígeno suplementario. Tomografía: extensa consolidación izquierda (Imagen2).
Pasa a UTI por progresión de síntomas, se coloca CAFO 50L/55%O2, mejoría
inicial pero a las 6hs requiere intubación y ventilación mecánica(VM) por mala
mecanica ventilatoria y desaturación. Tuvo 48hs iniciales de VM, se extuba y
requiere reintubación en 24hs por hipoxemia. 48hs más tarde es extubado
exitosamente. Pasa a sala y luego obtiene alta con antibioticoterapia. IgG +
para C.Psittaci, sin nexo epidemiológico.
Discusión: No existen reportes sobre soporte
ventilatorio en pacientes adultos con NAC atípica causada por C.Psittaci. En
nuestro reporte de casos un paciente pudo cursar la enfermedad con soporte no
inavsivo y el otro requirió intubación. El soporte no invasivo mejoró el patrón
rápido y superficial, la desaturación y la disnea. Con el soporte invasivo
también mejoró el intercambio gaseoso y la mecánica ventilatoria, sin generar
complicaciones.
Conclusión: En NAC grave atípica causada por C.Psittachi
el soporte ventilatorio invasivo y no invasivo permitió mejorar el intercambio
gaseoso y disminuir el trabajo respiratorio mientras se realizó un tratamiento
dirigido de la enfermedad.
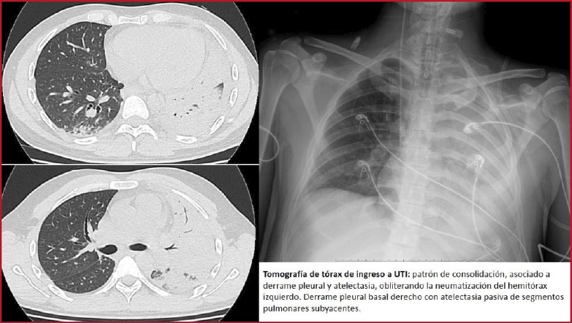

0399 MIELINOLISIS PONTINA
CENTRAL EN PACIENTES CON TRASPLANTE HEPATICO. REPORTE DE CASOS
GY Santeyana
Cerezo(1), K Botana(1), BS Dorfman(1), DG Sanchez(1), MC Cervantes C.(1), L
Antoniow(1), R Arevillca(1), I Peña C.(1)
(1) El Cruce Nestor Kirchner
Introducción: La mielinolisis pontina central es una
enfermedad neurológica infrecuente, produce secuelas neurológicas graves,
permanentes o muerte. Es causada por variaciones rápidas del Sodio plasmático,
provocando desmielinización a nivel de la protuberancia y un 10% en zonas
extrapontinas, se expresa como un síndrome motor agudo, que daña al largo haz
cortico-espinal a nivel protuberancial, generando paresia o plejía de las
extremidades, convulsiones, alteraciones del sensorio eventualmente
enclaustramiento. La cirugía de trasplante hepático reúne muchos factores de
riesgo para el desarrollo de esta patología.
Presentacion de casos: Masculino 53 años. Antecedentes: Cirrosis
alcohólica, síndrome hepatorrenal, trasplante hepático agosto 2019. Dos semanas
posteriores a la cirugía presenta deterioro agudo del sensorio, RMN: Signos de
desmielinización pontina y extrapontina, se evidencio de forma retrospectiva un
ascenso de 10 mEq/L de sodio en el intraoperatorio. Continua con mala evolución
clínica sin mejoría neurológica, weaning prolongado, múltiples intercurrencias
infectológicas, Shock séptico y óbito.
Masculino 63 años. Antecedentes: hipertensión
arterial, cirrosis alcohólica, Trasplante hepático febrero 2023. En el post
operatorio inmediato intercurrio con shock hemorrágico requiriendo
reintervención quirúrgica. Evoluciona con deterioro del sensorio progresivo,
convulsiones tónicas clónicas generalizadas, RMN: desmielinización osmótica
pontina. Se evidencio un ascenso de 22 mEq/L de sodio intraoperatorio. RMN
control una semana después evidencia lesiones extrapontinas. Paciente con
evolución tórpida, presenta miopatía flácida, weaning prolongado, multiples
intercurrencias infectologicas. Shock séptico y óbito.
Discusión: El diagnóstico de esta patología en pacientes
con trasplante hepático resulta dificultoso. Las manifestaciones clínicas
pueden pasar inadvertidas por la enfermedad de base y el estado clínico del
paciente previo al trasplante. El diagnostico requiere RMN. Se debe realizar
diagnostico diferencial con el Síndrome de Wernicke, enfermedad de
Marchiafava-Bignami.
Conclusión: Pacientes que presenten deterioro del
sensorio se debe identificar minuciosamente factores de riesgo predisponentes,
como también realizar un estrecho monitoreo del medio interno evitando
correcciones rápidas del Sodio plasmático en el perioperatorio. Al no existir
tratamiento específico se debe trabajar arduamente en la prevención de la
misma.
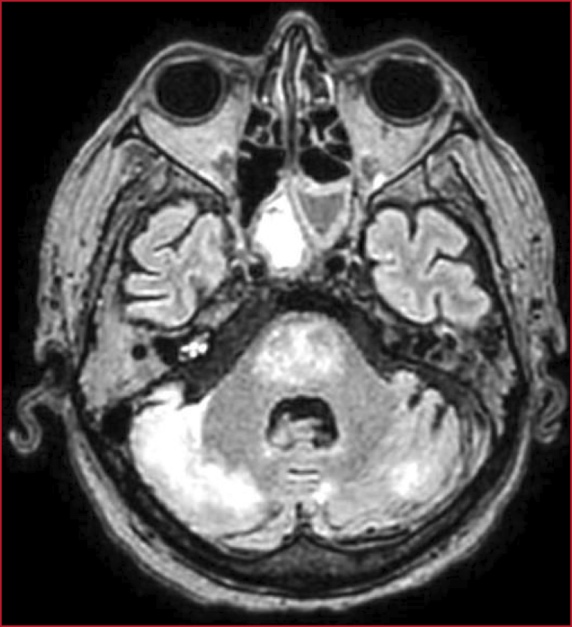
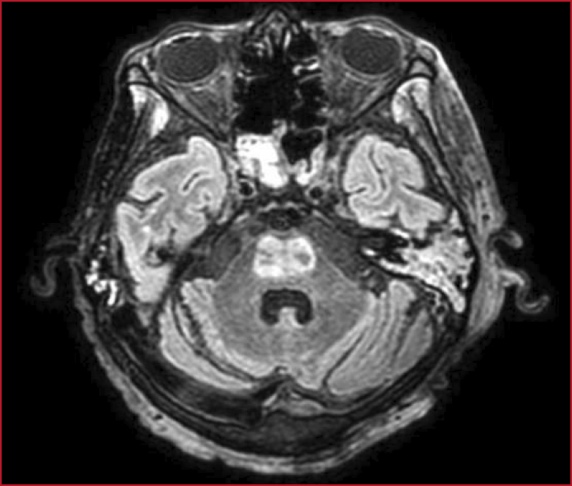
0400 Concordancia de la P0.1
cuasi dinámica entre un respirador y un simulador. Estudio preliminar
D Violi(1), C
Pozo(1), JA Vaca(2), SL Vago Romero(2), C Paschetta(2)
(1) Higa Prof Dr Luis Guemes. (2) Leistung
La P0.1 mide la presión de las vías
respiratorias 100 ms después del inicio de un esfuerzo inspiratorio durante una
oclusión de las vías respiratorias y se adopta frecuentemente como índice
sustituto del impulso respiratorio.
Objetivo: Determinar: 1- La concordancia entre P0.1 de
un simulador vs el desarrollado como monitoreo ciclo a ciclo en el respirador
Leistung Luft 5. 2- El porcentaje de presencia de P0.1 calculado y medido en
diferentes sensibilidades de disparo en el respirador. 3-Presencia de
mediciones de P0.1 en 3 escenarios debilidad (2 cmH20), adecuado (8 cmH20) y
excesivo (15 cmH20) de esfuerzo inspiratorio simulados.
Método: Este es un estudio observacional prospectivo
desarrollado en el laboratorio de I*D de la empresa Leistung Argentina se llevó
a cabo la captura de datos correspondientes al parámetro P0.1. Se utilizó un
equipo de ventilación mecánica, el modelo Luft 5 (Leistung Ing SRL). Se empleó
el simulador ASL 5000 Active Servo Lung de la empresa IngMar Medical. Se
definio una P0.1 calculada (menor de los 100ms de disparo), y P0.1 medida
cuando es superiores En relación a las características de complacencia y resistencia
pulmonar establecidas en el equipo de simulación, así como los valores de Fio2,
presión de soporte, tiempo inspiratorio máximo y PEEP configurados en el
ventilador mecánico, se tomaron como referencia los valores publicados en la
norma ISO 80601-2-12 (2011)Analisis estadistico de concordancia con Bland y
Altman.
Resultados: Se obtuvieron 72 casos de ensayos. De esto se
obtuvieron datos para análisis en 39, 2 condiciones fueron eliminadas por
valores extremos, en 31 casos no se obtuvieron datos.Promedio de las
diferencias de las medias: 2,31. La P01 del ventilador infraestima la P01 real
del simulador en 2,314 cmH20 (IC limite inferior -6,65 limite superior + 11,4).
El porcentaje de P0.1 calculado/medido segun la sensibilidad fue para -1 cmH20
94%/6%, -2 cmH20 53%/47%, -3 cmH20 41%/59% y -4 cmH20 42%/58%. Con respecto a
la P0.1 y el esfuerzo inspiratorio, no se observo mediciones en el escenario
simulado de debilidad y proporciones iguales en adecuado y excesivo.
Conclusiones: Existe concordancia entre la P0.1 del
simulador y el respirador. A sensiblidades bajas mayor porcentaje de P0.1
calculadas.
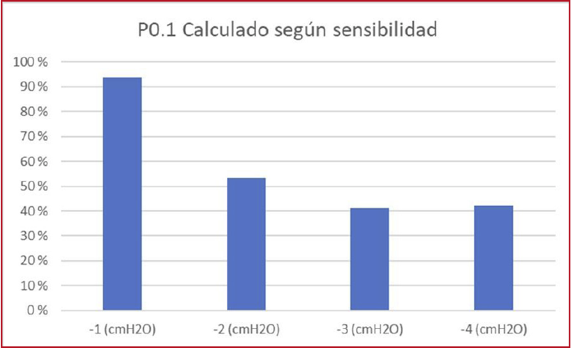
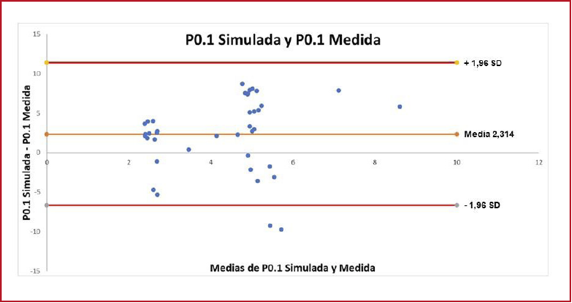
GE Blanco(1), C
Miranda(2), E Brizuela(2), G Bruenti(2), J Villagrasa(2), D Salas(2), D
Rodriguez(2), M Petre(2)
(1) Hospital Alta Complejidad Bicentenario
Esteban Echeverria. (2) Hbee
Describir las variables ventilatorias y
características clínico demográficas de pacientes que cursaron con síndrome de
distrés respiratorio agudo (SDRA) y fueron ventilados a menos de 6 ml/kg según
el peso predicho (PPD) en un hospital de alta complejidad de la provincia de
Buenos Aires.
Estudio retrospectivo y observacional.
Pacientes con diagnóstico de SDRA internados en el Hospital Nacional de Alta
Complejidad Bicentenario de Esteban Echeverria dentro el primer semestre del
2020, mayores de 15 años con diagnóstico de SDRA por COVID19, ARM mayor a 48hs,
que recibieron al menos 1 dia valores inferiores a 6 ml/kg. Las variables con
distribución normal y anormal se reportaron en valores de media con desvío
estándar (DE); y mediana con rango intercuartílico respectivamente (RIQ). Las
variables clínico demográficas analizadas fueron edad; sexo; antecedentes;
mortalidad y las de mecánica ventilatoria volumen tidal (vt) en Ml/kg; driving
pressure (DP); fracción inspirada de oxígeno (FIO2); relación presión arterial
de oxígeno / fracción inspirada de oxigeno (PaO2/Fio2).
Se incluyeron 68 (n) pacientes, de los cuales
un 67.6% (n=46) se corresponden con sexo masculino, la media de edad fue de 57
años (DE;59,98), el antecedente frecuente fue diabetes que represento un 61.8%
y la mortalidad fue del 76.5%, el resto de los resultados se reportan en la
tabla 1. Con respecto a las variables relacionadas con la ventilación mecánica
se observó un vt al día 1 de 5.9 ml/kg (RIQ 5.5-6), un mediana de DP de 14 (RIQ
11-15), el resto de las variables en tabla 2.
Se describieron las características clínico
demográficas y ventilatorias de los pacientes con SDRA ventilados al menos un
día a menos de 6 ml/kg. Se observó que a pesar de las estrategias ventilatorias
a bajos vt la tasa de mortalidad hospitalaria fue del 76,5%. La mecánica
ventilatoria de los pacientes arrojó una media de 5.87 ml/kg (RIQ;4.71-6.59)
con un DP 14.61 ml/kg/cmh2O (RIQ;9.7-24.5 ), que se encuentra dentro de los
valores límites. En conclusión al ser una población de alto riesgo por cursar
su internación a causa de COVID19, las estrategias ventilatorias utilizadas
fueron las recomendadas para prevenir la VILI dando así los resultados
descritos.
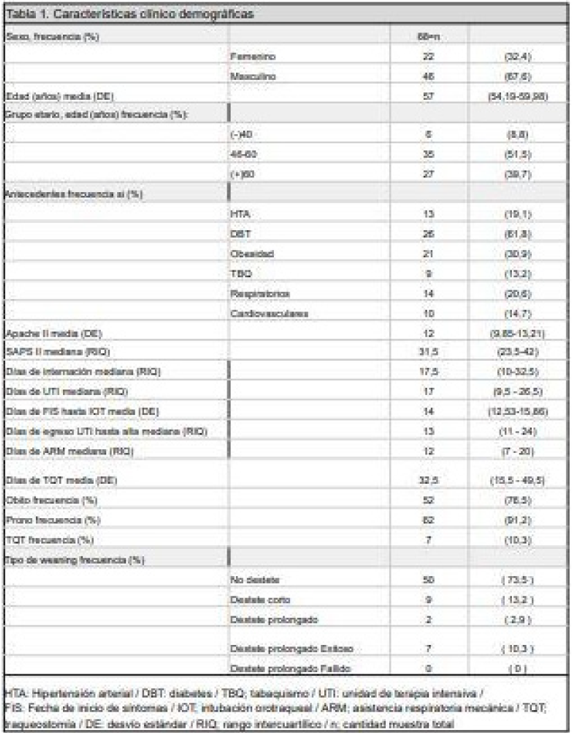
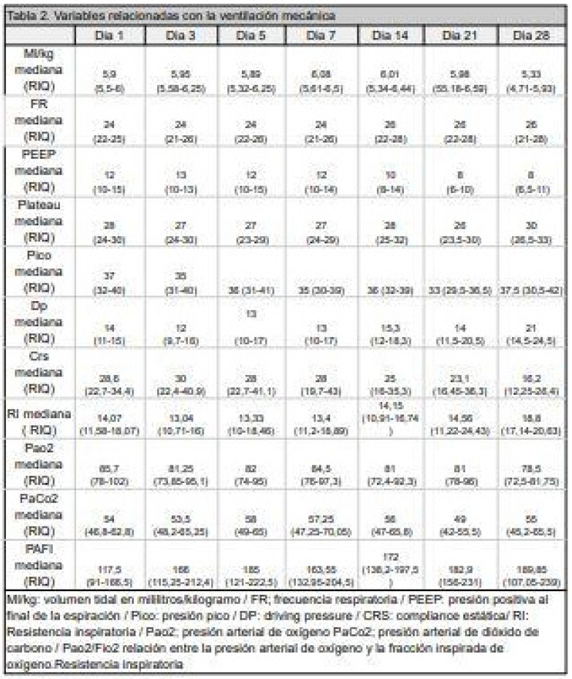
0402 ASPERGILOSIS PULMONAR EN
PACIENTE CON SINDROME DE DISTRES RESPIRATORIO POR SARS-COV-2
L Maidana(1), AN
Gutierrez(2), JJ Navotka(2), AM Ojeda(2), A Coceres(2), MF Mendieta(2), M
Ochoa(2), L Maidana(2), S Guerrero(2), A Larroza(2), A Da Cruz(2), G Garau(2),
M Audizzio(2), G Coria(2), L Andrades(2)
(1) De Campaña Escuela Hogar. (2) Htal De
Campaña Escuela Hogar
Introducción: Entre un 5-30%de los pacientes con covid-19
precisan del ingreso a UTI,con alto riesgo de desarrollar infecciones
secundarias,incluyendo infecciones fúngicas invasivas como aspergilosis
pulmonar invasiva,la terapia con corticoides es un factor inmunosupresor
relacionado,habiéndose usado hasta en un 46%de los pacientes covid-19 críticos.
Caso clínico: Paciente masculino de 43 años,de Corrientes
Capital,sin antecedentes patológicos,no inmunizado para SARSCOV-2,inicia cuadro
con mialgias,artralgias,cefalea,disnea CFII-III,tos seca realizándose PCR
COVID-19 DETECTABLE internándose en el servicio de clínica médica.TAC ingreso
infiltrados en vidrio esmerilado en 50%campos pulmonares,48 hs posteriores
evoluciona en insuficiencia respiratoria severa ingresando al servicio de UTI
conectándose ARM con ventilación protectiva para SDRA severo.Al ingreso
procalcitonina 0.50,interluquina 6 valor de 94pg/ml,dimero D 2mg/ml,
triglicéridos 300mg/dl,proteína C reactiva 45mg/L asumiendo cuadro como
síndrome de tormenta de citoquinas asociado a SARSCOV-2 iniciando pulsos de
glucocorticoides por 5 días.
Se realiza maniobras de reclutamiento
alveolar en posiscion PRONO por 48 hs en 3 sesiones con buena respuesta gasométrica,PAFI
mayor a 200 iniciando weaning.
En su internación presenta weaning
prolongado,traqueostomizado,infecciones intrahospitalarias por pseudomona
aeruginosa,klebsiella pneumoniae, TAC torax se observa imagen cavitada de
paredes gruesas,galactomanano en BAL 1.47 y en suero 0.17.Se asume cuadro como
aspergilosis pulmonar invasiva,se inicia voriconazol 400mg/día.
Con buena evolución se realiza decanulación y
alta hospitalaria a los 90 días de internación.
Discusión: Encontramos en la literatura series de casos
que describen la asociación de API y COVID-19,pasando a formar una nueva
entidad conocida como COVID-19 associated pulmonary aspergillosis (CAPA).La
falta de uniformidad en los criterios diagnósticos no permite conocer la
prevalencia exacta de la enfermedad y de su mortalidad.Sin embargo,datos de la
revisión podría tener hasta 59,1% de mortalidad y podría justificar la
realización de screening en pacientes covid-19 críticos,con muestras del tracto
respiratorio inferior e incluso iniciar tratamiento empírico antes del
diagnóstico definitivo.
Conclusión: Los pacientes con SDRA por covid-19 son
susceptibles a sobreinfectarse por aspergilosis pulmonar,incluso en ausencia
inmunodeficiencia establecida. Ante la sospecha clínica o por imágenes de
sobreinfección se debe considerar este diagnóstico y buscar la presencia de
aspergillus por medio de BAL concomitantemente,determinar galactomanano tanto
en BAL como en muestras de sangre,idealmente estas últimas de modo consecutivo.


J Dorado(1), J
Perez(1), D Gilgado(1), G Cardoso(1), A Garcia(1), C Moran(1), R Bragagnolo(1),
A Vitale(1), M Bertozzi(1), M Accoce(1)
(1) Sanatorio Anchorena San Martin
Introducción: El delta de presión en vía aérea (ΔP) puede ser medido en presión soporte (PSV)
mediante pausas teleinspiratorias. No obstante, su utilidad como subrrogado del
delta de presión transpulmonar (ΔPL) es controvertida, ya que la actividad muscular frecuentemente
altera la legibilidad de las maniobras. En este estudio, utilizamos criterios
de legibilidad estrictos para descartar actividad muscular excesiva durante
pausas teleinspiratorias y analizamos la precisión del ΔP para predecir el ΔPL en PSV. Además, utilizando el ΔP obtenido en PSV, calculamos los cambios de
complacencia del sistema respiratorio (ΔCSR) ante incrementos de PEEP y exploramos si
los efectos fisiológicos de la PEEP difieren dependiendo de la respuesta de la
CSR.
Métodos: Incluimos adultos con sindrome de distres
respiratorio agudo (SDRA) ventilados en PSV. El estrés pulmonar dinámico se
calculó a través del ΔPL. El ΔP y ΔPL se evaluaron en PSV con PEEP 5, 10 y
15cmH2O mediante pausas teleinspiratorias. La CSR se calculó como volumen
corriente (VT)/ΔP. Los efectos de la PEEP fueron evaluados
sobre el producto presión-tiempo minuto (PTPmin), la presión en la vía aérea a
100ms (P0,1) y el VT sobre el PTP por respiración (VT/PTPbr) en quienes
aumentaron versus disminuyeron la CSR a PEEP alta (15cmH2O) comparado con PEEP
baja (5cmH2O).
Resultados: Se analizaron 18 sujetos con 162 pausas
teleinspiratorias, de las cuales 51 (31,5%) tuvieron ΔPL ≥ 12cmH2O. El ΔP tuvo excelente precisión para predecir el ΔPL, identificándose a 14,88cmH2O como el
mejor punto de corte para detectar ΔPL ≥ 12cmH2O (AUROC: 0,99 [IC95%, 0,98-1,00]) (Figura 1). El ΔCSR se correspondió de manera excelente con
los cambios de complacencia pulmonar (R2: 0,91; p<0,0001). Cuando la CSR
aumentó a PEEP alta, se observó una mejora significativa del PTPmin (p=0,005) y
VT/PTPbr (p=0,007), sin cambios en P0,1 (p=0,066). No se observaron beneficios
cuando la CSR disminuyó (Figura 2).
Conclusión: En sujetos con SDRA ventilados invasivamente,
el ΔP evaluado mediante pausas legibles
teleinspiratorias en PSV detectó con excelente precisión umbrales riesgosos de ΔPL. Usar el ΔP para evaluar los cambios de CSR ante
modificaciones de PEEP podría dar información útil para detectar potenciales
beneficios de utilizar PEEP alta.

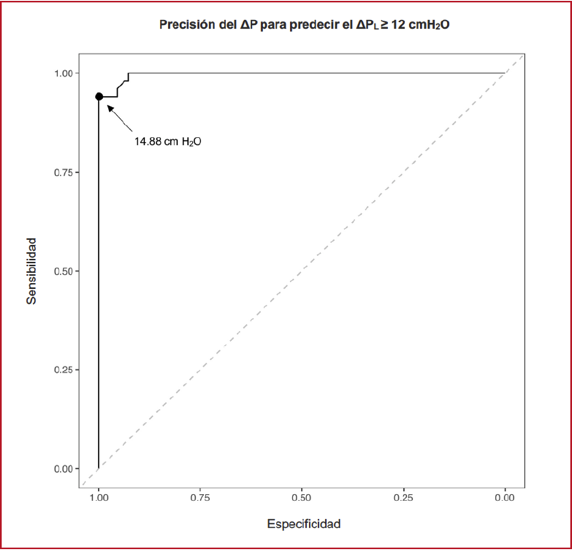
0404 COVID-19 EN CUIDADOS
INTENSIVOS: DESAFIOS Y SOLUCIONES
E Cunto(1), C
Dominguez(2), A Rodriguez(2), EN Lista(2), Y Lamberto(2), N Chacon(2), E De Virgilio(2),
A Resguardo(2), M Flores Montes(2), R Gregori Sabelli(2), P Saul(2), V
Chediack(2), L De Vedia(2), GDTC Grupo De Trabajo Covid-19(2)
(1) Muñiz. (2) Hospital Muñiz
Introducción: Tres años transcurrieron desde la
identificación del SARS-CoV-2, más de 676 millones de diagnósticos y más de 6,8
millones de personas murieron. La pandemia puso a prueba al sistema sanitario.
Se recomendó aumentar la capacidad de cuidados intensivos y del personal de
salud, para dar respuesta a las olas de COVID-19. Se presenta la experiencia
transcurrida y transdisciplinaria de un hospital, en respuesta a la pandemia.
Materiales y Métodos: Estudio observacional retrospectivo. Período
marzo 2020-abril 2023, pacientes ≥ de 18 años admitidos en cuidados intensivos
(CI). Se realizó estadística descriptiva: media(M), mediana (Me), porcentaje,
Chi2 y Odds Ratio (OR); se considera p estadísticamente significativa ≤0,05.
Objetivos: 1) Describir las características clínicas de
pacientes admitidos en cuidados intensivos (CI), durante la pandemia. 2)
Comparación de pacientes COVID-19 positivos [C19(+)] versus COVID-19 negativos
[C19(-)].
Resultados: Ingresaron a CI 2747 pacientes (p),
C19(+):1099 p [40%] y C19(-):1648 p [60%]. Las mujeres C19(+) fueron 32.74% y
C19(-) 37.43%. La edad media para C19(+) fue 54.74 y C19(-) 45.98 años (p
0,0000001).
La incidencia de comorbilidades en C19(+) fue
obesidad 0.40, hipertensión arterial 0.37 y diabetes 0.30.
La estadía-CI media fue de C19(+) 7.40 y
C19(-) 6.13 días, la estadía-CI media en ventilación mecánica (VM) aumentó a
16.89 y 14.84 días respectivamente (p<0,0000001).
Mediana de ingreso SOFA 4 y Me APACHE II 15
puntos.
Tuvieron lesión renal aguda 303 p/2747 p
(incidencia 0.11). Eran C19(+) 71 p/303 p. Requirieron soporte renal continuo
64 p/303p. Las horas de terapia de reemplazo renal continuas fueron 42 horas
por paciente. Se calculo una letalidad del58%.
Requirieron VM 1249 p/2747 p= 45%. Se
compararon variables entre C19(+) que presentó tasas mayores de VM y pronación
respecto C19(-)[Ver Tabla 1]. Se usó CAFO en 11% y ventilación no invasiva en
5%. Requirieron traqueostomía C19(+) 16.91% y C19(-) 16.1%
Letalidad C19(+) 37.76% y C19(-) 30.70% (p
0.00006).
Se evaluaron subgrupos: • Coinfectados C19(+)
con tuberculosis y/o HIV-sida
se observó aumento de % de letalidad [Ver Tabla 2]. • Se comparó letalidad C19(+) con/sin coinfecciones, resultó valor de
p=0.00009. • En pacientes C19(+), 50 p vacunados versus 36 p no vacunados
(considerada cualquier vacuna y ≥ 2 dosis) se observó menor necesidad de VM (p=
0.02).
Se aumentó la disponibilidad de camas en
107%, kinesiólogos 500% y médicos 50%
Conclusión: En nuestra casuística -coincide con la
literatura mundial-, COVID-19 aumentó el uso de VM, soporte extracorpóreo,
pronación y mortalidad. Las sindemias (HIV/sida y tuberculosis) determinaron
aumento de los fallecidos. Las vacunas mostraron menor uso de VM y alentamos su
uso. COVID-19 fue un desafío para el sistema de salud, particularmente en
cuidados intensivos. A pesar de muchas incógnitas, especialmente al comienzo de
la pandemia, mejoramos rápidamente nuestra capacidad de respuesta rápida. Centramos
el objetivo en la reorganización del personal, equipo e infraestructura que
incluyó planificación, trabajo interdisciplinario y capacitación.

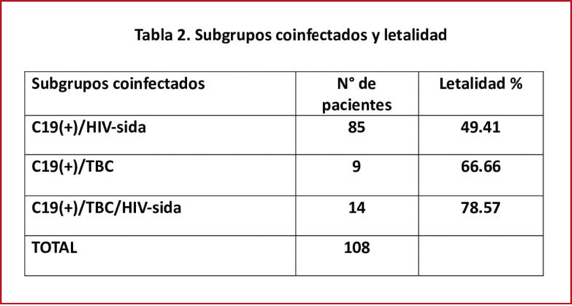
0405 CAUSA POCO USUAL DE
HIPONATREMIA SEVER. A PROPOSITO DE UN CASO
D Riveros(1), L
Zelada(1), M Martin(1), G Chiarolla(1), M Vera(1), S Alvarez(1), G Soria(1)
(1) Hospital Central De Mendoza
Introducción: La Terlipresina es la droga de elección para
el tratamiento de la hemorragia digestiva alta en pacientes con cirrosis
hepática y várices esofágicas . Actúa sobre receptores V1 (vasoconstricción
esplácnica), reduciendo la presión portal y aumentando la perfusión renal.
Ocasionalmente, sobre receptores V2 aumenta las acuaporinas-2, mejorando la
reabsorción de agua y desarrollando hiponatremia dilucional.
Objetivos: Actualizar una causa poco frecuente de
hiponatremia y presentación de caso clínico.
Presentación: Mujer de 23 años con antecedentes de cirrosis
hepática de reciente diagnóstico, insuficiencia hepática Child B de etiología
desconocida. Ingresa a UTI en el postoperatorio inmediato de CPRE donde se
evidencia compresión de vía biliar intra y extrahepática por quiste hidatídico
y colangitis. Presenta además hemorragia digestiva alta realizándose VEDA que
evidencia varices esofágicas y gastropatía erosiva, se coloca banding. Inicia
Terlipresina. Desarrolla hiponatremia severa que no responde a tratamiento
convencional y cede al suspender (tabla 1).
Discusión: La incidencia en la reducción de sodio sérico
por terlipresina varía entre el 2.8 al 62.3% en diferentes series; 33% de estos
pacientes desarrollaron hiponatremia severa. La concentración inicial de sodio,
la edad, la puntuación de Child -Pugh más baja, dosis y duración del
tratamiento son factores de riesgo independientes para su desarrollo. El sodio
sérico debe controlarse de cerca en pacientes con una función hepática
conservada y/o más jóvenes, ya que pueden ser ocupados más receptores V2 por la
droga y en forma persistente . La hiponatremia por terlipresina se recupera
rápidamente después de suspender su administración.
Conclusión: Poner relevancia en la sospecha diagnóstica de
hiponatremia secundaria al uso de terlipresina en paciente con insuficiencia
hepática que cursan hemorragia digestiva aguda. La concentración inicial de
sodio y la duración del tratamiento son factores de riesgo importantes para
esta condición que aumenta la morbilidad de la patología.
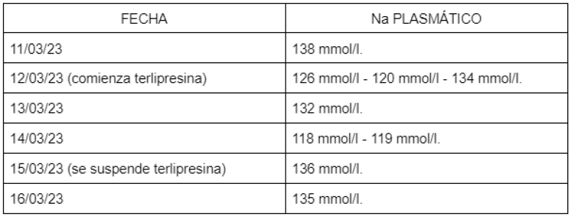
E Olobardi(1), N
Moscillo(1), L Iwancyna(1), L Risso(1), V Cogo(1), A Mazzola(1), D Petroni(1),
A Fernandez(1)
(1) San Felipe
Introducción: El síndrome HELLP es una complicación grave
del embarazo. El tratamiento consiste en la estabilización inmediata de la
embarazada, tratamiento con sulfato de magnesio, interrupción del embarazo
entre otros. En las casos que no responden, la plasmaféresis podría ser
considerada una opción terapéutica.
Caso clínico: Paciente de 17 años de edad primigesta de
34,5 semanas de gestación, derivada de otra institución por presentar Síndrome
de HELLP, deterioro neurológico con leuco encefalopatía posterior, requiere
ventilación mecánica invasiva, se realiza de urgencia interrupción del
embarazo, tratamiento con sulfato de magnesio, transfusiones múltiples con
glóbulos rojos y plaquetas. Se realiza tratamiento con Plasmaferesis con buena
respuesta.
Discusión: El síndrome HELLP se presenta entre el
0.5-0.9% de todas las gestaciones y hasta en un 20% en pacientes con
preeclamsia. La mortalidad es entre el 1 al 25%, asociada a complicaciones con
daño orgánico adicional, nivel de severidad de la lesión de órgano o
sobreinfecciones. La plasmaféresis es una estrategia terapéutica indicada en
pacientes con síndrome HELLP que no responden al tratamiento habitual dentro de
las 24 a 72 horas posteriores al diagnóstico o que presentan insuficiencia
orgánica, por lo general se recomienda en pacientes con un aumento progresivo
de los niveles de bilirrubina, creatinina sérica y trombocitopenia grave.
Discusión: El diagnostico presuntivo de nuestra paciente
fue purpura trombocitopenia trombotica por mutación del gen ADAMTS 13
secundaria a síndrome de HEELP. La plasmaféresis es una opción de tratamiento
útil que mejora los desenlaces de morbimortalidad materna y perinatal
0407 IMPACTO DEL SOSTEN
EXTRACORPOREO EN SEPSIS
R Gregori
Sabelli(1), V Fernandez Abello(1), C Dominguez, P Saul(1), M Galindo(1), N
Campagnucci(1), F Gil Zbinden(1), S Caceres(1), L Gonzalez(1), N Chacon(1), Y
Lamberto(1), Y Huarachi(1), V Chediack(1), E Cunto(1)
(1) Muñiz.
Introducción: La sepsis es una de las causas de mortalidad
en pacientes en terapia intensiva (TI). Las terapias extracorpóreas (TE) que
depuran niveles excesivos de mediadores inflamatorios buscan equilibrar el
sistema inmune alterado. La lesión renal aguda (LRA) ocurre en la mitad de los
pacientes siendo fundamento de terapia de sosten renal (TSR) en shock séptico
(SS). La TE permite tratar la LRA y podría mejorar la tormenta de citoquinas en
SS.
Objetivos: Primario: Evaluar eficacia de la TE en SS
mediante la medición de parámetros clínicos (requerimiento de vasopresores) y
de perfusión (lactatemia).
Secundarios: Clasificar los pacientes con SS
y LRA (según KDIGO) según requerimiento de TE (hemodiafiltraciòn venovenosa
continua)
Asociar ambos grupos con mortalidad.
Material y Método: Estudio observacional, descriptivo
retrospectivo y caso-control. N=52: SS y LRA en TI (enero 2021 - abril 2023).
Estadística descriptiva: porcentaje (%), media (M), rango (mínimo-máximo). Se
evaluó la respuesta hemodinámica (descenso de vasopresores en 72 horas) y
descenso de lactatemia en dos grupos SS y LRA con TE y sin TE y la progresión a
mortalidad mediante prueba de chi cuadrado. Fue signifivativa p ≤0.05, se
evaluó odds ratio (OR) e IC95%.
Resultados: SS con TE: n=25 (48 %) edad M 47 (27-78 )
varones 22 ( 88%) ARM 100%. Estadía en TI: M 13 días. Óbitos 17 68%. Se
evidenció mejoría hemodinámica: 14 (56%).OR=2.4 IC (0.8-8) p 0.1. Con respecto
al descenso de la lactatemia : 9 (36%) OR 0.9 IC (0.3-3) p 1.
SS sin TE: n=27 ( 51%) edad M 50 (26-79 )
varones 21 ( 77%) ARM 77%. Estadía en TI: M 12.5 días. Óbitos:19 (70%). Se
evidenció mejoría hemodinámica: 9 (33%). Y descenso de la lactatemia: 10 (37
%).
La mortalidad entre los dos grupos con y sin
TE no evidenció diferencia significativa.OR 0.8 (0.2-2.9) p 0.5.
Conclusiones: Considerando nuestra experiencia la TE no
demostró beneficio sobre el componente hemodinámico ni mortalidad pero si
permite realizar TSR a pacientes con grave compromiso hemodinámico otorgando
tiempo necesario para que las terapias instauradas contribuyan a la mejorìa del
paciente. No obstante es necesario estudios con un mayor n para sacar
conclusiones sobre mortalidad en este grupo de pacientes.
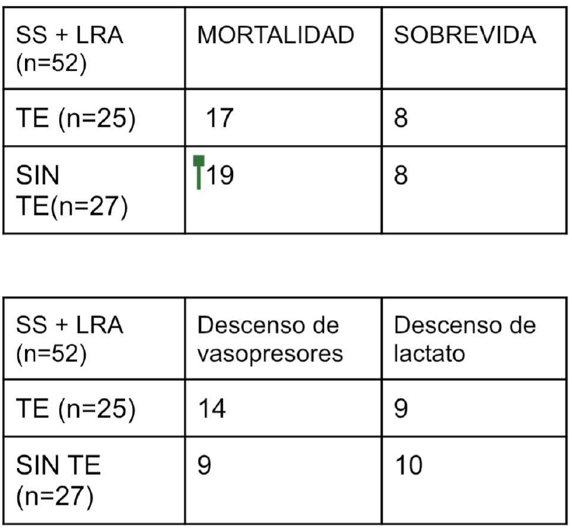
F Chelli(1), A
García(1), P Bellón(2), S Benítez(1), S Barreiro(3), I Giacobbe(4), MN
Sosaya(5), C Moran(6), S Gallo(7), MC Perrone(8), M Retamar(9), J Pittoni(10),
B Sagaria(11), S Cagide(12), S Rico(13), L Laurens(14), GL Landa(15), G
Mazal(16), ME Bodner(17), M Ezcurra(18), N Barreira Aguiar(19), MF Blanco(20),
P Falcón
(1) Higa P V De Cordero. (2) Hga Dr. Ignacio
Pirovano. (3) Hzga M Y L De La Vega. (4) Higa Eva Perón. (5) Hga Dr. Teodoro
álvarez. (6) Hospital De Alta Complejidad En Red “el Cruce”. Dr N. C. Kirchner.
(7) Hga Dr. Juan Antonio Fernández. (8) Higa Evita. (9) Higa Gral. San Martín.
(10) Hospital Nacional Profesor Alejandro Posadas. (11) Hga Dr. Cosme Argerich.
(12) Hospital Cuenca Alta Nestor Kirchner. (13) Hga Parmenio Piñero. (14) Hga
Donación Francisco Santojanni. (15) Higa Vicente López Y Planes. (16) Hzga Dr.
Alberto Edgardo Balestrini. (17) Hospital Municipal De Morón. (18) Higa Pedro
Fiorito. (19) Hzga Dr. Arturo Oñativia. (20) Hospital De Clínicas José De San
Martín. (21) Hospital Municipal Diego E. Thompson
Introducción: La traqueostomía (TQT) es una de las
intervenciones más frecuentemente realizadas en pacientes internados en la
Unidad de Cuidados Intensivos (UCI) bajo asistencia ventilatoria mecánica (AVM),
optimizando su manejo terapéutico. Hasta nuestro conocimiento, no contamos con
datos epidemiológicos ni la evolución de los pacientes con TQT en UCI de
hospitales públicos de agudos del Área Metropolitana de Buenos Aires (AMBA).
Objetivos: Describir las características epidemiológicas
y el seguimiento a 90 días de los sujetos traqueostomizados en terapias
intensivas de hospitales públicos del AMBA, analizar los factores asociados a
la mortalidad hospitalaria y determinar la incidencia de decanulación en el
sistema público de salud.
Materiales y método: Estudio observacional, analítico,
prospectivo, longitudinal y multicéntrico. Se incluyeron consecutivamente
pacientes mayores de 18 años cursando internación en UCI, con requerimiento de
AVM a los cuales se les haya realizado una TQT entre el 01 de octubre de 2022 y
el 31 de marzo de 2023. Se recolectaron las características clínicas al
ingreso, evolución durante la internación y variables de resultado a 90 días.
Resultados: Veinte hospitales públicos del AMBA aportaron
pacientes. Se incluyeron al análisis 341 sujetos, cuya evolución puede
observarse en el diagrama de flujo (figura1). La media de edad fue 54,3 años
(DE 16,8), la mayoría hombres (65,8%). Al cabo de 90 días, presentaron una
mortalidad de 60,3% y una incidencia de decanulación del 26,7%. En el análisis
multivariado de regresión de Cox para la sobrevida, la edad (HR 1,07; IC 95%
1,02-1,14), los días de intubación orotraqueal (HR 1,12; IC 95% 1,01-1,24) y la
decanulación (HR 0,01; IC 95% 0,001-0,15) mostraron resultados significativos.
La probabilidad de que la mitad de los pacientes falleciera se observó al día
38 desde que fueron traqueostomizados (IC 95% 30-53 días) (gráfico1).
Conclusión: La evolución de los pacientes de la UCI que
se traqueostomizan en los hospitales públicos del AMBA presentó una menor
incidencia de decanulación y mayor mortalidad, comparado con la literatura. El
riesgo de muerte de los que logran decanularse es del 1% comparado con aquellos
que no.
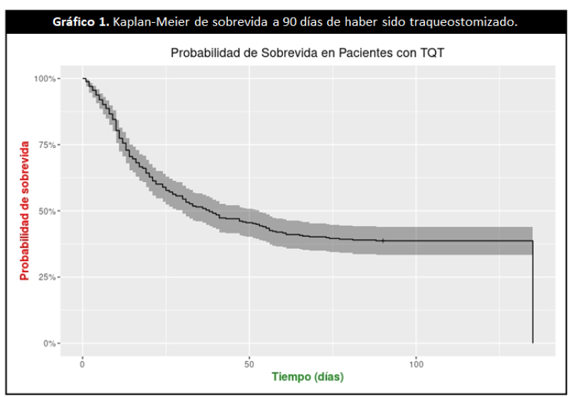
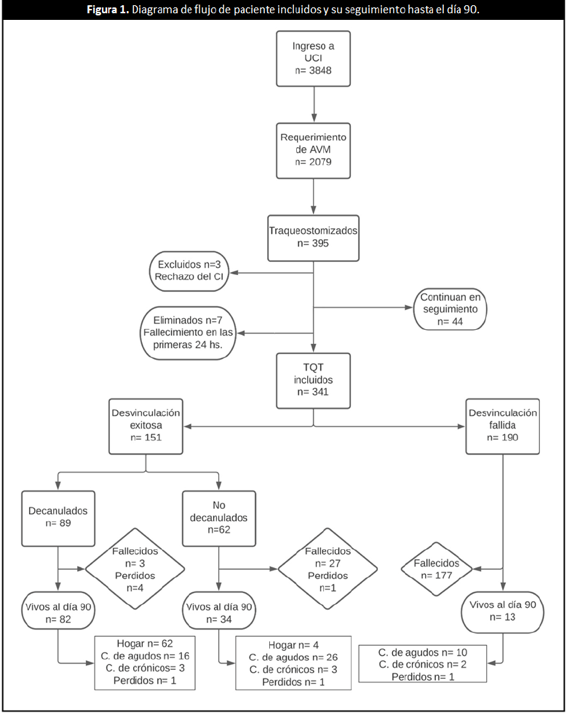
0409 EVOLUCIÓN DE CONSUMOS Y
COSTOS DE ANTIBIOTICOS ACCESS, WATCH Y RESERVE EN UNA UCI DE ADULTOS
M Garcia
Sarubbio(1), CI Loudet(1), MJ Meschini(1), MA Mazzoleni(1), C Colavita(1), V
Aramendi(1), A Barbieri(1), C Paez(1), V Pazos(1), MC Marchena(1), MG Sáenz(1),
S Tal Benzecry(1), J Vilca(1), D NOR(2) E FERRARI(2)
(1) Higa Gral San Martin (2) UNLP
Introducción: El uso cuidadoso de antibióticos (ATB) en la
unidad de cuidados intensivos (UCI), donde existe alta prevalencia de infección
por gérmenes multirresistentes (MOR), es necesario para mantener su
efectividad. El análisis periódico del patrón de consumo y costos de ATB,
especialmente de aquellos de uso restringido, es determinante para la
definición de conductas de mejora.
Objetivos: Comparar consumo y costos de ATB según
clasificación en grupos ACCESS, WATCH y RESERVE (AWARE) propuesta por la OMS, a
lo largo de 8 años. Determinar la distribución de consumo y costos por
antibiótico (ATB).
Métodos: Cohorte retrospectiva en UCI de adultos de un
hospital universitario. Los consumos de ATB de uso endovenoso entre 2015-2022
se recolectaron del sistema de dispensación automatizada de medicamentos y
prescripción electrónica y se expresaron en dosis diaria definida (DDD)/100
días cama ocupada (DCO). Los costos se expresaron en pesos/100 DCO al precio de
compra de mayo 2023. Se realizaron comparaciones múltiples del consumo y costos
anuales/100 DCO, dentro de grupos, con Tests ANOVA o Kruskal-Wallis con ajuste
Bonferroni. Se consideró significativa p<0.05
Resultados: El consumo dentro de cada grupo se mantuvo
sin diferencias en el tiempo, excepto para el grupo RESERVE (2018<2015, p
0.012) (Gráfico 1). Dentro del RESERVE se observó tendencia ascendente del
consumo de Tigeciclina, Aztreonam y Ceftazidima-avibactam en los últimos años
(Panel A, Gráfico 2). Los costos del grupo ACCESS y WATCH no mostraron
diferencias significativas a lo largo de 8 años. En el grupo RESERVE se observó
un ascenso significativo desde 2020: 2020> 2015 al 2018, p<0,05;
2022>2015 al 2018, p<0,01; 2021>2015 p <0,05. Los costos aumentados
del grupo RESERVE coinciden con el precio de ceftazidima-avibactam, de la cual
hubo aumento del consumo (Panel B, Gráfico 2).
Conclusión: La distribución de consumo entre los 3 grupos
AWARE se mantuvo a lo largo de los ocho años, aunque dentro del grupo RESERVE
en los últimos tres años se observa un incremento de consumo de Tigeciclina,
Ceftazidima-avibactam y Aztreonam que pone en evidencia la emergencia de MOR.
El costo del grupo RESERVE se incrementó a partir fundamentalmente de la
incorporación y uso de ceftazidima-avibactam.
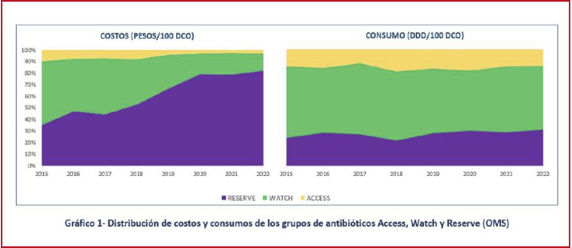

MR Gardeazabal
Rospilloso(1), M Córdoba(2), F Morales(2), A Cucci(2), I Parodi(2), F
Martin(2), MA Betancur(2), M Nucciarone(2), J Vilca(2), AL Piñas(2), C
Logiodice(2), C Loudet(2), C Marchena(2), M Garcia(2), F Iglesias(2), J
Conde(2)
(1) Higa San Martin. (2) San Martin
Introducción: El uso de bloqueantes neuromusculares (BNM)
puede generar efectos deletéreo en pacientescríticos con probable impacto en la
morbimortalidad. Por ello se debe restringir su uso a situaciones
imprescindibles. En nuestra UCI se implementó un protocolo de sedoanalgesia(SA)/BNM
desde 2016. El objetivo de estetrabajo fuedescribir indicaciones y prácticas de
uso de BNM en infusión continua.
Material y métodos: Serie de casos retrospectivaen UCI
médico-quirúrgica de 21 camas,octubre-2022/abril-2023. Se incluyeron pacientes
consecutivos que requirieron infusión continua de BNM. Se determinaron
prescripciones “adecuadas” aquéllasindicadas para manejo del síndrome de
distrés respiratorio agudo (SDRA), de hipertensión endocraneana (HTE) severa, y
de hipertensión abdominal(HIA)≥grado 2; y prescripciones “ïnadecuadas/dudosas”
cualquiera por fuera de ellas. Seregistraron características epidemiológicas,
de severidad y evolución; tipo y dosis de SA/BNM al momento de recibir los BNM.
Las características relacionadas al SDRA, HTE e HIA se consideraron al inicio
de la indicación de BNM y a las 48hs. Las variables se presentan como media±DS,
mediana[p25-75],N(%), de acuerdo a su naturaleza.
Resultados: En el periodo ingresaron89pacientesconVM; 28
(31%)utilizaron BNM en infusión continua, 15(54%) sólo un día, 6(21%) durante
dos días, y el resto ≥3días, mediana de 1[1 – 2.5] días.Según la indicación
en18 (64%) fue adecuada: 13(72%) por SDRA, 3 (17%) HEC y 2 (11%) HIA. Diez
pacientes (36%) tuvieron indicación dudosa/inadecuada. Solo 14% utilizó bolos
previo a la infusión continua.
Lospacientes con SDRA requirieron corticoides
7 (54%) y prono 3 (23%).En la Tabla 1 se encuentran características
epidemiológicas, de severidad y evolución; tipo y dosis de SA al inicio de BNM.
En la Tabla 2 se muestran características relacionadas al SDRA, HTE e HIA
iniciales y 48hs del BNM.
Conclusiones: Si bien la pauta de SA estuvo acorde a
nuestro protocolo, la alta tasa de utilización de BNM de causas inadecuadas
presenta una oportunidad de mejora. Las dosis de BNM fueron intermedias según
el protocolo. Entre las causas adecuadas, el SDRA fue el motivo de mayor
prescripción. El conocimiento de estos datos nos permitirá tomar medidas de
adecuación- monitorización para mejoras en el tiempo.
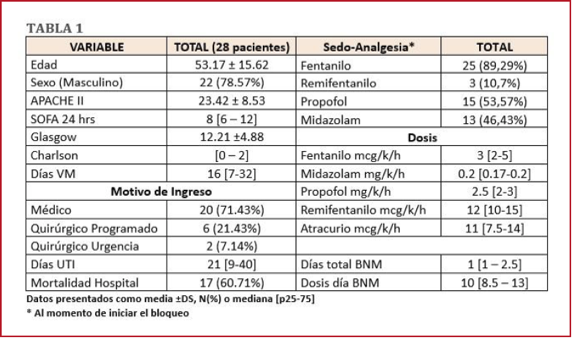
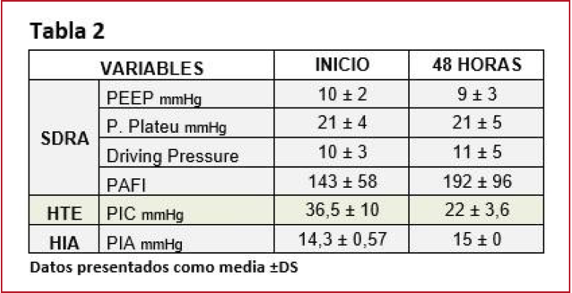
R Fraire(1), R
Fraire(2), S Torres(2), A Siaba(2), A Gutierrez(2), M Lopez Daneri(2), C
Kreutzer(2), B Chiostri(2), D Klinger(2), A Mayans(2), P Reyes(2), A Lugrin(2),
H Fernandez(2), T Iolster(2)
(1) Austral University Hospital. (2) Hospital
Austral
Introducción: La hipoplasia del ventrículo izquierdo (HVI)
es una anomalía cardiaca donde las estructuras del corazón izquierdo no están
desarrolladas. A pesar de las mejoras en el campo diagnóstico tratamiento del
postoperatorio (PO) y de los avances de la cirugía pediátrica, la cirugía de
Norwood (NW) es una de las más desafiantes y su mortalidad se mantiene aún
estancada.
Objetivo: Medir la mortalidad intrahospitalaria a los
28 días. El objetivo secundario es comparar la mortalidad antes y después de la
implementación de un paquete de medidas.
Método: Se analiza corte transversal mediante un
estudio antes-después implementando un paquete de medidas sobre 38 pacientes PO
Norwood desde junio del 2009 hasta noviembre del 2022. Los criterios de
inclusión son todos los pacientes nacidos con diagnóstico de HVI.
Los pacientes fueron separados en dos etapas
con el fin de trabajar con un grupo focal. Del 2009 al 2014 y del 2015 al 2022.
En esta última etapa se implementó como bundle: reducir el uso de adrenalina.
Resultados: Sobre 38 PO cirugía Norwood, en la tapa 1 de
18 pacientes 9 fallecen (53%) y en la segunda etapa muere un solo paciente
(4.7%) de un total de 21 operados (p= 0.002). La media de EG fue de 38s
(36.5-40), 13% prematuros, la media de edad 10.7 días (3-62 días), la media
peso fue de 3.2 (rango 2-3.7 Kg) y de tamaño aorta ascendente la media fue de
3.25 mm (1.7-6.8mm). La cantidad de pacientes con VM en etapa 1 fue de 11
pacientes (muere el 60%) contra 1 solo en la segunda etapa (p=0.001). De 8
sobre el total de pacientes que requirieron ECMO PO, en el segundo grupo se
observó una sobrevida del 66%. El resto de las variables en la tabla 1.
Conclusión: La sobrevida en nuestra institución se pudo
reducir mediante la instauración de un paquete de medida.
FR Mendez(1), J
Cacciaguerra(1), A Boaglio(1), L Oros(1), C Hernandez(1), BG Farez(1)
(1) Clínica Cerhu.
Introducción: La pericarditis constrictiva (PC), es un
trastorno poco frecuente, el cual se produce mayormente por causa idiopática, y
por cirugía cardiaca. Se caracteriza por una disfunción diastólica grave,
secundaria a un pericardio poco elástico, el cual genera una limitación del
llenado del VI.
En este trabajo presentaremos el caso de un
paciente, previamente sano, el cual consulta por cuadro sincopal, y se llega al
diagnóstico de neumonía bacteriana intercurrida con pericarditis constrictiva,
la cual remite al tratamiento antibiótico.
Presentación de caso: Paciente masculino de 64 años, sin app, que
consulta por síndrome sincopal, presentando un nuevo cuadro en guardia, con
60/30 de TA, y FC de 47, del cual revierte espontáneamente sintomatología. Se
decide internación en UTI por hipotensión mantenida que no responde a
fluidoterapia.
En UTI, Se le realiza ECG que muestra BCRD,
laboratorio con enzimas cardiacas en limite superior, 20900 GB (88%N) urea 46
creatinina 1,99 Bil indirecta de 2,1, kptt de 37, resto normal, y rx de torax
la cual presenta leve infiltrado en bases.
Al examen físico, se encuentran roncus leves,
aislados en ambas bases. El paciente no refiere síntomas. Por baja perfusión
distal la saturometría no fue fiable.
Por mantener TA entre 70/50 y 90/60, se
solicita ecocardiograma doppler, con motilidad paradojal del septum IV,
Fisiología restrictiva del VI sugerente de pericarditis, y leve dilatación
derecha, se decide solicitar angioTAC para descartar TEP.
Se realiza TAC la cual muestra infiltrado
neumónico en lóbulo medio e inferior derecho, y en lóbulo inferior izquierdo, y
realce pericárdico diagnóstico de pericarditis. El paciente mejora con
tratamiento antibiótico.
Discusión: La pericarditis constrictiva muchas veces se
encuentra subdiagnosticada. No hay mucha bibliografía sobre este cuadro,
exceptuando las antiguas pericarditis secundarias a neumonía por tuberculosis.
Consideramos como equipo otros diagnósticos diferenciales como sepsis, o TEP,
pero la falta de síntomas por parte del paciente limitaba estos diagnósticos.
Conclusiones: Es importante conocer esta rara complicación
de una neumonía, y prestar especial atención a la funcionalidad cardiaca cuando
el grado de hipotensión no coincide con el cuadro para pensar en un shock
séptico.

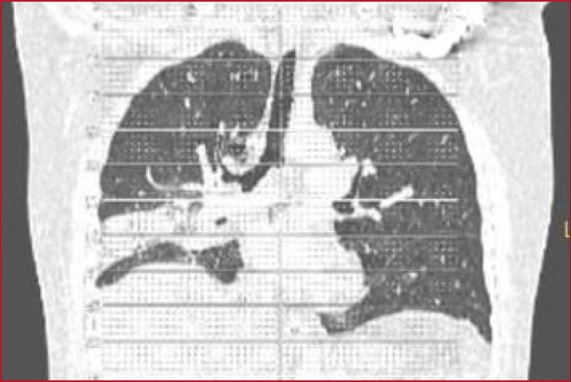
V Rodríguez(1), L
Diaz-ballve(1), L Peralta(1), F Loiacono(1), L Magnífico(1), S Llerena(1), J
Sagardia(1)
(1) Htal Nac Prof A Posadas
Introducción: En los últimos años, la supervivencia de los
pacientes oncológicos en la unidad de cuidados intensivos (UCI) ha mejorado
notablemente. En nuestro país existen pocos estudios difundidos que hayan
evaluado las características de estos pacientes.
Objetivos: Evaluar y analizar las características y los
resultados de los pacientes con cáncer en UCI, el soporte vital que reciben y
los factores que se asocian a mayor mortalidad.
Pacientes y Métodos: Estudio observacional prospectivo. Se
registraron variables demográficas, tipo de tumor y tratamientos recibidos de
los pacientes con cancer ingresados a UCI. Se realizó un análisis multivariado
mediante regresión logística para determinar los predictores de mortalidad.
Resultados: Se analizaron 204 pacientes, 48%
diagnosticados en la internación (Tabla 1). La neoplasia más frecuente fue el
linfoma seguido por los tumores de recto-colon y las leucemias agudas. La
mortalidad global al egreso de la UCI fue de 41.67% y la mortalidad hospitalaria
fue de 52,94%.
Los pacientes hematológicos fueron más
jóvenes y en su mayoría hombres, con motivo de ingreso médico. En los tumores
sólidos predominó la patología quirúrgica.
En el análisis univariado los factores
asociados a mortalidad fueron: ventilación mecánica invasiva, días previos de
internación, Nutric score, ingreso médico, neoplasia hematológica, SOFA, SAPS
II, APACHE II, soporte vasopresor, infecciones intrahospitalarias y shock
séptico. Luego del análisis multivariable, los factores que se asociaron a
mayor mortalidad fueron: ventilación mecánica invasiva, shock séptico y el
valor del SAPS II, teniendo un valor protectivo el ingreso quirúrgico de
urgencia (Tabla 2).
Conclusiones: La muestra analizada representa una población
joven, con enfermedad activa, de reciente diagnóstico y buen performance
status. La mortalidad obtenida fue similar a la reportada en la literatura. Los
predictores de muerte pueden interpretarse relacionados a la calidad de los
cuidados y en el contexto de la pandemia por COVID-19.
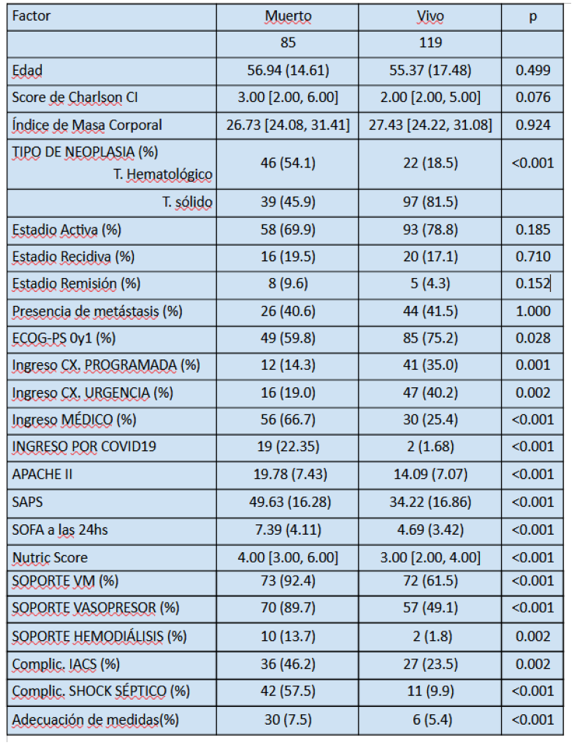
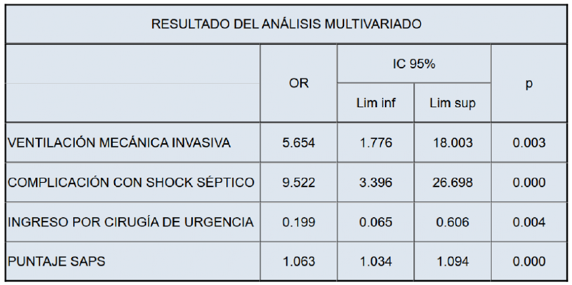
0416 Cateterismo cardiaco en
ECMO, ¿es posible?
R Fraire(1), A
Siaba(2), S Torres(2), C Kreutzer(2), B Chiostri(2), D Klinger(2), M Lopez
Daneri(2), A Gutierrez(2), T Iolster(2)
(1) Austral University Hospital. (2) Hospital
Austral
Introducción: El ECMO (circulación de membrana
extracorpórea) ha generado un cambio de paradigma en la mortalidad del
postoperatorio cardiovascular infantil como medida de rescate ante
imposibilidad de destete en quirófano.
Objetivos: Describir la evolución de pacientes
postquirúrgicos cardiovasculares a los que se le realizó cateterismo intra
ECMO.
Material y Metodo: Caso 1: Paciente de 9 meses de edad con
Atresia pulmonar con septum intacto a quien se le realiza cirugía paliativa con
tubo de goretex del ventrículo derecho a arteria pulmonar.
En el intra operatorio presentó hipoxemia
severa. Se decidió colocar en ECMO VA. A las 48 horas se realiza primer intento
de weaning imposibilitando destete. Se realiza cateterismo constatándose
estrechez en ramas distales de arteria pulmonar, se colocan stents en ramas
pulmonares y a las 108 se retira de ECMO.
Caso 2: Paciente PO de cirugía de Glenn que a
las 72 horas se constata dificultad respiratoria e hipoxemia por lo que se
realiza TAC cardíaca y cateterismo. Con trombos en Glenn y colaterales
disfuncionantes se decide colocar stent en rama pulmonar derecha y
desembocadura del Glenn. Con imposibilidad de destete y el agregado de shock
séptico y distress respiratorio, a las pocas horas de forzar desconexión, el
paciente fallece.
Caso 3: Niña de 5 meses con diagnóstico de
DSVD con hipoplasia de cavidades izquierdas, a quien se le realiza DKS más
cirugía de Glenn. Con shock cardiogénico refractario a altas dosis de
inotrópicos, se coloca en ECMO VA.
A las 49 horas se realiza cateterismo donde
se constata insuficiencia neo aórtica moderada e IT moderada. No se define
cirugía y continúa en ECMO con estabilidad hematológica y cardiovascular.
Con mayor compromiso respiratorio, a los 9
días de ECMO, se realiza como MR el uso de Peep escalonada y HIFO, para que
luego de 275 hs de ECMO VA se decida el destete sin complicaciones.
Conclusión: Solo el 17% del defecto residual
postquirúrgico se detecta por ecocardiograma. El cateterismo temprano brinda
información y tratamiento adicional. Dicha terapéutica realizada en forma
temprana estimula el correcto destete de los pacientes en ECMO.
J Sagardia(1), MADLM
Saenz Valiente(1), MF Gomez(2), EL Maldonado(1), SB Solis(1)
(1) Nacional Profesor Alejandro Posadas. (2)
Simplemente Evita
Introducción: El sistema de Residencias como parte de la
formación médica, es una estructura verticalista que no escapa a la lógica de
la discriminación y violencia laboral y de género. Si bien es el lugar de
formación académica de posgrado por excelencia en donde se da el proceso de
mayor contacto con los pacientes y con equipos de trabajo interdisciplinarios,
puede constituirse en un ámbito de reproducción de desigualdades e inequidades
sociales, convirtiéndose también en un escenario donde se reproduce el modelo
de las violencias existentes.
Métodos: Se utilizó una encuesta, adaptada de dos
instrumentos validados previos. La población de estudio quedó constituida por
los residentes y becarios adscriptos al régimen de residencias del Hospital
Nacional Profesor Alejandro Posadas (HNPAP).
Objetivos: Conocer la percepción sobre la discriminación
y la violencia laboral institucional, cuáles son y cómo se manifiestan los
tipos de discriminación más frecuentes y cuál es el grado de conocimiento que
tienen sobre protocolos institucionales y qué factores se relacionan a la
discriminación y violencia percibidas.
Resultados: Se obtuvieron 149 encuestas. El 64.4% de los
participantes fueron mujeres. El 92.6% eran heterosexuales, 61.1% solteros,
34.9% casados o convivientes y un 20.1% tenían hijos. El 41% de los encuestados
eran extranjeros.
La frecuencia de los distintos tipos de
violencia se describe en la Tabla 1. La discriminación por maternidad,
embarazo, paternidad o cuidado de los hijos fue catalogada como muy grave y
grave en la mayoría de las respuestas. La percepción de la violencia física,
psicológica e incluso sexual fue percibida con mayor frecuencia como no grave.
En la misma frecuencia se evidencia la violencia de género por orientación
sexual. Hay un alto desconocimiento sobre protocolos institucionales y sobre
cómo actuar en caso de violencia.
Conclusiones: La violencia es una experiencia frecuente
para los residentes y becarios del HNPAP. Es indispensable promover un cambio
cultural dentro del sistema de formación orientado a crear espacios de trabajo
más saludables.

0418 Cuidados intensivos en el
Trasplante hepático pediátrico: 13 años de experiencia
J Castro Mendez(1),
A Lugrin Bellomo(1), L Ficosecco(1), P Reyes(1), E Selzer(1), M Fauda(1), S
Torres(1), A Siaba Serrate(1), T Iolster(1)
(1) Hospital Universitario Austral
Introducción: La dificultad obtener un órgano adecuado y
los métodos para la asignación de los injertos prolongan los tiempos en lista
de espera y algunos pacientes fallecen antes de realizarse el trasplante. Esto
ha cambiado en las ultimas décadas con la creciente disponibilidad de donantes
vivos (THDV) y de equipos quirúrgicos y de cuidados intensivos experimentados
en el cuidado tanto de los receptores y los donante.
Material y métodos: Estudio retrospectivo, observacional, analizó
las historias clinicas de pacientes menores de 16 años trasplantos de higado en
nuestro centro entre 2010 y 2023.
Resultados: De los 165 trasplantes realizados: 128 (77%)
fueron con donantes vivos, todos relacionados al paciente. La etiología más
frecuente fue la Atresia de Vías Biliares (96 casos), de los cuales más del 90%
se realizaron THDV. Esto a su vez se relaciona con que la mediana de edad en
los THDV fue un año y en los trasplantes con donante cadavérico (THDC) fue 9
años.
En cuanto al soporte en la UCIP: el 75% de
los pacientes ha ingresado intubado desde el quirófano, de los cuales entre
25-45% se han extubado en el postoperatorio inmediato. El requerimiento de
inotrópicos postquirúrgicos es aun menor, en menos del 30% de los pacientes y
mas infrecuente la necesidad de terapia de reemplazo renal (3%). Sabemos que
casi la mitad de los pacientes que se trasplantan se encuentran desnutridos al
momento del procedimiento, por lo cual es fundamental priorizar la adecuada
nutrición: la mediana de ayuno ha sido de 3 días y 20% de los pacientes ha
requerido nutrición parenteral. Cabe destacar, que estos números son similares
para el THDV y THDC.
La incidencia de complicaciones al mes del
procedimiento ha sido similar en ambos grupos, siendo las más frecuentes las
asociadas a la vía biliar. El rechazo también ha sido similar en ambos grupos,
sin embargo, la necesidad de retrasplante y la mortalidad al mes ha sido
mayores en los THDC (retrasplante THDV 5% vs THDC 10%, mortalidad THDV 1.5% vs
THDC 5%).
Conclusión: Es perentorio la precoz derivación a un
centro especializado ante un niño con enfermedad hepática potencialmente
candidato a trasplante.
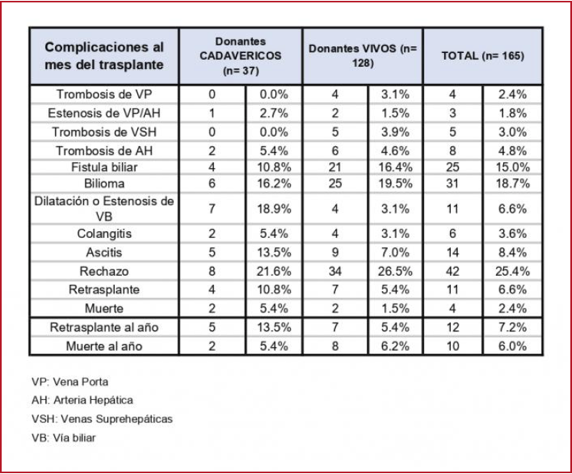
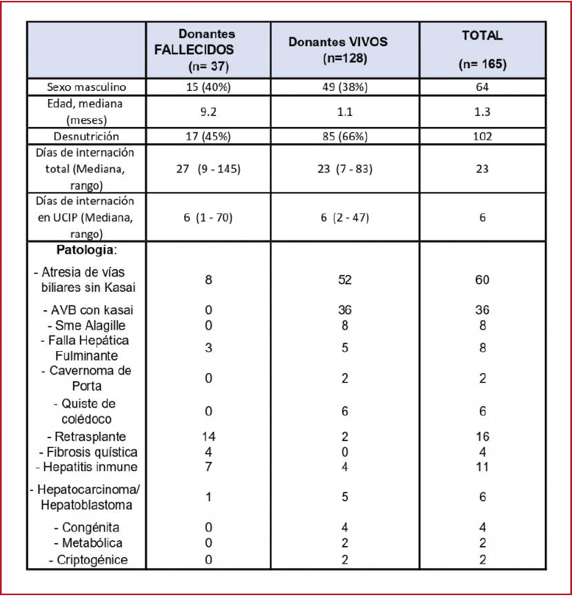
S Pratesi(1), P
Pratesi(1), P Falvo(1), F Monsalve(1), R Almanza(1), MI Cazzenave(1), A Velez
Roman(1)
(1) Hospital Austral
Introducción: El accidente cerebrovascular (ACV) es la
primera causa de discapacidad y la cuarta causa de muerte a nivel mundial. Los
eventos isquémicos producen el 80% de los ACV, con una tasa de incidencia anual
en Argentina de 868/100.000 habitantes.
El 20% de los ACV isquémicos corresponden a
obstrucción de la circulación posterior y representan un desafío diagnóstico y
terapéutico. Las lesiones en tándem del circuito vertebro-basilar son menos
frecuentes y existe escasos reportes en la literatura sobre la estrategia
terapéutica.
Caso clínico: Paciente de 45 años sin antecedentes. Ingresó
por cefalea e inestabilidad en la marcha de 3hs de evolución. Al examen físico
presenta escala de coma de Glasgow 15/15, nistagmo vertical con fase rápida
descendente, disartria moderada y ataxia de miembros superiores (NIHSS 2).
Se realizó tomografía de cerebro y
angiotomografia de vasos intra y extracraneales sin hallazgos agudos (ASPECTS
10/10). Por sospecha de ACV isquémico inició tratamiento endovenoso con rTPA,
sin respuesta.
Completó estudios con resonancia magnética
que evidenció infartos múltiples en territorio posterior. Angiografía digital
con evidencia de disección total de arteria vertebral izquierda en V2 y V3
(imagen 1). Se realizó trombectomía y angioplastia colocación de 2 stents de
manera exitosa e inició doble antiagregación.
Permaneció en unidad de cuidados intensivos
por 72 horas. Presentó evolución con NIHSS de 1 y resolución de la disartria.
Discusión: Las lesiones en tándem del circuito
vertebro-basilar son una entidad poco frecuente por lo que existe poca
evidencia sobre el adecuado tratamiento de las mismas.
El tratamiento endovascular está bien
caracterizado en el manejo de pacientes con obstrucciones aisladas en distintos
territorios de la circulación cerebral. Sin embargo, hay poca evidencia sobre
los resultados en pacientes con lesiones múltiples. Algunos estudios actuales
que compararon resultados de pacientes con lesiones únicas del circuito
posterior vs. Lesiones en tándem sugieren que no hay diferencias entre ambos.
Conclusión: Las lesiones en tándem del circuito posterior
están escasamente descriptas en la bibliografía por que el manejo de las mismas
es un desafío. El tratamiento endovascular parece ser una opción segura y
efectiva.
0420 Uso de bicarbonato en
pacientes con shock y falla renal
K Lopez Palacios(1),
A Traverso(1), E Quinteros(1), C Gonzalez(1), D Masevicius(2), L Carlos(1)
(1) Sanatorio Parque. (2) Sanatorio Otamendi
Introducción: El uso de bicarbonato en pacientes con
acidosis metabólica es controvertido. Ha sido descripto, que pacientes
acidóticos dependientes de vasopresores podrían beneficiarse particularmente.
Además no es claro si en diferentes grados de falla renal podría tener un
beneficio diferente. El uso de bicarbonato en esta población podría contribuir
a mejorar la acidosis metabólica, particularmente en pacientes en quienes la
diálisis podría ser riesgosa debido a la inestabilidad hemodinámica.
Nuestro objetivo fue evaluar la repercusión
del uso de bicarbonato en el EAB, y los resultados en términos en pacientes con
shock refractario y falla renal.
Materiales y métodos: Estudio retrospectivo en una UTI de 33 camas.
Se registró: sexo, edad, antecedentes, diagnóstico, creatinina y urea al
ingreso, EAB basal y después de la infusión, ionograma, hipercapnia,
hipercloremia y GAP corregido-albúmina. Se registró también uso diuréticos,
balance 24 horas, diálisis, días de UTI, mortalidad. Se clasificaron los
pacientes según el grado de falla renal y severidad de la acidosis metabólica y
se compararon los grupos. Se utilizó test de wilcoxon rank para muestras apareadas
para evaluar los efectos del bicarbonato, test de Mann-Whitney para variables
no paramétricas y Chi2 para variables cualitativas. Se realizó regresión
logística binaria para determinar factores independientes asociados a
mortalidad.
Resultados: Se incluyeron 135 pacientes que recibieron
bicarbonato según criterio del médico tratante. La edad media fue de 63
[46-73]años. 36 pacientes (27%) tenían diabetes, 9 (6%) cirrosis, 8 (5%) EPOC.
Los diagnósticos de ingreso fueron sepsis en 38 pacientes (40%), 19 (14%)
posoperatorios, 26 (19%) insuficiencia respiratoria, 15 (11%) insuficiencia
renal, y 13 (10%) otros diagnósticos. La creatinina al ingreso fue de 2
[1,1-4,7] Y UREA al ingreso 90 [45-132]. Se observaron diferencias entre
sobrevivientes y no sobrevivientes en la presencia de hipertensión arterial 50
(37%) versus 5 (p=0.04), scores Apache II Y SOFA 12 [8-15] vs 17 [12-22]
(p=0.00) y 4 [2- 6]vs 6 [4- 8] (p=0.01)
Los efectos del bicarbonato en el EAB se
muestran en la tabla 1. La regresión logística se muestra en la tabla 2.
Conclusiones: El bicarbonato logra corregir la acidosis
metabólica; sin embargo su utilización en pacientes sin acidosis o con acidosis
leve podría aumentar la mortalidad.


0421 TRAQUEOSTOMÍA PERCUTÁNEA
VS QUIRÚRGICA, EXPERIENCIA HOSPITALARIA EN CORRIENTES
JJ Navotka(1), JJ
Navotka(2), AN Gutierrez(2), AM Ojeda(2), J Ruiz Diaz(2), A Coceres(2), L
Maidana(2), AF Navarro(2), A Aquino(2), MF Mendieta(2), S Guerrero(2), G
Vallejos Pereira(2)
(1) De Campaña Escuela Hogar. (2) Htal De
Campaña Escuela Hogar
Objetivos: Comparar la técnica percutánea y convencional
de traqueostomía en un hospital general de la Ciudad de Corrientes.
Materiales y Métodos: Diseño del estudio: retrospectivo,
descriptivo, analítico transversal en un lapso de tiempo comprendido entre
diciembre del 2020 a mayo 2023 de pacientes sometidos a traqueostomía. Se
compararon ambas técnicas en cuanto a complicaciones y estancia hospitalaria,
como desenlace los mismos. Los Terapistas plantean que la traqueostomía
quirúrgica es más traumática, generaría más complicaciones al momento de
canular el paciente, tardaría más tiempo de cicatrización
Resultados: Se incluyeron 205 pacientes, 145 con técnica
percutánea y 60 técnica convencional, que representan el 71% y 29% de la
muestra, respectivamente. La edad en el grupo de pacientes que recibió el
tratamiento TQ fue de 59,27 ± 13.77 años. Mientras que en el caso de los
pacientes que recibieron TP, la edad fue de 61 ± 14.25 años.
En cuanto a las complicaciones, el 18% de los
que se realizaron TQ presentaron complicaciones inmediatas, sangrados en su
totalidad, mientras que el 5% presentó complicaciones tardías (sangrado mas
infeccion del osteoma). En contraste, de las TP llas complicaciones inmediatas
fueron 0,7%(sangrado) vs tardías 0.7% (infeccion ostoma). La media de días de
estancia hospitalaria fue de 31,6 ± 22,8 días del grupo TQ contra del grupo TPC
de 31,05 ± 18,8 días
Conclusión: La tendencia actual hacia técnicas
quirúrgicas mínimamente invasivas y el desarrollo de servicios
intervencionistas en especialidades no quirúrgicas estimula un interés
considerable hacia la traqueostomía percutánea que se realiza en la unidad de
terapia intensiva. La TPC presenta complicaciones similares a las de la TQ; sin
embargo, es una técnica que se puede realizar en la cama del paciente en la UCI
sin necesidad de uso de quirófano, de forma segura y rápida. Encontramos
diferencias entre ambas técnicas en favor de la técnica percutánea, y a una
menor incidencia de hemorragia e infección postoperatoria, no obstante, no
podemos descartar que esto sea atribuible a las patologías de base de cada
paciente.
DM Laime Quispe(1),
N Lopez Mamani(1), G Santeyana Cerezo(1), L Antoniow(1), F Mendez Arrieta(1), D
Sanchez(1), K Botana(1), M Vazquez(1), N Pistillo(1)
(1) El Cruce
Introducción: La L-asparaginasa se suele utilizar en el
tratamiento de LLA, sus efectos adversos iniciales más frecuentes son fiebre,
náuseas, vómitos, hipersensibilidad, neurotoxicidad, con una incidencia del
30%. La injuria hepática suele ser poco frecuente y leve.
Presentamos el caso de un paciente que
consulta por disnea, y se diagnostica LLA con compromiso mediastinal.
Intercurre con hepatitis aguda con patrón colestásico sin causa clara aparente,
y luego de descartar etiologías frecuentes, se llega al diagnostico.
Caso clinico: Paciente de 46 años, sin antecedentes
patologicos relevantes, consulta por disnea progresiva de un mes de evolucion y
adenomegalias, en contexto de estudio se diagnostica LLA tipo T con compromiso
mediastinal. Inicia quimioterapia protocolo GATLA y se administra
L-ASPARAGINASA los días 12 y 26 de la terapia (3750 UI cada dosis). Presenta
varias intercurrencias durante su internacion que complican su evolución:
insuficiencia ventilatoria, signos y síntomas neurologicos, e infecciones.
Una de las complicaciones se presento como
injuria hepatica. Inicia con aumento de bilirrubina predominio directa al 6to
dia y aumento de transaminasas al 14to dia de administración del farmaco en
forma progresiva, evolucionando con patrón colestásico sin causa clara aparente
con signos y síntomas gastrointestinales. La ultrasonografia evidenció
esteatosis GII. La evolución general finalmente es tórpida, con progresión de
la injuria hepatica con elevaciones abruptas de niveles de bilirrubina directa
(10,48 mg/dl),FAL (3900U/L) y transaminasas (TGP 614 U/L), que luego de
descartar etiologías frecuentes, y sin poder realizar biopsia transyugular, se
llega al diagnostico probable de daño hepatico inducido por medicamentos por L
Asparaginasa (DILI). Falleció al día 58 posiblemente por hepatitis inducida por
L Asparaginasa asociado a falla multiple de órganos.
Conclusión: Es interesante nuestro caso por la forma de
presentación de la toxicidad. Llegar al diagnostico fue difícil por la
presentación atípica. Primero se descartaron otras etiologías mas prevalentes.
La frecuencia estimada de lesión hepática clínicamente aparente
después de la terapia con asparginasa es del 15%-20% . Es raro el informe de
muertes por insuficiencia hepatica debido a este fármaco.
La tasa de lesión hepática grave ha sido
menos frecuente en los últimos años, quizás debido a regímenes de dosificación
más seguros.
R Giannoni(2), E
Martinez(1), IS Gonzalez Pompilio(2), AM Antón(2), AG Maria Gabriela(2), S
Herrera(2), FF Giannoni(2), IJ Previgliano
(1) Juan A. Fernández. (2) Regional Ramón
Carrillo.
Introduccion: Las alteraciones de la circulación cerebral
fueron reportadas previamente en pacientes con preeclampsia y eclampsia. Sin embargo,
poca información existe sobre alteraciones a nivel de la arteria basilar.
Objetivos: 1. Evaluar con doppler transcraneano (DTC) la
circulación cerebral anterior y posterior incluyendo arteria basilar en
pacientes con trastornos hipertensivos del embarazo graves (THE) y embarazadas
normales.
2. Determinar la asociación entre las
variables de perfusión cerebral derivadas del DTC con la presencia de eclampsia
en pacientes con THE.
Material y método: Estudio observacional de corte transversal.
Se incluyeron pacientes ≥ 18 años con diagnóstico de preeclamsia grave o
eclampsia ingresadas en forma consecutiva en la UTI entre el 12/2021 y 04/2023.
Se evaluaron también un grupo control de embarazadas sanas luego de 20 semanas
de gestación. El DTC se realizó durante las primeras 24 horas de la admisión.
Se midieron velocidades de flujo sanguíneo cerebral en circulación anterior y
posterior (cerebral posterior y basilar). Se evaluó autorregulación estática.
La comparación entre grupos se realizó con Test estadisticos apropiados. Se
evaluo la asociación independiente entre las variables derivadas del DTC y la
presencia de eclampsia, se construyó un modelo de regresión logística.
Resultados: Se incluyeron
36 pacientes con THE graves y 15 pacientes con embarazo normal. Comparado con
las embarazadas sanas, las pacientes con THE presentaron aumento significativo
en la presión de perfusión cerebral, velocidades de flujo en circulación
anterior y posterior con alteración de la autorregulación cerebral (Tabla 1).
Las pacientes con eclampsia presentaron diferencias en la edad, edad
gestacional, y un aumento significativo de las velocidades de flujo en arterias
cerebrales media y basilar comparado con pacientes con preeclampsia (Tabla 2).
Ajustado por edad, las velocidades diastólicas de la arteria basilar se
asociaron a la presencia de eclampsia (OR ajustado: 1.14 (IC 95%:1.001-1.29, P:
0.04); y presentaron una buena discriminación (ROC: 0.79 (IC 95%: 0.95-0.63)).
Conclusiones: Las pacientes con THE graves presentaron un
aumento generalizado de las velocidades de flujo sanguíneo cerebral comparado
con embarazadas normales. En nuestro estudio, un aumento de las velocidades
diastólicas en la arteria basilar se asoció independientemente a la presencia
de eclampsia.
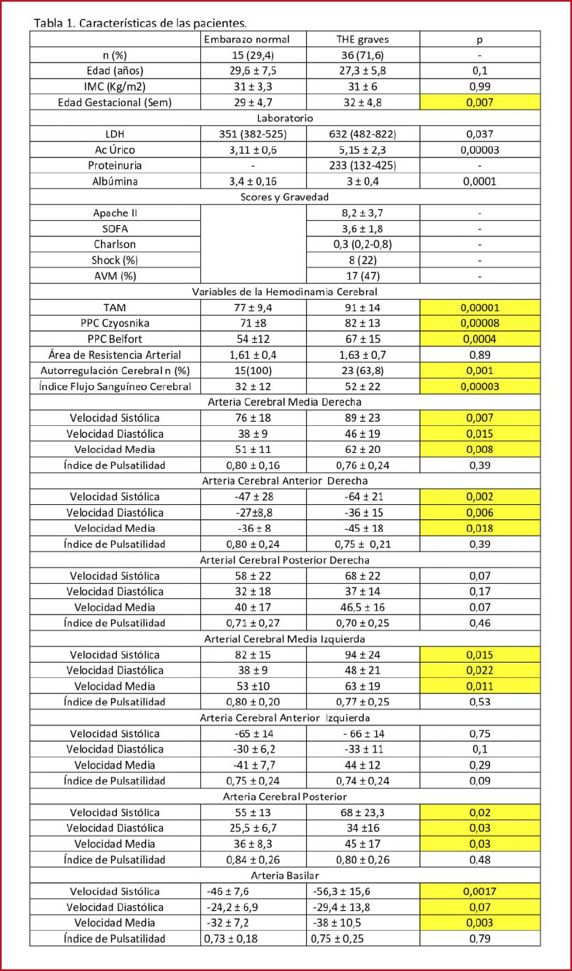

0424 REPORTE DE CASO:
REACTIVACION ENCEFALITIS POR ESPECTRO NMO EN TRATAMIENTO CON RITUXIMAB
A Castillo(1)
(1) Higa Güemes De Haedo
La neuromielitis óptica (NMO) es una
enfermedad desmielinizante autoinmune e inflamatoria crónica del sistema
nervioso central, las presentaciones comunes incluyen mielitis
longitudinalmente extensa, neuritis óptica grave y síndrome del área
postremaque que sigue un curso brotes y remisiones.
Caso clínico: Femenina de 35 años con antecedentes de NMO
diagnosticada hace 15 años realizó tratamiento con corticoides + azatioprina se
suspende por necrosis de cadera. En tratamiento actual con rituximab: 2000mg
semestral (ultima dosis hace 6 meses previo a cuadro clínico). Presenta secuela
neurológica: parestesias y rigidez en miembros inferiores con dificultad en la
deambulación; amaurosis izquierda.
Presentó convulsiones tónico clónicas
generalizadas en domicilio, en guardia presenta nuevo evento comicial. Sin
respuesta a benzodiazepinas se decide intubación orotraqueal.
Cultivos: LCR por punción lumbar,
hemocultivos x2 y aspirado traqueal con posterior resultado negativo.
Electroencefalograma: sin presencia de
estatus convulsivo.
RMN encefalo: Lesiones subcorticales
bifrontales de sustancia blanca impresionan Leucoencefalopatia multifocal
progresiva.
Se decide suspensión de sedación a las 48 hs
se procede a extubación simple.
PCR para virus JC en LCR: negativo.
Conclusión: El trastorno del espectro de la neuromielitis
óptica NMOSD incluye: anticuerpos anti AQP-4 o antiMOG o doble negativo.
El tratamiento rápido y agresivo de las
recaídas con dosis altas de esteroides y/o plasmaféresis mejora los resultados.
Todos los pacientes con anticuerpos contra
acuaporina-4 deben ser inmunosuprimidos indefinidamente para prevenir nuevos
ataques. No olvidarnos que provocan lesiones altamente discapacitantes. El
diagnóstico y el tratamiento temprano son importantes para reducir el riesgo de
discapacidad a largo plazo y muerte, además de mejorar la calidad de vida del
paciente
Discusión: El uso de rituximab en pacientes con
neuromielitis óptica puede considerarse una alternativa terapéutica
interesante, ya que no existen tratamientos autorizados para esta enfermedad.
Son necesarios más estudios con rituximab para establecer el lugar de este
fármaco en la terapéutica de la neuromielitis óptica.
JI Simonassi(1), MT
Canzobre(1), VE Lopez Fiorito(1)
(1) Garrahan
Introducción: Los motivos de traqueostomía (TQT) en la
terapia intensiva pediátrica (UCIP) están relacionados mayormente con
trastornos estructurales de la vía aérea, daño neurológico y ventilación
mecánica prolongada. Sin embargo, poco sabemos sobre los tiempos de liberación
de cada grupo y si existe relación con los motivos de TQT .
Objetivos: Determinar el tiempo de liberación de la
ventilación mecánica (VM) en los pacientes que requieren traqueostomía en la
UCIP. Secundariamente buscaremos identificar los motivos de traqueostomía y
relacionarlos con los tiempos de liberación.
Métodos: Se realizó un estudio de observacional
retrospectivo, en el período enero del 2018 y marzo del 2023, en una UCIP
polivalente del Hospital Nacional de Pediatría Juan P. Garrahan. Se incluyeron
todos los pacientes con requerimiento de VM que se les realizó una TQT durante
su internación. Llevamos registro de variables demográficas, relacionadas con
la TQT y del proceso de liberación de la VM.
Resultados: Durante el período de estudio 927 sujetos
recibieron VM, de los cuales el 6,4% (59) requirió una TQT y se realizó el
siguiente análisis. Presentaron una mediana de edad de 19 (RIQ 4-77) meses y 10
(RIQ 5-28) kilos. El 88% tenía condición crónica compleja y los motivos más
frecuentes de ingreso fueron infección respiratoria aguda y postquirúrgicos. No
hubo fallecidos. Las características de la población y los aspectos
relacionados con la TQT se desarrollan en la tabla 1. Los mayores motivos de TQT
fueron la obstrucción de la VA por diferentes razones, en 24 (40%) sujetos, la
ventilación mecánica prolongada en 18 (30,5%) y en el resto trastornos
neurológicos. La mediana del día de la realización de la TQT fue 17 (RIQ 9 –
28) y la liberación de la VM duró una mediana de 11 (RIQ 1 – 43) días. En la
tabla 2 se desarrolla los tiempos de traqueostomía y aspectos de la liberación
de la VM.
Conclusión: La liberación de la ventilación mecánica en
pacientes traqueostomizados es un proceso largo y que insume muchos recursos.
El motivo de la traqueostomía es un factor que influye tanto en el tiempo de la
traqueostomía y de la liberación de la ventilación mecánica

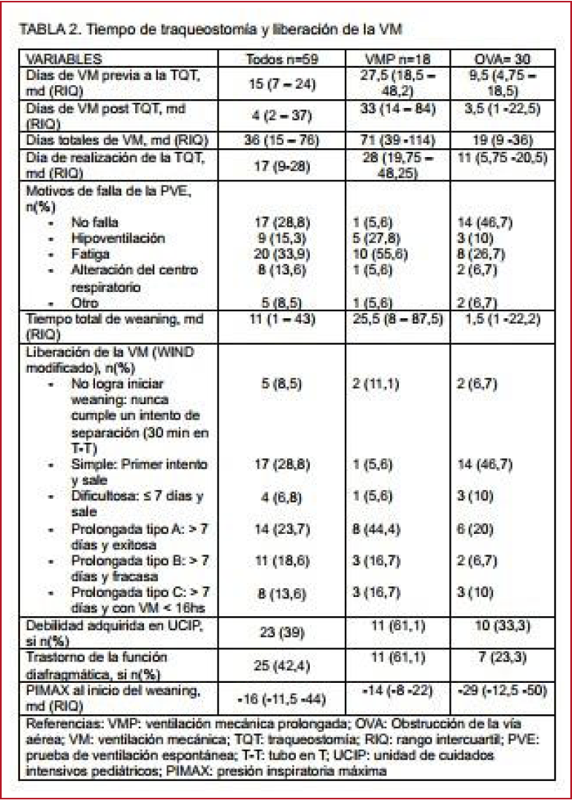
R Garrido Funes(1),
F Fajardo(1), L Ebbeke(1), D Mauro(1)
(1) Hospital Español
Introducción: La CRM se recomienda generalmente cuando la
extensión y severidad de las lesiones coronarias no admiten otra terapia menos
invasiva. Entre las complicaciones más temidas se cuentan las hemorragias,
sepsis, arritmias e insuficiencia cardiaca. Los eventos isquémicos coronarios
no son frecuentes pero el infarto post- operatorio puede tener consecuencias
graves dependiendo la extensión y manifestaciones clínicas del mismo.
Caso clínico: Varón de 62 años con antecedentes de
hipertensión arterial, diabetes mellitus tipo II. SCASEST reciente que motiva
CCG: Enfermedad coronaria de múltiples vasos, programandose CRM.
Triple by pass coronario con: LIMA-DA,
secuencial (libre) RIMA CX, puente venoso a rama Diagonal de DA. En pop
inmediato ingresa a sala de recuperación cardiovascular en Uti con weannnig
exitoso, a las 48 horas intercurre con episodio disnea, bradicardia e
hipertension arterial, con requerimiento de vasoactivos y VNI .Se realizo
examenes complementarios ;enizimas cardiacas; cpk : 460 u/L , cpk- mb 1200
UI/L, toponinas I > 2 ng/ml y electrocardiograma que evidencio fibrilación
auricular con alta respuesta ventricular. Se realizo CV farmacológica y
traslado a hemodinamica para evalucion de novo tratamiento.
Discusión: El infarto del miocardio agudo postoperatorio
es un evento mayor con una gran morbimortalidad con poca frecuencia con escasa
evidencia científica demostrada, por lo que cobra gran importancia su
identificación, así como su diagnóstico precoz y tratamiento enérgico.
Conclusión: En nuestro caso, se realizó CCG que evidencio
imagen de KingKing (angulación extrema 21º) por redundancia, cerca de la
anastomosis con posterior imagen de trombo endoluminal en el segmento de
división secuencial a Circunfleja y descendente anterior . Se realizo
angioplastia de urgencia en puente mamaria interna izquierda. Dicho paciente
evoluciona de favorablemente con alta a los 20 dias.
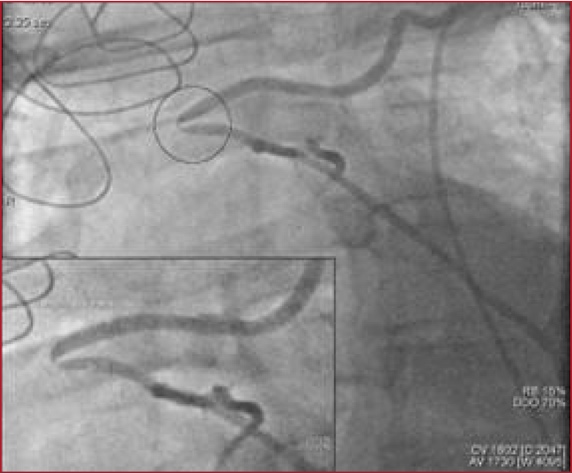
0428 RIÑÓN HIPERFILTRANTE: Una
patología frecuente e impredecible
A Ontiveros(1), C
Dimarco(1)
(1) Hospital Central
Introducción: El aumento del aclaramiento renal puede
conducir a concentraciones inadecuadas de fármacos de eliminación renal. Se
define RHF como un aclaramiento de creatinina sérica mayor a 130 ml/min/1.73m3.
Objetivos: Determinar incidencia de RHF en nuestra
unidad.
Estimar sensibilidad y especificidad de los
Scores predictivos disponibles (ARC/ARTIC) y su valor predictivo en pacientes
críticos.
Métodos: Estudio observacional, prospectivo,
descriptivo, en una UTI polivalente durante 4 meses. Criterios de inclusión:
Edad > 17 años, sin insuficiencia renal aguda o crónica al ingreso
(creatinina 5-9 mg/l: mujeres y 7-12 mg/l: varones)
Se registraron variables demográficas (edad,
género, peso, talla), antecedentes clínicos, diagnóstico de ingreso. Se calculó
SOFA al ingreso, y determinación de Clearence de creatinina a las 24 - 48 hs y
posteriormente a las 72 - 96 hs.
La determinación “Clearence de creatinina” se
realizó bajo pruebas de cinética colorimétrica. El tiempo de recolección fue de
24 hrs.
Se calculó Score ARC en todos los pacientes,
y ARCTIC unicamente en aquellos con diagnóstico de Politraumatismo. Se evaluó
el rendimiento de los mismos mediante tabla de contingencia y análisis de
sensibilidad y especificidad.
Resultados: Se analizaron 56 pacientes. 24 se excluyeron
por pase a sala común, fallecimiento, inadecuada recolección de muestra.
Se realizó diagnóstico de RHF en 22 pacientes
(68,75%). Edad promedio: 42,31 años (17 a 69); SOFA promedio: 6,59 (1 a 13). Se
registró 1 fallecido con diagnóstico de RHF (Mortalidad 4,54%)
La sensibilidad y especificidad del Score ARC
fue 27% y 70% respectivamente. El valor predictivo positivo de 66% y negativo
de 30%. Del Score ARTIC se logró estimar una sensibilidad del 77%.
Conclusión: El RHF es una entidad relativamente frecuente
en nuestra unidad de cuidados críticos (68,75%), sin embargo aún no contamos
con Scores que permitan predecir su aparición. Si bien pareciera que ARTIC
tiene una sensibilidad aceptable en politraumatizados (77%), es necesario un
predictor aplicable a otras patologías. Además, consideramos que analizar un
mayor número de pacientes podría contribuir a establecer la fiabilidad de estos
predictores.
![]()
0429 MORTALIDAD
INTRAHOSPITALARIA DEL ACCIDENTE CEREBROVASCULAR ISQUÉMICO Y HEMORRÁGICO
MM Echarri(1), F
Rodríguez Lucci(1), V Pujol Lereis(1), C Gonzalez, A Hlavnicka(1), N
Wainsztein(1), S Ameriso.(1)
(1) Fleni
El presente estudio retrospectivo analizó la
mortalidad intrahospitalaria de pacientes con accidente cerebrovascular
isquémico (ACVi), accidente cerebrovascular hemorrágico (ACVh) y hemorragia
subaracnoidea aneurismática (HSA) en el Instituto FLENI, Argentina, durante el
período comprendido entre enero de 2010 y diciembre de 2019. Se evaluaron un
total de 1,651 pacientes, de los cuales 1,482 tenían ACVi (89%), 95 tenían ACVh
(6%) y 74 tenían HSA (5%).
Se observó que la mortalidad
intrahospitalaria fue del 1.8% para ACVi, 12% para ACVh y 11% para HSA. Estas
tasas fueron inferiores a las reportadas en otros estudios tanto a nivel
nacional como internacional. El análisis de factores de riesgo reveló que no
hubo diferencias significativas en la prevalencia de los factores evaluados
entre los pacientes fallecidos y los no fallecidos. Sin embargo, se observó que
la edad avanzada, la gravedad de los síntomas neurológicos medida por la escala
NIHSS y los niveles bajos de hemoglobina se asociaron significativamente con la
mortalidad. En cuanto al tratamiento, se destacó que el 9% de los pacientes con
ACVi recibieron terapia trombolítica con rt-PA y/o trombectomía, mientras que
en el caso de HSA, todos los casos fueron tratados mediante clipaje o
embolización con coils. Estas tasas superaron el promedio reportado en otros
estudios.
En resumen, este estudio mostró tasas de
mortalidad intrahospitalaria más bajas que las reportadas en la literatura para
ACVi, ACVh y HSA. Además, se destacó la importancia de la edad avanzada, la
gravedad de los síntomas neurológicos y los niveles de hemoglobina como
factores de riesgo significativos para la mortalidad en estos pacientes. Se
resaltó la necesidad de mejorar el acceso a opciones terapéuticas como la
terapia trombolítica y la trombectomía para reducir la morbilidad y la
mortalidad asociadas al accidente cerebrovascular.
0430 COMPLICACIONES DE
GASTROSTOMÍAS PARA ALIMENTACIÓN EN EL HOSPITAL MUNICIPAL DE URGENCIAS
C Pettorosso(1), MC
Vignetta(1), DJR Rodriguez(1), PB Pahnke(1), S Pavan(1), MA Montenegro(1), AD
Bujedo(1), ME Blessio(1), L Morales(1), GL Capdevila(1), A Juncos(1), V
Bigi(1), LM Trinchero(1)
(1) Hospital Municipal De Urgencias
La gastrostomía es un procedimiento habitual
en pacientes con ingesta oral nula o insuficiente y un tracto gastrointestinal
funcional cuyo propósito es proveer soporte nutricional a largo plazo, de
manera transitoria o definitiva.
Se define como gastrostomía para alimentación
a la fístula creada entre la luz del estómago y la pared abdominal anterior con
el objetivo de obtener acceso gástrico desde el exterior y a través del cual se
coloca una sonda, o set de gastrostomía con el fin de mantener la ostomía
permeable y administrar alimentación. Las vías de abordaje pueden ser
quirúrgicas o mínimamente invasivas.
En el presente estudio retrospectivo,
observacional y analítico de los pacientes internados en el del Hospital
Municipal de Urgencias de la Ciudad de Córdoba, se incluyeron a todos aquellos
que requirieron soporte nutricional por gastrostomía, que sean mayores de 15
años.
En nuestra institución, en el periodo
comprendido entre 01 de Enero 2020 hasta 01 de Enero 2023, se registró un
ingreso de 1950 pacientes, de los cuales 2% (n 39) de ellos, se le realizó
gastrostomía de alimentación
De los pacientes intervenidos, el 35%
tuvieron complicaciones, siendo la más frecuente, el desprendimiento de la
sonda ya sea accidental o por auto extracción, considerada complicación menor,
que no pone en riesgo la vida. Este evento pudo asociarse a un estado
neurológico alterado del paciente.
Varias de las complicaciones menores, al no
trascender en la evolución del paciente, no quedaron registradas por lo que fue
posible cuantificarlas.
Los pacientes complejizados con gastrostomías
fueron en su mayoría hombres y con una edad media de 39, coincidiendo con el
material investigado
La bibliografía consultada evidencio que las
gastrostomías quirúrgicas están relacionadas con mayor fuga del contenido
gástrico. Dentro estas la técnica laparoscopica, ofrece ventajas en comparación
a la laparotomia, siendo menor la estancia hospitalaria y post-operatoria,
junto al inicio precoz de la alimentación enteral
Ante la complicación de extracción de sonda
en nuestra institución, se implementó el uso de fajas a todos los pacientes
gastrostomizados para poder disminuirla.
MA Vargas(1), FE
Kulik(2), FN Falcon(2), RV Giudicce(2), IA Rossi(2)
(1) Instituto De Cardioogia. (2) Instituto De
Cardiología
Introducción: El retraso en la función del injerto es
definido como la necesidad de diálisis dentro de los primeros 7 días del
trasplante. Los eventos tempranos posteriores al trasplante son determinantes
importantes de la supervivencia y función del injerto. La lesión por
isquemia-reperfusión (IRI) es un insulto universal en el trasplante renal de
donante fallecido, y se manifiesta inicialmente por una mejoría lenta en la
función o, cuando es más grave, función retardada del injerto (DGF).
Objetivos: Validar el “RFI SCORE” como método para
predecir la probabilidad de desarrollo de retraso en la función del injerto en
pacientes receptores de trasplante renal con donante cadavérico.
Materiales: Realizamos un estudio retrospectivo,
observacional y descriptivo de trasplantes renales del Intituto de Cardiologia
de Corrientes. Se incluyeron 90 pacientes con enfermedad renal crónica KDOQI 5,
con trasplante renal de donador cadavérico, mayores de 18 años desde julio de
2019 a marzo del 2023. Se cargaron en una base de datos y se analizaron
factores del donante, del receptor, y del procedimiento del trasplante para
elaborar un SCORE para predecir retraso en la funcion del injerto.
Resultados: La incidencia del retraso en la funcion del
injerto fue del 46.6% (42 pacientes). Las variables relacionados a la misma que
formaron parte del Score fueron el sexo masculine (p 0.024), Apache II (p
0.02), hipertension arterial en el donante ( 0.013), creatinina ( p 0.023) y la
diuresis en 24 hs ( p 0.009).
Conclusiones: En el trasplante renal, se desconoce la
contribución relativa de varios factores relacionados con el donante, el
procedimiento y el receptor en los resultados clínicos, por lo que este trabajo
es util para investigar el valor de este Score para predecir el retraso en la
función del injerto en pacientes receptores de trasplantes renales con donante
cadavérico admitidos en la Unidad de Terapia Intensiva.
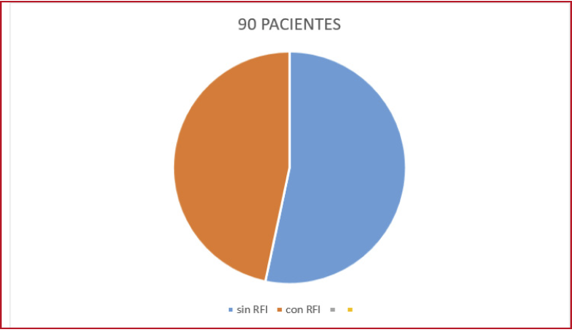

0433 Hiperpotasemia: ¿De qué
nos olvidamos?
PL Bureu(1), M
Subira(2)
(1) Hospital Regional “Victor Sanguinetti”.
(2) Ospital Regional “Victor Sanguinetti”
Introducción: El síndrome urémico hemolítico es una
enfermedad prevalente y su forma de presentación es variada, con oliguria o
anuria, hiperpotasemia, acidosis metabólica e hiponatremia. Los pacientes que
no responden a tratamiento médico inician diálisis peritoneal
Caso clínico: Paciente de 4 años cursando cuarto día de
internación con diagnóstico de Síndrome Urémico Hemolítico con 5 días de anuria
ingresa a UTIP para manejo de medio interno. A las 24 hs presenta hiperkalemia
de 6.4 mmol/l, hiponatremia de 125 mmol/l, se inicia tratamiento médico y
diálisis peritoneal. Durante dicho tratamiento se solicita laboratorio donde se
evidencia K de 7.5 mmol/l, por lo que continua con diálisis y tratamiento
médico. Finalizada la diálisis el potasio desciende a 6.6 mmol/l por lo que
reinicia diálisis y el tratamiento médico. Durante el segundo día se realizan 7
baños a 25 ml/kg lográndose un balance negativo de 600 ml y un K 5.3 mmol/l por
lo que se descienden hasta suspender las medidas farmacológicas. Al día
siguiente, inicia diálisis y a la mitad se realiza laboratorio hallándose un
valor de potasio 9,2 mmol/l, continua la diálisis y se reinician las medidas
farmacológicas se sugiere diagnóstico de pseudohipoaldosteronismo
hiporreninemico por lo que se administra hidrocortisona 20 mg/m2, logrando
descenso del potasio a 5,3 mmol/l.
Discusión: Múltiples mecanismos mantienen la homeostasis
del potasio. La ingesta dietética, el movimiento transcelular y la eliminación
urinaria son los principales factores que influyen. Existen casos reportado de
psuedohipoaldosteronismo hiporeninemico asociado a anomalías del tracto
urinario, infecciones urinarias, y nefritis.
Conclusión: Al comenzar la diálisis se esperaba un
descenso del potasio que no solo no se logró, sino que la potasemia subió a
niveles extremos en, debiendo continuar con las medidas farmacológicas además
de la diálisis. En la discusión del tratamiento se descartaron los factores que
mantienen la potasemia elevada y se planteó la posibilidad de que se tratara de
un pseudo hipoaldosteronismo hiporeninémico, por lo cual comenzó tratamiento
con hidrocortisona. El paciente normalizo sus niveles de potasio. No encontramos
reportes de casos similares, y no pudimos determinar la causa del brusco y
elevado aumento del potasio en nuestro paciente.
G Mendez(1), C
Sanchez
(1) Hospital Publico Materno Infantil
Introducción: La ventilación mecánica (VM) es un soporte
vital y la extubación no siempre es exitosa. La reintubación se asocia a un
aumento de la morbi-mortalidad.
Objetivos: Determinar la prevalencia del fracaso de
extubación (FE). Identificar los factores de riesgo de los pacientes. Conocer
las complicaciones de los pacientes con FE.
Materiales y Métodos: Estudio de Corte transversal, retrospectivo,
descriptivo y analítico. Se incluyeron los pacientes que ingresaron al Área
Critica Pediátrica entre 1/04 al 30/06/2022. Edad: 1 mes y 15 años con
necesidad de VM y se excluyeron los pacientes sin VM; con TQT y que
fallecieron.
Población: Ingresaron 336 pacientes, se
excluyeron 166. Población 170.
Se definió FE: la necesidad de re intubación
luego de 48 hs de la extubación. Se analizó: sexo; edad; diagnóstico de
ingreso; presencia de anomalías crónicas complejas (ACC); SDRA; prono;
analgosedación; usos de bloqueantes neuromusculares (BNM); causas de FE;
complicaciones durante la internación; días de internación.
Análisis estadístico: Se realizó tablas
comparativas y porcentajes y se aplicó un análisis de correlación de Spearman
para la identificación de asociaciones.
Resultados: 141 extubaciones y 29 (17%) FE; 69% femenino
y el 31% masculino. Mediana de edad: 10 meses. El motivo de ingreso del 89%
Insuficiencia Respiratoria Aguda Grave (IRAG). Asociación significativa con
cardiológica (r=0,41;p=0,026); prematurez (r=0,51;p=0,0051); patologías
neurológicas (r=0,42;p=0,025), el uso de BNM > de 24 hs y complicaciones en
la internación (r=0,37;p=0,0477). El 100% de los pacientes con BNM presentó FE.
Causa de FE: mixtas 13 (45%) y OVAS 10 (34,5%). El 62 % presentaron complicaciones:
44,4% síndrome de abstinencia, 39% infecciones, 2 fallecieron y en 2 se realizó
TQT. Los pacientes con 3 FE presentaron una media de días de internación en la
TP 39,33 +/- 5,93 y de días de internación en el hospital 50 +/- 16,09.
Conclusión: La prevalencia del FE fue del 17%. Se
encontraron como factores de riesgo: las IRAG; los antecedentes de prematurez,
patología respiratoria y cardiológica y el uso de BNM. El 62% presentó
complicaciones en la internación. El FE es una entidad con claro impacto en la
morbimortalidad de los pacientes.
0436 sindrome de Boerhaave
reporte de un caso
A Flores
Sempertegui(1)
(1) Sanatorio Anchorena Itoiz
Introducción: Entre el 10 y 20 % del total de perforaciones
esofágicas, no superan el 3.1 / 1 millón de habitantes al año, constituye una
forma de presentación inusual de la enfermedad.
Presentación del caso: Paciente masculino de 40 años, Antecedentes
patológicos consumidor de marihuana
Ingresa a nuestro servicio en su POP
toracotomia y decorticación izquierda drenaje mediastinal más rafia esofágica y
mediastinitis grave con dos tubos de avenamiento pleural bilateral. Ingresa a
Unidad cerrada sin asistencia ventilatoria mecánica por toracotomía y
esofagografía fallida, deciden esofagostomia cervical izquierda con
cervicotomia lateral izquierda más yeyunostomía iniciándose alimentación por la
misma. Evoluciona en forma tórpida con requerimiento de ventilación mecánica.
Se instauro antibiótico terapia de amplio
espectro, desarrolla en cultivo de pleura pseudomona auriginosa y candida
glabratta tratamiento antibiótico dirigido. El paciente se mantuvo ventilado se
logra extubar con dos intentos fallido, evoluciona en forma tórpida a los 31
días fallece.
Discusión: El tratamiento inicial es fundamental
reposición de volumen, cobertura antibiótica de amplio espectro y la evolución
quirúrgica. Los objetivos son eliminar y controlar la infección, mantener el
estado nutricional desde lo quirúrgico detener la filtración.
Conclusión: Se observo que su rareza hace que constituya
un desafío desde el punto de vista diagnóstico y terapéutico. El medico debe
sospecharlo en un paciente que se presenta con dolor torácico retroesternal con
o sin enfisema subcutáneo sobre todo cuando se asocia con vómitos graves a
repetición.
C Loudet(1), Unlp, A
Dubín(1), Unlp, E Estenssoro(1), Unlp,
R Reina(1), Unlp, F Caminos(1), Unlp, MG Sáenz(1), Unlp, AL González(1), Unlp, S Tal
Benzecry(1), Unlp, L Tumino(1), Unlp, F Iglesias(1), Unlp, L Milanesio(1), Unlp, J Montefiore(1), Unlp, A Machado(1),
Unlp, GDD Cátedra(3)
(1) Cátedra Terapia Intensiva. (2) Unlp. (3) Terapia Intensiva
Introducción: La especialidad Terapia Intensiva se
encuentra en crisis tanto a nivel mundial como regional. Varios son los
factores que se han vinculado a la escasez de profesionales que eligen la
especialidad, siendo multifactoriales con variabilidad entre países y regiones.
La Universidad Nacional de La Plata incorporó en su diseño curricular a la
materia Terapia Intensiva como asignatura optativa en el quinto año de la
carrera. El objetivo del presente trabajo fue reportar las opiniones de
estudiantes de grado acerca de la experiencia de haber cursado la materia y sus
perspectivas de la especialidad como opción de profesión.
Métodos: Estudio de corte transversal con un
cuestionario semiestructurado generado a medida compuesto por 17 preguntas
semiestructuradas y una abierta.; validez de construcción por especialistas
referentes en el área. La encuesta anónima se realizó al finalizar la cursada
2022 por la plataforma virtual de la cátedra. Los resultados se reportan como n
(%).
Resultados: De 150 estudiantes que realizaron la cursada,
se obtuvieron 132 respuestas (tasa de respuesta 88%). En las preguntas
referidas a contenidos generales de la cursada 127(96%) refirieron contenidos
interesantes/muy interesantes (73%-actividades teóricas, 90%-prácticas
buenas/muy buenas). Un 80% refirió un cambio positivo en la visión de la
especialidad. Al escorificar los factores más adversos vinculados a la
especialidad, más del 40% los atribuyeron a la probable remuneración percibida,
la situación de hacer guardias y el estrés vinculado a la especialidad, y menos
del 40% al tener contacto con la muerte, el conocimiento de la especialidad o
el atractivo de la misma.
En la pregunta de cierre referida a si
elegiría la especialidad, 73 (55%) refirió que la consideraría entre sus
alternativas, 50 (38%) refirió que probablemente la elegiría, 8(6%) nunca la
elegiría, y 1 (<1%) seguro la elegiría.
Conclusiones: Las opiniones de la experiencia de realizar
la cursada resultaron favorables, expresando mejor visión de la especialidad
luego de haberla cursado. Los factores más adversos fueron los vinculados a
remuneración y estilo de vida relacionados al estrés y regímenes de guardias.
Esta información resulta de alto valor al provenir de una fuente de información
directa y vinculante.
P Sanchez(1), C
Barrios(1), A Lugo(1), E Fulgenzi(1), W Argana Montan(1), M Capriles(1), R
Carballo Orozco(1), A Aller(1), M Ragazolli(1), A Sirino(1), F Luna(1), F
Nitto(1), C Graciela(1), F Rios(1), ML Deforel(1), C Balasini(1)
(1) Pirovano
Introducción: La Enfermedad por Priones es un trastorno
degenerativo progresivo, que se presentan con un deterioro cognitivo y/o
conductual de instalación aguda o subaguda que incapacita a las personas en
pocas semanas a meses.
Presentación del caso: Paciente de 73 años, con antecedentes de
Diabetes tipo II y dislipemia. C consulta por alteración en el comportamiento,
desorientación, dificultad para la marcha de 15 días de evolución. Se realiza
laboratorio y una TC de cerebro, con signos involutivos, leucoaraiosis, sin
imágenes sugestivas de patología aguda. Evoluciona con GCS 13/15 (O4 M6 V3),
sin foco motor ni sensitivo aparente, sin rigidez nuca, y con episodios
febriles. Se realizan cultivos y nueva TC de cerebro sin cambios, una punción
lumbar con líquido cefalorraquídeo normal y tinta china negativo. Sedimento
urinario patológico. Se interpreta el cuadro como un síndrome confusional
asociado a infección urinaria, iniciando ceftriaxona. A la semana presenta
deterioro del sensorio por lo cual se realiza intubación orotraqueal y conexión
a asistencia ventilatoria mecánica. TC cerebro sin cambios a la previa y nuevo
líquido cefalorraquídeo con leve proteinorraquia. Inicia tratamiento empírico
con Aciclovir. Desarrolla episodio de convulsiones tónico clónicas que ceden
con benzodiacepinas. En el electroencefalograma se evidencian descargas con
diagnóstico de Status Epiléptico Refractario con requerimiento de dosis máximas
de benzodiazepinas, propofol y Tiopental. Fallece a los 40 días de internación.
Posteriormente, se recibe Western Blot
Proteína 14.3.3 detectable.
Discusión: Los pacientes con deterioro neurológico
severo y rápidamente progresivo tiene múltiples diagnósticos diferenciales:
lesiones parenquimatosas cerebrales, infecciosas, autoinmunes, vasculares,
neoplásicas, neurodegenerativas, metabólicas, tóxicas. El diagnóstico es por la
clínica, el laboratorio, y la anatomía patológica con evidencia de proteína
priónica anormal siendo el gold standard.
Conclusión: La Enfermedad por Priones es una patología
poco prevalente, pero con elevada mortalidad (80%), por lo cual debe ser
sospechada y estudiada tempranamente. No hay tratamiento curativo en la
actualidad, por lo cual las medidas de aislamiento tempranas son fundamentales.
0439 NOCARDIOSIS EN SISTEMA
NERVIOSO CENTRAL
R Retambay
Liendro(1)
(1) Hospital San Bernardo
Introducción: Nocardia es un género de bacterias que puede
ocasionar infecciones tanto en seres humanos como en animales. Es típica de
pacientes inmunodeprimidos, aunque también afecta a sujetos inmunocompetentes.
La presentación clínica más frecuente en nuestro medio es pulmonar, pero
existen también formas cutáneas y diseminadas, con predilección por el sistema
nervioso central (SNC), que conlleva una elevada mortalidad.
Caso clínico: Paciente masculino de 42 años, maquinista en
una mina, etilista, tabaquista, presenta cefalea de 3 meses de evolución. A su
ingreso se evidencia hemiparesia braquiocrural izquierda. Se realiza tomografía
de cerebro donde se observan múltiples imágenes hipodensas en ganglios de la
base a predominio derecho con edema perilesional. Se inicia tratamiento
antibiótico con ceftriaxona y metronidazol, se solicitan serologías virales y
de micosis profundas: negativas. Neurocirugía decide tomar biopsia de pared
tumoral con evacuación de contenido quístico, en posoperatorio inmediato
presenta episodio de convulsiones tónico clónicas generalizadas, post ictal,
sin protección de via aérea asociado a insuficiencia ventilatoria, se IOT y se
vincula ARM, posteriormente se realiza craniectomía, mas evacuación de hematoma
intraparenquimatoso y colocación de sensor de PIC con DVE. Se reciben
resultados de microbiología, coloración de GRAM bacilos G+, coloración de
Kinyoun bacilos filamentizados parcialmente acido resistentes, se rota:
trimetroprima sulfametoxazol (TMP-SMX), meropenem y amikacina. Se envía muestra
a laboratorio Malbran, MALDITOF-MS: Nocardia abscessus, con sensibilidad para
TMP-SMX, se decide alta con internación domiciliaria, y antibióticos por via
oral durante 6 meses.
Discusión: La infección por Nocardia son infrecuentes,
para el diagnóstico es fundamental la sospecha clínica y realizar un estudio
microbiológico dirigido. TMX-SMX continúa siendo el fármaco de primera línea;
sin embargo, en formas graves y/o diseminadas el tratamiento debe incluir al
menos dos antimicrobianos con actividad frente a Nocardia. El tratamiento debe
ser prolongado para evitar la aparición de recidivas.
Conclusión: La afectación de SNC por Nocardia, continúa
teniendo alta morbi-mortalidad, pero con alta sospecha clínica, una conducta
quirúrgica diagnostica y terapéutica temprana asociada antibioticoterapia
guiada por susceptibilidad, y el abordaje multidisciplinario nos llevan a una
resolución favorable.
0440 Análisis de la mortalidad intrahospitalaria
por enfermedad trauma en el Departamento de Emergencias del Hospital Municipal
de Urgencias
M Montenegro(1), ZI
Gallardo(1), PB Pahnke(1), MC Vignetta(1), AD Bujedo(1), ME Blessio(1), C Pettorosso(1),
L Morales(1), A Ramirez Juncos(1), GL Capdevila(1), V Bigi(1), L Trinchero(1)
(1) Hospital Municipal De Urgencias
Introducción: El trauma es un problema de gran importancia
en nuestro país, con escasa estadística a nivel nacional. En el Hospital
Municipal de Urgencias de Córdoba, Argentina, se realiza desde el año 2018 un
análisis estadístico anual de mortalidad por enfermedad trauma a fin de
implementar mejores y cada vez más personalizadas estrategias para optimizar la
calidad de atención hospitalaria.
Objetivos: Determinar la mortalidad por enfermedad
trauma en el Departamento de Emergencias del Hospital Municipal de Urgencias en
el año 2022.
Materiales y Métodos: Se realizó un trabajo de diseño descriptivo,
retrospectivo, observacional. Se incluyeron todos los pacientes ingresados a
Shock Room con enfermedad trauma como motivo de ingreso, y que se encontraran
con signos de vida al momento del mismo.
Resultados: Se describe una mortalidad por todas las
causas de 0.24% de los pacientes ingresados en el año 2022. La tasa de
mortalidad por enfermedad trauma es de 2.74%.
Discusión: La mortalidad 2022 fue menor que 2021, sin
diferencia significativa. El sexo masculino y la edad menor a 40 años sigue
siendo predominante.
Conclusión: Los objetivos planteados en el presente
trabajo se han cumplido.
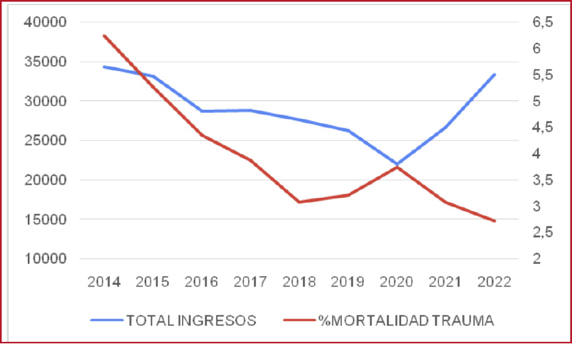
0441 Reporte de caso:Síndrome
antifosfolipidico que pensar?
G López(1), R
Salatino(1), S Alvarez(1)
(1) Central De Mendoza
Introducción: Reportamos un caso relacionado a síndrome
antifosfolipídico (SAF) y valvulopatías. Denotaremos la importancia de tener en
cuenta diferentes diagnósticos posibles, debido al compromiso multisistémico
del SAF.
Presentación del caso: Femenino 31 años, antecedentes: SAF primario,
ACV isquémico no secuelar (anticoagulada con acenocumarol desde 2007). Ingreso
por Insuficiencia respiratoria severa. Tomografía de tórax: patrón empedrado y
consolidación.Inicia bolos de metilprednisolona. BAL: bajo porcentaje de
hemosiderofagos, descartando hemorragia alveolar . Intercurre con fallo renal
que requirió hemodiálisis. Ecocardiograma: Enfermedad mitral , estenosis
moderada a severa e insuficiencia leve. Score de Wilkins: 8. Ventrículo
izquierdo ,hipoquinesia generalizada. FEY 55%. Aurícula izquierda dilatada.
Insuficiencia tricuspídea leve. Hipertensión pulmonar leve. Se reinterpreta
cuadro como Edema agudo de pulmón cardiogénico .Se realiza Valvuloplastia
mitral con balón. Ecocardiograma control FEY conservada (70%), estenosis e
insuficiencia mitral moderadas. Evolución favorable .Reingreso por edema agudo
de pulmón interpretándose como Insuficiencia cardiaca descompensada Stevenson
B, mala respuesta al balance negativo. Se realizó reemplazo valvular mitral. Es
dada de alta con controles por consultorio externo.
Discusión: Estudios transversales han mostrado alta
prevalencia de valvulopatía en pacientes con SAF ,por lo tanto ante la
presencia de insuficiencia respiratoria ,fallo multiorgánico asociado a SAF ,
no solo debemos descartar síndrome pulmón riñón inmunológico o hemorragia
alveolar, neumonía o sepsis, sino también debemos tener presente este
diagnóstico.
Conclusión: El presente caso fue un desafío ya que
imágenes y manifestaciones clínicas se superponen con múltiples diagnósticos
diferenciales y tuvimos certeza diagnóstica cuando evidenciamos la buena
evolución posterior a la valvuloplastia mitral.


0442 CARBONATO DE LITIO, ¿ES
POSIBLE PREVENIR LA HIPERNATREMIA DEBIDA
A ESTE FARMACO?
N Pumari(1), E
Vela(1), I Arandia(1), J Sagardia(1), F Loiacono(1), O Balderrama(1), C
Arias(1), M Lloria(1)
(1) Hospital Nacional Profesor Alejandro
Posadas
Introducción: La Diabetes Insípida es un trastorno
metabólico, se presenta en dos variantes, diabetes insípida central, cuando la
arginina vasopresina (AVP), llamada también hormona antidiurética, se encuentra
ausente o en bajas concentraciones y la diabetes insípida nefrogenica cuando
existe una incapacidad total o parcial del riñón de responder a la misma. La
etiología de la Diabetes Insípida nefrogenica se divide en dos tipos:
idiopática, frecuente en niños, causada por trastornos genéticos mutación del
Gen AVPR2 y Gen AQP2 y adquirida frecuente en adultos, causada por alteraciones
hidroelectrolíticas, uropatía obstructiva, alteraciones del parénquima renal
(Poliquistosis, necrosis tubular, pielonefritis), enfermedades sistémicas
(sarcoidosis, amiloidosis, Lupus eritematoso sistémico) y fármacos (litio,
aminoglucósidos, cisplatino, colchicina).
El carbonato de litio se usa como tratamiento
del trastorno bipolar cuya dosis debe ser titulada hasta obtener niveles
plasmáticos de litio entre 0.6-1.0 mEq/L.
El litio afecta la capacidad concentración
urinaria debido a alteraciones en la regulación de la acuaporina-2 el canal
epitelial de sodio, y los transportadores de urea (UT-A1 y UT-B), con lesión y
pérdida de las células principales del túbulo colector. Así, se produce una
lesión irreversible del mecanismo de concentración urinaria y deshidratación
por depleción de volumen que puede llegar a ser mortal.
Objetivos: Reportar dos casos de pacientes con
Intoxicación por Carbonato de Litio que desarrollaron Diabetes Insípida
Nefrogenica.
Conclusiones: La Diabetes insípida nefrogénica secundaria a
toxicidad por carbonato de litio se caracteriza por presencia de poliuria,
polidipsia, baja osmolaridad urinaria y osmolaridad sérica aumentada. En
pacientes que reciben tratamiento con carbonato litio, el mecanismo de la sed
se mantiene, la osmolaridad plasmática es normal, en pacientes críticos bajo
sedación, el médico intensivista debe estar atento a variaciones del sodio para
prevenir su desarrollo.
Debido a la poca frecuencia y forma de
presentación del cuadro, su manejo requiere: suspensión del fármaco,
tratamiento hídrico oportuno, corrección lenta de la hipernatremia, y de ser
necesario, uso de tiazidas, en las formas sintomáticas graves la hemodiálisis
estaría indicada.
![]()
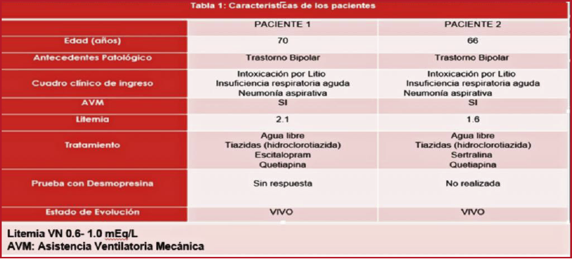
L Peralta(1), W
Paredes Ortega(2), V Rodriguez(2), F Loiacono(2), L Magnifico(2), R Corella
Cardenas(2), K Cuesta Rios, S Llerena Concari(2), J Fleitas(2), R Pedevilla(2),
L Diaz Balve(2), J Sagardia(2)
(1) Nacional Profesor Alejandro Posadas. (2)
Nacional Profesor Posadas
Introducción: La estancia hospitalaria, sobre todo en la
unidad de cuidados críticos, tiene impacto sobre el estado físico, psíquico y
mental de las personas. Sobrevivir a la enfermedad crítica no es sinónimo de
recuperación.
Métodos: Estudio prospectivo. Mediante la
autopercepción determinada por el European Quality of Life-5 Dimensions (EQ-5D.
ID 44438) se determinó la calidad de vida a los 3 meses del egreso hospitalario
en personas con cáncer internadas en la unidad de cuidados intensivos (UCI) .
El estudio fue financiado por el Instituto Nacional del Cáncer, Msal
(Convocatoria Cáncer de Origen Nacional, Investigación epidemiológica)
Resultados: Se analizaron de manera prospectiva 203
pacientes. El 45.8% (n=93) egresó del hospital. A los 3 meses, 17,4 % habían
fallecido y 12% no pudieron ser contactados por lo que 65 pacientes
respondieron el EQ-5D. La movilidad y la capacidad de cuidado personal se
modificaron a los 3 meses: al alta el 60% tenía problemas para movilizarse y el
67% alguna incapacidad para el autocuidado mientras que a los 3 meses el 70% no
presentaba inconvenientes en la movilidad y el 68% en el cuidado personal. No
hubo cambios significativos en cuanto a la presencia de dolor, ansiedad o
depresión. La incapacidad para desarrollar actividades de la vida cotidiana
disminuyó pero afectó a un porcentaje elevado de pacientes (85% al egreso y 78%
a los 3 meses). De los 65 pacientes vivos a los 3 meses del egreso
hospitalario, 37 de ellos presentaban enfermedad activa. Sólo 18 se encontraban
recibiendo tratamiento. El resto se encontraban a la espera del inicio de
tratamiento oncológico, o presentaban un pobre performance status para poder
iniciarlo.
Conclusiones: En el seguimiento post alta un porcentaje
considerable de pacientes tuvo dificultades para continuar con su tratamiento
oncológico. En esta población vulnerable, por su enfermedad, contexto social e
internación en UCI, el seguimiento post internación podría tener un impacto
significativo como se ha demostrado en otras poblaciones.
CM Sotelo(1), AN
Vides(1)
(1) San Bernardo
Introducción: El shock séptico se define como sepsis con
hipotensión refractaria a la infusión de fluidos, que requiere vasopresores y
presenta un lactato sérico ≥2 mmol/L; representa una causa importante de
morbimortalidad en la UTI y los datos en América Latina son insuficientes.
Objetivos: Conocer la prevalencia de la mortalidad
intrahospitalaria en pacientes con diagnóstico de shock séptico al momento de
admisión al Servicio de Terapia Intensiva del Hospital San Bernardo en el
periodo comprendido entre abril 2021 a mayo 2022.
Métodos: Se trata de un trabajo retrospectivo, de
corte transversal, observacional. Se recabaron datos de historia clínica
física. Se incluyeron todos los pacientes con diagnóstico de shock séptico al
ingreso a UTI.
Resultados: La mayoría de los pacientes era de sexo
masculino (56.2%), la edad media fue de 51,6 años.
Los antibióticos más frecuentes fueron
Vancomicina (59,6%) y Piperacilina-Tazobactam (41,6%). El foco infeccioso más
sospechado al ingreso fue abdominal (41,65) seguido de respiratorio (33.7%). En
el 64% de los pacientes, el resultado del cultivo fue positivo. Los
microorganismos más frecuentes fueron: Pseudomona Aeruginosa, E. Coli y
Klebsiella pneumoniae. El 56,2% de los pacientes fueron internados 48 horas o antes
al ingreso a UTI, mientras que el 80,9% requirió ARM en las primeras 24 horas
de internación en UTI. El valor promedio de ácido láctico al ingreso a UTI y a
las 24 horas de internación, fue igual a 2,6 mmos/L. A un 73,6% de los
pacientes se les realizó la terapia de reemplazo renal, y en el 73% se les
realizo traqueostomía. La cantidad de días promedio de ARM fue de 8 días; los
días promedios con vasoactivos fue de 7,8. Los días de internación en UTI y en
total en el Hospital, fueron de 9,2 y 23,3. El 58,4% de los pacientes
fallecieron.
Conclusión: La edad promedio mayor, el Score de SOFA y el
ácido láctico fueron estadísticamente significativos. El porcentaje de
pacientes a quienes no se les tomo cultivo fue superior entre los fallecidos.
0446 TEP con inestabilidad
hemodinámica en trauma
A Ramirez Juncos(1),
P Pahnke(1), V Bigi(1), G Capdevila(1), M Montenegro(1), L Morales(1), C
Pettorosso(1), L Trinchero(1)
(1) Hospital Municipal De Urgencias
Introducción: La mortalidad de TEP de riesgo alto es mayor
del 15%, y superior al 60% en casos de PCR o shock. La sobrecarga aguda de
presión del VD con o sin hipertensión pulmonar confirma la sospecha de TEP de
riesgo alto. La decisión de realizar fibrinolíticos en pacientes con
contraindicación en su uso es dificil.
Presentación del caso: Masculino, 31 años, colisión moto vs auto.
Fractura de fémur derecha cerrada, fractura de muñeca derecha cerrada.
Osteosíntesis a programar. A 48hs, mala mecánica ventilatoria, PAFI 50%, FR 35,
FC 120, TAS70mmHg, Glasgow 3/15. Shock Room, ARM. Requerimiento de
vasopresores. CPK 1502 - Dímero D 1005 - Troponina I 852.8 - ProBNP 3487.
EcoDoppler MMII sin TVP. PCR a la hora, AESP, ecografía POCUS bedside Signo de
McConnell e hipertensión pulmonar. Vena cava distendida. Wells: 6; Ginebra: 7y
PESI riesgo muy alto. PCR múltiples, AESP. Persiste inestabilidad con alta
sospecha de TEPA: administra estreptoquinasa, sin complicaciones. Mejoría
clínica, estabilidad hemodinámica. TAC: broncoaspiración bilateral,
Angiotomografía normal. Lipiduria negativa. Cuidados posparo. Síndrome Febril.
Resonancia Magnética cerebral: Lesiones isquémicas hiperintensas en centro
oval, subcortical bilateral y en cuerpo estriado bilateral. Múltiples
intercurrencias infecciosas, miopatía del paciente crítico. Mejoría del estado
neurológico progresivamente. Alta a 108 días. Ambulatorio cardiorresonancia.
Discusión: El uso de fibrinolíticos en contexto de
trauma reciente es una contraindicación relativa, por lo que su uso en
pacientes con riesgo alto de TEP asociado a Shock y PCR junto con signos de
sobrecarga del VD sigue siendo una decisión clínica dificultosa. La falta de
hemodinamia disponible junto con la inestabilidad hemodinámica lo hacen
tratamiento de primera línea y a pesar de ello, la mortalidad en estos
pacientes es mayor al 60%.
Conclusión: La alta sospecha de TEP con Shock e
inestabilidad hemodinámica en contexto de trauma reciente hace necesario una
evaluación de los parámetros clínicos disponibles junto con el análisis de las
posibles complicaciones ante el uso de fibrinolíticos.
0447 Incidencia de Riñon
hiperfiltrante en pacientes post procedimiento neuroquirúrgicos
JM Bernasconi, E
Cornú(1), EA Manrique(1), JB Rechene(1), RA ávila(1)
(1) Hospital Privado De Córdoba
La incidencia de riñón hiperfiltrante
(clearence de creatinina mayor a 120 ml/min/m2 ) en ciertas poblaciones como
embarazadas, politraumatizados o quemados es conocida, sin embargo en pacientes
posterior a procedimientos neuroquirúrgicos programados se desconoce dado a que
es un subgrupo poco estudiado. Su descripción es de relevancia dado que estos
pacientes se encuentran bajo tratamientos farmacológicos cuya eliminación es
renal.
Métodos: Se analizaron Pacientes intervenidos
neuroquirúrgicamente de manera programada y consecutiva que ingresaron a una
terapia intensiva médico-quirúrgica desde abril 2022 a febrero de 2023. Se
calculó el clearence de creatinina, dentro de las primeras 24 horas del
postoperatorio a través de la recolección de orina de 2hs. Se excluyeron
pacientes con edad menor a 14 años; Enfermedad de renal crónica conocida o
valores de creatinina >1.4 mg/dl al ingreso, monorrenos o trasplantados
renales; Ausencia de sonda vesical; Embarazadas; o pacientes que presenten
patologías relacionadas a riñón hiperfiltrante, quemados, politraumatismo.
Los pacientes se dividieron según presentaran
o no aclaramiento de creatinina mayor a 120 ml/min/1,73 m2. Se analizaron los
grupos con chi2 o test t de fisher según corresponda para las variables
categóricas y test t no pareado para variables continuas.
Resultados: En esta cohorte de 64 pacientes, el 56% (36)
presentó síndrome de riñón hiperfiltrante. El desarrollo del mismo se asoció
significativamente a presencia de creatinina sérica al ingreso menor <0,7
mg/dl; p: 0.017. Las variables edad, sexo y creatinina urinaria del ingreso se
dicotomizaron segun menor de 55 años, femenino y masculino y mayor o menos de
45 mg/dl, respectivamente, no se observaron como factores independientes para
el desarrollo de SRH, p:0,46; p:0,35; p:0,47 respectivamente.
Conclusión: La incidencia de síndrome de riñón
hiperfiltrante en esta cohorte de pacientes neuroquirúrgicos fue frecuente, en
la cual encontramos como único factor relacionado la creatinina al ingreso no
así el resto de los factores frecuentemente descritos. Asimismo, no podemos
establecer si el acto quirúrgico funciona como un fenómeno desencadenante.
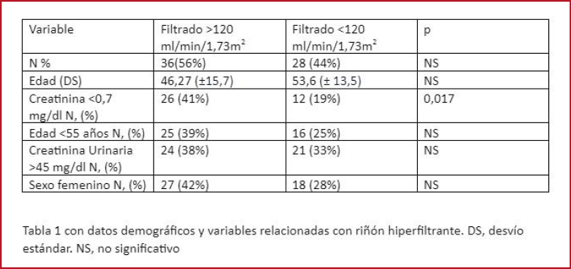
0449 SINDROME INTERMEDIO
SECUNDARIO A INTOXICACION POR ORGANOFOSFORADO
CL Huayta
Vasquez(2), P Martinez Mendez(1), P Zuleta Chambi(2), A Bonilla Romero(2), L
Kumar(2)
(1) Hospital Del Trauma Dr Fecerico Abete.
(2) Hospital Del Trauma Dr Federico Abete
Introducción: La Organización Mundial de la Salud estima
que cada año en el mundo ocurren 3 millones de casos de intoxicaciones por
órganos fosforados debido a su amplia disponibilidad, 1 millón por exposiciones
accidentales y 2 millones por intentos de suicidios, La intoxicación por
órganos fosforados generan compromiso neuromuscular por inhibición de la enzima
acetilcolinesterasa, llevando a la acumulación de acetilcolina en las sinapsis
colinérgicas, lo que provoca un exceso de actividad colinérgica a nivel del
sistema nervioso central, periférico y autónomo, presenta distintas etapas:
síndrome colinérgico, síndrome intermedio y neuropatía retardada, alrededor del
10-30% de los casos evoluciona con síndrome intermedio siendo poco frecuente en
adultos con 25.8%.
Introducción: Femenina de 51 años con antecedentes de
neuralgia del trigémino, intentos autolíticos previos, ingresa con cuadro de 24
horas de evolución por ingesta de organofosforados tipo rodenticida
(Cipermetrina 2%, Clorpirificos 8%) con fin autolítico, ingresa somnolienta con
síntomas muscarínicos (hipersecreción bronquial, sialorrea) y nicotínicos
(hipertensión, taquicardia, mioclonías) se administra carbón activado,
atropina, con evolución tórpida presenta deterioro del sensorio requiriendo
soporte ventilatoria, 1er dosaje de colinesterasa plasmática 181 UI/L, a las 96
horas evoluciona con síndrome intermedio presenta fasciculaciones, reflejos
osteotendinosos abolidos, debilidad muscular proximal de extremidades, sin
sostén cefálico, abundante sialorrea, el día 7 de internación inicia
tratamiento con pralidoxima con posterior mejoría del cuadro clínico, con
dosaje de colinesterasa eritrocitaria inicial de 710 que mejora a 3485 UI/L,
electromiograma evidenció signos de denervación proximal, con polineuropatía
requirió Traqueostomía percutánea a los 16 días por ARM, con posterior
decanulación derivada a centro de rehabilitación.
Discusión: Los temas de discusión síndrome intermedio,
neuropatía retardada y tratamiento dirigido.
Conclusión: Con tratamiento adecuado en la intoxicación
por órganos fosforados son pocos los casos que evolucionan a síndrome
intermedio y neuropatia retardada, se concluye que a pesar de haber iniciado
tratamiento con pralidoxima fuera de tiempo demostró resultados favorables en
la clínica del paciente.
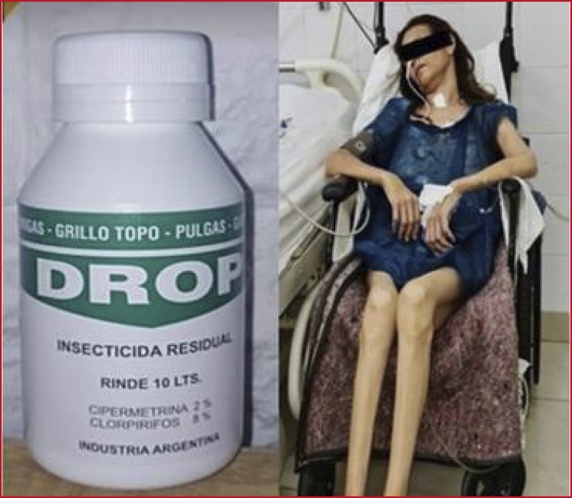
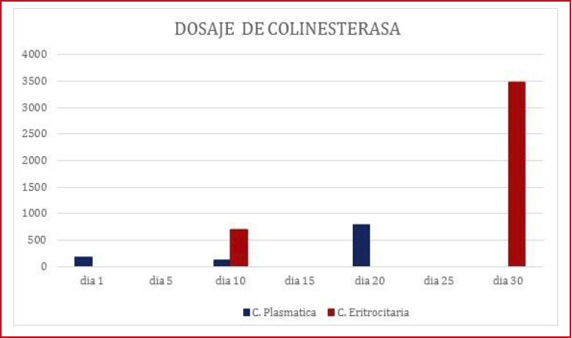
0450 INFARTO TALAMICO BILATERAL
POR OBTRUCCIÓN DE ARTERIA DE PERCHERÓN: REPORTE DE CASO
LF Mendez Arrieta(1)
(1) Hospital Del Cruce
Introducción: El infarto talámico paramediano bilateral,
asociado a trombosis de la arteria de Percheron es considerada una entidad
infrecuente. El complejo sistema de irrigación talámica asociado a la
variabilidad individual hace que las lesiones isquémicas puedan presentarse en
forma de lesiones bilaterales, tomando gran relevancia y teniendo como gold
standard la realización de resonancia magnética para su correcto diagnóstico.
Presentación de caso: Paciente femenina de 55 años con antecedentes
de Síndrome de rigidez del adulto en tratamiento con baclofeno, benzodiazepinas
y gammaglobulina endovenosa, diabetes mellitus tipo 2 insulino requiriente,
hipertensión arterial, fractura de cadera derecha.
Derivada desde otra institución, donde ingresó
con deterioro del sensorio que inició con visión borrosa, diplopía y coma. Allí
se realizó intubación orotraqueal con asistencia respiratoria mecánica y
tomografía de encéfalo simple donde no se describen lesiones.
Al ingreso a nuestra institución, se constata
coma, sin respuesta al llamado ni al estímulo doloroso, midriasis bilateral con
pupila derecha arreactiva, rigidez de hemicuerpo derecho ante estimulación y
movimientos de flexión-extensión de miembro inferior izquierdo.
En reevaluación de imagen tomográfica simple
de encéfalo en nuestra institución, se logra evidenciar imágenes hipodensas
focales bilaterales en ambos tálamos, que podrían corresponder a isquemia
compatibles con infarto talámico bilateral y rostral del mesencéfalo
anteriormente no evidenciadas. Por encontrarse fuera de ventana terapéutica
para trombolisis, se indica medicación de base, AAS, atorvastatina y
enoxaparina.
Se realiza posteriormente Resonancia
magnética, angioresonancia cerebral para confirmación diagnóstica y estudios
pertinentes sin poder determinar causas tromboembólicas. Único dato positivo
asociado la utilizacion de gammaglobulina.
Evolución posterior de la paciente con
sensorio alternante, crisis recurrentes de distonías por enfermedad de base,
weaning dificultoso con posterior traqueostomía y gastrostomizada con
requerimiento de nutrición enteral. Internada a la fecha esperando derivación a
tercer nivel de complejidad.
Discusión y conclusión: Presentación del caso de paciente con infarto
talámico bilateral, debido a la trombosis de una variante de la arteria
talámica paramediana (tipo 2B), que evoluciona con severas secuelas.
Esta variable anatómica debe ser considerada
dentro de los diagnósticos diferenciales ante infartos talámicos bilaterales, a
pesar de su baja incidencia.
A Baquerizo(2), P
Centeno(1), C Streitenberger(2), M Bianco(2), G Cervantes(2), C Serra(2), M
Ledesma(2), N Morvillo(2), Y Larrarte(2), M Sanchez Cunto(2), B Cardozo(2), J
Saranitte(2), J Farina(2), C Osuna(2)
(1) Bicentenaro. (2) Bicentenario
Introducción: Las Enterobacterias Productoras de
Carbapenemasas (EPC) han aumentado su prevalencia luego de la pandemia por
COVID-19 en las Unidades de Terapia intensiva (UTI), siendo responsables de un
importante número de las infecciones Asociadas al Cuidado de la Salud (IACS).
Se relacionan con mayores costos de internación por el aumento de la estadía
hospitalaria, y las terapias antimicrobianas de alto costo disponibles.
Objetivos: Comparar los costos de tratamiento en
aquellos pacientes que presentaron Infecciones Primarias de la Sangre IPS
(Bacteriemias Primarias [BP] y Asociadas a catéteres centrales IPS-CVC) en
nuestra UTI durante el 2022 ocasionados por EPC y Enterobacterias no
productoras de carbapenemasas (EnPC), junto con el índice de letalidad de
dichos eventos.
Materiales y métodos: Estudio retrospectivo de una cohorte de
pacientes hospitalizados en la UTI de un hospital público de tercer nivel
durante el año 2022 con BP e IPS-CVC producidas por EPC y EnPC. Se registró la
terapia empírica y dirigida de cada paciente, con sus respectivos costos
empleando valores de mayo del 2023. Además se emplearon métodos estadísticos
para otras variables como cultivos previos y letalidad.
Resultados: Analizamos 69 episodios de infecciones
asociadas a catéteres por enterobacterias, 36 EPC y 33 EnPC. Los pacientes con
EPC presentaron una tasa de letalidad asociada del 38% y presentaron costos de
tratamientos más altos ($15.852.926) con respecto a las EnPC ($1.887.154). A su
vez el 19,4% (7 de 36) de los pacientes con EPC recibió tratamiento con
Ceftazidima/Avibactam/Aztreonam, de los cuales 21,4% fallecieron con respecto
al total de EPC. En cuanto a colonizaciones previas al evento de IACS, el 58,3
% (21 de 36) presentaba algún registro de EPC.
Conclusiones: El impacto económico de las infecciones por
EPC es objeto de constante investigación por su elevado costo y tasa de
letalidad. La importancia de la vigilancia de portación de EPC y el aislamiento
oportuno de pacientes tiene alta eficacia como medida de prevención de IACS
logrando una mejora en la calidad y seguridad de la atención de los pacientes.
0453 Neumonía por Mycoplasma
pneumoniae complicada por Síndrome de aglutininas frías
A Bonilla Romero(2),
P Zuleta Chambi(1), CL Huayta Vasquez(2), P Martinez Mendez(2), L Kumar(2)
(1) Hospital Del Trauma Dr Fecerico Abete.
(2) Hospital Del Trauma Dr Federico Abete
Introducción: Paciente con Neumonía por Mycoplasma
pneumoniae intercurre con manifestaciones extrapulmonares, en ellas, con anemia
hemolítica asociada con aglutininas frías. El interés de este caso radica en el
propósito de aportar conocimiento a su identificación temprana y contribuir a
mejorar el abordaje en base a prioridades de evaluación y tratamiento
Presentación del caso: Masculino de 61 años con de hipertensión
arterial, triple bypass coronario, extabaquista, ingresa por fiebre tos y
dificultad respiratoria, con diagnóstico de Neumonía Adquirida en la Comunidad,
intercurre con Taquicardia Supra Ventricular Paroxistica con descompensación
hemodinámica, requiere cardioversión eléctrica y farmacológica, pasa a Terapia
Intensiva, posterior ventilación mecánica invasiva y shock, con complicación de
anemia hemolítica por crioaglutininas frías, que hace sospechar infección
neumónica por Mycoplasma pneumoniae, con prueba de coombs directa y fraccionada
positiva para C3D,títulos de crioaglutininas a 4°c fueron de 1:1.024,
anticuerpos contra Mycoplasma pneumoniae positivos,resultados negativos de
anticuerpos antinucleares, anticuerpos anticardiolipinas, anticoagulante lúpico
y factor reumatoide, proteinograma alfa-beta-gamma glucoproteínas, posterior
falla multiorgánica y deceso del paciente
Discusión: A partir de los hallazgos de laboratorio y la
clínica del paciente, se abordó el caso como un síndrome de aglutininas frías.
Que pertenece al grupo de anemias hemolíticas autoinmunes por anticuerpo fríos,
corresponden al 16-32%.
El término deriva de la capacidad que
presentan para producir hemaglutinación a 4°C, pero no a 37°C porque actúa como
gatillo para la activación del complemento (C3b y/o C4b), produciendo lisis
intravascular.
El fallecimiento precoz del paciente impide
toda valoración sobre la eficacia terapéutica del rituximab en este caso.
Conclusión: Se resalta la importancia de realizar un
adecuado abordaje de la anemia hemolítica, identificando el tipo de anticuerpo
involucrado en la hemólisis del eritrocito, tomando en cuenta que las muestras
de sangre recolectadas se coagularán después de la exposición a la temperatura
del ambiente, es vital mantener caliente el tubo durante la extracción y el
transporte al laboratorio para una mejor precisión de las pruebas.
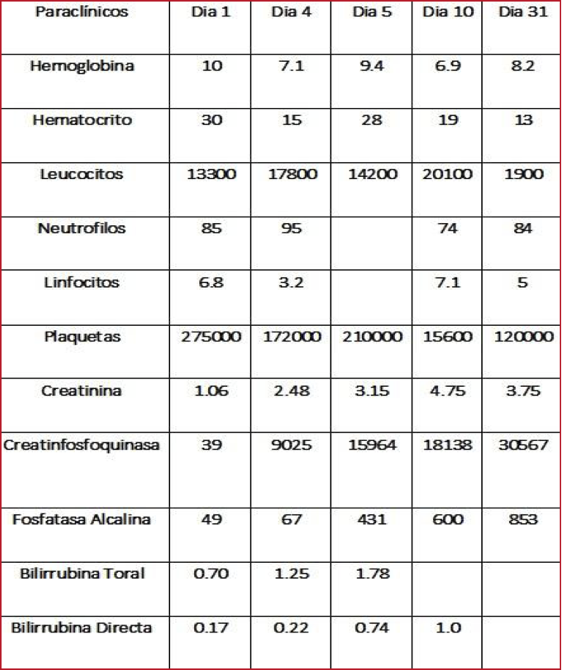

0455 MIOCARDITIS EN PACIENTE
CON MIOSITIS NECROTIZANTE INMUNOMEDIADA
DM Lino Andrade(1),
D Lino(1), E Moreira(1), R Vitello(1), V Iglesias(1), O Balderrama(1), P
Klein(1), J Sagardia(1), F Loaicono(1), MJ Gamba(1), A Benitez(1)
(1) Hospital Nacional Alejandro Posadas.
Introducción: El daño cardiaco se describe en las IIM por
primera vez en 1899. Su prevalencia está todavía por determinarse, pero se
considera que es una manifestación clínica mayor y una de las principales
causas de muerte. La expresión clínica del daño cardiaco es relativamente
infrecuente (3-6%); la miocarditis es la manifestación más común (40%).
Presentación del caso: Paciente femenina de 26 años de edad con
embarazo de 37,5 SG antecedentes de Miopatía necrotizante inmunomediada en
contexto de infección por COVID en 2021, cesárea segmentaria el 31/01, CPK 8000
(24/01), evoluciona con deterioro del sensorio e hipoglucemia el 01/02 por lo
que es ingresada a Unidad cerrada donde evoluciona con cuadro de shock
cardiogénico con ETT: FEY 35%, dilatación de 4 cavidades por lo que recibe
Inmunoglobulina 2gr/kg (5 días) y Pulsos de Corticoides, evoluciona sin mejoría
cardiológica seguida por FEY por lo que recibe 2 pulsos de levosimendán y 5
sesiones de plasmaféresis iniciadas el 17/02, con ETT del 27/02 con FEY 65%, VI
levemente dilatado. Por no recuperación de fuerza muscular recibe
ciclofosfamida a partir del 30/03 en plan de recibir 4 dosis.
Discusión: Debido a que el cuadro de insuficiencia
cardiaca se dio a las 24 hs post parto se manejó el diagnostico alternativo de
miocardiopatía periparto (PPCM), el cual se desestimó debido a la recuperación
de la función sistólica dentro del mes y la concordancia con la disminución de
la CK y la respuesta clínica favorable a la plasmaféresis, siendo que en la
PPCM se evidencia recuperación de la función sistólica después de los 4 meses
en promedio.
Conclusión: La miocarditis en las miopatías inflamatorias
es poco frecuente, en este caso no se puede afirmar con certeza esta asociación
debido a que el diagnostico se realiza con cardioresonancia con la cual no
contamos en nuestro hospital, se realizó estudio de anticuerpo anti-SRP el cual
fue negativo, pero la mejoría de la función sistólica evidenciada después de la
plasmaféresis y el descenso de enzimas nos acerca a pensar que su miocarditis
estuvo asociada a su enfermedad de base.
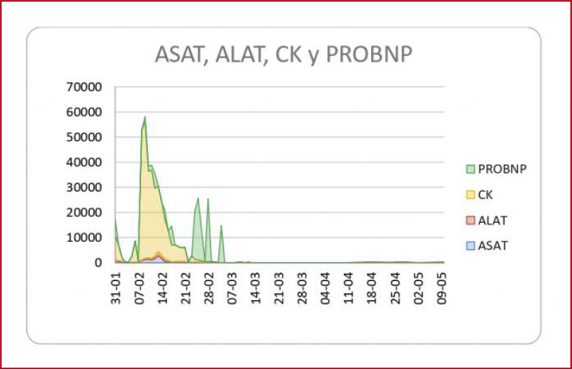
LG Duran(5),
Universidad Nacional Del Sur, LG Duran(1), Universidad Nacional Del Sur, M
Petasny(3), NI Zelaya De Leon(4), P Zorzano Osinalde(4), MG Montenegro
Fernandez(4), AV Millan(4), NA Grassi(4), M Cruz(4), M Otamendi(4), FE
Espinoza(4), AM Quispe Laima(5),
Universidad Nacional Del Sur
(1) Hospital Municipal De Agudos Dr. Leónidas
Lucero De Bahía Blanca Y Dcs. (2)
Universidad Nacional Del Sur. (3) Hospital Municipal De Agudos Dr.
Leónidas Lucero De Bahía Blanca. (4) Hospital Municipal De Agudos Dr. Leónidas
Lucero. (5) Hospital Municipal De Agudos Dr. Leónidas Lucero Y Dcs. (6) Universidad Nacional Del Sur
Introducción: Durante la pandemia de COVID-19, el recurso
humano en salud se enfrentó a una admisión masiva sin precedentes de pacientes
con distrés respiratorio agudo de etiología viral. El objetivo del estudio fue
comparar las características clínicas de la primera y segunda ola de la pandemia.
Metodología: Se realizó un estudio observacional analítico
de los pacientes con neumonía COVID-19 que ingresaron al Hospital Municipal de
Agudos Dr. Leónidas Lucero de Bahía Blanca. Se determinaron 2 periodos de
estudio, el grupo uno caracterizado por pacientes internados durante la primera
ola y el grupo 2, caracterizado por pacientes internados durante la segunda
ola. Se utilizó la prueba de Chi-cuadro para comparar las características
clínicas nominales y la prueba de Kruskal Wallis. Se realizó un análisis de
regresión logística para determinar el modelo que mejor se ajuste a los datos
observados. Se consideró como significativo un p>0.05 y se utilizó el SPSS
23.
Resultados: Se incluyeron 131 pacientes con COVID-19, la
mediana de la edad fue 62 años en la primera ola y 59 años en la segunda ola,
mientras que el sexo masculino fue más frecuente en ambos 76% (34/45) y 62%
(53/86). Se identificó que el 71% (32/45) presentaba obesidad en la primera ola
(valor P 0.02). Por otro lado, el porcentaje del uso de antibióticos,
oseltamivir e colchicina fue más elevado en la primera ola con un 100%, 30% y
15.6% (45/45, 14/45, 7/45) respectivamente. Al analizar la mortalidad se obtuvo
un 44.4% (20/45) y 65% (56/86) respectivamente. (Valor P 0.012). Se obtuvo un
peor deltaP para la segunda ola 17.12 vs 15.38.
Discusión/Conclusión: Los pacientes durante la segunda ola fueron
más jóvenes y predominó el sexo masculino, aunque sin diferencias
estadísticamente significativa. En cuanto al análisis de mortalidad se identificó
una diferencia estadísticamente significativa durante la segunda ola que se
condice con lo reportado en bibliografía nacional e internacional.
0457 ESTATUS EPILÉPTICO EN
PACIENTE CELÍACO: RELATO DE CASO
C Beroiza(1), V
Millan(1), J Haidar(1), E Baleani(1), K Miralles(1)
(1) Hospital Municipal De Bahía Blanca
Introducción: La enfermedad celíaca (EC) es una patología
inmunomediada y sistémica, caracterizada por atrofia vellositaria intestinal,
precipitada por la ingestión de gluten. Afecta al 1% de la población mundial.
Dentro de las afectaciones extraintestinales se encuentran las del sistema
nervioso central (SNC), habiéndose demostrado que el 22% de personas con EC
sufren de trastornos psiquiátricos o neurológicos. Además, se conoce un síndrome
que asocia EC, epilepsia y calcificaciones cerebrales.
Desarrollo: Paciente de 55 años, con antecedentes de
accidente cerebrovascular isquémico hace 1 año (secuela: paresia braquial
izquierda, amaurosis de ojo izquierdo), extabaquista, consumidor de marihuana,
que ingresó por presentar episodios de convulsiones tónico-clónica
generalizadas, sin recuperación ad intregrum. El último episodio cedió
parcialmente con diazepam en el prehospitalario, pero evolucionó con nueva
crisis comicial refractaria a tratamiento, por lo que se decide intubación
orotraqueal e inicio de sedoanalgesia continua. Se administró carga y
mantenimiento de fenitoína.
Se realiza tomografía de encéfalo: mostraba
hipodensidad a nivel parieto-occipital bilateral (secuela previa),
hiperdensidad (Cálcica) a nivel occipital bilateral.
Al ingreso a terapia intensiva repite
episodio convulsivo, por lo que se realiza carga de levetiracetam, y agrega
propofol, con lo que finalmente cede. Al examen físico, se observa paciente
adelgazado, sin otras particularidades. No se registran alteraciones
metabólicas en el laboratorio, HIV negativo. Electroencefalograma sin actividad
comicial. Ante sospecha de patología celíaca, se solicitan anticuerpos
antitransglutaminasa Inmunoglubulina A (IgA) e IgA total, ambos elevados, por
lo que se infiere que podría ser la causante de las calcificaciones observadas
en la tomografía. Inició dieta libre de gluten, observándose progresiva mejoría
clínica.
Tras 26 días de internación, en condiciones
de estabilidad neurológica y hemodinámica, se decide continuidad de tratamiento
en sala de clínica médica.
Discusión: En los últimos años, han aumentado los casos
de EC silente, con manifestaciones primariamente extraintestinales, siendo las
calcificaciones en SNC las más infrecuentes de ellas, y, a su vez, las mas
incapacitantes.
Conclusión: Si bien las calcificaciones en SNC son una
infrecuente manifestación de la enfermedad celíaca, el trabajo
interdisciplinario entre médicos y nutricionistas puede lograr mejorar el
pronóstico de la enfermedad y, en algunos casos, revertir el daño ya ocasionado.
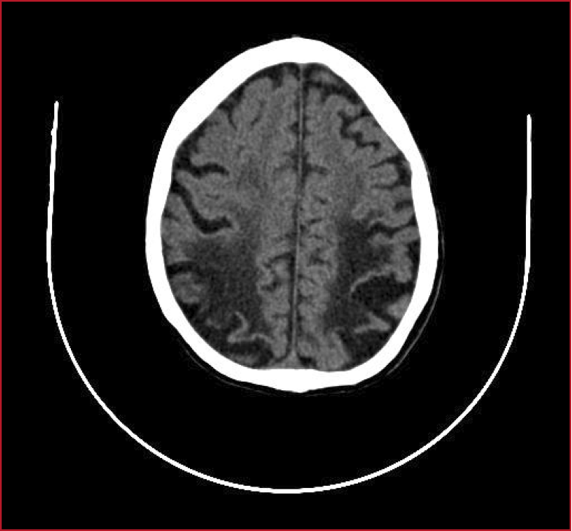
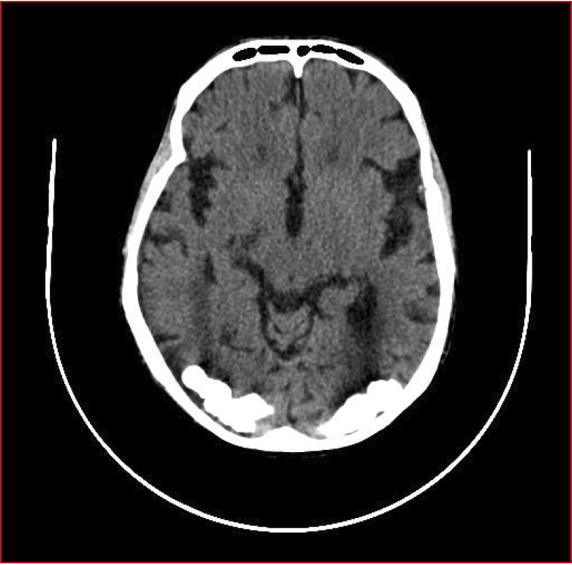
0458 SINDROME NEUROLEPTICO
MALIGNO SECUNDARIO A INTOXICACION POR CARBAMAZEPINA
P Matinez Mendez(2),
CL Huayta Vasquez(1), P Zuleta Chambi(2), A Bonilla Romero(2), L Kumar(2)
(1) Hospital Del Trauma Dr Fecerico Abete.
(2) Hospital Del Trauma Dr Federico Abete
Introducción: El Síndrome Neuroléptico Maligno (SNM) es un
trastorno poco frecuente en pacientes tratados con antipsicóticos, su
incidencia es alrededor 0.2-0.4% en mayor proporción en varones 2:1
caracterizado por un cuadro hipermetabolico, potencialmente letal de
hipertermia inducida por fármacos, resulta del bloqueo agudo del receptor
central de dopamina, reduce la inhibición de la estimulación de la seretonina y
contribuye a la hipertermia. La carbamazepina disminuye la somatostatina, el
AMP cíclico, la acumulación de ácido homovanílico inducida por probenecid en el
líquido cefalorraquídeo. Si bien las complicaciones son raras se deben
sospechar en cuadros muy prolongados y severos: falla renal secundaria a
rabdomiólisis, dificultad respiratoria y cuadro febril.
Presentación del caso: Masculino de 47 años, con antecedentes
diabetes mellitus tipo II, hipertensión arterial, accidente cerebro vascular
isquémico con secuela hemiparesia izquierda leve más disartria, intentos
autolíticos, ingresa por ingesta medicamentosa de bisoprolol 15mg, alprazolam
4mg, omeprazol 120mg y carbamazepinas, de tiempo indeterminado, ingresa
somnoliento, el dosaje para tóxicos reporta positivo para carbamazepina con
valor inicial 46,1 (rango: 4-12) se realizó lavado gástrico y carbón activado
por 48 hrs, evoluciona con deterioro del sensorio requiriendo soporte
ventilatorio, presenta síndrome neuroléptico malignos con criterios de mayores
de Levenson (febril persistente 40°, rigidez muscular) y criterios menores
(taquicardia, diaforesis, deterioro del estado de conciencia y leucocitosis)
descartándose infecciones oportunistas, con mejoría del cuadro clínico con
ultimo dosaje de carbamazepina de 4.7, siendo extubado a los 14 dias,
actualmente en centro de rehabilitacion.
Discusión: El Síndrome neuroléptico es más frecuente en
los pacientes con diagnóstico previo de esquizofrenia y trastornos afectivos
bipolares. Aunque los neurolépticos llamados de mínima potencia (haloperidol,
flufenazina) han sido los más frecuentemente asociados al SNM, otras drogas
como la levodopa, cocaína, carbamazepina, amexapina se han relacionado con la
aparición del síndrome neuroléptico maligno.
Conclusión: Se destaca la evolución rápida, con un
diagnóstico precoz y tratamiento clínico de esta entidad y disminuye la
morbimortalidad
![]()
0459 Ultrasonografía
Transesofágica: enfoque multisistémico del paciente crítico
M Isa(1)
(1) Clinica Regional Del Sud
Utilización de la sonda transesofágica para
realizar la evaluación multisistémica del paciente crítico.
El objetivo es optimizar la microcirculación
para mejorar la microcirculación, para no dañar el intersticio.
Para esto debemos obtener respuestas simples
a preguntas puntuales, para llegar de esa forma al diagnostico etiologico,
tomar la conducta terapeutica adecuada, con la ventaja poder evaluar en forma
dinamica la respuesta al tratamiento implementado al lado de la cama del
paciente.
Se encuentra nuestro paciente en shock?
Con la sonda en transgastrico profundo 40-50
cm de la arcada dentaria, en máxima anteversoflexion. Medimos VTI tracto de
salida de ventriculo izquierdo.
Determinamos el Gasto Cardiaco: Volumen
Sistólico x Frecuencia Cardiaca.
En caso de encontrarse en shock, ¿responderá
a la administración de fluidos? mejorará el volumen sistólico con fluidos?.
Realizamos test de elevación pasiva de miembros inferiores(> 13%) o Mini
desafío de fluidos (>10%), con la sonda en la misma posición.
Tolerará el paciente fluidos?, está
sobrecargado de fluidos? dañaremos el intersticio?
En este momento, con la sonda siempre a 40-50
cm de profundidad, a nivel de los músculos papilares, giramos en sentido
horario, nos posicionamos en hígado, visualizamos a la vena cava inferior, vena
porta y suprahepática, con doppler color y pulsado obtendremos datos para
establecer el score VExUS. el cual nos informa el estado de congestion venosa
sistemica.
Higado con vena cava inferior y vena
suprahepatica.
Luego tomando como punto de referencia a los
músculos papilares, giramos en sentido antihorario, pasando por el polo
inferior del bazo, introducimos 3-5 cm la sonda, y visualizamos al riñón
izquierdo, con doppler color y pulsado ubicamos venas arcuatas o interlobares,
de esta forma determinamos el flujo venoso, y completamos el score VExUS.
Riñón izquierdo.
Al finalizar el estudio y retirar la sonda,
giramos en sentido horario y antihorario,(a nivel de esofago bajo-medio-alto) y
escaneamos pulmón, definimos el tipo de patrón presente, (A - B, consolidación,
derrame o neumotórax).
Realizamos este procedimiento desde hace 3
años, es un procedimiento seguro, confiable, y hasta el momento sin
complicaciones.

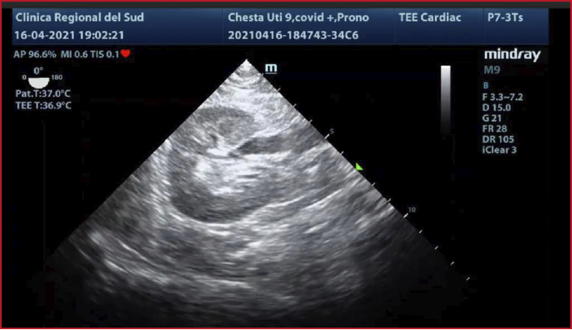
0460 Disfagia Severa Asociada
Sindrome de Distres Respiratorio por COVID 19
M Singh(1), E Cugat
Juarez(1), N Martinez(1)
(1) Hospital Del Carmen
Introducción: La disfagia es una patologia grave asociada a
covid, el 53,1% de las personas ingresadas por Síndrome de distres respiratorio
por SARS-COV2 padece disfagia, llegando a un 75% en personas mayores de 75
años. Su prevalencia aumenta considerablemente en aquellos pacientes que han
recibido intubación orotraqueal, frecuente en el 56% de los pacientes en los
primeros días posteriores la intubación.
Caso Clínico: Paciente sexo masculino 50 años, antecedente
de tabaquista severo (40 cigarros/dia), serología positiva para HIV en
tratamiento, EPOC reagudizado, vacunado para COVID-19 (2) con diagnóstico de
NAC por SARS-COV2 cursando SDRA severo PAFI de ingreso 68 con requerimiento de
Intubación orotraqueal, inicia tratamiento con corticoides. Intercurre con
Neumonía asociada ventilación por SAMS inicia tratamiento antibiótico dirigido.
Bajo seguimiento de kinesiología se inicia rehabilitación motora y respiratoria
temprana. Al 14 día se realiza traqueotomía programada, evoluciona con mejoría
analítica por lo que el día 23 se desvincula de ARM, continua con
oxigenoterapia. Evoluciona con Disfagia Severa con Blue test positivo. Continúa
con alimentación enteral. Se inician técnicas kinésicas con movimientos orales
y deglutorios, se trabaja musculatura intra y extra oral, se estimula reflejo
intra oral con resultados negativos para rehabilitación. Diagnóstico de
disfagia severa, al día 30 de internación se desvincula de oxigenoterapia
persistiendo patología deglutoria severa. Al día 90 se realiza decanulación
programada, se continúa con rehabilitación por 95 días posterior a internación.
Conclusión: La disfagia asociada a COVID-19 es patología
frecuente, en pacientes con requerimiento de intubación prolongada, la
fisiopatología probablemente puedan relacionarse con la alteración de la
función respiratoria pulmonar y la actividad lesiva neuronal viral directa. La
base del tratamiento se encuentra en las técnicas kinésicas adecuadas,
persistencia del tratamiento, rehabilitación oral continua, hasta la mejoria
del paciente.

N Pumari(1), N
Tedone(2), N Balderrama(3), S Juarez(3), O Balderrama(3), E Vela(3), I
Aranda(3), H Bongioani(3), J Sagardia(3), F Loiacono(3), A Saenz(3)
(1) Nacional Prof Alejandro Posadas. (2)
Nacional Alejandro Posadas. (3) Hospital Alejandro Posadas
Introducción: La encefalitis por anticuerpos anti-receptor
de NMDA afecta principalmente a personas jóvenes y suele requerir una alta
sospecha clínica para su diagnóstico. Su forma de presentación típica se
caracteriza por síntomas psiquiátricos, alteraciones del movimiento, crisis
epilépticas y disautonomía. Con una incidencia aproximadamente 2-3 casos por
millón es más prevalente en mujeres jóvenes.
Caso clínico: Femenina de 28 años sin antecedentes
patologicos quien consulta por cuadro clínico de episodio de convulsión
asociado a psicosis de inicio sub-agudo, trastornos conductuales con TAC de
encéfalo y Puncion Lumbar sin alteración. Valorada por servicio de Psiquiatria
tratado con antipsicóticos sin mejoria clinica evolucionando con fiebre,
rigidez y distonias musculares. Ante la sospecha de síndrome neuroléptico
maligno tratado con benzodiacepinas + dantrolene sin mejoría. Evoluciona con
crisis epilépticas focales (bucolinguales), mutismo y disautonomias y por
deterioro del sensorio se decide IOT/AVM. Revalorada por neurología ante alta
sospecha de encefalitis autoinmune se solicita anticuerpos anti-receptor NMDA
en suero y LCR. RMN de encéfalo sin particularidad, EEG con trazado con
lentificacion y puntas en región temporo-frontal. Se decide inicio de 5 pulsos
de metilprednisolona + 7 sesiones de plasmaferesis, con mejoría de cuadro.
Culminando el tratamiento se recibe informe positivo de anticuerpos anti NMDAR
en LCR y suero con lo cual se confirma el diagnostico.
Discusion: Es un síndrome autoinmune que puede ser
reconocido y tratado adecuadamente. Representa un diagnostico de importancia
clínica al ser una condición relativamente reversible y tratable con un
abordaje oportuno y temprano. Si bien existe un examen de laboratorio con alta
sensibilidad y especificidad, la disponibilidad del mismo aun es limitada. La
espera de la confirmación de las pruebas no debería demorar el inicio del
tratamiento inmunosupresor ya que de esto depende la recuperación sin secuelas.
Conclusiones: El diagnostico actualmente sigue siendo un
reto debido a la variabilidad clínica de presentación, el patrón temporal
subagudo y la baja tasa de sospecha clínica al ingreso; siendo muchos de los
pacientes internados en centros de salud mental, con diagnósticos errados de
enfermedades psiquiátricas primarias. Por lo que es importante conocer acerca
de esta enfermedad, para realizar un tratamiento temprano ya que esto influirá
en el pronóstico.
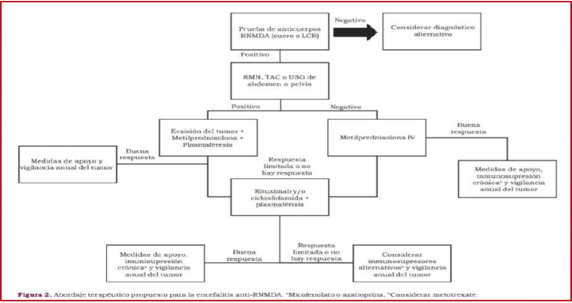

N Pumari(1), L
Argueyes(2), J Lapadula(3), N Balderrama(3), W Paredes(3), F Acosta(3), P
Klein(3)
(1) Nacional Prof Alejandro Posadas. (2)
Nacional Alejandro Posadas. (3) Hospital Alejandro Posadas
Introducción: La enfermedad trombo embolica es una
condición frecuente, con una alta morbi- mortalidad en especial si se complica
con un Tromboembolismo Pulmonar (TEP) con colapso hemodinámico y parada
cardiaca.
La presencia de un trombo en las cavidades
derechas o la vena cava es conocida en la literatura como un trombo en
tránsito, el cual en la mayoría de los casos es un hallazgo incidental, que
trae aparejado una alta mortalidad.
Caso clínico: Paciente de 40 años de edad con antecedentes
de Lupus Eritematoso Sistemico (LES) y Sindrome Antifosfolipidico (SAF).
Cuadro de 5 días de evolución de disnea,
astenia, adinamia con TAC de tórax que evidencia imágenes consolidativas
bilaterales con broncograma aéreo internada con diagnostico de Neumonia Grave.
Progresa el cuadro con insuficiencia
respiratoria ameritando asistencia ventilatoria mecanica.
Ecocardiograma transtorácico (ETT):
insuficiencia mitral y aorta severa (secundaria prolapso de la valva no
coronariana) confirmado por ecocardiograma trans esofágico (ETE) con FEY del
43% con una vena cava inferior (VCI) dilatada.
A los cuatro (4) días de estancia en UTI, se
realiza ETT donde se observa trombo cabalgando en la VCI con alto riesgo
emboligeno, la cual abarca desde el origen de la vena renal izquierda hasta la
desembocadura de la VCI en la aurícula derecha de aproximadamente 10 cm de
extensión.
Ante paciente con reserva cardiaca reducida
se decide realizar terapia fibrinolitica (rtPA) alteplasa, con desaparición de
imagen móvil, coincidiendo con la culminación de la infusion de dicho fármaco
sin complicaciones. Se realiza ETT control donde se confirma eficacia
terapéutica quedando con tratamiento anticoagulante con HBPM (Enoxaparina).
Discusión: Desde el punto de vista ecocardiográfico
pueden distinguirse dos tipos fundamentales de trombos en la aurícula derecha:
aquellos con morfología de serpiente o gusano, muy móviles y los no móviles,
más inespecíficos, semejantes a los observados en la aurícula izquierda. Esta
distinción es importante, ya que conlleva aspectos que sugieren su diferente
etiología, su curso evolutivo, pronóstico y probablemente condicionan su
tratamiento.
Conclusiones: La descripción de nuestro caso anima al
empleo de trombolíticos en el contexto de trombo en tránsito en aurícula
derecha detectado ecocardiográficamente para evitar complicaciones como (TEP).

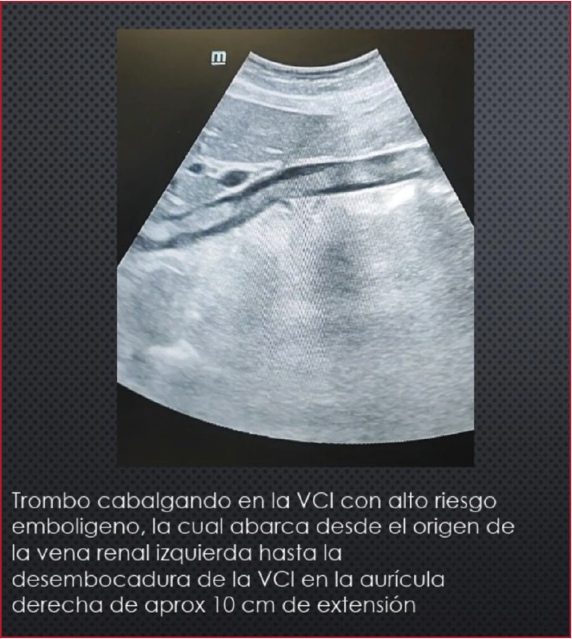
SL Fernández(1), S
Bottaia(1), V Romero(1), D Murillo(1), L Ortiz(1), L Vargas(1), S Rios(1), R
Ronchi(1), V Arceau(1), J Borgeth(1), M Ruiz(1), M Villacorta(1), A Camio(1), I
Herrera(1), F Valderrama(1), J Vilca(1), C Loudet(1)
(1) San Martín De La Plata
Introducción: Los pacientes críticos requieren con
frecuencias accesos venosos centrales (AVC) y dado el riesgo de complicaciones
mecánicas e infecciosas graves cuidados de vigilancia. En nuestra UCI bajo un
programa de mejora se implementó el retiro precoz de AVC, y reemplazo por
accesos venosos periféricos (AVP) y uso de vía enteral para hidratación,
medicación y nutrición. Asimismo se re-implementaron listados de verificación
(LV) para control de AVC y AVP. El objetivo del presente trabajo es reportar los
errores más frecuentes encontrados en los LV de AVC y AVP.
Material y métodos: Serie de casos prospectiva. Se analizaron 90
AVC y 104 AVP entre febrero-abril 2023. Los LV de los AVC incluyeron 12
variables de cuidado diario en relación al sitio de inserción, lúmenes del
catéter y guías/conexiones; los de AVP 5 variables en relación a estado de
piel, fijación; guías, rótulos. Se registraron localizaciones de los accesos.
Se realizó análisis de las fallas identificadas en el cuidado en ambos accesos
venosos como n (%) con programa Excel.
Resultados: Se analizaron 90 AVC y 104 AVP. Los sitios de
inserción de AVC fueron: yugular 47%, femoral 43% y subclavio 9%. Sólo 13% se
encontraron sin ninguna falla de verificación. Se identificaron 220 fallas en
total distribuidas en: sitio de inserción 44%, lúmenes 7%, guías y conexiones
49%. Se obtuvo una relación de 2.5 fallas por catéter venoso central. Los
principales problemas fueron la falla de rótulos de fecha de curación, del
inicio de uso de guía de infusión, y el estado del Tegaderm o apósito que cubre
a la AVC. En la Tabla 1 se detallan todas las variables verificadas.Los sitios
de inserción de AVP fueron: miembro superior 90%, miembros inferiores 10%. Se
identificaron 95 fallas. En la Tabla 2 se detallan las fallas según las
variables referidas, siendo la más importante la falta de rotulado de fecha de
colocación del AVP.
Conclusiones: Los LV de cuidados diarios de AVC y AVP
resultaron un sistema de control y registro útil para la identificación de
fallas en los cuidados. Considerar todas estas variables nos permitirá
vincularlas a complicaciones infecciosas/mecánicas e iniciar distintos ciclos
de mejora.
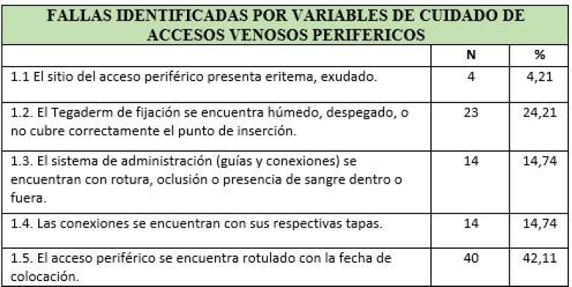
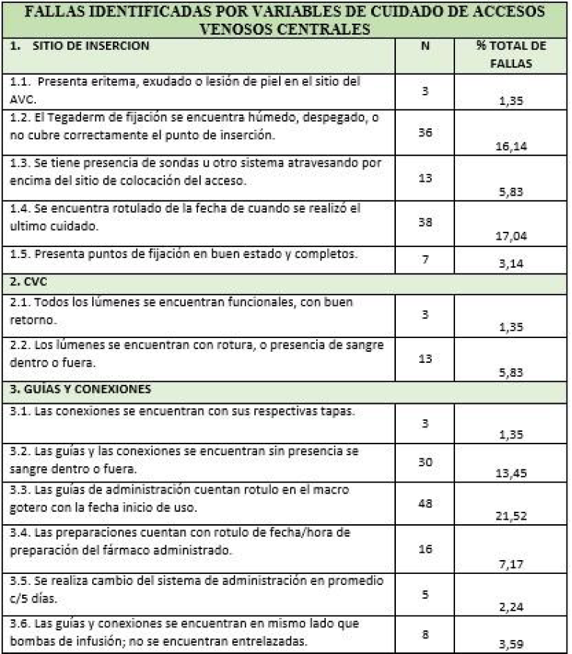
S Rodriguez
Calix(1), JC Pendino(1), JI Ibarzabal(1), F Fiorilli(1), WD Sacchi(1), LR Betttini(1),
V Torres(1)
(1) Provincial Centenario
La presión sistémica media (PSM) es un
determinante del retorno venoso con desconocido valor en pacientes críticos. Se
realizó un estudio prospectivo en 55 pacientes que ingresaron por shock,
postoperatorio y otros diagnósticos monitorizados con catéter arterial radial y
en posición supina.
Objetivos: Identificar los determinantes clínicos de la
PSM medida a los 55” (PSM 55”), describir una técnica de medición y evaluar si
existe diferencia en la medición de la PSM a los 35” y 55”.
Resultados: Se registraron 55 pacientes (137 mediciones
de PSM) de 267 internados entre enero y mayo de 2023. Los valores promedio de
PSM 55” (mmHg) de cada motivo de ingreso fueron: shock 23.8, post operatorio
23.2, otros 27.3 (p=0,63). El APACHE fue de 15.3 +/- 8.7. Los valores promedios
basales de PSM 35” y 55” presentaron correlación de 0.98 (p < 0.001), al
igual que los valores de PSM en las mediciones repetidas (Correlación= 0,96; p
< 0.001). La variable PSM 55” presentó distribución anormal. Se aplicó test
estadístico para normalización y se obtuvo la variable modificada PSM 55”*
(p=0,065). Se consideraron variables relacionadas significativas con valores α ≤ 0.20. Las variables determinantes del
valor de PSM 55”* fueron: presión diastólica (PAD) (p=0.026) y presión venosa
central (PVC) (p=0.003).
Conclusiones: La técnica resultó reproducible. Los valores
de PSM35” y PSM55” se correlacionaron entre los diferentes tiempos de medición
(p<0.001). Los valores promedio de PSM en los grupos categorizados como
APACHE ≥ 15, PVC ≥ 5 mmHg, Noradrenalina ≥ a 0.3 gammas y Protocolo Vexus
positivo presentaron tendencia de valores más altos cuando dichas variables
resultaron mayores sin significancia estadística. PVC y PAD resultaron
determinantes de la PSM 55. La primera podría reflejar parcialmente el estado
de la volemia y la PAD puede reflejar el tono simpático o efecto de
vasoconstrictores. La dinámica de la PSM es compleja y multivariable.
Representa un estudio de cohorte reducido, unicéntrico y con motivos de
internación distintos. Se necesitan mayores estudios para analizar
determinantes de la PSM.
0466 MIOCARDIOPATÍA POR ESTRÉS
EN VARÓN JOVEN SECUNDARIO A TRAUMA ENCEFALOCRANEANO
CA Ehlich
Israilev(1), MDLA Moreno(1), HM Paz(1), ME De Haro(1), PS Lazarte(1)
(1) Angel Cruz Padilla
Introducción: El síndrome de Takotsubo se presenta en la
mayoría de los casos en mujeres perimenopáusicas, aunque se destaca en un
reciente estudio internacional multicéntrico que en los hombres tiene mayor
morbimortalidad.
Presentación del caso: Paciente de 22 años con antecedentes de
consumo de drogas ilícitas, ingresa cursando TEC leve potencialmente grave
Score Marshall II / LOE en TC Encéfalo (Hematoma subdural fronto-temporal
derecho y HSA postraumática). Evoluciona con deterioro del sensorio, anisocoria
derecha y control imagenológico con aumento de HSD y desviación de línea media
por lo que se realiza evacuación más craniectomía descompresiva. Se deriva a
UCI en postoperatorio inmediato con inestabilidad hemodinámica por lo que se
instaura reanimación guiada por metas asociadas a medidas de neuroprotección.
Progresa a shock refractario (requerimiento de asociación de vasopresores en
altas dosis y escasa respuesta a expansión plasmática) por lo que se coloca
monitoreo hemodinámico mínimamente invasivo (EV1000 con sensores VolumeView /
Presep) constatando patrón de shock mixto cardiogénico y vasopléjico. Se
objetiva en ETT deterioro severo de la función sistólica con bajo gasto
asociado a hiperquinesia de segmentos basales y aquinesia apical, hallazgos
compatibles con miocardiopatía por stress debido a neurocardiodisfunción; por
lo que se inicia tratamiento inotrópico con discreta mejoría inicial pero
posterior disminución de vasopresores los días subsiguientes. Control ecocardiográfico
ocho días post ingreso con recuperación de función sistólica, por lo que
suspende drogas inotrópicas requiriendo bajas dosis de vasopresores por lo que
se retira monitoreo invasivo. Intercurrencias evolutivas: diabetes insípida,
fiebre persistente de origen central, crisis disautonómicas; resultando en daño
neuronal extenso incapacitante a su egreso de cuidados críticos (mejor GCS=7/15
con necesidad de traqueostomía y gastrostomía).
Discusión: La miocardiopatía por stress es una
disfunción apical transitoria con descripción en la literatura por primera vez
en el decenio de 1990. Es infrecuente pero potencialmente mortal en pacientes
jóvenes post injuria física o psíquica súbita e intensa, especialmente
orgánica.
Conclusión: En los reportes bibliográficos de Takotsubo
Secundario aparecen causas neuroquirúrgicas en contexto de eventos
cerebrovasculares y trauma raquimedular, por lo cuál debe ser considerado en
los pacientes críticos de un hospital de elevada complejidad, en especial
referentes de neurointensivismo y neurotrauma.
M Singh(1), A
Balbuena(1), S Gramajo(1), ML DILASCIO(1)
(1) Hospital Del Carmen
Introducción: La interrupción voluntaria del embarazo es el
derecho a decidir y acceder a la interrupción del embarazo hasta la semana
catorce inclusive, después de ese plazo. Para acceder es necesario la sola
expresión de voluntad y la firma del consentimiento informado donde se
manifiesta haber decidido en forma independiente, conociendo todas las
posibilidades y riesgos, interrumpir el embarazo. No todas las provincias
tienen la posibilidad de facilitar el acceso a IVE.
Objetivos: Determinar la incidencia de ingreso a terapia
intensiva en pacientes que solicitaron IVE en el Hospital del Carmen, en San
Jose de Metan en los periodos de abril del 2021 a mayo 2023.
Materiales y Metodos: Estudio cuantitativo descriptivo de corte
transversal. Se revisaron 186 historias clínicas, se evaluó la necesidad de
internación en terapia intensiva, y la edad gestacional según ecografía.
Resultados: se atendieron un total de (n=186), con edades entre 14 y 44 años,
media de edad de 26,93 años. La edad mas frecuente de solicitud de IVe fue
rango entre 21-30 años con 57.01%. La causa mas frecuente de la solicitud fue
la económica en 47%. La media de edad gestacional fue 7.88 semanas. La
mortalidad de los pacientes con IVE intrahospitalaria fue del 0% así como la
internación en terapia intensiva fue del 0% (p 0.00001).
Conclusión: La interrupción del embarazo es un
procedimiento seguro que cuando se realiza de forma intrahospitalaria y
asociada a controles no implica mayores complicaciones.
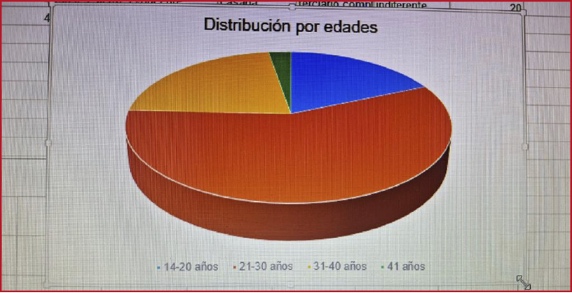
0468 SINDROME DE PERCHERON -
INFARTO TALAMICO BILATERAL SINCRONICO
P Zuleta Chambi(2),
A Bonilla Romero(1), CL Huayta Vasquez(2), P Martinez Mendez(2), L Kumar(2), E
Quispe(3)
(1) Hospital Del Trauma Dr Fecerico Abete.
(2) Hospital Del Trauma Dr Federico Abete. (3) Tapia
Introducción: El síndrome de Percheron o infarto talámico
bilateral sincrónico se considera una entidad infrecuente, representando sólo
el 0.6% de los primeros episodios de accidente cerebrovascular. Los trastornos
del nivel de conciencia, oculomotores y cognitivo-conductuales constituyen la
tríada de presentación típica.
Presentación del caso: Paciente masculino de 69 años, antecedentes
de hipertensión arterial, tabaquista severo, prostatectomia por cáncer de
prostáta, presenta clínica de 48 hrs caracterizado por desorientación y
alteración visual que evoluciona a las 24 hrs con mayor deterioro neurológico,
anisocoria, midriasis derecha miosis izquierda, presenta a su ingreso vómitos y
no protección de vía aérea, evolución torpida Glasgow 3/15, requiere de asistencia
ventilatoria invasiva , se realizan imágenes, TC de encéfalo: imagen hipodensas
en ambos núcleos talamicos que generan signos de edema, TC de tórax: leve
consolidación asociado a broncograma aéreo posible broncoaspiracion,
intercurrio con hipertensión arterial, requiriendo de drogas titulables,
evoluciona con pupilas intermedias, reversión de anisocoria, se realiza
resonancia magnética de encefalo RMN: imagen en T2 y FLAIR imagen hiperdensa
talamica bilateral, Doppler de vasos de cuello: con flujos y velocidades
conservadas, descartando causa cardioembolica con ECG ritmo sinusal, con buena
evolución al tratamiento desde lo neurológico Glasgow 13/15 siendo extubado con
cambio de interfaz, presento secuela de afasia de expresión, sin foco motor.
Discusión: Los criterios para su diagnóstico son
fundamentalmente imagenológicos y se documentan en la RMN de encéfalo,
evidenciándose restricción de la difusión en ambos tálamos con o sin afectación
mesencefálica
Conclusión: Las manifestaciones del síndrome de Percherón
son variadas, la triada clásica consiste en parálisis de la mirada,
alteraciones de la memoria y coma. La etiología más común es cardioembólica. La
presentación poscinecoronariografia es rara y hay pocos casos descritos en la
literatura. La Resonancia magnetica es fundamental para caracterizar el cuadro.
Ello explica la dificultad diagnóstica y la probable infraestimación de su
frecuencia.


AY Brañez Toro(1), J
Gutierrez(1), AL Luzzi(1), J Lescano(1)
(1) Sanatorio Mendez.
Introducción: La Vasculitis de Células Gigantes, es un
trastorno inflamatorio crónico de vasos de mediano y grande calibre. Su
incidencia aumenta a partir de 50 años, más en mujeres y raza blanca. La
inflamación arterial provoca hiperplasia intimal que conlleva estenosis y
oclusión vascular, la incidencia de ictus por vasculitis de CG es de 1/ 100.000
habs. Lo que representa un diagnóstico infrecuente entre los infartos de
etiología inhabitual. Para el diagnóstico de la arteritis de CG es necesario la
combinación de datos clínicos y estudios complementarios, como ecografía
Doppler y la resonancia magnética, así como la biopsia de arteria. El
tratamiento inicial son corticoides a dosis altas. En este reporte de caso
describimos ictus por vasculitis de CG y revisamos las manifestaciones
clínicas, los criterios diagnósticos y tratamiento.
Caso clínico: Paciente femenina 52 años con antecedentes de
B14, cardiopatía. Presenta visión borrosa, hemiplejia izquierda 36 horas de
evolución. Ingresa a GE con deterioro del sensorio Glasgow 7/15 requiere AVM.
Se realiza RM DWI positiva y caída en ADC cápsula interna y frontoparietal
derecho. Examen físico, hemiplejia izquierda FBC derecho.
Ingresa a UCI con diagnóstico ACV isquémico
fuera de ventana. Pesquisa, Laboratorio relevante VSG aumentado. Evoluciona en
48 horas con convulsión, se realiza Tomografía que evidencia microsangrado
temporal, EEG sin actividad epiléptica, AngioResonancia informa
engrosamiento-refuerzo de pared vascular sugestivo de vasculitis.
En decisión conjunta con Reumatología se
indica Deltisona 1 mg/kg/día.
Evolucionó con mejoría clínica, se decide su
pase a sala de Rehabilitación.
Discusión: El ACV por Vasculitis de CG es infrecuente.
Su patogenia no se conoce por completo, involucran
respuesta innatas y adaptativas, infiltración vascular y lesión de fibras
elásticas en capa muscular arterial. Generando remodelación, hiperplasia
íntimal y oclusión vascular.
El Diagnóstico es combinación de datos
clínicos; laboratorio parámetros inflamatorios elevados (PCR-VSG), Ecodoppler,
Angioresonancia, PET-CT; Biopsia arterial. El tratamiento está recomendado por
American College of Rheumatology con corticoides dosis altas. En pacientes con
mayor riesgo de efectos adversos a glucocorticoides, se sugiere agregar
tocilizumab. El Metotrexato se puede usar como alternativo para pacientes que
no pueden usar tocilizumab.
S Caceres(1), L
Gonzalez(2), MDLM Nano(2), E Velasquez Lopez(2), ME Ibarra(2), C Vargas(2), L
Doldan(2), J Videla(2), N Chacon(2), Y Lamberto(2), C Dominguez(2), R Gregori
Sabelli(2), P Saul(2), E Cunto(2)
(1) Muñiz. (2) Hospital Muñiz
Introducción: La trombosis séptica del seno cavernoso
(TSSC) es una complicación muy rara de las infecciones faciales comunes, sobre
todo por forúnculos nasales (50%), sinusitis esfenoidal o etmoidal (30%) e
infecciones dentales (10%). Los patógenos más habituales son Staphylococcus
aureus (70%), seguido por especies de Streptococcus. El diagnóstico se confirma
mediante tomografía axial computada (TAC) o resonancia nuclear magnética y
cultivos. El tratamiento consiste en antibióticos endovenosos y
anticoagulación.
Presentación del caso: Hombre de 22 años que consulta por fiebre,
cefalea holocraneana 10/10, disminución de la audición de oído derecho,
vómitos, diplopía y proptosis ocular de 48 horas de evolución. Antecedente
reciente: forunculosis en mejilla derecha. Ingresa a cuidados intensivos con
diagnostico reciente de HIV, deterioro del sensorio (Glasgow 9/15), celulitis
en región malar derecha que compromete ambas orbita. Se realizó análisis
clínicos (tabla Nº1). Se aisla en hemocultivos 2/2 y líquido cefalorraquídeo
(LCR) Staphyloccus aureus metilicilino resistente. Requiere ventilación
mecánica (VM) desde su ingreso.
Se realizó doppler de vasos de cuello y
angioTAC de cerebro y macizo facial (Fig Nº1): trombosis suboclusiva del seno
cavernoso izquierdo, senos sigmoideos y segmento adyacente de la vena yugular
derecha e izquierdos con trombosis oclusiva total. Distensión de las venas
oftálmicas en ambas órbitas secundaria a aumento de la presión
venosa.Tratamiento: meropenem, vancomicina, rifampicina y enoxaparina. Continua
en estado crítico al 8° día de internación.
Discusión: La TSSC describe un proceso tromboflebítico
de venas intracraneales de etiología infecciosa. Los nervios craneales III, IV,
VI y ramas del V, discurren adyacentes al seno cavernoso y se afectan a menudo
en la trombosis del seno cavernoso. Puede presentar complicaciones como
meningoencefalitis, absceso cerebral, accidente cerebrovascular, ceguera e
insuficiencia hipofisaria. En el caso se descartó etiología micótica
Conclusión: La TSSC tiene elevada mortalidad y de difícil
abordaje terapéutico. El seno cavernoso es el que con mayor frecuencia se
infecta y se trombosa. La importancia de este caso radica en alertar sobre esta
enfermedad poco frecuente dado que se necesitan métodos de mayor complejidad
para su diagnóstico y tratamiento.

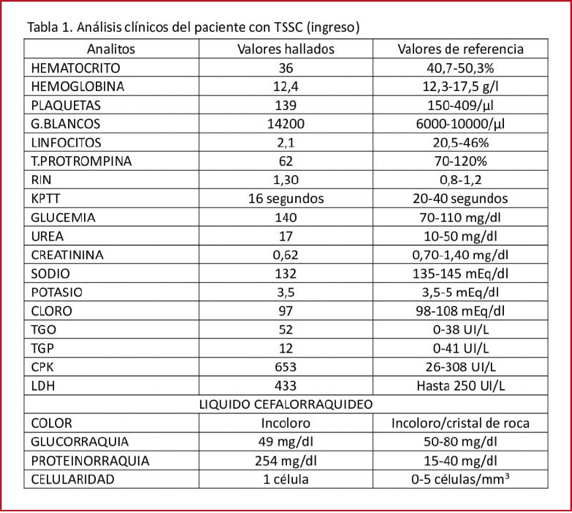
0471 Aspergilosis Cutanea secundaria en paciente pediátrico
inmunocompetente reporte de un caso
S Abalos(2), D
Pantoja(1), R Burgos Pratx(1), C Nieva(1), F Martinez(2)
(1) Hospital Materno Infantil Dr. Hector
Quintana. (2) Hospital Materno Infantil Dr Hector Quintana
Introducción: La
aspergilosis es una enfermedad infecciosa producida por hongos del género
Aspergillus. Las especies que comúnmente producen enfermedad son A. fumigatus,
A. flavus. Se desarrollan en el suelo, el agua y los vegetales en
descomposición. Pueden colonizar las vías respiratorias, tracto
gastrointestinal y conducto auditivo en personas sanas. Las formas cutáneas de
aspergilosis primaria o secundaria son infrecuentes y se presentan por lo
general en individuos inmunodeprimidos de cualquier edad. En los niños, las
patologías asociadas son las leucemias y los linfomas.
Caso clínico: Paciente de 1
año de edad con enfermedad de Prader Willi, se interna en clínica médica por
enfermedad de 5 días con fiebre y diarrea, al tercer dia de internación
presenta PCR con RCP de 20 min. Ingresa a UCIP grave, en shock séptico, FOM,
con disfunción cardiovascular severa requiriendo levosimendan con FA de 15,
SDRA con necesidad de VAFO y ventilación con PEEP alta, CID con lesiones de
purpura fulminans en región fronto parietal, zona anterior del cuello, parte
posterior de torax y en miembros inferiores. Evolución tórpida con fiebre
persistente, cumpliendo múltiples esquemas antibióticos sin recate de gérmenes,
Corticoides prolongado, persistencia de cuadro respiratorio requiriendo TQT por
ventilación invasiva prolongada. Las lesiones purpuricas evolucionaron a
ulceras profundas con bordes violáceo y centro necrótico. Requiriendo
desbridamiento quirúrgico, biopsia con cultivo positivo para Aspergilus, se
inicia tratamiento combinado con Anfotericina B, Boriconazol, TAC pulmonar
infiltrado algodonoso bilateral. Fondo de ojo normal. Galactomanano negativo.
Buena evolución clínica, se realiza destete respiratorio, las lesiones cutáneas
mejoran progresivamente con tratamiento médico quirúrgico local.
Discusión: La aspergilosis cutánea puede ser primaria o
secundaria. La primaria ocurre por inoculación directa en la piel, asociada a
lesión local (inserción de catéteres intravenosos contaminados, quemaduras,
heridas quirúrgicas o piel macerada bajo apósitos), la forma secundaria se
produce por diseminación hematógena de la piel desde un foco a distancia,
generalmente pulmonar. En pediatría es más frecuente en inmunosuprimidos,
aunque puede presentarse en inmunocompetentes, En este caso se destaca la
corticoterapia prolongada.
Conclusión: Las lesiones cutáneas intrahospitalarias de
evolución tórpida pueden deberse a infecciones por Aspergilus en condiciones
que puedan comprometer la inmunidad
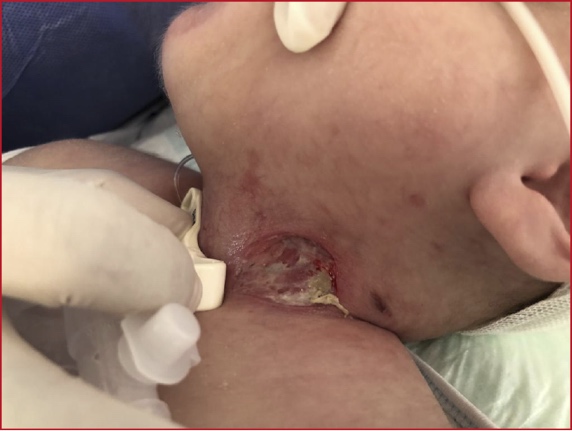
0472 Sindrome Hemofagocitico
secundario en pacientes pediátricos. Reporte de casos
S Abalos(1)
(1) Hospital Materno Infantil Dr Hector
Quintana
Introducción: El síndrome
hemofagocítico o linfohistiocitosis hemofagocítica (LHH) es inducido por la
activación aberrante y prolongada de macrófagos o células T citotóxicas, es un
síndrome derivados de un estado de inflamación severo. Los principales
criterios diagnósticos son: fiebre, esplenomegalia, citopenias,
hipertrigliceridemia y/ o hipofibrinogenemia, ferritina aumentada, presencia de
fenómenos de hemofagocitosis en médula ósea u otros tejidos. Puede clasificarse
en LHH primaria o familiar (aparición en la primera infancia) y LHH secundaria,
que puede aparecer en el curso de enfermedades infecciosas, virus de Epstein
Barr (VEB) como agente más frecuente, neoplasias y autoinmunidad. La incidencia
es desconocida, y la supervivencia depende del diagnóstico en la primera semana
de evolución y del inicio precoz del tratamiento. El tratamiento debe frenar la
respuesta inmunológica descontrolada.
Análisis Casos: Se analizaron 5 pacientes desde diciembre de
2021 a Diciembre 2022 de 3 años a 12 años de edad internados en UCIP hospital Quintana,
4 mujeres, 1 varón. 3 pacientes con antecedentes de trastorno General del
Desarrollo, todos eutróficos, vacunas completas incluyendo SARSCOV-2. Todos
ingresaron grave a UCIP con shock séptico FOM, foco respiratorio en 4 niños,
Fallo hepático en 1. En la evolución cumplieron criterios para Sindrome
Hemofagocitico: Fiebre 100%, Ferritina (> 500 ng/mL) aumentada 100%,
citopenia con compromiso de dos series todos los pacientes,
Hipertrigliceridemia (> 265 mg/dL) 80%, Hipofibrinogenemia 60%, Esplenomegalia
30% hemofagositos en Medula ósea todos los pacientes, En 3 niños la LHH fue
secundaria a infecciones: VEB, SARS COV 2, Pneumococo, 1 niña secundario a
Lupus debut, no se pudo determinar etiologia de Neumonía en 1 paciente.
Mortalidad en 3 pacientes, dos por disfunción ventricular y arritmia. 1 por
SDRA con Neumotorax. Todos los pacientes recibieron tratamiento específico,
Gammaglobulina y Dexametasona, 1 paciente recibió además Etoposido. Se realizó
tratamiento soporte y de las causas Los sobrevivientes en seguimiento con
Hematología.
Discusión: Coincidiendo con la literatura, los casos de
LLH reportado fueron secundario a causas virales mayormente, sintomatología de
instauración progresiva. Se destaca la alta prevalencia de casos, como también
la letalidad de la enfermedad pese al diagnóstico oportuno.
Conclusiones: Se requiere alta sospecha diagnostica para
ofrecer tratamiento oportuno.
LC Zabala(1), X
Reynoso(1), F Campos(1), J Corbalan(1), J Enriquez(1), P Gaspar(1), V
Olivera(1), R Quiroga(1), S Tapia(1)
(1) H.p.san Vicente De Paul
Introducción: La presentación de dicho reporte, se debe a
que todos los años en Oran tenemos brote de DENGUE en los periodos
febrero-mayo, pero este año fue muy elevada la incidencia de casos con
POLISEROSITIS, los cuales requirieron internación por tiempo prolongado, con
diferentes complicaciones en su estadía, lo que genero un colapso en el sistema
de salud.
Presentación: Los pacientes
analizados, fueron 15, el criterio de internación fue DENGUE CON SIGNOS DE
ALARMA, la mayoría fueron varones de diferentes edades (1mes-13años), Los
síntomas más frecuentes, fiebre, dolor abdominal, vómitos, diarrea, dificultad
respiratoria, melena, epistaxis, y edemas. Los métodos complementarios
laboratorio: leucopenia<2000, trombocitopenia<5000, GOT>1000,
GPT>800, LDH>5000, serologías NS1, IgM, PCR, serotipo D2, cultivos en
pacientes que se sospechaba cuadro bacteriano, RX de tórax normal, ecografías
donde se confirma la SEROSITIS (derrame pleural bilateral, liquido en cavidad
abdominal, y derrame pericárdico). En el tratamiento recibieron medidas de
sostén respiratorio: ARM, oxigeno por mascara y cánula nasal, hidratación, protector
gástrico, antieméticos, nutrición parenteral y antibióticos solo en 2
pacientes. En cuanto a la evolución, solo 1 falleció, y el resto tuvieron lenta
recuperación, varios días de internación sin ninguna complicación.
Conclusión: El DENGUE es una patología endémica en
nuestra zona, a la que estamos habituados a tratar, pero este año se
presentaron varios casos de DENGUE CON SIGNO DE ALARMA, con un aumento en la
incidencia de casos con POLISEROSITIS, lo que nos obligo a reformular nuevos
protocolos de tratamiento y seguimiento. Implementado controles ecográficos al
ingreso y cada 48hs.
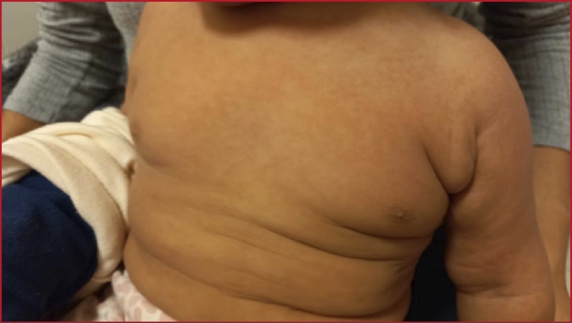
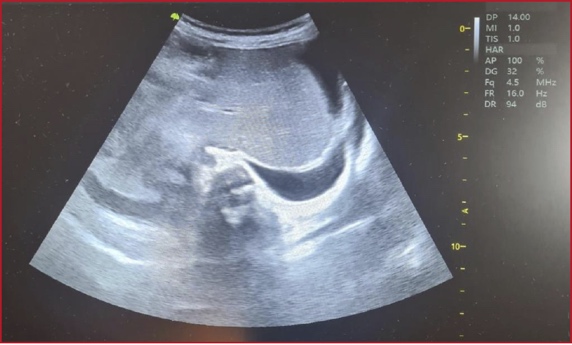
E Bettancourth(1), A
Fuentes(1)
(1) Hospital Dr. Arturo Oñativia
Los tumores neuroendocrinos pancreáticos
tienen una incidencia baja de 1 a 5 por cada millón de personas/año y una
prevalencia del 0,5% al 1,5%. El tratamiento de estos tumores puede incluir
diazóxido, octreotida o glucagón, y en algunos casos resección quirúrgica
parcial o total del páncreas.
Se describe el caso de una paciente mujer de
45 años de Bolivia con antecedentes de obesidad y enfermedad de Chagas. La
paciente consultó debido a hipoglucemia sintomática, cefalea, mareos y
sudoración fría. Inicialmente fue valorada por endocrinología, se estableció la
sospecha diagnóstica de insulinoma vs nesidioblastosis. La paciente requirió
cirugía pancreática en dos tiempos, primero una pancreatectomía subtotal y
luego una duodenopancreatectomía total. El diagnóstico definitivo fue un tumor
neuroendocrino pancreático grado I / insulinoma asociado a hiperplasia ductal
insular tipo nesidioblastosis.
Durante su internación, la paciente
experimentó varias complicaciones, incluyendo hipoglucemias persistentes, una
colección intraabdominal e infección en el sitio quirúrgico. Estas
complicaciones requirieron una hospitalización prolongada y un tratamiento
agresivo con antibióticos y manejo de drenajes.
Debido a estas complicaciones, la paciente
tuvo dificultades para tolerar la alimentación oral, por lo que se inició un
soporte nutricional especializado. Se le realizó una evaluación nutricional
completa y se le prescribió una fórmula parenteral, seguida de nutrición
enteral específica para sus necesidades y condición de salud. Además, se
realizaron ajustes periódicos en la fórmula y en la velocidad de infusión para
optimizar la tolerancia y la ingesta.
Finalmente, la paciente fue dada de alta en
condición de salud estable y se estableció un control regular con el equipo
médico y nutricional. Su tratamiento nutricional actual incluye un plan
alimentario para diabetes gastroprotector con terapia de reemplazo con enzimas
pancreáticas, suplementación proteica y insulinoterapia en múltiples dosis.
En conclusión, desde el punto de vista
nutricional se recomienda mantener la vía oral para alimentación cuando esto no
sea posible se deben combinar diferentes estrategias para realizar el aporte
calórico proteico correspondiente a fin de evitar la deuda calórica y la
desnutrición hospitalaria.
Este caso ilustra la complejidad de abordar
las dificultades alimentarias en pacientes con condiciones de salud
complicadas, requiriendo la intervención de un equipo multidisciplinario para
lograrlo.
M Gutierrez Clas(1),
J Martinez Guarnieri(1), B Maria Florencia(1), C Mariana Alejandra(1)
(1) Argerich
Introducción: La debilidad adquirida en la unidad de
cuidados intensivos (DAUCI) es un problema clínico muy importante, siendo su
diagnóstico un desafío para el equipo de salud. La valoración de la fuerza de
los músculos esqueléticos (VFME) a través de la escala Medical Research Council
(MRC) de 6 ítems (MRC-6) es la prueba diagnóstica más utilizada. Sin embargo
presenta limitaciones, particularmente en su fiabilidad. La fuerza de prensión
manual medida con dinamometría (HGD) también ha demostrado ser una herramienta
válida. Estudios anteriores generaron un nuevo sistema que se basa en una
clasificación de 4 grados (MRC-4) y, posteriormente, se estableció un punto de
corte para el diagnóstico, presentando propiedades psicométricas alentadoras.
Objetivo: El objetivo principal de este estudio es
comparar la escala MRC-4 en forma prospectiva con la MRC-6, utilizando la
técnica de medición isométrica en pacientes internados en unidades de cuidados
intensivos (UCI).
Materiales y método: Estudio de cohorte prospectivo desarrollado
en 2 UCI en un hospital metropolitano polivalente de la Ciudad Autónoma de
Buenos Aires, Argentina. Realizado entre los meses de febrero y abril de 2023.
Resultados: Se incluyeron un total de 20 pacientes. En la
MRC-6 se obtuvo una mediana de 54.5 (51.5-55.5) para los negativos (n= 16) y de
34.0 (32.7-39.5) para los positivos (n= 4). La MRC-4 expresó una mediana de
31.0 (28-33) y de 19.5 (19.2-21) para los negativos (n= 17) y positivos (n= 3)
respectivamente. Comparando con la MRC-6 la exactitud diagnóstica de la MRC-4
arrojó una sensibilidad de 0.75 y una especificidad de 1.0. La HGD obtuvo una
media de 20.3 (8.6) correspondiente a los negativos (n= 16) para DAUCI y de 6.3
(3.2) para los positivos (n= 3) con una p= 0.01 y p= 0.001, respectivamente al
compararlo con la MRC-4, expresando tanto la sensibilidad como la especificidad
un valor de 1.0.
Conclusión: En este estudio preliminar la nueva escala
MRC-4 fue efectiva para el diagnóstico de DAUCI, comparable con la escala MRC-6
y la HGD. El análisis de la cohorte completa, determinada por cálculo del
tamaño muestral, permitiría validar la escala para nuestra población.


W Monrroy Miro(1), M
Ojeda(1), E Beilman(1), V Malisia(1), F Ciccioli(1)
(1) Hospital Municipal De Agudos “dr.
Leonidas Lucero” De Bahia Blanca
Introducción: Las maniobras
de RCP o intubación endotraqueal salvan vidas. Sin embargo pueden tener
complicaciones que si bien son poco frecuentes, pueden ser graves. Mencionamos
un caso de complicación de las maniobras de RCP o de la intubación
endotraqueal.
Presentación del caso: Mujer de 34 años que ingresa a la unidad de
emergencias por intento de autoeliminación (ahorcamiento), fue reanimada por su
pareja durante 5 minutos hasta la llegada de la ambulancia. Ingresa con un
Glasgow de 5/15 (M3O1V1), mala mecánica ventilatoria, y un llamativo abdomen
globoso. Los familiares niegan el embarazo. Se decide SIR (secuencia de
intubación rápida) con 2 intentos fallidos de intubación esofágica por vía
aérea dificultosa. Se realiza E-FAST el cual presenta interposición gaseosa
impidiendo la visualización. Luego de laboratorios y test de embarazo negativo,
se realiza TAC de cerebro y cervicales la cual da normal y la de tórax
evidencia un neumoperitoneo de gran tamaño. Se decide intervención quirúrgica
rápida por inestabilidad hemodinámica, encontrándose perforación en la
curvatura menor del estómago. Se realiza cirugía reparadora.
Discusión: Se plantean distintas hipótesis sobre la
causa de la lesión. Se realiza búsqueda bibliográfica donde se reportan otros
casos producidos por malas maniobras de RCP, o por intubación esofágica y mal
uso de la bolsa de resucitación.
Conclusión: Aunque el
Neumoperitoneo masivo secundario a maniobras de RCP y/o IOT es una complicación
rara de esta técnica, dada su gravedad y mala evolución clínica, es necesario
educar y formar tanto al personal sanitario, como al no sanitario en el
correcto desarrollo de este procedimiento para prevenir su aparición.
M Olmos(2), Hospital
Privado De Comunidad, M Esperatti(1), A Miranda Tirado(2), Hospital Privado De
Comunidad, ME González(1), H Kakisu(2), Hospital Privado De Comunidad, J Suarez
Díaz(2), Hospital Privado De Comunidad, L Stein(2), Hospital Privado De
Comunidad, I Santomil(2), Hospital Privado De Comunidad, N Fuentes(1)
(1) Escuela Superior De Medicina. (2)
Servicio De Cuidados Intensivos. (3)
Hospital Privado De Comunidad
Introducción: El uso de dexametasona (6 mg/día) es un
tratamiento estándar para la insuficiencia respiratoria asociada a Covid-19. El
uso de pulsos de metilprednisolona (MPDN) fue considerada como opción de
tratamiento durante la pandemia aunque su efectividad no fue evaluada
rigurosamente. El objetivo del estudio fue evaluar la efectividad y seguridad
de los MPDN comparado con el uso de dexametasona en pacientes con insuficiencia
respiratoria grave (IRG) por Covid-19.
Métodos: En un estudio
de cohorte prospectivo fueron incluidos pacientes adultos no ventilados con
COVID-19 e IRG (PaO2/FiO2 <200mmHg., o FR>30 más la utilización de
músculos accesorios), tratados con O2 terapia mediante cánula de alto flujo. Se
compararon los grupos expuestos a dexametasona versus MPDN (250mg/d, 3d,
seguidos del uso de dexametasona) durante el período julio 2020-septiembre 2021
en el ámbito de Unidades Cerradas de un Hospital Privado. Se evaluaron
desenlaces clínicos relevantes: a) Primario, requerimiento de VMI; b)
Secundarios, mortalidad en Unidad de Cuidados Intensivos, hospitalaria y al día
28; c) Desenlaces de seguridad (metabólicos, infecciones nosocomiales y
sangrado digestivo). Se utilizó un enfoque de ponderación de probabilidad
inversa (IPW-propensity score) para controlar el sesgo por indicación.
Adicionalmente se realizó un ajuste por potenciales confundidores que quedaron
desbalanceados (enfoque doble robusto).
Resultados: Durante el período del estudio se incluyeron
328 pacientes, 100 fueron expuestos a dosis estándar de dexametasona y 228 a
pulsos de MPDN. Las características basales de la población se muestran en la
tabla 1. La mayoría de las características quedaron balanceadas luego del IPW.
Luego del IPW y del ajuste adicional por otras variables, la exposición a MPDN
en pulsos se asoció a un aumento del riesgo de requerimiento de ventilación
mecánica (OR 9.65, IC95=2.04-45.58), mortalidad en UCI (OR 6.37, IC95=1.54-26.31),
mortalidad intrahospitalaria (OR=6.68, IC95=1.61-27.63), infección
intrahospitalaria (OR 14.17, IC95=3.17-63.35) y de requerimiento de insulina
(OR 5.17, IC95=1.69-15.80) (fig.1).
Conclusión: En pacientes no ventilados con Covid-19 e
insuficiencia respiratoria grave el uso de metilprednisolona se asoció a un
aumento del riesgo de eventos adversos clínicos relevantes.
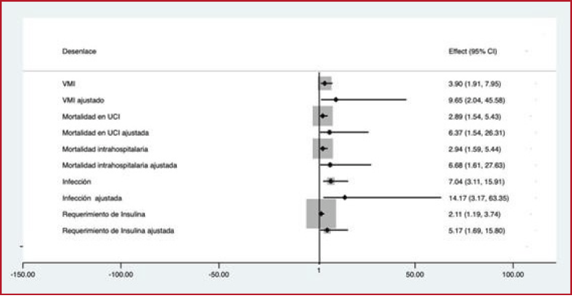
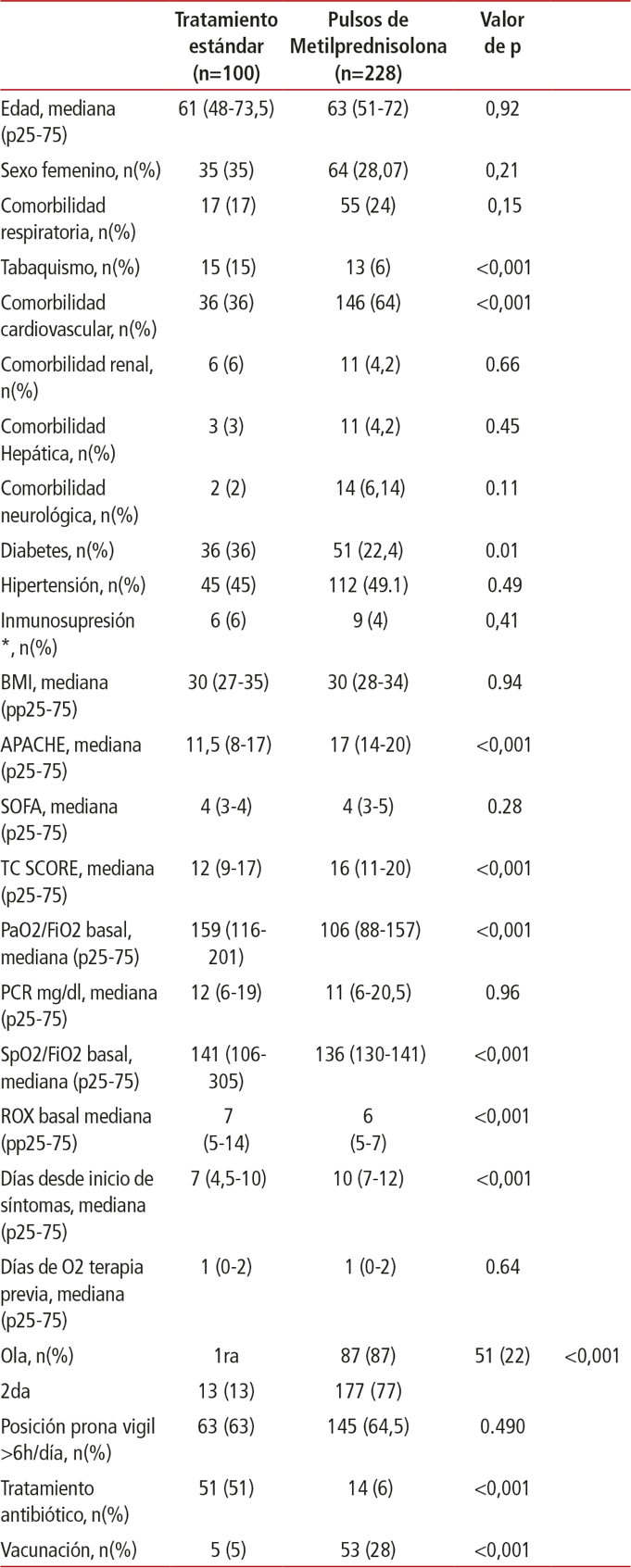
ÍNDICE DE AUTORES
|
Autor |
Resumen |
|
|
|
|
A |
|
|
471 |
|
|
472 |
|
|
144 |
|
|
230 |
|
|
359 |
|
|
97 |
|
|
98 |
|
|
100 |
|
|
375 |
|
|
79 |
|
|
64 |
|
|
45 |
|
|
300 |
|
|
197 |
|
|
206 |
|
|
147 |
|
|
27 |
|
|
270 |
|
|
316 |
|
|
29 |
|
|
157 |
|
|
370 |
|
|
78 |
|
|
66 |
|
|
31 |
|
|
|
|
|
B |
|
|
367 |
|
|
378 |
|
|
384 |
|
|
452 |
|
|
36 |
|
|
82 |
|
|
387 |
|
|
342 |
|
|
390 |
|
|
392 |
|
|
10 |
|
|
132 |
|
|
351 |
|
|
447 |
|
|
457 |
|
|
159 |
|
|
355 |
|
|
474 |
|
|
353 |
|
|
212 |
|
|
401 |
|
|
414 |
|
|
298 |
|
|
453 |
|
|
223 |
|
|
39 |
|
|
103 |
|
|
85 |
|
|
469 |
|
|
183 |
|
|
200 |
|
|
198 |
|
|
274 |
|
|
433 |
|
|
122 |
|
|
|
|
|
C |
|
|
394 |
|
|
470 |
|
|
215 |
|
|
96 |
|
|
9 |
|
|
383 |
|
|
193 |
|
|
249 |
|
|
154 |
|
|
143 |
|
|
17 |
|
|
278 |
|
|
424 |
|
|
109 |
|
|
272 |
|
|
174 |
|
|
3 |
|
|
75 |
|
|
182 |
|
|
77 |
|
|
156 |
|
|
408 |
|
|
255 |
|
|
358 |
|
|
130 |
|
|
315 |
|
|
58 |
|
|
362 |
|
|
297 |
|
|
322 |
|
|
221 |
|
|
92 |
|
|
404 |
|
|
318 |
|
|
352 |
|
|
|
|
|
D |
|
|
70 |
|
|
22 |
|
|
344 |
|
|
361 |
|
|
226 |
|
|
328 |
|
|
239 |
|
|
271 |
|
|
164 |
|
|
165 |
|
|
403 |
|
|
456 |
|
|
248 |
|
|
|
|
|
E |
|
|
429 |
|
|
73 |
|
|
466 |
|
|
32 |
|
|
333 |
|
|
80 |
|
|
|
|
|
F |
|
|
167 |
|
|
23 |
|
|
37 |
|
|
141 |
|
|
261 |
|
|
184 |
|
|
277 |
|
|
67 |
|
|
464 |
|
|
314 |
|
|
195 |
|
|
436 |
|
|
187 |
|
|
412 |
|
|
416 |
|
|
222 |
|
|
42 |
|
|
53 |
|
|
55 |
|
|
107 |
|
|
131 |
|
|
|
|
|
G |
|
|
289 |
|
|
228 |
|
|
115 |
|
|
235 |
|
|
68 |
|
|
396 |
|
|
409 |
|
|
276 |
|
|
354 |
|
|
280 |
|
|
411 |
|
|
208 |
|
|
211 |
|
|
427 |
|
|
308 |
|
|
309 |
|
|
1 |
|
|
307 |
|
|
186 |
|
|
241 |
|
|
269 |
|
|
423 |
|
|
8 |
|
|
38 |
|
|
363 |
|
|
237 |
|
|
265 |
|
|
175 |
|
|
54 |
|
|
192 |
|
|
185 |
|
|
357 |
|
|
234 |
|
|
41 |
|
|
327 |
|
|
169 |
|
|
93 |
|
|
259 |
|
|
295 |
|
|
407 |
|
|
204 |
|
|
104 |
|
|
161 |
|
|
475 |
|
|
62 |
|
|
94 |
|
|
201 |
|
|
|
|
|
H |
|
|
388 |
|
|
108 |
|
|
449 |
|
|
268 |
|
|
291 |
|
|
|
|
|
I |
|
|
385 |
|
|
368 |
|
|
302 |
|
|
459 |
|
|
33 |
|
|
|
|
|
J |
|
|
296 |
|
|
|
|
|
K |
|
|
86 |
|
|
|
|
|
L |
|
|
18 |
|
|
422 |
|
|
50 |
|
|
180 |
|
|
335 |
|
|
16 |
|
|
455 |
|
|
168 |
|
|
205 |
|
|
140 |
|
|
281 |
|
|
231 |
|
|
420 |
|
|
441 |
|
|
11 |
|
|
382 |
|
|
437 |
|
|
35 |
|
|
257 |
|
|
418 |
|
|
83 |
|
|
246 |
|
|
112 |
|
|
|
|
|
M |
|
|
339 |
|
|
340 |
|
|
40 |
|
|
135 |
|
|
402 |
|
|
263 |
|
|
267 |
|
|
329 |
|
|
325 |
|
|
21 |
|
|
106 |
|
|
176 |
|
|
4 |
|
|
6 |
|
|
458 |
|
|
386 |
|
|
138 |
|
|
69 |
|
|
371 |
|
|
450 |
|
|
434 |
|
|
46 |
|
|
121 |
|
|
129 |
|
|
356 |
|
|
294 |
|
|
188 |
|
|
476 |
|
|
88 |
|
|
440 |
|
|
320 |
|
|
288 |
|
|
275 |
|
|
5 |
|
|
7 |
|
|
124 |
|
|
|
|
|
N |
|
|
189 |
|
|
133 |
|
|
236 |
|
|
287 |
|
|
177 |
|
|
202 |
|
|
421 |
|
|
377 |
|
|
151 |
|
|
321 |
|
|
365 |
|
|
81 |
|
|
84 |
|
|
244 |
|
|
245 |
|
|
|
|
|
O |
|
|
59 |
|
|
60 |
|
|
282 |
|
|
19 |
|
|
229 |
|
|
43 |
|
|
477 |
|
|
406 |
|
|
428 |
|
|
374 |
|
|
397 |
|
|
|
|
|
P |
|
|
90 |
|
|
91 |
|
|
227 |
|
|
123 |
|
|
139 |
|
|
207 |
|
|
290 |
|
|
395 |
|
|
101 |
|
|
102 |
|
|
443 |
|
|
171 |
|
|
160 |
|
|
379 |
|
|
218 |
|
|
338 |
|
|
430 |
|
|
173 |
|
|
76 |
|
|
146 |
|
|
172 |
|
|
30 |
|
|
34 |
|
|
254 |
|
|
317 |
|
|
419 |
|
|
72 |
|
|
398 |
|
|
442 |
|
|
461 |
|
|
463 |
|
|
|
|
|
Q |
|
|
311 |
|
|
262 |
|
|
|
|
|
R |
|
|
446 |
|
|
13 |
|
|
105 |
|
|
210 |
|
|
326 |
|
|
439 |
|
|
63 |
|
|
369 |
|
|
405 |
|
|
360 |
|
|
465 |
|
|
364 |
|
|
313 |
|
|
251 |
|
|
415 |
|
|
238 |
|
|
136 |
|
|
393 |
|
|
2 |
|
|
111 |
|
|
334 |
|
|
|
|
|
S |
|
|
336 |
|
|
417 |
|
|
341 |
|
|
170 |
|
|
163 |
|
|
87 |
|
|
247 |
|
|
217 |
|
|
126 |
|
|
134 |
|
|
284 |
|
|
438 |
|
|
372 |
|
|
118 |
|
|
399 |
|
|
347 |
|
|
348 |
|
|
209 |
|
|
426 |
|
|
460 |
|
|
467 |
|
|
366 |
|
|
220 |
|
|
445 |
|
|
350 |
|
|
389 |
|
|
225 |
|
|
|
|
|
T |
|
|
51 |
|
|
48 |
|
|
155 |
|
|
117 |
|
|
179 |
|
|
|
|
|
V |
|
|
293 |
|
|
432 |
|
|
343 |
|
|
332 |
|
|
285 |
|
|
286 |
|
|
26 |
|
|
232 |
|
|
279 |
|
|
28 |
|
|
310 |
|
|
331 |
|
|
57 |
|
|
89 |
|
|
400 |
|
|
166 |
|
|
264 |
|
|
323 |
|
|
|
|
|
Y |
|
|
283 |
|
|
|
|
|
Z |
|
|
473 |
|
|
213 |
|
|
65 |
|
|
15 |
|
|
292 |
|
|
345 |
|
|
346 |
|
|
468 |