Continúa la controversia: exanguinotransfusión
para pacientes con malaria grave
[Ongoing controversy: exchange transfusion for
patients with severe malaria]
Viviana Chediack,a* Paula V. Cini,b Rosana Gregori
Sabelli,a Pablo Saúl,a Eleonora Cunto,a Carlos A. Gonzalezb
a Departamento de Terapia Intensiva - DAIPIC,
Hospital de Infecciosas “Francisco J. Muñiz”, Ciudad Autónoma de Buenos Aires, Argentina
b Servicio de Hemoterapia, Hospital de Infecciosas
“Francisco J. Muñiz”, Ciudad Autónoma de Buenos Aires, Argentina
* Correspondencia: vchediack@hotmail.com
Los
autores no declaran conflictos de intereses.
Resumen
La malaria es una enfermedad potencialmente
mortal, causada por un parásito del género Plasmodium. La Argentina
es un país libre de malaria y anualmente se diagnostican millones de casos en
el mundo. La hiperparasitemia es un factor de gravedad que aumenta el riesgo de
fracaso terapéutico. Se presenta el caso de un paciente con malaria grave
importada e hiperparasitemia, que fue tratado, en forma conjunta, con fármacos,
sostén extracorpóreo y exanguinotransfusión. La parasitemia se redujo con
rapidez y la evolución fue favorable. No hay criterios estrictos para la
indicación de la exanguinotransfusión. No está recomendada como terapia coadyuvante,
pero podría ser una opción, especialmente en casos de hiperparasitemia. En
nuestro paciente, la exanguinotransfusión fue una terapéutica coadyuvante
segura.
Palabras clave: Malaria grave; exanguinotransfusión;
tratamiento.
Abstract
Malaria is a potentially fatal disease caused by
a parasite of the genus Plasmodium. Argentina is a malaria-free country
and millions of cases are diagnosed annually worldwide. Hyperparasitemia is a
serious factor that increases the risk of therapeutic failure. We present a
case of severe imported malaria with hyperparasitemia, in which pharmacological
treatment, extracorporeal organ support and exchange transfusion were performed
together, with rapid reduction of parasitemia and favorable evolution. There
are no strict criteria for the indication of exchange transfusion, it is not
recommended as adjuvant therapy, but it could be an option, especially in cases
with hyperparasitemia. In our patient, exchange transfusion was a safe adjuvant
therapy.
Keywords: Severe malaria; exchange transfusion; treatment.
Introducción
La malaria es una enfermedad potencialmente mortal, causada por un parásito del género Plasmodium que se transmite por la picadura de hembras infectadas del mosquito Anopheles. Según la Organización Mundial de la Salud, en 2020, casi la mitad de la población mundial estuvo expuesta al riesgo de padecer malaria.1 Se diagnosticaron 241 millones de casos y 627.000 de ellos fueron fatales. Sin tratamiento médico, la malaria por Plasmodium falciparum puede provocar un cuadro clínico grave y la muerte.
Si bien los fármacos antipalúdicos son el pilar del tratamiento, estos pueden ser ineficaces si la carga parasitaria circulante es muy alta o son administrados tardíamente.
La
Organización Mundial de la Salud define la hiperparasitemia como >10% de
glóbulos rojos parasitados en entornos de baja transmisión; los viajeros a
áreas endémicas con parasitemia ≥3% corren un alto riesgo de mala evolución,
deben ser hospitalizados y sometidos a un seguimiento estrecho.1 En la Argentina, país libre de malaria,
las guías consideran hiperparasitemia por P. falciparum a >2% de glóbulos
rojos parasitados (>100.000 parásitos/µl).2 La hiperparasitemia es un marcador
de gravedad que se asocia a un aumento del fracaso terapéutico, la resistencia
a agentes antipalúdicos1,3 y una tasa de mortalidad más alta.
Desde 1974, la exanguinotransfusión ha
sido beneficiosa para pacientes con malaria grave. No hay consenso sobre su
mecanismo de acción, la estandarización del método y el impacto sobre la tasa
de mortalidad,1 ni evidencia sólida de su utilidad, ya que los
estudios son retrospectivos y estadísticamente no significativos.3,4
En algunos reportes, se ha llegado a la
conclusión de que la exanguinotransfusión realizada junto con el tratamiento
farmacológico antiparasitario reduce rápidamente la parasitemia cuando se la
compara con la farmacoterapia sola, y que la supervivencia mejora.5-15
Teniendo en cuenta la prevalencia y la escasez de recursos en las diferentes zonas del planeta, realizar una exanguinotransfusión tendría gran implicancia como terapia coadyuvante.
Se describe el caso de un paciente con malaria grave que respondió al tratamiento farmacológico y a la exanguinotransfusuón seguidos de sostén extracorpóreo de órganos, lo que implicó un tratamiento multidisciplinario entre cuidados críticos y hemoterapia.
Caso clínico
Paciente de 36 años que ingresó en la Unidad de Terapia Intensiva con síndrome febril de 7 días de evolución, en diciembre de 2021. Tenía antecedentes de viaje a Nigeria, sin profilaxis, y diagnóstico de malaria grave, síndrome de insuficiencia de múltiples órganos (renal, hematológica, pulmonar y hepática), mala perfusión periférica (acidosis metabólica, hiperlactacidemia) e hipoglucemia.
El examen físico reveló un paciente
febril, normotenso, mal perfundido, taquipneico, con requerimiento de
oxigenoterapia, ictericia universal, que evolucionaba con mayor deterioro de la
función renal, sobrecarga de volumen y encefalopatía con un score de Glasgow 14
puntos. El frotis de gota gruesa fue positivo, con parasitemia de 136.000
parásitos/µl por P. falciparum.
Se indicó artesunato por vía intravenosa y clindamicina, se administró una exanguinotransfusión y luego sostén extracorpóreo de órganos (hemodiafiltración veno-venosa continua, plasmafiltración acoplada con adsorción y terapia de reemplazo renal continua). La exanguinotransfusión se realizó en un paciente de grupo sanguíneo AB, 86 kg, volemia de 6020 ml. Se procedió al recambio de 6400 ml equivalente al 106% de la volemia a una velocidad de 33,3 ml/min con dos equipos de plasmaféresis manual; el reemplazo incluyó 12 concentrados de glóbulos rojos, 12 plasmas y 12 concentrados de plaquetas. En los frotis de gota gruesa de control, la parasitemia había disminuido significativamente (Figura 1), y resultó negativa el día 4. Se cambió el artesunato a artemeter/lumefantrina. La evolución fue favorable y el paciente fue dado de alta el día 20 de internación.
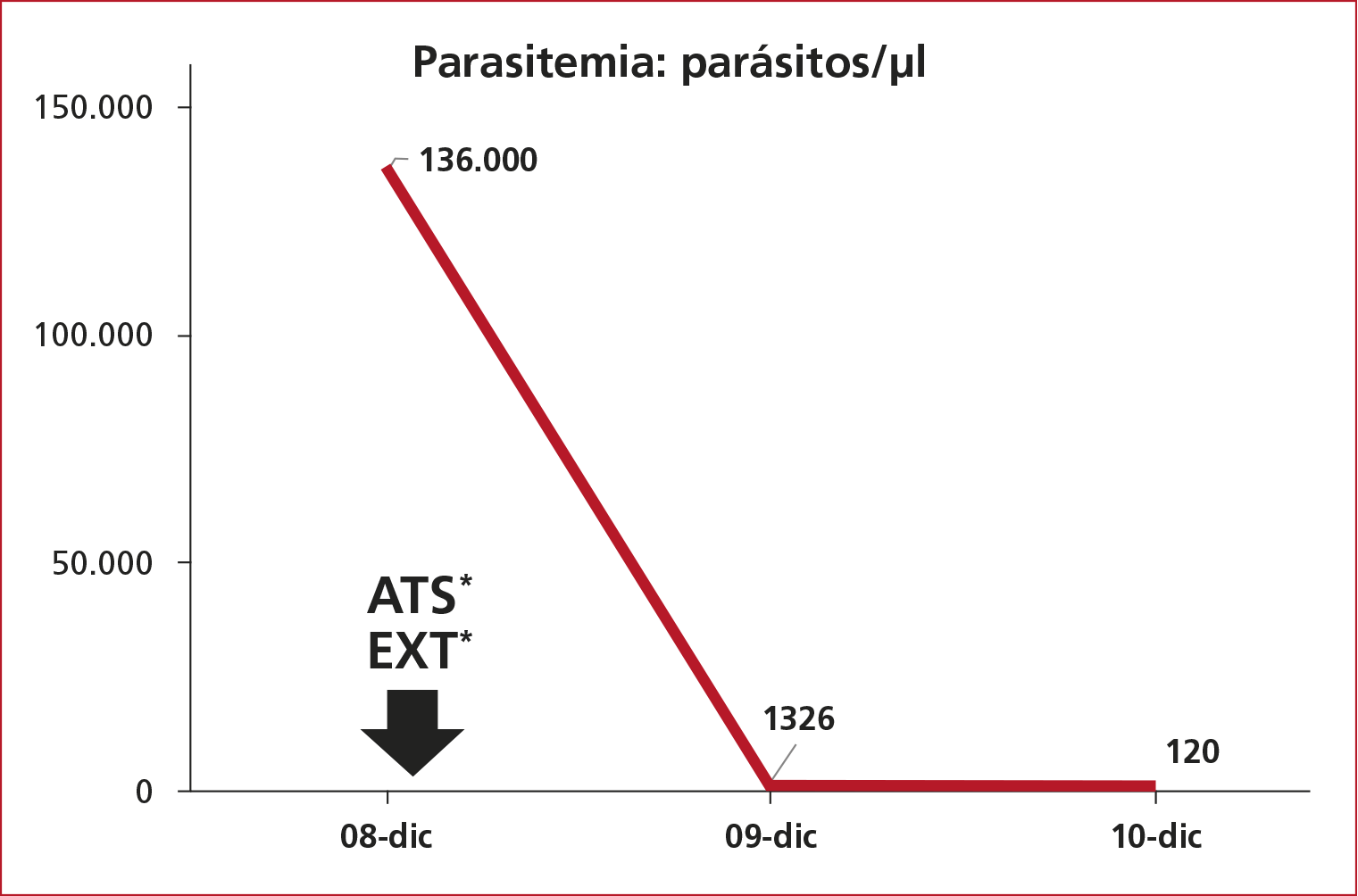
Figura 1.
Evolución de la parasitemia.
* Inicio de artesunato y exanguinotransfusión.
Discusión
La exanguinotransfusión se ha utilizado como un tratamiento adyuvante en pacientes con malaria según la hipótesis de que la infusión de sangre no infectada resulta en la reposición de eritrocitos no parasitados y la reducción de toxinas celulares del parásito. Sus ventajas teóricas son: reducir rápidamente la parasitemia, eliminar antígenos parasitarios, mejorar la oxigenación tisular y corregir la anemia. Sus desventajas son: la inestabilidad hemodinámica, la necesidad de cambiar la volemia y las reacciones adversas.
Estas ventajas teóricas justificarían su
uso en pacientes con hiperparasitemia, malaria grave o complicada, o que no
responden a la terapia convencional. No hay criterios estrictos para su
indicación o sobre cuándo iniciarla, debe imperar el cuadro clínico del
paciente.5
Los artículos publicados son heterogéneos, ya que han empleado diferentes volúmenes sanguíneos para la exanguinotransfusión, que oscilan entre una volemia parcial (40 ml/kg) y doble volumen (160 ml/kg). En general, la proporción del volumen intercambiado se expresa en porcentaje de la volemia; el promedio utilizado fue del 118%. Puede reducirse la parasitemia hasta un 80%, independientemente del recuento anterior al intercambio.
Aunque la exanguinotransfusión ha generado gran expectativa, todavía está lejos de ser aceptada de manera uniforme, principalmente porque no se ha llevado a cabo ningún ensayo clínico controlado aleatorizado y bien diseñado, solo se dispone de series de casos. Por lo tanto, a pesar de su uso frecuente, sigue siendo controvertido.
En cuanto a la eficacia hay pruebas limitadas de que tales intervenciones mejoren la supervivencia de los pacientes tratados junto con artesunato.4-13 Por el contrario, en series de casos6,8 y un metanálisis más reciente (que incluyó 8 estudios), no se pudo demostrar una mejoría en la supervivencia de los pacientes con malaria grave que recibieron una exanguinotransfusión.15
En la actualidad, algunos centros
recomiendan la exsanguinotransfusión cuando la parasitemia es ≥10% en un
paciente con infección por P. falciparum; sin embargo, si el paciente
está en coma, o tiene insuficiencia renal o síndrome de dificultad respiratoria
del adulto, se la recomienda independientemente del nivel de parasitemia.12
Conclusión
Esta terapéutica para pacientes con malaria grave está lejos de ser una práctica habitual en las áreas endémicas y lo publicado debe ser interpretado con precaución. Requiere mano de obra calificada y podría reservarse para los casos de malaria complicada con hiperparasitemia en instituciones que dispongan de hemocomponentes suficientes y cuidados intensivos. Si bien, según la opinión actual de los expertos, la exanguinotransfusión tiende a no recomendarse como terapia coadyuvante, podría ser una opción. En nuestro paciente, la exanguinotransfusión resultó una terapéutica coadyuvante segura.
Agradecimiento
Al Grupo de Trabajo Malaria Grave Muñiz: Silvana González, Reinaldo Aguayo Alarcón, José Fernandez, Luis Buscemi, Mirta Quinteros, German Astudillo, Susana Cáceres, Natalia Campagnucci, Yesica Lamberto, Norberto Chacón.
Bibliografía
1.
World
Health Organization. Guideline for Malaria. Treatment of severe falciparum
malaria. Geneva:
World Health Organization; 2021:95-107.
2.
Ministerio
de Salud de la Nación. Guía para el manejo clínico de casos de paludismo en Argentina en
contexto de eliminación. Coordinación Nacional de Control de Vectores. Informe Técnico. República
Argentina. Julio, 2018.
3.
White NJ,
Pongtavornpinyo W, Maude RJ, et al. Hyperparasitaemia and low dosing are an
important source of anti-malarial drug resistance. Malar J
2009; 8: 253. https://doi.org/10.1186/1475-2875-8-253
4.
Gilles
HM. The malaria parasites. En: Gilles HM, Warrell DA (eds). Bruce-Chwatt’s Essential Malariology. London, Boston, Melbourne, Auckland: Edward Arnold; 1993: 12-34.
5.
Chung HS,
Peck KR, Kim DW. Two case reports of successful therapeutic erythrocytapheresis
as an adjunctive therapy in severe falciparum malaria. Ther Apher Dial 2010;
14: 230-233. https://doi.org/10.1111/j.1744-9987.2009.00754.x
6.
Mordmüller B, Kremsner PG. Hyperparasitemia and blood
exchange transfusion for treatment of children with falciparum malaria. Clin
Infect Dis 1998; 26(4): 850-852. https://doi.org/10.1086/513926
7.
Watanaboonyongcharoen
P, Park YA, Poisson JL, Brecher ME. Rapid increases in parasitemia following
red cell exchange for malaria. J Clin Apher 2011; 26: 315-319. https://doi.org/10.1002/jca.20309
8.
Burchard
GD, Kröger J, Knobloch J, et al. Exchange blood transfusion
in severe falciparum malaria: Retrospective evaluation of 61 patients treated
with, compared to 63 patients treated without, exchange transfusion. Trop Med
Int Health 1997; 2: 733-740. https://doi.org/10.1046/j.1365-3156.1997.d01-375.x
9.
Habeeb H,
Ripper JR, Cohen A, Hinfey PB. A case of imported severe plasmodium falciparum
malaria in the emergency department and the current role of exchange
transfusion treatment. J
Emerg Med 2013; 44: e211-e215. https://doi.org/10.1016/j.jemermed.2012.02.051
10. Kreeftmeijer-Vegter
AR, Melo M de M, de Vries PJ, Koelewijn R, van Hellemond JJ, van Genderen PJ. Manual blood exchange transfusion does not
significantly contribute to parasite clearance in artesunate-treated
individuals with imported severe Plasmodium falciparum malaria. Malar J 2013;
12: 115. https://doi.org/10.1186/1475-2875-12-115
11. Barman H. Exchange transfusion in complicated
pediatric malaria: a critical appraisal. Indian J Crit Care Med 2015; 19:
214-219. https://doi.org/10.4103/0972-5229.154554
12. Clark IA, Budd AC, Alleva LM, Cowden WB. Human
malarial disease: A consequence of inflammatory cytokine release. Malar J
2006; 5: 85. https://doi.org/10.1186/1475-2875-5-85
13. Calvo-Cano
A, Gomez-Junyent J, Lozano M, et al. The
role of red blood cell exchange for severe imported malaria in the artesunate
era: a retrospective cohort study in a referral centre. Malar J 2016; 15: 216. https://doi.org/10.1186/s12936-016-1264-z
14. Tan KR, Wiegand RE, Arguin PM. Exchange transfusion
for severe malaria: evidence base and literature review. Clin Infect Dis 2013;
57: 923-928. https://doi.org/10.1093/cid/cit429
15. Riddle MS, Jackson JL, Sanders JW, Blazes DL. Exchange
transfusion as an adjunct therapy in severe Plasmodium falciparum malaria: a
meta-analysis. Clin Infect Dis 2002; 34(9): 1192-1198. https://doi.org/10.1086/339810